Abstract
目的
通过与 Swashbuckler 入路比较,探讨 mini-Swashbuckler 入路治疗股骨远端 C 型骨折的早期疗效及优势。
方法
回顾分析 2014 年 1 月—2018 年 6 月收治且符合选择标准的 43 例股骨远端 C 型骨折患者临床资料。其中,22 例采用 mini-Swashbuckler 入路联合股骨外侧微创内固定系统(less invasive stabilization system,LISS)钢板治疗(改良组),21 例采用 Swashbuckler 入路联合股骨外侧 LISS 钢板治疗(传统组)。两组患者年龄、性别、致伤原因、骨折分型、骨折侧别、受伤至手术时间、合并症等一般资料比较,差异均无统计学意义(P>0.05)。比较两组患者手术时间、术中失血量、术中透视次数、住院时间、骨折愈合时间、膝关节功能美国特种外科医院(HSS)评分,以及术后并发症发生情况。
结果
两组均顺利完成手术。改良组手术时间较传统组明显延长,术中透视次数增加,失血量减少,差异均有统计学意义(P<0.05);两组住院时间差异无统计学意义(t=0.277,P=0.783)。两组患者均获随访,随访时间 6~8 个月,平均 7.2 个月。两组骨折均愈合,愈合时间差异无统计学意义(t=0.861,P=0.394)。改良组术后 3、6 个月 HSS 评分分别为(82.91±2.88)、(89.28±3.63)分,均优于传统组的(74.62±3.64)、(81.48±4.55)分,差异均有统计学意义(t=8.306,P=0.000;t=6.231,P=0.000)。术后传统组发生切口感染 1 例、下肢深静脉血栓形成 1 例、膝关节屈伸功能障碍 2 例,改良组发生下肢深静脉血栓形成 1 例、膝关节内翻畸形 1 例、内固定物松动 1 例,两组各并发症发生率差异均无统计学意义(P>0.05)。
结论
与 Swashbuckler 入路相比,mini-Swashbuckler 入路虽视野暴露有限,导致手术时间延长及术中透视次数增加,但术后并发症发生风险未增加;由于其软组织损伤小,手术失血量少,有利于患者术后早期功能锻炼及膝关节功能恢复。
Keywords: 股骨远端骨折, mini-Swashbuckler 入路, Swashbuckler 入路, 微创内固定系统钢板, 内固定
Abstract
Objective
To explore the early effectiveness and advantages of mini-Swashbuckler approach in treatment of distal femoral type C fractures by comparing with Swashbuckler approach.
Methods
A retrospective analysis was made on 43 patients with distal femoral type C fractures between January 2014 and June 2018. Twenty-two patients were treated with open reduction via mini-Swashbuckler approach and internal fixation with less invasive stabilization system (LISS) plate in modified group; and 21 patients were treated with open reduction via Swashbuckler approach and internal fixation with LISS plate in traditional group. There was no significant difference in age, gender, cause of trauma, fracture classification, fracture side, interval between injury and operation, and complications between the two groups (P>0.05). The operation time, intraoperative blood loss, intraoperative fluoroscopy times, hospitalization time, fracture healing time, Hospital for Special Surgery (HSS) scores of the knee, and postoperative complications were recorded and compared between the two groups.
Results
The operation successfully completed in both groups. The operation time of the modified group was significantly longer than that of the traditional group, the fluoroscopy times was increased and the blood loss was reduced, the differences were significant (P<0.05). There was no significant difference in hospitalization time between the two groups (t=0.277, P=0.783). All patients in the two groups were followed up 6-8 months, with an average of 7.2 months. Fractures healed in both groups, there was no significant difference in healing time between the two groups (t=0.861, P=0.394). The HSS scores of the modified group were 82.91±2.88 and 89.28±3.63 at 3 and 6 months after operation, respectively, which were superior to those of the traditional group (74.62±3.64) and (81.48±4.55) (t=8.306, P=0.000; t=6.231, P=0.000). There was 1 case of incision infection, 1 case of deep vein thrombosis, and 2 cases of knee flexion and extension dysfunction in traditional group, and 1 case of deep vein thrombosis, 1 case of varus deformity, and 1 case of internal fixation loosening in modified group. There was no significant difference in the incidences of complications between the two groups (P>0.05).
Conclusion
Compared with Swashbuckler approach, mini-Swashbuckler approach has limited visual field exposure, which leads to prolonged operation time and increased fluoroscopy times, but the risks of complications do not increase. Because of its small soft tissue injury and less blood loss, it is conducive to the recovery of knee joint function after operation.
Keywords: Distal femoral fracture, mini-Swashbuckler approach, Swashbuckler approach, less invasive stabilization system plate, internal fixation
股骨远端骨折通常指股骨远端距离关节面 15 cm 左右处的骨折,约占全身骨折的 1%,占股骨骨折的 4%~7%[1]。多发于年轻男性及老年女性人群,呈双峰分布。前者多因交通事故、高处坠落等高能量损伤导致,后者则因绝经后骨密度降低多由低能量创伤导致[2]。股骨远端骨折 AO 分型主要分为 3 型,A 型为髁上、干骺端骨折,B 型为累及部分关节面骨折,C 型为累及整个关节面骨折[3]。
股骨远端 C 型骨折多主张手术治疗,解剖复位骨折块并坚强内固定,以满足患者能够早期进行膝关节功能锻炼,最大程度恢复膝关节功能的要求[4-5]。由于累及关节面,因此直视下解剖复位内固定仍是这类骨折治疗的金标准[6]。目前临床主要采用 Swashbuckler 入路来处理复杂的股骨远端骨折[7-8],但该入路软组织损伤较大。随着对骨折治疗认识的加深,软组织保护越来越受到重视。Beltran 等[9]对 Swashbuckler 入路进行改良,称为 mini-Swashbuckler 入路,该手术入路创伤相对较小,且不影响复位时关键解剖点的暴露。为明确该改良入路用于治疗股骨远端 C 型骨折的疗效,我们对收治的患者临床资料进行回顾分析,比较 mini-Swashbuckler 入路和 Swashbuckler 入路行股骨外侧微创内固定系统(less invasive stabilization system,LISS)钢板内固定治疗的早期疗效差异。报告如下。
1. 临床资料
1.1. 患者选择标准
纳入标准:① 患者年龄>20 岁;② 单侧股骨远端 C 型闭合性骨折;③ 采用手术复位内固定治疗,受伤至手术时间不超过 3 周;④ 术前患肢膝关节功能正常。排除标准:① 病理性骨折;② 合并同侧肢体其他部位骨折;③ 患者临床资料不全。2014 年 1 月—2018 年 6 月,共 43 例患者符合选择标准纳入研究,其中 22 例采用 mini-Swashbuckler 入路联合股骨外侧 LISS 钢板治疗(改良组),21 例采用 Swashbuckler 入路联合股骨外侧 LISS 钢板治疗(传统组)。
1.2. 一般资料
改良组:男 15 例,女 7 例;年龄 27~65 岁,平均 44.5 岁。致伤原因:交通事故伤 16 例,高处坠落伤 4 例,重物砸伤 2 例。左侧 13 例,右侧 9 例。骨折分型:C1 型 8 例,C2 型 10 例,C3 型 4 例。合并心脑血管疾病、内分泌疾病、呼吸系统疾病等慢性疾病 3 例。原发性骨质疏松症 2 例。受伤至手术时间 3~15 d,平均 7.95 d。
传统组:男 13 例,女 8 例;年龄 23~67 岁,平均 41.6 岁。致伤原因:交通事故伤 18 例,高处坠落伤 2 例,重物砸伤 1 例。左侧 10 例,右侧 11 例。骨折分型:C1 型 7 例,C2 型 11 例,C3 型 3 例。合并心脑血管疾病、内分泌疾病、呼吸系统疾病等慢性疾病 2 例。原发性骨质疏松症 1 例,继发甲状旁腺功能亢进骨质疏松症 1 例。受伤至手术时间 3~14 d,平均 7.52 d。
两组患者年龄、性别、致伤原因、骨折分型、骨折侧别、受伤至手术时间、合并症等一般资料比较,差异均无统计学意义(P>0.05)。
1.3. 术前准备
入院后两组患者均行患肢胫骨结节牵引术,牵引质量为患者体质量 1/8。完善相关辅助检查,对排除出血风险及下肢深静脉血栓形成患者,常规使用下肢充气静脉泵联合低分子肝素,预防下肢深静脉血栓形成。传统组 2 例周围型下肢深静脉血栓,改良组 1 例周围型、1 例混合型下肢深静脉血栓,于骨折手术前行下腔静脉滤器植入术,并抗血栓治疗。术前 1 d 停用抗凝药物。皮下注射促红细胞生成素进行围术期红细胞动员。常规使用 COX-2 抑制剂镇痛,阿片类药物补救镇痛;预防性使用抗生素。同时请相关科室会诊,积极治疗基础疾病。待患者病情稳定后手术。
1.4. 手术方法
两组手术均由同一治疗组医师完成。采用气管插管全麻或持续硬膜外麻醉,患者取仰卧位,患侧腘窝下棉垫垫高,使膝关节稍屈曲。
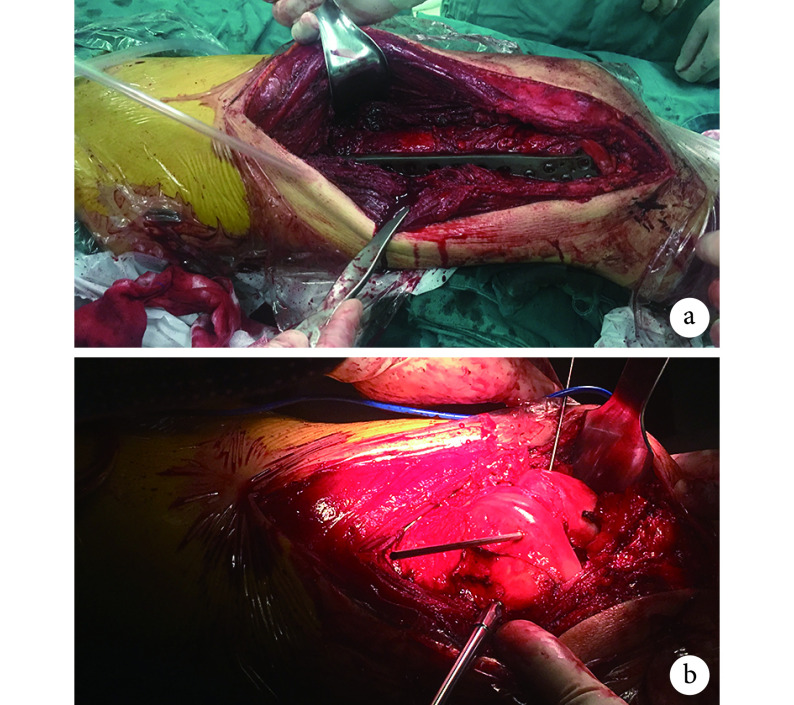
传统组:在大腿前方骨折断端处向远端、经过髌骨外侧作切口,切开股四头肌筋膜,向外侧锐性分开股四头肌筋膜至与髂胫束融合处。切开外侧髌旁支持带,将其与股外侧肌分开,切开外侧髌旁关节囊显露股骨髁,在股外侧肌和股内侧肌下放置拉钩,使髌骨向内侧移位,显露股骨远端关节面。清理骨折断端血痂及淤血,直视下充分复位关节面,克氏针临时固定骨折块,使用空心埋头拉力螺钉固定内、外侧髁及后髁。膝关节屈曲状态下牵引恢复股骨长度,纠正旋转、成角、短缩畸形,于股骨外侧肌肉下逆行插入 LISS 钢板,透视复位及钢板、螺钉位置满意后进行锁定。对于干骺端粉碎严重及股骨内侧皮质缺损严重患者(本组 3 例),行同侧自体髂骨移植术。冲洗切口,切口周围注射氨甲环酸 2 g 及罗哌卡因 100 mg 混合液,放置引流管并夹闭,逐层关闭切口。见图 1a。
图 1.
Incision appearance and exposure during operation in the two groups
两组切口暴露
a. 传统组;b. 改良组
a. Traditional group; b. Modified group
改良组:于胫骨结节沿髌骨外侧缘至髌骨外上角作切口,切口长度为 12~15 cm。锐性分离膝关节周围皮瓣至髌韧带,于髌腱胫骨止点外侧,沿髌骨边缘髌韧带延伸至股外侧肌肌腹,作一梯形切口,钝性分离髌腱与髌后脂肪垫,切除髌后脂肪囊和滑囊至半月板水平,使髌韧带胫骨结节止点松解,最后松解髌韧带上方,使髌骨向内侧移位。其余操作步骤同传统组。本组 2 例行同侧自体髂骨移植术。见图 1b。
1.5. 术后处理
两组术后处理方法相同。患肢垫高,引流管夹闭 4 h 后行负压引流,待引流量少于 20 mL(最长不超过 72 h)时拔除引流管。常规给予抗生素预防感染;术后第 1 天开始使用低分子肝素抗凝,直至出院;术后镇痛方案同术前。术后第 1 天开始行股四头肌等长收缩,拔除引流管后在 CPM 辅助下行被动膝关节屈伸活动(屈曲 30° 开始),术后 2~3 周开始患肢不负重功能锻炼,每月复查 X 线片,待骨折线模糊后开始部分负重功能锻炼。
1.6. 疗效评价指标
记录两组患者手术时间、术中失血量、术中透视次数、住院时间、骨折愈合时间及术后 3、6 个月膝关节功能美国特种外科医院(HSS)评分。术中失血量计算公式:血容量×(术前红细胞比容–术后红细胞比容)+术中输血量。记录术后并发症发生情况,包括切口感染、重要神经血管损伤、关节畸形、膝关节功能障碍、下肢深静脉血栓形成、内固定物失效。
1.7. 统计学方法
采用 SPSS23.0 统计软件进行分析。计量资料以均数±标准差表示,组间比较采用独立样本 t 检验;计数资料以率表示,组间比较采用 χ2 检验或 Fisher 确切概率法;检验水准 α=0.05。
2. 结果
两组均顺利完成手术,术中均无重要神经血管损伤。改良组手术时间较传统组明显延长,术中透视次数增加,失血量减少,差异均有统计学意义(P<0.05);两组住院时间差异无统计学意义(t=0.277,P=0.783)。见表 1。两组患者均获随访,随访时间 6~8 个月,平均 7.2 个月。两组骨折均愈合,愈合时间差异无统计学意义(t=0.861,P=0.394)。见表 1。传统组 12 例、改良组 10 例患者于骨折愈合后取出内固定物。患者术后关节功能均逐渐恢复,改良组术后 3、6 个月 HSS 评分分别为(82.91±2.88)、(89.28±3.63)分,均优于传统组的(74.62±3.64)、(81.48±4.55)分,差异均有统计学意义(t=8.306,P=0.000;t=6.231,P=0.000)。见图 2。
表 1.
Comparison of general indicators between the two groups (
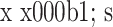 )
)
两组患者围术期评价指标比较(
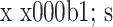 )
)
| 组别
Group |
例数
n |
手术时间(min)
Operation time (minutes) |
术中透视次数(次)
Intraoperative fluoroscopy times (times) |
术中失血量(mL)
Intraoperative blood loss (mL) |
住院时间(d)
Hospitalization time (days) |
骨折愈合时间(周)
Fracture healing time (weeks) |
| 改良组
Modified group |
22 | 96.23±12.39 | 2.82±1.01 | 265.18±16.52 | 17.73±2.39 | 13.38±1.24 |
| 传统组
Traditional group |
21 | 78.00±7.60 | 1.86±0.65 | 369.52±11.33 | 17.52±2.42 | 13.73±1.39 |
| 统计量
Statistic |
t=5.843
P=0.000 |
t=3.692
P=0.001 |
t=–24.043
P=0.000 |
t=0.277
P=0.783 |
t=0.861
P=0.394 |
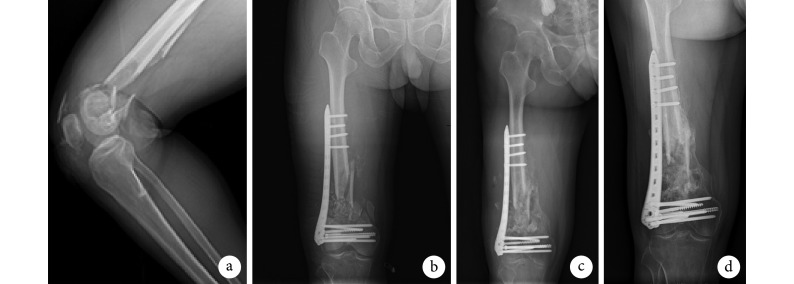
图 2.
X-ray films of a 38-year-old male patient with right distal femoral type C3 fracture
改良组患者,男,38 岁,右股骨远端 C3 型骨折 X 线片
a. 术前;b. 术后第 3 天;c. 术后 3 个月;d. 术后 5 个月
a. Before operation; b. At 3 days after operation; c. At 3 months after operation; d. At 5 months after operation
术后传统组 1 例发生切口感染,经加强切口换药、抗感染等治疗后感染得到控制。两组各 1 例发生下肢深静脉血栓形成,患肢明显肿胀,经过溶栓治疗后症状好转。改良组 1 例发生膝关节内翻畸形,行二期截骨矫形术。传统组 2 例发生膝关节屈伸功能障碍,骨折愈合后取内固定物时行膝关节松解术,术后加强功能锻炼,膝关节功能得到改善。改良组 1 例发生内固定物松动,该患者为重度骨质疏松,因骨折无明显移位,未手术翻修,予外固定支具保护下行功能锻炼及抗骨质疏松治疗后骨折愈合。两组上述并发症发生率差异均无统计学意义(P=0.488;P=1.000;P=1.000;P=0.233;P=1.000)。
3. 讨论
股骨远端骨折一直是临床治疗难点,尤其是累及关节面骨折,由于股骨远端解剖结构复杂,术中暴露不充分会导致关节面复位困难,特别是累及内侧髁及后髁骨折。同时,这类骨折往往伴有较严重软组织损伤,而术中为充分暴露骨折断端和关节面,会进一步加重软组织损伤。软组织损伤后瘢痕愈合会严重影响膝关节屈伸功能,存在致残、致畸的风险[10-11]。因此,手术应力求在软组织损伤最小情况下进行骨折块解剖复位、坚强内固定,使患者能够早期功能锻炼、最大程度恢复膝关节功能。
3.1. 手术入路探讨
股骨远端骨折经典手术入路为股骨远端外侧入路及前外侧入路。其中,前外侧入路是从股直肌与股外侧肌间隙进入,钝性剥离股中间肌,造成股中间肌撕裂,软组织损伤较严重[12]。而外侧入路是通过切开髂胫束经股外侧肌进入,其关节面暴露面积有限,难以显露内侧髁及后髁。而良好显露是骨折良好复位前提,复杂的股骨远端骨折易残留关节面不平整,导致术后创伤性骨关节炎发生风险高,因此外侧入路仅用于简单股骨远端骨折。
Swashbuckler 入路为改良的前方入路,目前多用于复杂股骨远端骨折的治疗。该入路通过广泛剥离,使得髁上、干骺端及关节面均有较好显露,同时对伸膝结构损伤小,如后期患者因发生创伤性关节炎等并发症必须进行关节置换术,该切口不影响置换术操作[8]。Khalil 等[13]应用 Swashbuckler 入路治疗 9 例股骨远端复杂关节内骨折,术后早期患者均进行功能锻炼,获得了较好疗效。但是,Swashbuckler 入路由于剥离广泛,软组织损伤较重,不符合生物学内固定原则,临床应用受到一定限制。为此,Beltran 等在其基础上提出了 mini-Swashbuckler 入路,并通过尸体解剖测量关节面暴露面积,证实 mini-Swashbuckler 入路关节面暴露面积达 Swashbuckler 入路 80% 以上,关键解剖点均可显露[9]。
我们术中比较发现,mini-Swashbuckler 入路虽然手术视野暴露不如 Swashbuckler 入路,但仍然可以直视整个关节面,在膝关节屈曲状态下,由于术者视野可以移动,两种入路暴露的关节面范围无明显差异,不影响关节面解剖复位。但对于股骨髁上显露差,不能直视骨折断端,由于骨折块无需解剖复位,可通过LISS 钢板采用桥接方式固定。因为LISS 钢板根据股骨远端解剖形态设计,不依靠钢板与骨之间的摩擦力提供稳定,钢板螺钉间具有成角稳定性,通过肌肉下建立通道、插入钢板,通过导向器植入螺钉即可,因此无需过多暴露骨折断端[14-15]。但需要术者熟练掌握间接复位技术,通过经皮钳夹、撬拨等间接复位技术来复位骨折块,纠正旋转、成角及短缩畸形,一定程度增加了手术难度。
另外,对于股骨远端骨折手术入路,如何既能减少软组织及伸膝结构损伤,又不影响骨折复位,有学者还提出了其他改良入路。骆松等提出的新型股骨远端前外侧入路已获得较好疗效。该入路切口为 S 形设计,股四头肌损伤小,关节面及股骨远端均暴露良好,可直视下复位骨折,缝合切口后张力小,利于术后康复,患者术后膝关节功能得到了较好恢复[16-17]。
3.2. 术后膝关节功能恢复的探讨
由于 mini-Swashbuckler 入路切口小、软组织损伤小,术中及术后失血量相对于 Swashbuckler 入路明显减少。因此,患者术后能较早拔除引流管,更早地进行膝关节功能锻炼。而且关节腔积血机化后会引起关节内粘连,影响膝关节功能,减少失血量可以一定程度减少关节腔内粘连。同时,失血多也意味着术后出现贫血的风险增加,而围术期贫血会增加术后感染风险、延缓术后康复、增加致残率和死亡风险[18]。有研究证明术后血红蛋白水平与患者生活质量成正相关[19]。
Swashbuckler 入路虽然对股四头肌肌腹损伤小,但切开了股四头肌肌腱、剥离股中间肌。股四头肌是伸膝装置中最重要结构,切开后的修复主要依靠弹性较差的瘢痕组织,因而导致股四头肌与周围结构及骨折断端形成瘢痕粘连,加上术后膝关节长时间处于伸直位,进而造成股四头肌挛缩,严重限制伸膝结构滑动,使膝关节活动受限[20-22]。而 mini-Swashbuckler 入路是通过松解髌韧带以及切除部分脂肪垫使髌骨向内侧移位以暴露关节面,对股四头肌损伤较小,因而术后瘢痕粘连相对较轻,为术后膝关节功能恢复奠定了解剖学基础。本研究两组患者术后膝关节功能均逐渐恢复,但改良组术后关节功能评分均显著优于传统组。
3.3. 术后并发症探讨
骨折愈合离不开良好的软组织条件,mini-Swashbuckler 入路软组织损伤小,骨折部位血供破坏小,理论上有利于骨折愈合,本研究改良组骨折愈合时间较传统组缩短,但差异无统计学意义。
虽然 mini-Swashbuckler 软组织损伤小,不影响关节面暴露及复位,有利于术后膝关节功能恢复,但由于不能较好的显露股骨髁上,不能直视下复位髁上骨折块,增加了复位难度,导致手术时间延长和透视次数增加。长时间暴露会增加切口感染风险,本次研究两组术后感染差异无统计学意义,可能与样本量小有关,有待扩大样本量进行比较分析。
另外,由于股骨髁上骨折断端暴露不充分,通过间接复位骨折,存在术后骨折畸形愈合风险,因而该手术入路对术者经验要求更高,并需要选择合适的手术器械。本研究两组关节畸形等并发症发生无统计学差异,下肢深静脉血栓形成、内固定物松动、膝关节障碍等并发症差异也无统计学意义。
综上述,mini-Swashbuckler 入路切口小,在不影响复位关节面关键解剖点暴露同时,对膝关节韧带及肌肉的损伤较少,有利于患者术后康复,其联合 LISS 钢板在治疗股骨远端骨折术后早期疗效方面显示出一定优势,但是对术者及手术器械要求较高。此外,本研究随访时间短,样本量小且存在一定偏倚,术后远期并发症发生情况及膝关节功能恢复,均有待扩大样本量进一步随访。
作者贡献:向超负责数据统计分析及论文写作;蒋科负责手术实施;陈骞协助论文写作;李毓灵协助手术实施;柏翰林负责病例收集;陈路负责课题设计及具体实施,指导论文写作。
利益冲突:所有作者声明,在课题研究和文章撰写过程中不存在利益冲突。基金项目经费支持没有影响文章观点和对研究数据客观结果的统计分析及其报道。
机构伦理问题:研究方案经川北医学院附属医院医学伦理委员会审查批准[2017ER(A)034]。
Funding Statement
四川省卫生和计划生育委员会科研课题(17PJ210)
Scientific Research Project of Health and Family Planning Commission of Sichuan Province (17PJ210)
References
- 1.Pietu G, Lebaron M, Flecher X, et al Epidemiology of distal femur fractures in France in 2011-12. Orthop Traumatol Surg Res. 2014;100(5):545–548. doi: 10.1016/j.otsr.2014.06.004. [DOI] [PubMed] [Google Scholar]
- 2.Martinet O, Cordey J, Harder Y, et al The epidemiology of fractures of the distal femur. Injury. 2000;31 Suppl 3:C62–63. doi: 10.1016/s0020-1383(00)80034-0. [DOI] [PubMed] [Google Scholar]
- 3.Mostofi SB. Fracture classifications in clinical practice. 2nd ed. London: Springer, 2006: 53-54.
- 4.Rademakers MV, Kerkhoffs GM, Sierevelt IN, et al Intra-articular fractures of the distal femur: a long-term follow-up study of surgically treated patients. J Orthop Trauma. 2004;18(4):213–219. doi: 10.1097/00005131-200404000-00004. [DOI] [PubMed] [Google Scholar]
- 5.任高宏, 林昂如, 裴国献, 等 股骨远端复杂骨折的手术治疗. 中华创伤杂志. 2003;19(11):669–672. doi: 10.3760/j:issn:1001-8050.2003.11.008. [DOI] [Google Scholar]
- 6.Bolhofner BR, Carmen B, Clifford P The results of open reduction and internal fixation of distal femur fractures using a biologic (indirect) reduction technique. J Orthop Trauma. 1996;10(6):372–377. doi: 10.1097/00005131-199608000-00002. [DOI] [PubMed] [Google Scholar]
- 7.Frederick M. Azar, James H. Beaty, S. Terry Canale. 坎贝尔骨科手术学. 第 6 卷. 13 版. 唐佩福, 等译. 北京: 北京大学医学出版社, 2018: 2617-2628.
- 8.Starr AJ, Jones AL, Reinert CM The “swashbuckler”: a modified anterior approach for fractures of the distal femur. J Orthop Trauma. 1999;13(2):138–140. doi: 10.1097/00005131-199902000-00012. [DOI] [PubMed] [Google Scholar]
- 9.Beltran MJ, Blair JA, Huh J, et al Articular exposure with the swashbuckler versus a “Mini-swashbuckler” approach. Injury. 2013;44(2):189–193. doi: 10.1016/j.injury.2012.10.021. [DOI] [PubMed] [Google Scholar]
- 10.Schütz M, Müller M, Regazzoni P, et al Use of the less invasive stabilization system (LISS) in patients with distal femoral (AO33) fractures: a prospective multicenter study. Arch Orthop Trauma Surg. 2005;125(2):102–108. doi: 10.1007/s00402-004-0779-x. [DOI] [PubMed] [Google Scholar]
- 11.Vallier HA, Hennessey TA, Sontich JK, et al Failure of LCP condylar plate fixation in the distal part of the femur. A report of six cases. J Bone Joint Surg (Am) 2006;88(4):846–853. doi: 10.2106/JBJS.E.00543. [DOI] [PubMed] [Google Scholar]
- 12.Kanamiya T, Whiteside LA, Nakamura T, et al Effect of selective lateral ligament release on stability in knee arthroplasty. Clin Orthop Relat Res. 2002;(404):24–31. doi: 10.1097/00003086-200211000-00005. [DOI] [PubMed] [Google Scholar]
- 13.Khalil MA, Farid W, Gad S Swashbuckler approach and surgical technique in severely comminuted fractures of the distal femur. Current Orthopaedic Practice. 2015;26(3):269–276. doi: 10.1097/BCO.0000000000000226. [DOI] [Google Scholar]
- 14.Weight M, Collinge C Early results of the less invasive stabilization system for mechanically unstable fractures of the distal femur (AO/OTA types A2, A3, C2, and C3) J Orthop Trauma. 2004;18(8):503–508. doi: 10.1097/00005131-200409000-00005. [DOI] [PubMed] [Google Scholar]
- 15.Valles JF, Rodríguez FR, Gómez JM Distal femur fractures. Comparative analysis of two different surgical treatments. Acta Ortop Mex. 2010;24(5):324–330. [PubMed] [Google Scholar]
- 16.骆松, 戴闽, 丁志辉, 等 新型股骨远端前外侧入路治疗股骨远端 C 型骨折疗效分析. 中国修复重建外科杂志. 2014;28(4):414–418. doi: 10.7507/1002-1892.20140094. [DOI] [Google Scholar]
- 17.张斌, 戴闽, 邹帆, 等 新型股骨远端前外侧入路治疗股骨远端骨折疗效观察. 中国修复重建外科杂志. 2013;27(11):1296–1299. doi: 10.7507/1002-1892.20130283. [DOI] [PubMed] [Google Scholar]
- 18.周宗科, 翁习生, 向兵, 等 中国髋、膝关节置换术加速康复─围术期贫血诊治专家共识. 中国骨与关节外科杂志. 2016;9(1):10–15. [Google Scholar]
- 19.Conlon NP, Bale EP, Herbison GP, et al Postoperative anemia and quality of life after primary hip arthroplasty in patients over 65 years old. Anesth Analg. 2008;106(4):1056–1061. doi: 10.1213/ane.0b013e318164f114. [DOI] [PubMed] [Google Scholar]
- 20.贝朝涌, 王锐英, 唐际存, 等 股骨远端骨折术后膝关节功能恢复影响因素分析. 中国修复重建外科杂志. 2009;23(9):1053–1057. [Google Scholar]
- 21.Young A, Stokes M, Iles JF Effects of joint pathology on muscle. Clin Orthop Relat Res. 1987;(219):21–27. [PubMed] [Google Scholar]
- 22.Nicoll EA Quadricepsplasty. J Bone Joint Surg (Br) 1963;45(8):483–490. [PubMed] [Google Scholar]