Abstract
目的
探讨股骨近端防旋髓内钉(proximal femoral nail anti-rotation,PFNA)治疗老年股骨转子间骨折术中螺旋刀片导针偏心化原因及其对骨折内固定的影响。
方法
回顾性分析 2018 年 1 月—2020 年 1 月接受闭合复位 PFNA 内固定的 175 例股骨转子间骨折患者的术中影像资料。男 76 例,女 99 例;年龄 61~103 岁,平均 79.8 岁。入院至手术时间为 12~141 h,中位数 32 h。骨折国际内固定研究协会/美国骨创伤协会(AO/OTA)分型:31-A1 型 64 例,31-A2 型 111 例。在术中 C 臂 X 线机透视图像上,分别测量骨折闭合复位后与内固定后股骨近端颈干角(caputcollum-diaphysis,CCD);头钉孔中轴线及螺旋刀片导针分别与髓内钉近段轴线的夹角,并计算两角度差值;根据头颈骨块内侧皮质、前侧皮质与股骨干皮质对位情况,评价骨折复位情况;根据 Cleveland 的方法评价螺旋刀片在股骨头内位置。
结果
术中骨折闭合复位后,股骨近端 CCD 为(134.6±6.8)°,内固定后为(134.9±4.3)°,内固定前、后比较差异无统计学意义(t=0.432,P=0.766)。头钉孔中轴线、螺旋刀片导针与髓内钉近段轴线夹角分别为(125.4±2.4)° 和(126.3±2.3)°,差异有统计学意义(t=2.809,P=0.044);两者差值为(0.8±2.2)°。术中 47 例螺旋刀片导针发生偏心化,沿偏心化导针敲入螺旋刀片后 10 例发生骨折复位丢失、5 例螺旋刀片在股骨头内位置欠佳。
结论
PFNA 内固定术中,多种原因会导致螺旋刀片导针发生偏心化,包括骨折端不稳定、软组织嵌入、严重骨质疏松、工具不配套以及透视成像影响等。沿偏心化导针敲入螺旋刀片存在骨折端再移位和螺旋刀片位置不佳的可能,术中应根据偏心角度判断是否需要调整导针方向。
Keywords: 股骨转子间骨折, 髓内钉, 偏心化, 螺旋刀片
Abstract
Objective
To analyze the reasons and the influence of internal fixation about the guide pin eccentricity of helical blade during proximal femoral nail anti-rotation (PFNA) internal fixation for femoral intertrochanteric fractures.
Methods
A retrospective analysis of the intraoperative imaging data of 175 patients with femoral intertrochanteric fractures, who underwent closed reduction and PFNA internal fixation between January 2018 and January 2020, was performed. There were 76 males and 99 females with an average age of 79.8 years (mean, 61-103 years). The internal between admission and operation was 12-141 hours (median, 32 hours). According to AO/Orthopaedic Trauma Association (AO/OTA) classification, the fractures were rated as type 31-A1 in 64 cases and type 31-A2 in 111 cases. In the intraoperative fluoroscopy image by C-arm X-ray machine, the caputcollum-diaphysis (CCD) was measured after closed reduction and internal fixation, respectively; the angles between the center line of the head nail hole and the axis of proximal nail and between the axis of guide pin and proximal nail were measured, and the difference between the two angles was evaluated; the quality of fracture reduction was evaluated according to the alignment of the medial cortex, anterior cortex of the head and neck bone block, and femoral shaft cortex; the position of the helical blade in the femoral head was evaluated according to the Cleveland method.
Results
The CCDs of proximal femur were (134.6±6.8)° after closed reduction and (134.9±4.3)° after internal fixation. There was no significant difference between pre- and post-internal fixation (t=0.432, P=0.766). The angles between the center line of the head nail hole and the axis of proximal nail and between the axis of guide pin and proximal nail were (125.4±2.44)° and (126.3±2.3)°, respectively, showing significant difference (t=2.809, P=0.044). The difference between the two angles was (0.8±2.2)°. The guide pin eccentricity of helical blade occurred in 47 cases. After tapping the helical blade along the eccentric guide pin, 10 cases had fracture reduction loss, and 5 cases had a poor position of the helical blade in the femoral head.
Conclusion
During PFNA internal fixation, a variety of reasons can lead to the eccentric position of the guide pin of helical blade, including unstable fracture, soft tissue inserted, severe osteoporosis, mismatched tool, and fluoroscopic imaging factors. It is possible that the fracture end would be displaced again and the helical blade position may be poor when knocking into the helical blade along the eccentric guide pin. During operation, it should be judged whether the direction of the guide pin needs to be adjusted according to the eccentric angle.
Keywords: Femoral intertrochanteric fracture, intramedullary nail, eccentricity, helical blade
股骨转子间骨折是老年人群常见骨折类型,早期手术治疗可以减少并发症发生,降低死亡率。股骨近端防旋髓内钉(proximal femoral nail anti-rotation,PFNA)具有操作简便、微创以及良好生物力学特性等特点,近年来在临床中广泛用于治疗股骨转子间骨折,并取得了满意疗效[1-3]。在临床应用时,我们发现打入螺旋刀片导针时,有时会与头钉孔中轴线偏离,而出现该情况时是否需要调整导针位置,未见相关文献报道。如调整导针则需增加操作步骤,延长手术时间,随之增加患者失血量和 X 射线暴露;同时如果偏移角度很小,调整也有一定难度。但如不进行相应调整,是否会影响螺旋刀片打入时位置,导致已复位的骨折断端发生再移位,进而影响手术质量,尚无明确定论。为解决这些问题,我们回顾分析了闭合复位 PFNA 内固定治疗的股骨转子间骨折患者术中 C 臂 X 线机透视图像,对螺旋刀片导针发生偏心化原因进行分析。报告如下。
1. 临床资料
1.1. 患者选择标准
纳入标准:① 年龄≥60 岁;② 经影像学检查诊断为顺行股骨转子间骨折,国际内固定研究协会/美国骨创伤协会(AO/OTA)分型[4]为 31-A1、31-A2 型;③ 骨折前患者能正常行走,无骨结构畸形;④ 术中 C 臂 X 线机透视图像资料完整;⑤ 采用闭合复位 PFNA 内固定治疗,且患者仰卧于骨科牵引床手术。
排除标准:① 病理性骨折;② 术中闭合复位失败需改为切开复位。
2018 年 1 月—2020 年 1 月,同济大学附属同济医院共 175 例患者符合选择标准纳入研究。
1.2. 一般资料
本组男 76 例,女 99 例;年龄 61~103 岁,平均 79.8 岁。左侧 95 例,右侧 80 例。骨折均为日常生活中摔倒所致。入院至手术时间为 12~141 h,中位数 32 h。骨折 AO/OTA 分型[4]:31-A1 型 64 例,31-A2 型 111 例。
1.3. 手术方法
入院后按老年髋部骨折临床治疗流程,行常规化验检查和心、肺、脑等重要器官功能评估[5],并积极处理相关合并症,完成术前准备后尽早手术。
手术在患侧下肢神经阻滞麻醉(43 例)或气管插管全麻(132 例)下进行。患者仰卧于骨科牵引床上,在患肢牵引下进行骨折闭合复位,患肢内旋内收,C 臂 X 线机透视见骨折断端复位满意后消毒铺巾,将 C 臂 X 线机置于两腿之间。根据骨折形态和骨干直径选用合适长度(17、20、24 cm)和直径(9、10、11 mm)的 PFNA 钉,预先进行连接部位的安装和导针测试。在股骨大转子顶点上方 3 cm 处,向近侧作一长 3~5 cm 切口;切开皮肤、皮下组织和臀筋膜后,钝性分离臀中肌。触摸确定大转子顶点范围,紧贴其内侧边缘,在前中 1/3 交界处插入主钉导针;经透视确认进钉点位置满意、导针位于股骨干髓腔中央后,进行股骨近端开口扩髓;徒手插入主钉,经透视确认主钉插入深度。
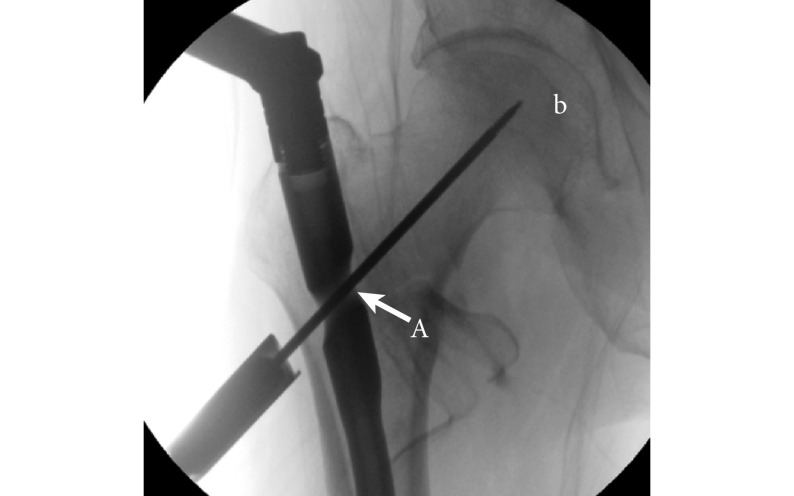
然后,在体外三联导向套筒指引下作长约 2 cm 切口,切开髂胫束,钝性分离股外侧肌直至股骨外侧表面;插入导向套筒并抵至骨表面,旋紧螺扣,打入螺旋刀片导针;透视下调整螺旋刀片导针的深度和前倾角,使导针尽可能位于股骨头-颈中轴线上(图1),沿导针打入合适长度螺旋刀片,放松足部牵引,行螺旋刀片加压锁定,尽量使尖顶距<25 mm。最后,拧入 PFNA 远端锁钉。
图 1.
The best position of the guide pin of the helical blade (b) was on the center line of the femoral head-neck and the axis of the head nail hole (A)
术中螺旋刀片导针(b)理想位置为股骨头-颈中轴线 且位于头钉孔(A)中轴线上
1.4. 影像学测量指标
采用 Photoshop CS6 软件(Adobe 公司,美国)在术中 C 臂 X 线机透视图像上进行观测。为减少测量误差,每张图片各参数测量 3 次,取均值。
① 于术中骨折闭合复位后与内固定后的髋关节正位图像上,测量股骨近端颈干角(caputcollum-diaphysis,CCD),即股骨颈轴线与股骨干轴线夹角,其中 CCD<125° 表示髋内翻、125°~135° 为标准位,>135° 表示髋外翻。
② 于术中螺旋刀片导针打入后的髋关节正位图像上,测量头钉孔中轴线与髓内钉近段轴线夹角(∠β)、螺旋刀片导针与髓内钉近段轴线夹角(∠β’),并计算两角度差值(∠β’−∠β),即导针偏心化角度。见图2。
图 2.
The diagrammatic sketch of ∠β and ∠β’
∠β 与∠β’ 测量示意图
③ 在髋关节正位图像上,将头颈骨块内侧皮质与股骨干内侧皮质对位分为 3 种类型[6]:正性支撑,头颈骨块内侧皮质位于股骨干内侧皮质内上方(髓腔外,即“上包下”);负性支撑,头颈骨块内侧皮质位于股骨干内侧皮质外上方(髓腔内,即内侧皮质无支撑);中性支撑,二者内侧皮质获得平滑的完全对位。
在髋关节侧位图像上,将头颈骨块前侧皮质与股骨干前侧皮质对位分为 3 种类型[6]:正性支撑,头颈骨块前侧皮质位于股骨干前侧皮质前方(髓腔外);负性支撑:头颈骨块前侧皮质位于股骨干前侧皮质后方(髓腔内,即前侧皮质无支撑);中性支撑,二者前侧皮质获得平滑的完全对位。
根据内固定前后髋关节正侧位图像上前、内侧皮质对位关系变化,判断骨折是否发生再移位。
④ 根据 Cleveland [7-8]的方法将螺旋刀片在股骨头内的位置进行分区。内固定后髋关节正位图像上,将螺旋刀片在股骨头内位置分为上、中、下,侧位图像上分为前、中、后。当螺旋刀片在股骨头内位置为中-中位或下-中位时判断为位置良好,其余均为位置欠佳。
1.5. 统计学方法
采用 Excel 软件进行统计分析。数据以均数±标准差表示,组间比较采用配对 t 检验;检验水准α=0.05。
2. 结果
2.1. 影像学测量结果
术中骨折闭合复位后,股骨近端 CCD 为(134.6±6.8)°(119.3°~155.2°),内固定后为(134.9±4.3)°(120.1°~146.9°)。内固定前、后 CCD 比较差异无统计学意义(t=0.432,P=0.766)。根据 CCD 范围,闭合复位后髋内翻 7 例、标准位 136 例、髋外翻 32 例;内固定后髋内翻 9 例、标准位 128 例、髋外翻 38 例。
头钉孔中轴线与髓内钉近段轴线夹角(∠β)为(125.4±2.4)°(121.2°~131.3°),螺旋刀片导针与髓内钉近段轴线夹角(∠β’)为(126.3±2.3)°(122.3°~132.3°);两夹角比较差异有统计学意义(t=2.809,P=0.044),导针偏心角度为(0.8±2.2)°(−5.8°~7.4°)。
2.2. 骨折与内固定变化
本组术中 47 例(26.9%)螺旋刀片导针发生偏心化。其中,31 例导针偏心化角度≤3°,均未出现前、内侧皮质对位改变;9 例 3°~5° 者中,3 例敲入螺旋刀片后前、内侧皮质对位发生轻微改变;7 例>5° 者中,6 例敲入螺旋刀片后前、内侧皮质对位发生明显改变,1 例发生轻微改变。
螺旋刀片在股骨头内位置良好 161 例,其中中-中位 72 例、下-中位 89 例;位置欠佳 14 例,其中 5 例(35.7%)导针偏心化较严重(>5°)者沿导针敲入螺旋刀片后,螺旋刀片尖部位置不佳。见图3。
图 3.
Intraoperative fluoroscopy before and after helical blade implantation
术中螺旋刀片植入前、后透视
a. 螺旋刀片导针偏心化角度 2.5°,螺旋刀片植入位置理想、不影响骨折复位;b. 螺旋刀片导针偏心化角度 4.2°,螺旋刀片植入位置理想,骨折皮质对位发生轻微改变;c. 螺旋刀片导针偏心化角度 5.3°,螺旋刀片尖部在股骨头内偏上方,骨折皮质对位改变
a. The angle of eccentricity of guide pin was 2.5°, and the position of the helical blade and fracture reduction were good; b. The angle of eccentricity of guide pin was 4.2°, and the position of the helical blade was good and the alignment of the fractured cortex changed a little; c. The angle of eccentricity of guide pin was 5.3°, and the tip of the helical blade was above the femoral head and the alignment of the fractured cortex changed
3. 讨论
3.1. PFNA 内固定术中螺旋刀片导针偏心化现象
PFNA 是治疗股骨转子间骨折的一种新型髓内固定装置,生物力学研究显示,头钉独特的螺旋刀片设计对骨质丢失影响较小,同时还能对股骨头颈内部松质骨进行加压,增加固定稳定性;与传统螺纹拉力螺钉相比,在抗切割方面也具有一定优势,并且手术操作简便[1-3]。经十余年临床应用,医生们对 PFNA 操作已非常熟悉,但是临床应用时我们发现在打入螺旋刀片导针时,部分导针会发生偏心化移位,本组 47 例患者(26.9%)发生该现象。与头钉孔中轴线相比,导针偏心化角度为−5.8°~7.4°。
在 47 例发生螺旋刀片导针偏心化患者中,10 例沿偏心化导针敲入螺旋刀片后出现前、内侧皮质对位改变。其中,31 例导针偏心化角度≤3°,均未出现前、内侧皮质对位改变;9 例 3°~5° 者中,3 例发生前、内侧皮质轻微改变;7 例>5° 者中,6 例前、内侧皮质对位发生明显变化、1 例发生轻度变化。可见,导针偏心化程度与螺旋刀片在敲入过程中使骨折位置改变有一定关联性,偏心角度越大,越容易导致骨折复位丢失和螺旋刀片在股骨头内部位置异常。
因此,我们根据是否影响骨折复位,将螺旋刀片导针偏心化程度分为 3 度:其中,≤3° 为轻度偏心化,几乎不影响骨折复位质量和螺旋刀片植入位置;3°~5° 为中度偏心化,可能轻度影响骨折复位质量;>5° 为重度偏心化,会导致骨折复位丢失,以及螺旋刀片尖部在股骨头内位置会发生异常改变,术中需要对导针位置进行必要调整。
3.2. PFNA 内固定术中螺旋刀片导针偏心化原因分析
3.2.1. 导针撑开效应
髓内钉主钉插入股骨近端髓腔内,可使骨折端产生撑开效应,导致 CCD 变小,骨折转变为不稳定型骨折[9]。然而,在打入螺旋刀片导针时,导针从骨折远端股骨外侧壁进入股骨头内过程中可能遇到一定阻力;在股骨头内阻力作用下,导针继续深入,也可能再次产生撑开效应,使股骨头颈骨块的 CCD 有增大倾向,从而带动导针尖部向骨折近端方向发生轻度偏移,而导针尾部在进针点处受到股骨干外侧皮质的束缚,不会发生移动。如果主钉插入越深,导针会越靠近股骨距处骨质,导针进入时的阻力也就越大,越容易出现上述情况(图4)。在复位插入主钉后,如果骨折端属于不稳定型骨折,头颈骨块有移位倾向,也容易发生导针偏移。遇到此类情况时,需将主钉向近端拔出少许或将主钉进钉点向内移至大转子顶点或内侧缘处进钉。
图 4.
The guide pin (b) was closed to the femoral neck cortex and produced greater resistance during inserted, which caused the guide pin to change direction and enter the femoral head from a position where the bone density was lower
打入导针(b)时紧贴股骨颈皮质会遇到较大阻力,导 致导针向上方偏移,从骨质较疏松的位置进入股骨头 内,在骨折端附近发生偏移
C:头钉孔中轴线
C: The center line of the head nail hole
3.2.2. 头颈骨块旋转
在不稳定型股骨转子间骨折中,由于内后方大部分皮质失去骨性支撑,股骨头颈骨块缺少足够维持其稳定的因素,复位后的骨折端在外力作用下即可发生再移位。目前使用的螺旋刀片导针一般都有螺纹,在导针钻进股骨头过程中可产生扭力,使头颈骨块发生轻度旋转移位,因此可能致导针发生偏移(图5、6)。
图 5.
After the guide pin (b) was implanted into the femoral head, the fragment of head-neck may rotate clockwise, and the guide pin deviated from the center line of the head nail hole (C) near the fractured end
导针(b)打入头颈骨块后,头颈骨块可能发生顺时针 旋转,导针在骨折端附近开始偏离头钉孔中轴线(C)
图 6.
After the guide pin was implanted into the femoral head, the pin could move in the head nail hole with the fragment of head-neck, so that the unstable head-neck fragment can cause the pin eccentricity (arrow)
导针打入后位于头钉孔中轴线,用骨钩勾动头颈骨块,可见导针在头钉孔内发生偏心化移动。沿偏心导针打入螺旋刀片后,导致 头颈骨块发生再移位(箭头)
针对上述两种原因引起的导针偏移,术中很难判断具体原因,可能是由于骨折端不稳定所致。因此,有必要临时增加骨折断端的稳定性,以预防偏移的发生。具体措施:可以在主钉前方和/或后方,先向股骨头内打入 1~2 枚细克氏针进行临时固定;由于细克氏针产生的阻力和扭力都较小,使骨折断端发生移位的可能性降低,或用骨钩勾住骨折近端前内侧皮质,维持骨折端前壁的相对稳定,然后再重新打入导针。此外,主钉插入不宜过深,透视下头钉孔中心应位于股骨头中心线或中下 1/3 处,不能紧贴股骨距皮质边缘,以免导针在钻入过程中受到较大阻力和扭力,避免产生二次撑开效应或者头颈骨块旋转,或者导针在遇到较大阻力后自行偏移方向,通过骨质较疏松部位进入股骨头内。
3.2.3. 导针套筒未抵到股骨外侧壁表面
由于股外侧肌较厚,套筒插入时未直接抵至股骨干外侧表面,导针在进针点处尚未进入骨内时,已经形成向近端的滑动,最终导致导针出现偏心化(图7),或者有较多的肌肉纤维组织随着导针一起进入股骨内,使得导针出现偏心化。为避免这一现象,在插入套筒前,先将股外侧肌钝性分离至股骨外侧壁表面,插入套筒时将肌肉组织用血管钳拨开,在无张力状态下使套筒尖抵在骨面,减少导针在套筒内的异常滑动,使螺旋刀片导针进钉点位于主钉孔中央。
图 7.
The sleeve was not in touch with the surface of lateral wall, the guide pin (b) would deviate the center line of helical blade hole (C)
导针套筒未完全抵至骨面,导针(b)从入钉点处即偏离 头钉孔中轴线(C)
3.2.4. 近端髓腔扩孔过大
在大转子顶点区域,主钉进钉点范围内的骨质较疏松,而且有时有骨折线通过,在开口扩髓时可能导致近端开口过大,使主钉近端在髓腔内有较大活动空间。当头钉套筒插入、旋紧套筒的螺扣时,如螺扣过度旋紧,连接臂可能发生轻度形变,使得主钉在髓腔内向外侧偏移,进而导致导针进入时 CCD 增大,当过度旋紧的螺扣被放松后,形变消失,主钉恢复至原位,故而出现导针上偏的状况。因此,在拧紧套筒螺扣时避免过度旋紧,内套筒头部抵至股骨外侧骨面即可,防止出现主钉近端在髓腔外移和连接臂发生形变的现象。
3.2.5. 工具配套性欠佳
如果导针较细,在套筒内可有较大活动空间,也会使导针在打入时发生偏移。此外,导针硬度较软,在阻力作用下也容易发生移位现象。因此,要尽可能提高工具配套性,选用硬质且不宜弯曲的导针进行操作。此外,螺旋刀片插入通过头钉孔后,导针取出与螺旋刀片敲入交替进行(边退导针,边敲入螺旋刀片),依靠螺旋刀片在主钉孔内的位置,重新选择合适的通道进入,避免螺旋刀片沿错误的导针方向敲入。
3.2.6. 成像视觉差异
手术中术者只能依靠 C 臂 X 线机透视成像来判断导针位置是否理想。术中透视时,无法保证放射线球管与主钉所在的冠状平面能完全垂直,股骨旋转角度、髋关节屈伸角度,都会影响主钉钉孔成像情况,因而导致在不同平面上产生成像视觉上的差异。这种情况下无需对导针位置进行额外调整,仅需要轻微变换角度进行透视,进而来判断导针位置是否位于头钉孔中央。
综上述,在手术操作过程中,螺旋刀片导针可能会因多种原因发生偏心化,包括骨折端不稳定、软组织嵌入、严重骨质疏松、工具不配套以及透视成像因素等。如果出现这种情况,需要术者判断是否有必要对导针方向进行调整。此外,在操作中也可以通过增加主钉插入深度,抵消导针偏心化所带来的不良影响,最终使螺旋刀片位置满意,防止术后内固定失败。但导针偏心化移位后,如其顶端位置较理想,也可以沿偏心化导针敲入螺旋刀片,螺旋刀片仍能达良好位置,同时主钉也可以适应螺旋刀片位置自动调整其在髓腔的深度,但在敲入螺旋刀片过程中需注意透视,避免造成骨折端再移位。由于导针偏心角度越大,越容易导致骨折复位丢失和螺旋刀片在股骨头内部位置异常,因此需要引起术者重视。
作者贡献:王欣负责研究设计、病例收集及文章撰写;张英琪负责图片处理及测量;杜守超、张世民负责病例分析;陈凯、王志远负责病例收集和数据统计分析;袁锋、程黎明负责方案实施及文章修改。
利益冲突:所有作者声明,在课题研究和文章撰写过程中不存在利益冲突。
机构伦理问题:研究方案经同济大学附属同济医院伦理委员会批准。
Funding Statement
上海市卫生健康委员会课题基金(2020YJZX0142)
Funds of Shanghai Municipal Health Commission Project (2020YJZX0142)
References
- 1.Chang SM, Hou ZY, Hu SJ, et al Intertrochanteric femur fracture treatment in Asia: what we know and what the world can learn. Orthop Clin North Am. 2020;51(2):189–205. doi: 10.1016/j.ocl.2019.11.011. [DOI] [PubMed] [Google Scholar]
- 2.Yu X, Wang H, Duan X, et al Intramedullary versus extramedullary internal fixation for unstable intertrochanteric fracture, a meta-analysis. Acta Orthop Traumatol Turc. 2018;52(4):299–307. doi: 10.1016/j.aott.2018.02.009. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.Kumar CN, Srivastava MPK Screw versus helical proximal femoral nail in the treatment of unstable trochanteric fractures in the elderly. J Clin Orthop Trauma. 2019;10(4):779–784. doi: 10.1016/j.jcot.2018.07.012. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.张世民, 余斌 AO/OTA-2018版股骨转子间骨折分类的解读与讨论. 中华创伤骨科杂志. 2018;20(7):583–587. doi: 10.3760/cma.j.issn.1671-7600.2018.07.007. [DOI] [Google Scholar]
- 5.Roberts KC, Brox WT, Jevsevar DS, et al Management of hip fractures in the elderly. J Am Acad Orthop Surg. 2015;23(2):131–137. doi: 10.5435/JAAOS-D-14-00432. [DOI] [PubMed] [Google Scholar]
- 6.Chang SM, Zhang YQ, Du SC, et al Anteromedial cortical support reduction in unstable pertrochanteric fractures: a comparison of intra-operative fluoroscopy and post-operative three dimensional computerised tomography reconstruction. Int Orthop. 2018;42(1):183–189. doi: 10.1007/s00264-017-3623-y. [DOI] [PubMed] [Google Scholar]
- 7.Lee CH, Su KC, Chen KH, et al Impact of tip-apex distance and femoral head lag screw position on treatment outcomes of unstable intertrochanteric fractures using cephalomedullary nails. J Int Med Res. 2018;46(6):2128–2140. doi: 10.1177/0300060518775835. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.Lee PY, Lin KJ, Wei HW, et al Biomechanical effect of different femoral neck blade position on the fixation of intertrochanteric fracture: a finite element analysis. Biomed Tech (Berl) 2016;61(3):331–336. doi: 10.1515/bmt-2015-0091. [DOI] [PubMed] [Google Scholar]
- 9.O’Malley MJ, Kang KK, Azer E, et al Wedge effect following intramedullary hip screw fixation of intertrochanteric proximal femur fracture. Arch Orthop Trauma Surg. 2015;135(10):1343–1347. doi: 10.1007/s00402-015-2280-0. [DOI] [PubMed] [Google Scholar]