Abstract
目的
探讨多模式镇痛下置管持续收肌管阻滞(adductor canal block,ACB)与单次注射 ACB 对人工全膝关节置换术(total knee arthroplasty,TKA)后镇痛及早期康复的影响。
方法
2016 年 10 月—2017 年 2 月,将 60 例因重度退行性骨关节炎拟行初次单膝 TKA 且符合选择标准的患者纳入研究,随机分为置管持续 ACB 组(A 组)和单次注射 ACB 组(B 组),每组 30 例。两组患者性别、年龄、体质量指数、民族、美国麻醉医师协会(ASA)分级以及术前膝关节活动度、股四头肌肌力等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。记录两组术中使用止血带时间、术后引流量、术后住院时间、盐酸哌替啶使用情况、不良反应事件发生情况。术后行静息及活动时疼痛视觉模拟评分(VAS),采用徒手肌力法评定股四头肌肌力,测量膝关节活动度并记录首次屈膝达 90° 时间。
结果
A 组术中使用止血带时间、术后引流量、不良反应发生率与 B 组比较,差异均无统计学意义(P>0.05);但 A 组术后住院时间较 B 组明显缩短(P<0.05)。术后各时间点 A 组 VAS 评分均低于 B 组,其中术后 12 h 后静息 VAS 评分及 8 h 后活动 VAS 评分与 B 组比较,差异均有统计学意义(P<0.05)。术后各时间点 A 组股四头肌肌力均优于 B 组,其中术后 24、48、72 h 组间比较差异有统计学意义(P<0.05)。A 组术后 24、48、72 h 及出院当天膝关节活动度均显著优于 B 组(P<0.05),患者首次屈膝达 90° 时间较 B 组明显缩短(t=–2.951,P=0.016)。术后 24 h 内使用盐酸哌替啶(50 mg/次)者,A 组 4 例、B 组 7 例;术后 24~48 h 使用,A 组 3 例、B 组 7 例;术后 48~72 h 使用,A 组 1 例、B 组 3 例。A 组 2 例发生置管处渗液,无 1 例发生置管脱落。
结论
置管持续 ACB 对 TKA 术后静息及活动状态下的镇痛效果均优于单次注射 ACB,能明显降低阿片类药物使用量,更有利于患者股四头肌肌力恢复,促进早期功能康复。
Keywords: 人工全膝关节置换术, 神经传导阻滞, 收肌管, 镇痛, 康复
Abstract
Objective
To compare the analgesia effect and clinical rehabilitation between continuous adductor canal block (ACB) and single shot ACB in total knee arthroplasty (TKA).
Methods
Between October 2016 and February 2017, 60 patients with severe knee osteoarthritis undergoing primary unilateral TKA were prospectively recruited in the study. All the patients were randomly allocated into 2 groups and received ultrasound-guided continuous ACB (group A, n=30) or single shot ACB (group B, n=30), respectively. There was no significant difference in gender, age, body mass index, nationality, American Society of Anesthesiology (ASA) grading, and preoperative knee range of motion and quadriceps strength between 2 groups (P>0.05). After operation, the tourniquet time, postoperative drainage volume, hospitalization time, and adverse events in 2 groups were recorded. Visual analogue scale (VAS) scores at rest and during activity, the quadriceps strength, the knee range of motion, and the time of 90° knee flexion in 2 groups were also recorded and compared.
Results
There was no significant difference in tourniquet time, postoperative drainage volume, and incidence of adverse events between 2 groups (P>0.05). But the hospitalization time was significant shorter in group A than in group B (P<0.05). VAS scores at rest and during activity were lower in group A than in group B, with significant differences in VAS score at rest after 12 hours and in VAS score during activity after 8 hours between 2 groups (P<0.05). The quadriceps strength was higher in group A than in group B, with significant difference at 24, 48, and 72 hours (P<0.05). The knee range of motion was significantly better in group A than in group B at 24, 48, 72 hours and on discharge (P<0.05). The time of 90° knee flexion was significantly shorter in group A than in group B (t=–2.951, P=0.016). There were 4 patients in group A and 7 patients in group B requiring meperidine hydrochloride (50 mg/time) within 24 hours, and 3 patients in group A and 7 patients in group B at 24 to 48 hours, and 1 patient in group A and 3 patients in group B at 48 to 72 hours. Effusion in the catheter site occurred in 2 cases of group A, but no catheter extrusion occurred.
Conclusion
Continuous ACB is superior in analgesia both at rest and during activity and opioid consumption compared with single shot ACB after TKA. And the quadriceps strength could be reserved better in continuous ACB group, which can perform benefits in early rehabilitation.
Keywords: Total knee arthroplasty, nerve block, adductor canal, analgesia, rehabilitation
人工全膝关节置换术(total knee arthroplasty,TKA)是治疗终末期膝关节疾病最有效的方法,同时也是术后疼痛最严重的手术之一[1-2]。故痛疼的管理是外科医师需重点关注的项目之一[3-4]。传统镇痛方法包括硬膜外自控镇痛及静脉自控镇痛等,研究表明股神经阻滞(femoral nerve block,FNB)的镇痛效果相当于甚至优于传统镇痛方法,能减少阿片类药物用量及副反应发生,利于术后功能康复,缩短住院时间,提高患者满意度[5-9]。但有学者指出 FNB 会引起股四头肌肌力减弱,延迟患者术后下地锻炼时间,并增加跌倒风险[10-11]。因此,最佳的镇痛方案应既能提供有效的镇痛,又不会影响股四头肌肌力及术后早期下地活动锻炼。
而收肌管阻滞(adductor canal block,ACB)的镇痛效果与 FNB 相当,而且只对感觉神经阻滞,理论上不影响股四头肌肌力,有利于术后早期下地活动锻炼,降低跌倒的风险,促进功能康复,缩短住院时间,从而提高患者满意度,达到快速康复的目的[12-15]。因此,ACB 被认为是 FNB 的有效替代者。ACB 可以于收肌管内单次注射局麻药物,也可以留置硬膜外镇痛导管行持续浸润阻滞。有研究表明,单次注射后镇痛效果只能维持 12~24 h[5, 16]。但是 TKA 术后早期,尤其在活动锻炼或功能康复时,产生的严重痛疼往往会持续至术后 48 h[17]。为明确 ACB 哪种镇痛方案效果最佳,经四川大学华西医院伦理委员会批准,我们进行了随机对照临床试验,比较置管持续 ACB 与单次注射 ACB 对多模式镇痛下 TKA 术后镇痛效果及临床疗效的影响。报告如下。
1. 临床资料
1.1. 患者选择标准
纳入标准:① 因重度退行性骨关节炎行初次单膝 TKA,手术由同一位医生完成;② 年龄 50~80 岁;③ 体质量指数 18~35;④ 按照美国麻醉医师协会(ASA)分级为Ⅰ~Ⅲ级;⑤ 患者均签署知情同意书并配合数据收集。
排除标准:① 术侧膝关节严重畸形(内/外翻畸形≥15°、屈曲畸形≥30°);② 酗酒史或长期口服阿片类药物史;③ 周围神经病变者;④ 有心律不齐病史或精神病史;⑤ 有磺胺类药物过敏史。
2016 年 10 月—2017 年 2 月,共 60 例患者符合选择标准纳入研究,按照随机数字表法分为两组,分别为置管持续 ACB 组(A 组)和单次注射 ACB 组(B 组),每组 30 例。由于置管持续 ACB 组患者留置导管及携带镇痛泵,故本研究未采用盲法。
1.2. 一般资料
A 组:男 6 例,女 24 例;年龄(65.9±8.4)岁。体质量指数为25.2±3.2。汉族 28 例,藏族 2 例。ASA 分级:Ⅱ级 23 例,Ⅲ级 7 例。B 组:男 6 例,女 24 例;年龄(67.7±7.8)岁。体质量指数为24.2±2.7。均为汉族。ASA 分级:Ⅱ级 25 例,Ⅲ级 5 例。
两组性别、年龄、体质量指数、民族、ASA 分级以及术前膝关节活动度、股四头肌肌力等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.3. 镇痛方案
① 术前:两组患者入院后均接受痛疼宣教及疼痛视觉模拟评分(VAS)培训,术前 3 d 开始口服塞来昔布(200 mg/次,2 次/d)超前镇痛。
② 术中:两组患者采用微创正中切口内侧髌旁入路,术毕于膝外上方安置引流管后,逐层关闭切口,并在缝合皮肤时于皮下给予 40 mL 2.5 g/L 罗哌卡因行局部浸润麻醉。
③ 术后:两组患者手术完成后立即行超声引导下单次注射 ACB,均由同一位高年资麻醉医师完成。超声采用高频线阵探头 10~20 Hz(SonoSite 公司,美国),阻滞部位为大腿中段,髂前上棘与髌骨连线的中点,将 2.5 g/L 罗哌卡因 30 mL+肾上腺素 0.1 mg 注入收肌管内缝匠肌下股动脉旁。A 组患者留置导管并连接镇痛泵,予持续阻滞(背景剂量 8 mL/h 2.5 g/L 罗哌卡因,追加剂量 5 mL,锁定 30 min)至术后 48 h;B 组患者不留置导管。
两组患者均不使用静脉镇痛泵,切口周围持续冰敷 48 h。术后第 1 天拔除引流管,开始口服塞来昔布(200 mg/次,2 次/d)直至出院。若术后患者静息 VAS 评分≥6 分或患者自觉疼痛影响休息时,肌肉注射盐酸哌替啶注射液(50 mg/次)。
1.4. 手术方法
两组均采用静脉吸入复合全麻方案,术中不使用长效镇痛药物。采用髌旁内侧切口,长约 12 cm,术中切除后交叉韧带,不置换髌骨,行髌骨成形术,选用固定平台的骨水泥型假体(DePuy 公司,美国)。常规应用充气式止血带,压力设定为 33.25 kPa,缝合切口前松开止血带。术毕关节腔内常规放置引流管,不夹闭引流管。切口予无菌敷料覆盖,不行加压包扎。
1.5. 术后处理及疗效评价指标
术后 24 h 给予心电监护、吸氧,观察生命体征。于术后第 1 天拔除引流管。记录两组术中使用止血带时间、术后引流量、术后住院时间、盐酸哌替啶使用情况、不良反应事件(恶心呕吐、嗜睡、精神异常、切口并发症、感染以及 A 组渗液/脱管等)发生情况。
术后两组患者出院标准:① 术侧膝关节伸膝–5~0°、屈膝≥100°,肌力≥4 级;② 切口愈合良好,无红肿、渗液等感染迹象;③ 患者精神、睡眠及食欲恢复良好,并已掌握膝关节功能锻炼方法。
术后 2、4、8、12、24、48、72 h 及出院当天,采用 VAS 评分评价镇痛效果,包括膝关节静息及活动(屈伸膝关节)时 VAS 评分,评分范围为 0~10 分,0 分为无痛,10 分为最痛,分值越大,痛疼越剧烈。
术前及术后 8、24、48、72 h 及出院当天,采用徒手肌力法评定股四头肌肌力。术前及术后 24、48、72 h 及出院当天,测量膝关节活动度;记录首次屈膝达 90° 时间。
1.6. 统计学方法
采用 SPSS21.0 统计软件进行分析。计量资料以均数±标准差表示,组间比较采用独立样本 t 检验;计数资料组间比较采用 χ2 检验及 Fisher 确切概率法;检验水准 α=0.05。
2. 结果
A 组术中使用止血带时间为(51.2±5.6)min,术后引流量为(184.7±131.5)mL,B 组分别为(49.8±6.3)min、(199.3±184.5)mL,组间比较差异均无统计学意义(t=0.929,P=0.408;t=–0.355,P=0.504)。A 组术后住院时间为(5.5±0.9)d,较 B 组(6.1±0.8)d 明显缩短,比较差异有统计学意义(t=–3.073,P=0.048)。
术后各时间点 A 组静息、活动 VAS 评分均低于 B 组,其中术后 12 h 后静息 VAS 评分组间比较差异有统计学意义(P<0.05),8 h 后活动 VAS 评分组间比较差异均有统计学意义(P<0.05)。见表 1、2。术后各时间点 A 组股四头肌肌力均优于 B 组,其中术后 24、48、72 h 组间比较差异有统计学意义(P<0.05)。见表 3。A 组术后 24、48、72 h 及出院当天膝关节活动度均显著优于 B 组,比较差异有统计学意义(P<0.05)。见表 4。A 组患者首次屈膝达 90° 时间为(26.7±5.8) h,较 B 组(31.8±7.5) h 明显缩短,比较差异有统计学意义(t=–2.951,P=0.016)。
表 1.
Comparison of VAS scores at rest after operation between 2 groups (
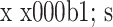 , n=30)
, n=30)
两组术后静息VAS评分比较(
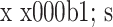 ,n=30)
,n=30)
| 组别
Group |
2 h | 4 h | 8 h | 12 h | 24 h | 48 h | 72 h | 出院当天
Discharge |
| A | 2.17±0.91 | 2.60±1.10 | 2.70±0.95 | 2.77±1.36 | 3.07±1.34 | 2.83±1.60 | 2.53±1.41 | 1.67±0.96 |
| B | 2.60±1.00 | 3.00±1.36 | 3.17±1.34 | 3.60±1.55 | 4.10±1.67 | 3.70±1.24 | 3.43±1.50 | 2.17±0.95 |
| 统计值
Statistic |
t=–1.750
P= 0.085 |
t=–1.249
P= 0.221 |
t=–1.554
P= 0.126 |
t=–2.220
P= 0.030 |
t=–2.647
P= 0.010 |
t=–2.349
P= 0.022 |
t=–2.395
P= 0.020 |
t=–2.029
P= 0.047 |
表 2.
Comparison of VAS scores during activity after operation between 2 groups (
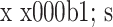 , n=30)
, n=30)
两组术后活动VAS评分比较(
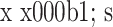 ,n=30)
,n=30)
| 组别
Group |
2 h | 4 h | 8 h | 12 h | 24 h | 48 h | 72 h | 出院当天
Discharge |
| A | 2.73±1.05 | 2.73±1.25 | 3.00±1.31 | 3.30±1.39 | 3.77±1.25 | 3.50±1.23 | 3.13±1.11 | 2.20±1.10 |
| B | 3.10±0.71 | 3.37±1.27 | 3.77±1.48 | 4.57±1.43 | 5.17±1.37 | 4.67±1.03 | 3.80±1.24 | 2.77±0.86 |
| 统计值
Statistic |
t=–1.585
P= 0.119 |
t=–1.939
P= 0.057 |
t=–2.124
P= 0.038 |
t=–3.474
P= 0.001 |
t=–4.139
P= 0.000 |
t=–3.996
P= 0.000 |
t=–2.195
P= 0.032 |
t=–2.230
P= 0.030 |
表 3.
Comparison of the quadriceps strength at pre- and post-operation between 2 groups (
 , n=30)
, n=30)
两组手术前后股四头肌肌力比较(
 ,n=30)
,n=30)
| 组别
Group |
术前
Preoperative |
术后8 h
Eight hours after operation |
术后24 h
Twenty-four hours after operation |
术后48 h
Forty-eight hours after operation |
术后72 h
Seventy-two hours after operation |
出院当天
Discharge |
| A | 4.90±0.31 | 3.33±0.50 | 3.97±0.56 | 4.10±0.55 | 4.30±0.46 | 4.47±0.51 |
| B | 4.87±0.35 | 3.27±0.45 | 3.63±0.49 | 3.77±0.63 | 4.00±0.59 | 4.23±0.23 |
| 统计值
Statistic |
t=0.396
P=0.694 |
t=0.555
P=0.581 |
t=2.463
P=0.017 |
t=2.195
P=0.032 |
t=2.192
P=0.032 |
t=1.921
P=0.060 |
表 4.
Comparison of the knee range of motion at pre- and post-operation between 2 groups (
 , °, n=30)
, °, n=30)
两组手术前后膝关节活动度比较(
 ,°,n=30)
,°,n=30)
| 组别
Group |
术前
Preoperative |
术后24 h
Twenty-four hours after operation |
术后48 h
Forty-eight hours after operation |
术后72 h
Seventy-two hours after operation |
出院当天
Discharge |
| A | 88.83±15.13 | 82.50±11.43 | 92.50± 9.54 | 103.17± 9.05 | 108.17±9.51 |
| B | 91.33±16.40 | 76.17±11.57 | 87.17±10.06 | 95.67±10.40 | 101.50±8.00 |
| 统计值
Statistic |
t=–0.614
P= 0.542 |
t=2.133
P=0.037 |
t=2.107
P=0.039 |
t=2.980
P=0.004 |
t=2.937
P=0.005 |
术后 72 h 内使用盐酸哌替啶(50 mg/次)者,A 组 8 例、B 组 17 例;其中 24 h 内使用,A 组 4 例、B 组 7 例;术后 24~48 h 使用,A 组 3 例、B 组 7 例;术后 48~72 h 使用,A 组 1 例、B 组 3 例。
A 组 3 例(10%)发生不良反应,其中恶心 1 例,呕吐 2 例;B 组 6 例(20%)发生不良反应,其中恶心 3 例、呕吐 2 例、嗜睡 1 例。A 组不良反应发生率低于 B 组,但差异无统计学意义(χ2=0.523,P=0.470)。A 组 2 例发生置管处渗液,予消毒后无菌输液薄膜覆盖,无 1 例发生置管脱落。两组患者均未发生肢体麻木(神经损伤)、穿刺部位感染、切口愈合不良或感染及下肢深静脉血栓等并发症。
3. 讨论
3.1. ACB 在 TKA 术后镇痛中的应用
收肌管位于髂前上棘至髌骨上极中段 1/3 前内侧,是缝匠肌深面、大收肌与股内侧肌形成的管道。股神经在股三角发出肌支支配股四头肌以后,向下延续为隐神经,并于股三角底部进入收肌管内行走,出收肌管后沿膝关节内侧下行并分为髌下支及缝匠肌支。内收肌神经发出肌支支配内收肌后,又发出分支显著分布于膝关节囊周围[18-19]。Burckett-St 等[18]对 20 例尸体下肢解剖发现,收肌管内有隐神经及内收肌神经稳定通过,而闭孔神经前支呈不规则出现。此外,Kapoor 等[20]报道除隐神经外,股内侧皮神经、股内侧韧带神经及闭孔神经后支发出的关节支也可能行经收肌管。因此,与 FNB 相比,ACB 理论上能更加广泛地阻滞膝关节周围痛疼感觉的传递,而且几乎是纯感觉神经的阻滞,不阻滞股神经的运动肌支,具有较好地保留股四头肌肌力的优势,有利于患者术后早期活动锻炼,加速术后功能康复。既往诸多研究证实,ACB 的镇痛效果优于传统镇痛方案,而且对术后股四头肌肌力的影响又小于 FNB,故被认为具有替代 FNB 成为 TKA 术后镇痛金标准的潜能和优势[21-23]。
3.2. TKA 术后置管持续与单次注射 ACB 的镇痛效果比较
既往研究证实,与单次注射阻滞相比,周围神经置管持续阻滞能获得更有效的持续镇痛效果。Soto 等[24]在一项纳入 104 例初次 TKA 患者的随机对照试验中发现,置管持续 FNB 组患者术后 24 h 及 48 h 的 VAS 评分、阿片类药物用量及恶心呕吐发生率均显著低于单次注射 FNB 组。随后,Salinas 等[25]、Albrecht 等[26]及 Chan 等[27]的前瞻性对照研究也得出相似结论。本研究结论与上述研究结果相似。由于 TKA 术后会产生严重痛疼,而早期活动锻炼往往会加重痛疼[28],故将术后 VSA 评分分为静息及活动两部分。A 组各时间点静息及活动 VAS 评分均低于 B 组,其中术后 12 h 后静息 VAS 评分及术后 8 h 后运动 VAS 评分差异有统计学意义。此外,A 组术后使用补救性阿片类药物的患者显著少于 B 组,提示置管持续 ACB 效果优于单次注射 ACB。究其原因,可能有以下两点。首先,由于两组患者均术后立即行周围神经阻滞(2.5 g/L 罗哌卡因 30 mL),术后 8 h 内局麻药物吸收较少,药物浓度维持较高水平,因此术后早期两组镇痛效果相当。但是,随着时间延长,初次注射的局麻药物逐渐吸收,B 组镇痛效果随着局麻药物浓度降低而逐渐减弱,而 A 组由于保留导管后于收肌管内持续添加局麻药物,药物浓度可长时间维持在较高水平,故可发挥持续良好的镇痛效果。其次,A 组持续良好镇痛效果,有利于术后股四头肌肌力恢复及术后早期活动锻炼,促进 TKA 术后局部炎性因子的吸收,降低局部疼痛介质浓度,进而有利于术后疼痛的缓解,形成一种良性循环[29-30]。
3.3. 置管持续与单次注射 ACB 对 TKA 术后早期康复的影响
TKA 的主要目的是缓解疼痛及恢复膝关节活动功能,提高患者的生活质量。TKA 术后功能康复锻炼要求较高,而术后痛疼控制及股四头肌肌力恢复是影响患者术后早期功能康复的两个重要因素。既往研究证实,ACB 与 FNB 对 TKA 术后镇痛效果相当,但是 ACB 对股四头肌肌力影响更小[31-32]。本研究发现,无论是置管持续 ACB 还是单次注射 ACB,所有患者术后均获得良好的股四头肌肌力。术后24 h内两组股四头肌肌力差异无统计学意义,分析原因可能是本研究所有患者术中均采用经股四头肌入路,对股四头肌有一定损伤,产生术后痛疼及炎性水肿,尤其是活动锻炼时痛疼剧烈,导致肌肉收缩困难而肌力减弱。但A 组术后各时间点股四头肌肌力均优于 B 组,且术后 24~72 h 组间差异有统计学意义,分析原因为A 组获得了长时间良好的镇痛效果,有利于术后股四头肌肌力恢复及下肢活动锻炼。
本研究还对比了两组术后膝关节活动度、首次屈膝 90° 时间及术后住院时间,结果发现 A 组患者术后 24、48、72 h 及出院当天膝关节活动度均显著优于 B 组,而且首次屈膝 90° 时间及术后住院时间也显著缩短,此外术后恶心呕吐等并发症发生率也低于 B 组。本研究结果与 Watson 等[33]报道的一项随机双盲对照试验研究结果一致。在该研究中,所有 TKA 患者均予 0.5% 左布比卡因行腰丛神经阻滞并保留导管,术后持续阻滞组予 0.1% 左布比卡因灌注,而单次注射组予等量生理盐水灌注,一直持续至术后 48 h;结果发现,持续阻滞组术后痛疼评分更低、阿片类药物用量更少,恶心呕吐等不良事件发生率更低,而且术后第 1 天活动能力显著优于单次注射阻滞组。提示置管持续阻滞较单次注射阻滞更有利于患者的术后早期康复,这与患者术后获得长时间持续良好的镇痛效果密切相关。
本研究结果提示,与单次注射 ACB 相比,置管持续 ACB 更有利于患者术后股四头肌肌力的恢复,促进早期功能康复,究其原因可能有以下几点:首先,持续镇痛使患者顺利度过 TKA 术后 12~24 h 痛疼最严重时间段,减少阿片类药物使用及其相关并发症发生,有利于患者获得良好的睡眠及饮食,增强患者自我恢复及功能锻炼的信心和意愿;其次,持续有效的镇痛有利于术后股四头肌肌力恢复,促进患者术后早期活动锻炼;最后,股四头肌肌力恢复及早期活动锻炼,可促进膝关节局部水肿消退及炎性因子的吸收,降低疼痛介质浓度,这又有利于疼痛缓解及膝关节功能锻炼,从而形成一个良性循环效应。
但是本研究仍有一定局限性。首先,由于伦理原因,本试验未设置空白对照组,同时由于置管持续 ACB 组留置导管及镇痛泵而无法实施盲法,可能会使研究结果产生一定偏倚。其次,由于纳入样本量较少,无法统计分析神经损伤、局麻药物毒性、置管穿刺处渗液或感染及置管脱落等发生率较低的并发症。最后,由于术中使用芬太尼而术后补救性镇痛使用盐酸哌替啶,因此无法统一换算成吗啡当量,分析统计阿片类药物使用总量。
Funding Statement
卫生行业科研专项项目(201302007)
China Health Ministry Program (201302007)
Contributor Information
宏伟 徐 (Hongwei XU), Email: xhwzxyqq@163.com.
彬 沈 (Bin SHEN), Email: shenbin_1971@163.com.
References
- 1.Singelyn FJ, Deyaert M, Joris D, et al Effects of intravenous patient-controlled analgesia with morphine, continuous epidural analgesia, and continuous three-in-one block on postoperative pain and knee rehabilitation after unilateral total knee arthroplasty. Anesth Analg. 1998;87(1):88–92. doi: 10.1097/00000539-199807000-00019. [DOI] [PubMed] [Google Scholar]
- 2.赵旻暐, 田华, 王宁, 等 连续收肌管阻滞在全膝关节置换术后镇痛方面的应用. 中国微创外科杂志. 2016;16(12):1146–1149. [Google Scholar]
- 3.Webb CA, Mariano ER Best multimodal analgesic protocol for total knee arthroplasty. Pain Manag. 2015;5(3):185–196. doi: 10.2217/pmt.15.8. [DOI] [PubMed] [Google Scholar]
- 4.McDonald LT, Corbiere NC, DeLisle JA, et al Pain Management After Total Joint Arthroplasty. AORN J. 2016;103(6):605–616. doi: 10.1016/j.aorn.2016.04.003. [DOI] [PubMed] [Google Scholar]
- 5.Allen HW, Liu SS, Ware PD, et al Peripheral nerve blocks improve analgesia after total knee replacement surgery. Anesth Analg. 1998;87(1):93–97. doi: 10.1097/00000539-199807000-00020. [DOI] [PubMed] [Google Scholar]
- 6.Hebl JR, Kopp SL, Ali MH, et al A comprehensive anesthesia protocol that emphasizes peripheral nerve blockade for total knee and total hip arthroplasty. J Bone Joint Surg (Am) 2005;87 Suppl 2:63–70. doi: 10.2106/JBJS.E.00491. [DOI] [PubMed] [Google Scholar]
- 7.Sakai N, Inoue T, Kunugiza Y, et al Continuous femoral versus epidural block for attainment of 120° knee flexion after total knee arthroplasty: a randomized controlled trial. J Arthroplasty. 2013;28(5):807–814. doi: 10.1016/j.arth.2012.09.013. [DOI] [PubMed] [Google Scholar]
- 8.Paul JE, Arya A, Hurlburt L, et al Femoral nerve block improves analgesia outcomes after total knee arthroplasty: a meta-analysis of randomized controlled trials. Anesthesiology. 2010;113(5):1144–1162. doi: 10.1097/ALN.0b013e3181f4b18. [DOI] [PubMed] [Google Scholar]
- 9.程晓燕, 王梅玲, 纪凡层, 等 膝关节置换术后两种股神经阻滞镇痛比较. 中国矫形外科杂志. 2016;24(21):1968–1971. [Google Scholar]
- 10.Pelt CE, Anderson AW, Anderson MB, et al Postoperative falls after total knee arthroplasty in patients with a femoral nerve catheter: can we reduce the incidence? J Arthroplasty. 2014;29(6):1154–1157. doi: 10.1016/j.arth.2014.01.006. [DOI] [PubMed] [Google Scholar]
- 11.Sharma S, Iorio R, Specht LM, et al Complications of femoral nerve block for total knee arthroplasty. Clin Orthop Relat Res. 2010;468(1):135–140. doi: 10.1007/s11999-009-1025-1. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Grevstad U, Mathiesen O, Valentiner LS, et al Effect of adductor canal block versus femoral nerve block on quadriceps strength, mobilization, and pain after total knee arthroplasty: a randomized, blinded study. Reg Anesth Pain Med. 2015;40(1):3–10. doi: 10.1097/AAP.0000000000000169. [DOI] [PubMed] [Google Scholar]
- 13.Jenstrup MT, Jaeger P, Lund J, et al Effects of adductor-canal-blockade on pain and ambulation after total knee arthroplasty: a randomized study. Acta Anaesthesiol Scand. 2012;56(3):357–364. doi: 10.1111/j.1399-6576.2011.02621.x. [DOI] [PubMed] [Google Scholar]
- 14.Jaeger P, Zaric D, Fomsgaard JS, et al Adductor canal block versus femoral nerve block for analgesia after total knee arthroplasty: a randomized, double-blind study. Reg Anesth Pain Med. 2013;38(6):526–532. doi: 10.1097/AAP.0000000000000015. [DOI] [PubMed] [Google Scholar]
- 15.赵旻暐, 王宁, 曾琳, 等 膝关节置换术后连续收肌管阻滞与股神经阻滞的疗效比较. 北京大学学报(医学版) 2017;49(1):142–147. [Google Scholar]
- 16.Szczukowski MJ Jr, Hines JA, Snell JA, et al Femoral nerve block for total knee arthroplasty patients: a method to control postoperative pain. J Arthroplasty. 2004;19(6):720–725. doi: 10.1016/j.arth.2004.02.043. [DOI] [PubMed] [Google Scholar]
- 17.Murphy GS, Szokol JW, Marymont JH, et al Residual neuromuscular blockade and critical respiratory events in the postanesthesia care unit. Anesth Analg. 2008;107(1):130–137. doi: 10.1213/ane.0b013e31816d1268. [DOI] [PubMed] [Google Scholar]
- 18.Burckett-St Laurant D, Peng P, Giron Arango L, et al The Nerves of the Adductor Canal and the Innervation of the Knee: An Anatomic Study. Reg Anesth Pain Med. 2016;41(3):321–327. doi: 10.1097/AAP.0000000000000389. [DOI] [PubMed] [Google Scholar]
- 19.Bendtsen TF, Moriggl B, Chan V, et al Defining adductor canal block. Reg Anesth Pain Med. 2014;39(3):253–254. doi: 10.1097/AAP.0000000000000052. [DOI] [PubMed] [Google Scholar]
- 20.Kapoor R, Adhikary SD, Siefring C, et al The saphenous nerve and its relationship to the nerve to the vastus medialis in and around the adductor canal: an anatomical study. Acta Anaesthesiol Scand. 2012;56(3):365–367. doi: 10.1111/j.1399-6576.2011.02645.x. [DOI] [PubMed] [Google Scholar]
- 21.Lavie LG, Fox MP, Dasa V Overview of Total Knee Arthroplasty and Modern Pain Control Strategies. Curr Pain Headache Rep. 2016;20(11):59. doi: 10.1007/s11916-016-0592-6. [DOI] [PubMed] [Google Scholar]
- 22.Gao F, Ma J, Sun W, Guo W, et al Adductor Canal Block versus Femoral Nerve Block for Analgesia after Total Knee Arthroplasty: A Systematic Review and Meta-analysis. Clin J Pain. 2016;33(4):356–368. doi: 10.1097/AJP.0000000000000402. [DOI] [PubMed] [Google Scholar]
- 23.Ilfeld BM Single-injection and continuous femoral nerve blocks are associated with different risks of falling. Anesthesiology. 2014;121(3):668–669. doi: 10.1097/ALN.0000000000000358. [DOI] [PubMed] [Google Scholar]
- 24.Soto Mesa D, Del Valle Ruiz V, Fayad Fayad M, et al Control of postoperative pain in knee arthroplasty: single dose femoral nerve block versus continuous femoral block. Rev Esp Anestesiol Reanim. 2012;59(4):204–209. doi: 10.1016/j.redar.2012.02.013. [DOI] [PubMed] [Google Scholar]
- 25.Salinas FV, Liu SS, Mulroy MF The effect of single-injection femoral nerve block versus continuous femoral nerve block after total knee arthroplasty on hospital length of stay and long-term functional recovery within an established clinical pathway. Anesth Analg. 2006;102(4):1234–1239. doi: 10.1213/01.ane.0000198675.20279.81. [DOI] [PubMed] [Google Scholar]
- 26.Albrecht E, Morfey D, Chan V, et al Single-injection or continuous femoral nerve block for total knee arthroplasty? Clin Orthop Relat Res. 2014;472(5):1384–1393. doi: 10.1007/s11999-013-3192-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 27.Chan EY, Fransen M, Sathappan S, et al Comparing the analgesia effects of single-injection and continuous femoral nerve blocks with patient controlled analgesia after total knee arthroplasty. J Arthroplasty. 2013;28(4):608–613. doi: 10.1016/j.arth.2012.06.039. [DOI] [PubMed] [Google Scholar]
- 28.Chan EY, Blyth FM, Nairn L, et al Acute postoperative pain following hospital discharge after total knee arthroplasty. Osteoarthritis Cartilage. 2013;21(9):1257–1263. doi: 10.1016/j.joca.2013.06.011. [DOI] [PubMed] [Google Scholar]
- 29.Lisowska B, Maśliński W, Maldyk P, et al The role of cytokines in inflammatory response after total knee arthroplasty in patients with rheumatoid arthritis. Rheumatol Int. 2008;28(7):667–671. doi: 10.1007/s00296-007-0508-1. [DOI] [PubMed] [Google Scholar]
- 30.Shah K, Mohammed A, Patil S, et al Circulating cytokines after hip and knee arthroplasty: a preliminary study. Clin Orthop Relat Res. 2009;467(4):946–951. doi: 10.1007/s11999-008-0562-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 31.Kim DH, Lin Y, Goytizolo EA, et al Adductor canal block versus femoral nerve block for total knee arthroplasty: a prospective, randomized, controlled trial. Anesthesiology. 2014;120(3):540–550. doi: 10.1097/ALN.0000000000000119. [DOI] [PubMed] [Google Scholar]
- 32.Macrinici G, Drescher M, Ascan J, et al Poster 391 Prospective, Double-blind, Randomized Clinical Trial to Compare Single Shot Adductor Canal Nerve Block Versus Femoral Nerve Block Combined with Local Infiltration Analgesia: Postoperative Functional Outcomes After Total Knee Arthroplasty. PM R. 2016;8(9S):S288–S289. doi: 10.1016/j.pmrj.2016.07.318. [DOI] [PubMed] [Google Scholar]
- 33.Watson MW, Mitra D, McLintock TC, et al Continuous versus single-injection lumbar plexus blocks: comparison of the effects on morphine use and early recovery after total knee arthroplasty. Reg Anesth Pain Med. 2005;30(6):541–547. doi: 10.1016/j.rapm.2005.06.006. [DOI] [PubMed] [Google Scholar]


