Abstract
目的
探讨超声骨刀应用于颈椎后路单开门椎管扩大成形术的安全性及疗效。
方法
回顾分析 2012 年 1 月—2016 年 1 月,收治的符合选择标准的 193 例行颈椎后路单开门椎管扩大成形术(C3~7)患者临床资料。根据术中使用器械不同分为 3 组:应用超声骨刀 61 例(A 组),应用三关节咬骨钳及椎板咬骨钳 73 例(B 组),应用微型磨钻 59 例(C 组)。3 组患者性别、年龄、病程、合并基础疾病及术前日本骨科协会(JOA)评分、疼痛视觉模拟评分(VAS)比较,差异均无统计学意义(P>0.05),具有可比性。记录并比较 3 组手术时间、术中出血量、术后 48 h 引流量、JOA 评分及改善率、VAS 评分以及围术期并发症发生情况。
结果
A 组手术时间、术中出血量及术后 48 h 引流量均显著少于 B、C 组(P<0.05),B、C 组间比较差异无统计学意义(P>0.05)。3 组患者均获随访,A 组随访时间 12~21 个月,平均 14.6 个月;B 组 24~36 个月,平均 27.5 个月;C 组 28~47 个月,平均 38.1 个月。3 组术后均未发生脑脊液漏、切口感染,随访期间无内固定物松动、脱出、断裂等并发症发生。A 组 6 例、B 组 8 例、C 组 6 例出现肩部放射痛,给予脱水剂、物理治疗等处理,1 周后疼痛均消失。3 组均未出现 C5 神经根麻痹。A、C 组均未出现门轴断裂;B 组 5 例 7 个门轴发生断裂,予以微型钛板固定。末次随访时,3 组 JOA 评分及 VAS 评分均较术前显著改善(P<0.05);3 组间 JOA 评分及改善率以及 VAS 评分比较,差异均无统计学意义(P>0.05)。
结论
采用超声骨刀行颈椎单开门椎管扩大成形术安全可靠、手术时间短,临床疗效与传统手术操作相似,可避免椎板门轴侧断裂。
Keywords: 脊髓型颈椎病, 椎管扩大成形术, 超声骨刀, 磨钻
Abstract
Objective
To investigate the safety and reliability of ultrasonic bone curette in posterior cervical single open-door laminoplasty.
Methods
The clinical data were retrospectively analyzed, from 193 patients who underwent single open-door laminoplasty (C3–7) from January 2012 to January 2016. The patients were divided into three groups according to different instruments: posterior single open-door laminoplasty was performed with ultrasonic bone curette in 61 cases (group A), with bite forceps in 73 cases (group B), and with micro-grinding drill in 59 cases (group C). There was no significant difference in gender, age, the course of disease, underlying disease and preoperative Japanese Orthopedic Association (JOA) score, visual analogue scale (VAS) between groups (P>0.05). The operative time, intraoperative blood loss, drainage volume at 48 hours, JOA score, improvement rate, VAS and perioperative com-plication were compared.
Results
The operative time, intraoperative blood loss, and drainage volume at 48 hours of group A were significantly less than those in groups B and C (P<0.05), but there was no significant between groups B and C (P>0.05). The follow-up time was 12-21 months (mean, 14.6 months) in group A, 24-36 months (mean, 27.5 months) in group B, and 28-47 months (mean, 38.1 months) in group C. There were no cerebrospinal fluid leakage and incision infection in three groups. No complications of internal fixation loosening and rupture occurred during the follow-up. Rediating pain occurred in 6 cases of group A, 8 cases of group B, and 6 cases of group C, and was cured at 1 week after dehydration and physical therapy. No nerve root palsy was found in three groups. Fracture of portal axis occurred in 5 cases (7 segments) of group B and was fixed by micro titanium plate. The JOA score and VAS score at last follow-up were significantly improved when compared with preoperative scores in three groups (P<0.05); there was no significant difference in JOA score and improvement rate and VAS score between groups (P>0.05).
Conclusion
It is safe and reliable to use the ultrasonic bone curette in posterior cervical single open-door laminoplasty. It can shorten the operative time and has similar clinical curative effect to the traditional operation, and the lateral rotation of the lamina can be avoided.
Keywords: Cervical spondylotic myelopathy, cervical laminoplasty, ultrasonic bone curette, drill
颈椎后路单开门椎管扩大成形术是公认的治疗多节段脊髓型颈椎病有效方法之一[1-2],临床上已广泛应用且疗效较满意[3-4]。目前,行单开门椎管扩大成形术的手术工具有微型磨钻、三关节咬骨钳及枪状椎板咬骨钳等。微型磨钻具有操作精细、可控性强的特点,在制作椎板门轴、开门时应用;但采用微型磨钻磨出椎板门轴、磨透开门侧椎板所需时间较长,且把持较困难,因此部分术者倾向于应用尖嘴的三关节咬骨钳制作椎板门轴及开门。而传统咬骨钳存在操作精细度不足、去除骨量较多等缺点。超声骨刀是一种新型骨切割工具,具有选择性切割骨质、对周围软组织无切割作用的特点,主要应用于口腔颌面部及耳鼻喉科手术中,自 2015 年 1 月开始我院将其用于颈椎后路单开门椎管扩大成形术中,以制作椎板门轴及开门。现回顾分析 2012 年 1 月—2016 年 1 月行颈椎后路单开门椎管扩大成形术患者的临床资料,比较使用超声骨刀与咬骨钳、微型磨钻的临床疗效,探讨超声骨刀的安全性、有效性以及是否优于传统的咬骨钳、微型磨钻。报告如下。
1. 临床资料
1.1. 患者选择标准
纳入标准:① 符合脊髓型颈椎病的诊断标准,患者存在渐进性四肢感觉、运动或括约肌功能障碍[5],X 线片示合并退变性和/或发育性颈椎管狭窄;② MRI 示脊髓呈多节段受压,受压节段位于 C3~7;③ 行 C3~7 颈椎后路扩大单开门减压术;④ 随访 12 个月以上。排除标准:① 失访或资料不全者;② 颈椎前凸消失或后凸畸形者;③ 颈椎不稳者。
2012 年 1 月—2016 年 1 月,共 193 例患者符合选择标准纳入研究。根据术中使用器械不同分为 3 组:2015 年 1 月—2016 年 1 月,应用超声骨刀行颈椎后路单开门椎管扩大成形术 61 例(A 组);2012 年 1 月—2015 年 1 月,应用三关节咬骨钳及椎板咬骨钳行颈椎后路单开门椎管扩大成形术 73 例(B 组),应用微型磨钻行颈椎后路单开门椎管扩大成形术 59 例(C 组)。
1.2. 一般资料
A 组:男 34 例,女 27 例;年龄 25~76 岁,平均 59.1 岁。病程 5~36 个月,平均 12.7 个月。MRI 显示脊髓内存在 T1 低 T2 高异常信号 5 例。合并高血压病 9 例(14.8%),糖尿病 10 例(16.4%)。B 组:男 38 例,女 35 例;年龄 27~78 岁,平均 58.9 岁。病程 4~32 个月,平均 11.8 个月。MRI 显示脊髓内存在 T1 低 T2 高异常信号 7 例。合并高血压病 11 例(15.1%),糖尿病 11 例(15.1%)。C 组:男 34 例,女 25 例;年龄 26~80 岁,平均 56.9 岁。病程 6~37 个月,平均 15.1 个月。MRI 显示脊髓内存在 T1 低 T2 高异常信号 6 例。合并高血压病 10 例(16.9%),糖尿病 11 例(18.6%)。
3 组患者性别、年龄、病程、合并基础疾病及术前日本骨科协会(JOA)评分、疼痛视觉模拟评分(VAS)比较,差异均无统计学意义(P>0.05),具有可比性。见表 1。
表 1.
Comparison of JOA score and VAS score between groups at pre- and post-operation (
 )
)
3 组患者手术前后 JOA 评分及 VAS 评分比较(
 )
)
| 组别
Group |
例数
n |
JOA 评分
JOA score |
VAS 评分
VAS score |
||||||
| 术前
Preoperative |
末次随访
Last follow-up |
统计值
Statistic |
改善率(%)
Improvement rate (%) |
术前
Preoperative |
末次随访
Last follow-up |
统计值
Statistic |
|||
| A | 61 | 8.93±1.71 | 15.54±1.23 |
t=30.224
P= 0.000 |
80.40±1.35 | 4.51±1.87 | 0.89±0.61 |
t=26.287
P= 0.000 |
|
| B | 73 | 8.87±1.65 | 14.97±1.33 |
t=48.235
P= 0.000 |
79.90±1.48 | 4.61±1.65 | 1.02±0.75 |
t=26.660
P= 0.000 |
|
| C | 59 | 9.15±1.61 | 15.47±1.86 |
t=53.238
P= 0.000 |
80.90±1.74 | 4.23±1.84 | 0.91±0.52 |
t=27.452
P= 0.000 |
|
| 统计值
Statistic |
F=1.271
P=0.223 |
F=0.140
P=0.869 |
F=0.387
P=0.680 |
F=0.522
P=0.594 |
F=1.851
P=0.160 |
||||
1.3. 手术方法
患者于全麻下屈颈俯卧于脊柱架上。采用颈后正中切口,逐层进入显露出 C3~7 双侧椎板、关节突,以症状轻侧为“门轴”、在症状重侧“开门”。切断 C2、3 和 C7、T1 之间的棘间韧带,缩短棘突。
A 组:选用合适宽度的耙状磨骨刀头,应用超声骨刀将门轴侧椎板外缘(椎板沟)的外层皮质骨及部分松质骨磨除、保留内侧皮质骨。然后选用片状切骨刀头,在开门侧的椎板外缘(椎板沟)处,全层切开椎板开门,未切透时应用钩头全层切开,这样椎板外缘只有约 0.5 mm 的骨缝隙。将椎板掀起后,应用窄的耙状磨骨刀头刮除 C5、6 神经根管处的骨质,扩大 C5、6 神经根管 2~5 mm,使神经根有一定伸缩性[6],以神经剥离子可拨动神经根,并使其有轻度移动为标准。见图 1。
图 1.
Ultrasonic bone curette and application
超声骨刀及应用
a. 耙状磨骨刀头(有不同宽度);b. 片状切骨刀头;c. 术中应用超声骨刀切开椎板,只有约 0.5 mm 的缝隙;d. 应用超声骨刀切开椎板后见切骨面平整
a. Knife used when grinding bone (Different widths); b. The knife used to cut the lamina; c. Intraoperative use of ultrasonic bone curette for laminectomy, only about 0.5 mm gap; d. Ultrasonic bone curette after the application of laminectomy, showing smooth cut surface
B 组:应用宽度为 3 mm 的三关节弯嘴咬骨钳,将门轴侧椎板外缘(椎板沟)的外层皮质骨咬除,然后应用宽度为 1.5 mm 的尖嘴三关节咬骨钳加深,将门轴处骨槽咬成 V 形。在开门侧的椎板外缘(椎板沟)处,应用宽度为 1.5 mm 的弯嘴咬骨钳直接咬除椎板下缘 1/3,然后咬透全层椎板,必要时应用枪状咬骨钳将残存的椎板内层皮质骨咬透并掀起开门。最后应用枪状咬骨钳扩大 C5、6 神经根管。
C 组:选用球状磨骨钻头,应用微型磨钻将门轴侧椎板外缘(椎板沟)的外层皮质骨及部分松质骨磨除、保留内侧皮质骨。在开门侧的椎板外缘(椎板沟)处,磨除外层皮质骨及松质骨,然后应用枪状咬骨钳咬除残存的内层皮质骨开门,将椎板掀起后,应用枪状咬骨钳扩大 C5、6 神经根管。
在弹性掀起的 C3~7 椎板侧分别放置开口式钛板。将宽度 8~12 mm 的微型钛板开口端顺势卡入掀起的椎板上,然后回放椎板使钛板的另一端支撑在开门侧的关节突内缘,椎板即刻稳定。在椎板侧开孔、拧入 6 mm 长螺钉,在关节突中部平行于关节面、外斜 15°拧入 8 mm 长螺钉。冲洗,止血,放置引流管,逐层缝合。
1.4. 术后处理及疗效评价指标
术后颈围固定,佩戴至术后 8 周;术后第 2 天开始进行双上肢主被动握拳、伸掌训练和双下肢屈髋、屈膝、踝关节功能训练,以利于恢复负重与行走功能;术后 3~5 d 下地活动。
记录并比较 3 组手术时间、术中出血量、术后 48 h 引流量。末次随访时采用 JOA 评分评价患者神经功能改善情况,并按以下公式计算 JOA 评分改善率:(术后评分–术前评分)/(17–术前评分)×100%;颈部及上肢疼痛改善情况采用 VAS 评分评价。记录各组轴性症状、椎板断裂情况及脑脊液漏等并发症发生情况。
1.5. 统计学方法
采用 SPSS16.0 统计软件进行分析。计量资料以均数±标准差表示,组间比较采用单因素方差分析,两两比较采用 SNK 检验;组内手术前后比较采用配对 t 检验;检验水准 α=0.05。
2. 结果
A 组手术时间、术中出血量及术后 48 h 引流量均显著少于 B、C 组,差异有统计学意义(P<0.05);B、C 组间比较差异无统计学意义(P>0.05)。见表 2。3 组患者均获随访,A 组随访时间 12~21 个月,平均 14.6 个月;B 组 24~36 个月,平均 27.5 个月;C 组 28~47 个月,平均 38.1 个月。3 组术后均未发生脑脊液漏、切口感染,随访期间无内固定物松动、脱出、断裂等并发症发生。A 组 6 例、B 组 8 例、C 组 6 例出现肩部放射痛,给予脱水剂、物理治疗等处理,1 周后疼痛均消失。3 组均未出现 C5 神经根麻痹。A、C 组均未出现门轴断裂;B 组 5 例 7 个门轴发生断裂,予以微型钛板固定。末次随访时 3 组 JOA 评分及 VAS 评分均较术前显著改善,差异有统计学意义(P<0.05);3 组间 JOA 评分及改善率以及 VAS 评分比较,差异均无统计学意义(P>0.05)。见表 1 及图 2~4。
表 2.
Comparison of operative time, intraoperative blood loss, and postoperative drainage volume at 48 hours between groups (
 )
)
3 组患者手术时间、术中出血量及术后 48 h 引流量比较(
 )
)
| 组别
Group |
例数
n |
手术时间(min)
Operative time (min) |
术中出血量(mL)
Intraoperative blood loss (mL) |
术后 48 h 引流量(mL)
Postoperative drainage volume at 48 hours (mL) |
|
*与 B 组比较 P<0.05,#与 C 组比较 P<0.05
* Compared with group B, P<0.05;# compared with group C, P<0.05 | ||||
| A | 61 | 63.0±28.6*# | 157.0±50.4*# | 172.0±88.6*# |
| B | 73 | 97.0±26.8 | 238.0±46.7 | 260.0±78.6 |
| C | 59 | 112.0±22.5 | 285.0±51.9 | 280.0±57.2 |
| 统计值
Statistic |
F=202.582
P= 0.000 |
F=338.831
P= 0.000 |
F=127.276
P= 0.000 |
|
图 2.
A 59-year-old male patient with cervical spondylotic myelopathy at C3-7 in group A
A 组患者,男,59 岁,C3~7 多节段脊髓型颈椎病
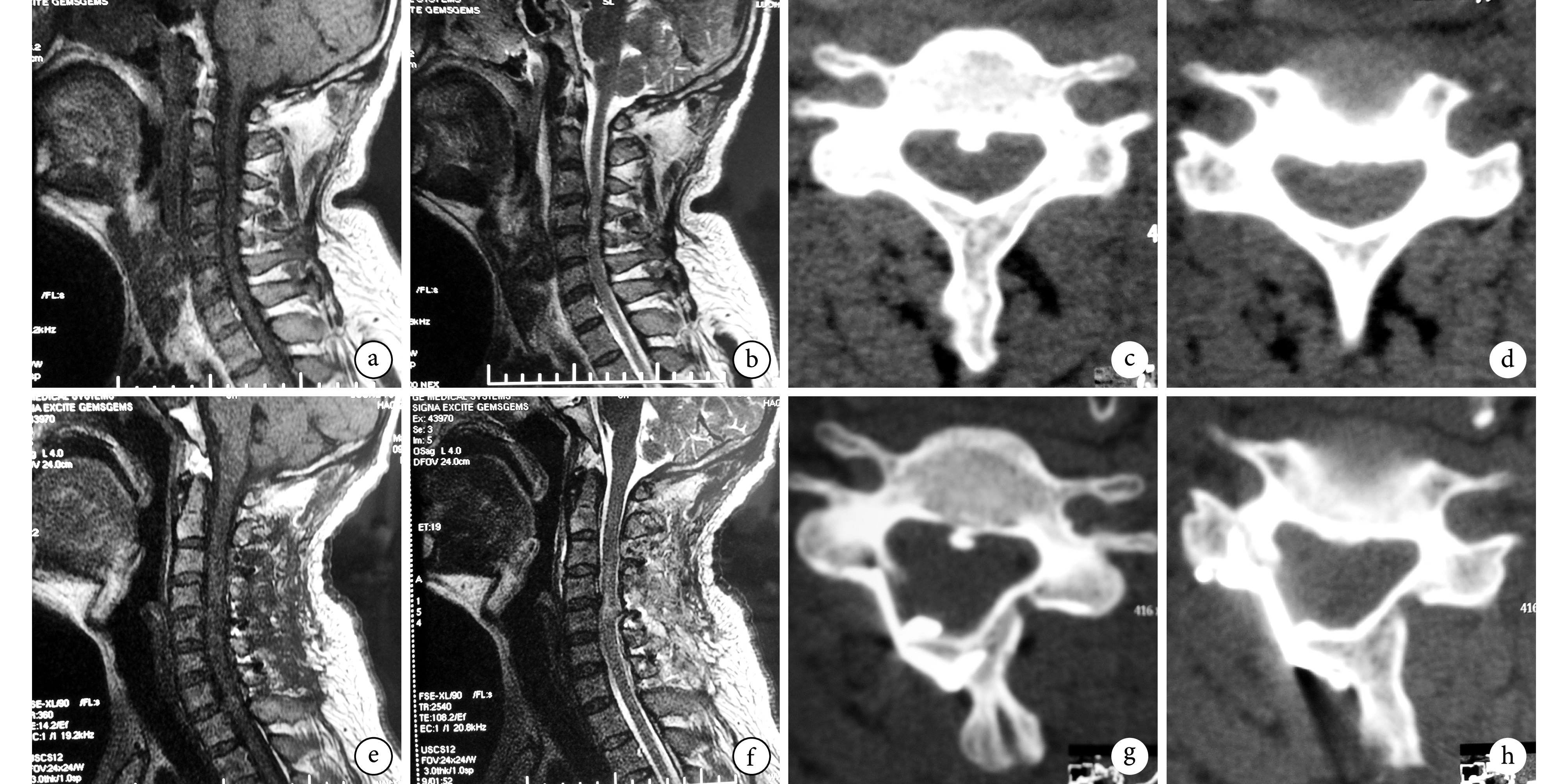
a、b. 术前 T1WI、T2WI MRI 示椎管狭窄、脊髓明显受压;c、d. 术前 C5 椎体 CT 横断位示颈椎管狭窄;e、f. 术后 2 周 T1WI、T2WI MRI 示椎管已扩大,脊髓受压解除;g、h. 术后 2 周 C5 椎体 CT 横断位示椎管已扩大,椎板切骨面平整
a, b. Preoperative sagittal MRI T1WI and T2WI, showing cervical spinal canal stenosis and spinal cord compression; c, d. Preoperative axial CT of C5, showing cervical spinal stenosis; e, f. Sagittal MRI T1WI and T2WI at 2 weeks after operation, showing expanded cervical spinal canal and decompression of the spinal cord; g, h. Axial CT of C5 at 2 weeks after operation, showing expanded cervical spinal canal and neat laminar osteotomy surface

图 4.
A 61-year-old male patient with cervical spondylotic myelopathy at C3-7 in group C
C 组患者,男,61 岁,C3~7 多节段脊髓型颈椎病
a、b. 术前 T1WI、T2WI MRI 示椎管狭窄、脊髓明显受压;c、d. 术前 C5 椎体 CT 横断位示颈椎管狭窄;e、f. 术后 2 周 T1WI、T2WI MRI 示椎管已扩大,脊髓受压解除;g、h. 术后 2 周 C5 椎体 CT 横断位示椎管已扩大,椎板截骨面不平整
a, b. Preoperative sagittal MRI T1WI and T2WI, showing cervical spinal canal stenosis and spinal cord compression; c, d. Preoperative axial CT of C5, showing cervical spinal stenosis; e, f. Sagittal MRI T1WI and T2WI at 2 weeks after operation, showing expanded cervical spinal canal and decompression of the spinal cord; g, h. Axial CT of C5 at 2 weeks after operation, showing expanded cervical spinal canal and uneven laminar osteotomy surface

图 3.
A 62-year-old male patient with cervical spondylotic myelopathy at C3-7 in group B
B 组患者,男,62 岁,C3~7 多节段脊髓型颈椎病
a、b. 术前 T1WI、T2WI MRI 示椎管狭窄、脊髓明显受压;c、d. 术前 C5 椎体 CT 横断位示颈椎管狭窄;e、f. 术后 2 周 T1WI、T2WI MRI 示椎管已扩大,脊髓受压解除;g、h. 术后 2 周 C5 椎体 CT 横断位示椎管已扩大,椎板截骨面不平整
a, b. Preoperative sagittal MRI T1WI and T2WI, showing cervical spinal canal stenosis and spinal cord compression; c, d. Preoperative axial CT of C5, showing cervical spinal stenosis; e, f. Sagittal MRI T1WI and T2WI at 2 weeks after operation, showing expanded cervical spinal canal and decompression of the spinal cord; g, h. Axial CT of C5 at 2 weeks after operation, showing expanded cervical spinal canal and uneven laminar osteotomy surface
3. 讨论
单开门椎管扩大成形术的减压机制是利用颈椎(脊髓)生理性前凸形成的“弓弦原理”,使脊髓向张力小的后方移动,从而避开脊髓前方的压迫,达到前方间接减压、后方直接减压的目的[6];完成单开门需要在椎板外缘的一侧制作门轴作为铰链,一侧全层切开作为开门。既往临床常用开门手术器械是微型磨钻,其具有强大的切割力,能够精细地磨除骨组织,但高速磨钻存在局部高温、骨碎屑多、易卷刮周围软组织等缺陷;钻头高速旋转时对手柄的反作用力较大,加之沟槽内碳化骨泥的影响,钻头易出现打滑现象,严重者会损伤神经脊髓[7];同时其操作较为繁琐,不能应用于神经根管的扩大。鉴于微型磨钻以上缺点,在单开门椎管扩大成形术中已逐渐改为应用咬骨钳开门。制作开门的经典器械是三关节弯嘴咬骨钳、枪状椎板咬骨钳,只要应用熟练,采用该工具开门的速度可超过微型磨钻,术者应用咬骨钳在开门侧咬断一节全层椎板,只需 2~3 钳即可完成,但存在骨量丢失多的缺点,而且应用不熟练时亦存在损伤硬脊膜的风险。
随着科技的发展,使用更精确安全的设备可减少医源性损伤[8-9]。超声骨刀是一种新型骨切割工具,利用高强度聚焦超声技术,经高频超声震荡,使所接触的组织细胞内水汽化、蛋白氢键断裂,从而将骨组织破碎为非常细小的微粒(即乳化作用),达到切骨的作用[10]。在使用超声骨刀时,刀头温度低于 38℃,周围传播距离<200 μm,而且超声骨刀具有自动识别骨组织和软组织的能力,刀头一旦切透骨组织接触到深层软组织(硬脊膜)时,超声能量的输出立即自动停止,从而提高了手术安全性,降低由于人为操作因素损伤硬脊膜及脊髓的风险[11-12]。由于超声波对于骨组织的穿透性非常有限,因此高频振荡能量产生的乳化作用仅局限于刀头和骨质的接触面,最大深度约为 0.3 mm,不会影响深层组织尤其是软组织,这一优点对于脊柱外科特别是颈椎外科具有重要意义[13-14]。本研究中,A 组使用超声骨刀后,手术时间明显缩短,同时无1例出现硬脊膜损伤或脑脊液漏,提示使用超声骨刀行单开门椎管扩大成形术安全。
使用超声骨刀行单开门椎管扩大成形术的优点:① 超声骨刀刀头是往返震荡,不会产生像微型磨钻的持续旋转,避免了周围软组织的缠绕或撕裂。② 超声骨刀有不同的刀头,除了具有切割功能的片状刀头外,还有耙状磨骨刀头,特别适用于门轴侧的磨骨以及神经根管的扩大磨骨。③ 超声骨刀具有“普通切割”模式和“冷切割”模式。分离软组织和切割外层皮质骨时采用“普通切割”模式,超声骨刀具有边切边止血功能,70~80℃ 的界面温度可在手术过程中促使毛细血管凝固,减少切割面出血;当接近内层皮质骨和硬脊膜、脊髓区域时,选择“冷切割”模式加局部灌注,界面温度只有 37~40℃,不会造成热损伤,提高了切骨的安全性。④ 开门侧的切骨面整齐,只有一宽约 0.5 mm 的缝隙,达到最小切骨量。⑤ 超声骨刀的切骨面不出血,同时也减少了切骨面的组织破坏。通过在显微镜下观察超声骨刀的骨切割面结构,显示骨细胞和胶原纤维得到了良好保护,而高速磨钻的骨切割面则存在不同程度的骨细胞和胶原溶解[15],这也是本研究中 A 组术后 48 h 引流量较 B、C 组显著减少的原因。⑥ 软组织无损伤。当磨头或刀头接触软组织时,超声能量的输出立即自动停止,从而避免了软组织损伤。
超声骨刀行单开门椎管扩大成形术的操作技巧:① 正确选择刀头。开槽时应使用耙状磨骨刀头,开门时使用片状刀头,扩大神经根管时使用小的耙状磨骨刀头。② 术中进行全层切透椎板操作时,需保持刀头持续移动,长时间停留在同一位置亦会导致局部过热,进而引起硬脊膜及神经损伤。③ 超声骨刀和微型磨钻的握持力不同,使用高速磨钻时于钻头施加一定压力,即可加快骨组织的切割速度;而使用超声骨刀时,对刀头施加过多压力会影响刀头的正常振动、降低切骨效率、增加周围组织热损伤风险,所以操作超声骨刀时仅需适当力量即可精细磨骨、切骨,节省了手术时间。有学者使用两种器械对绵羊行椎板切除手术,结果显示超声骨刀组手术时间明显少于高速磨钻组[16],本研究也得到了相同结果。④ 全层切开椎板时避免用力下压片状刀头。当椎板全层切开后,虽然刀头停止工作不会切割硬脊膜,但患者椎管狭窄严重时,也会产生机械性压伤脊髓,术者应谨慎操作、充分重视。⑤ 使用耙状磨骨刀头在椎板门轴侧制作骨槽时,准确控制磨骨深度和宽度,使门轴侧骨槽呈 V 形,弹性掀起椎板,避免门轴侧的铰链断裂。⑥ 当超声刀头接近硬脊膜或椎间神经丛、血管丛时,应采用超声骨刀的“冷切割”模式,予以生理盐水充分灌注;在刀头和重要结构之间放置棉片也是一种有效保护措施。但有研究报道超声骨刀亦存在损伤脊髓、神经、硬脊膜的风险[17],应充分重视。
综上述,正确使用超声骨刀行颈椎单开门椎管扩大成形术安全可靠、手术时间短,临床疗效与传统手术操作相似,可避免椎板门轴侧断裂。但本研究不是前瞻性比较研究,且 3 组手术不是由同一手术组完成,存在一定偏倚。下一步将进行前瞻性研究,增加样本量,严格控制纳入及排除标准,延长随访时间,进一步分析超声骨刀的应用范围、技术操作上的优势与局限性。
References
- 1.Hu W, Shen X, Sun T, et al Laminar reclosure after single open-door laminoplasty using titanium miniplates versus suture anchors. Orthopedics. 2014;37(1):e71–78. doi: 10.3928/01477447-20131219-20. [DOI] [PubMed] [Google Scholar]
- 2.李玉伟, 王海蛟, 崔巍, 等 硬脊膜松解对椎管扩大成形术治疗伴后纵韧带骨化的多节段脊髓型颈椎病疗效影响. 中国修复重建外科杂志. 2016;30(2):178–182. [Google Scholar]
- 3.Bhatia NN, Lopez G, Geck M, et al Posterior cervical laminoplasty in the North American Population: A minimum of two year follow-up. Clin Neurol Neurosurg. 2015;138(11):165–168. doi: 10.1016/j.clineuro.2015.07.014. [DOI] [PubMed] [Google Scholar]
- 4.Hardman J, Graf O, Kouloumberis PE, et al Clinical and functional outcomes of laminoplasty and laminectomy. Neurol Res. 2010;32(4):416–420. doi: 10.1179/174313209X459084. [DOI] [PubMed] [Google Scholar]
- 5.李玉伟, 王海蛟, 王义生, 等 不同脊髓前方致压因素对后路手术治疗脊髓型颈椎病疗效的影响. 中国修复重建外科杂志. 2015;29(9):1099–1103. [Google Scholar]
- 6.李玉伟, 王海蛟, 王玉记, 等 后路单开门与一期前后路手术减压治疗前后受压脊髓型颈椎病的疗效比较. 中国脊柱脊髓杂志. 2010;20(3):99–102. [Google Scholar]
- 7.田伟, 郎昭 进一步促进骨磨削技术在脊柱外科的应用. 中华医学杂志. 2015;95(13):961–964. [PubMed] [Google Scholar]
- 8.Deng ZL, Chu L, Chen L, et al Anterior transcorporeal approach of percutaneous endoscopic cervical discectomy for disc herniation at the C4-C5 levels: a technical note . Spine J. 2016;16(5):659–666. doi: 10.1016/j.spinee.2016.01.187. [DOI] [PubMed] [Google Scholar]
- 9.Chen SC, Wang MC, Wang WH, et al Fluorescence-assisted visualization of facial nerve during mastoidectomy: A novel technique for preventing iatrogenic facial paralysis. Auris Nasus Larynx. 2015;42(2):113–118. doi: 10.1016/j.anl.2014.08.008. [DOI] [PubMed] [Google Scholar]
- 10.李文菁, 赵宇, 孙志坚 超声骨刀在脊柱外科手术中的应用进展. 中华外科杂志. 2014;52(3):215–218. [Google Scholar]
- 11.Robiony M, Gelpi F, Finotti M, et al Maxillary Segmental Micro Osteotomy: A Human Cadaver Study on the Efficacy of the Technique. J Craniofac Surg. 2015;26(8):2418–2420. doi: 10.1097/SCS.0000000000002159. [DOI] [PubMed] [Google Scholar]
- 12.Kawase-Koga Y, Mori Y, Kanno Y, et al Short Lingual Osteotomy Using a Piezosurgery Ultrasonic Bone-Cutting Device During Sagittal Split Ramus Osteotomy. J Craniofac Surg. 2015;26(7):e567–568. doi: 10.1097/SCS.0000000000001590. [DOI] [PubMed] [Google Scholar]
- 13.Bydon M, Xu R, Papademetriou K, et al Safety of spinal decompression using an ultrasonic bone curette compared with a high-speed drill: outcomes in 337 patients. J Neurosurg Spine. 2013;18(6):627–633. doi: 10.3171/2013.2.SPINE12879. [DOI] [PubMed] [Google Scholar]
- 14.Ito K, Ishizaka S, Sasaki T, et al Safe and minimally invasive laminoplastic laminotomy using an ultrasonic bone curette for spinal surgery: technical note. Surg Neurol. 2009;72(5):470–475. doi: 10.1016/j.surneu.2009.01.012. [DOI] [PubMed] [Google Scholar]
- 15.孙宇, 陈欣, 史文勇, 等 应用超声手术刀行颈椎双开门手术的安全性与可靠性. 中国脊柱脊髓杂志. 2007;17(6):458–460. [Google Scholar]
- 16.Sanborn MR, Balzer J, Gerszten PC, et al Safety and efficacy of a novel ultrasonic osteotome device in an ovine model. J Clin Neurosci. 2011;18(11):1528–1533. doi: 10.1016/j.jocn.2011.04.016. [DOI] [PubMed] [Google Scholar]
- 17.王岩, 陈仲强, 孙垂国 超声骨刀在胸椎管狭窄症手术中应用的有效性与安全性. 中国脊柱脊髓杂志. 2015;25(6):518–523. [Google Scholar]



