Die Prävalenz der Adipositas ist weltweit stark angestiegen und auch in Deutschland mit 24 % auf einem Rekordstand. Das ist eine enorme Herausforderung für Patienten, Behandler und das Gesundheitssystem. Deshalb spielt die zielgerichtete Gewichtsreduktion eine wesentliche Rolle in der Prävention und Therapie von "Adipositas-Erkrankungen". Der Artikel soll einen Überblick über die aktuellen Entwicklungen der Adipositastherapie geben.
Der Plan für ein DMP Adipositas
Im vergangen Jahr hat der Deutsche Bundestag Adipositas als Erkrankung anerkannt. Im Rahmen eines Antrags der CDU/CSU- und SPD-Fraktionen auf den Start einer Nationalen Diabetes-Strategie und unter dem Aspekt der Diabetesprävention wurde die Etablierung einer leitliniengerechten Regelversorgung der "Adipositas-Erkrankung" vorgeschlagen. Zuvor wurde Adipositas lediglich als Lebensstil-Problem und Risikofaktor für andere Erkrankungen angesehen, was dazu geführt hat, dass die Regelversorgung von Menschen mit Adipositas in Deutschland defizitär ist. Der Deutsche Bundestag hat dann am 11. Juni 2021 mit der Annahme des Gesetzes zur Weiterentwicklung der Gesundheitsversorgung (GVWG) die formalen Voraussetzungen für ein strukturiertes Behandlungsprogramm - ein Disease-Management-Programm (DMP) - für Menschen mit Adipositas in Deutschland geschaffen [1]. Mit diesem Beschluss wurde ein wichtiger Meilenstein auf dem Weg zu einer leitliniengerechten und bedarfsorientierten Regelversorgung bei Adipositas über die gesetzlichen Krankenkassen erreicht. Ein DMP Adipositas hat das Potenzial, die defizitäre Versorgungssituation von Menschen mit Adipositas in Deutschland nachhaltig zu verbessern und langfristig die Lebensqualität zu heben und die Krankheitslast sowie vorzeitige Todesfälle zu verringern.
Die Anforderungen an die Ausgestaltung eines DMP und die zu schließenden Verträge sind in der Risikostruktur-Ausgleichsverordnung geregelt [2]. Die Entwicklung eines DMP erfolgt dabei einer definierten Struktur, die den Gemeinsamen Bundesausschuss (GBA), das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) sowie zur Stellungnahme berechtigte Organisationen beinhaltet.
Im GVWG wird festgeschrieben, dass für Patienten mit starkem Übergewicht (Adipositas) ein strukturiertes Behandlungsprogramm (DMP) eingeführt wird [1]. Damit ergeht an den GBA der Auftrag, für die Behandlung bei Adipositas Richtlinien zu erlassen, die die Grundlage bilden. Der GBA beauftragt im nächsten Schritt das IQWiG mit einer Leitlinienrecherche mit dem Ziel, dadurch eine Synopse der extrahierten Empfehlungen für die Erstellung eines DMP Adipositas zu generieren. Der IQWiG-Bericht wird dann dem GBA vorlegt, der daraufhin Stellungnahmen von den Organisationen einholt, die dazu in den Richtlinien zu strukturierten Behandlungsprogrammen gemäß § 137f Absatz 2 SGB V berechtigten sind. Von der Beauftragung eines DMP Adipositas bis zur Umsetzung in die Praxis können weitere 2-3 Jahre vergehen.
Die Aussicht auf ein DMP Adipositas ist nicht nur eine große Hoffnung für Betroffene und Behandler, sondern auch entscheidend für eine verbesserte Versorgung von Menschen mit Adipositas in Deutschland. Denn Adipositas kann zu schwerwiegenden Erkrankungen wie Typ-2-Diabetes, kardiovaskulären, speziellen malignen, muskuloskelettalen, neurodegenerativen, pulmonalen und psychischen Krankheiten führen. Adipositas reduziert die Lebensqualität und -erwartung. Darüber hinaus ist sie eng mit Arbeitslosigkeit, Bildungsbenachteiligung, sozialer Isolation, Langzeitpflege-Bedarf, geringerer Fitness, geringer Produktivität und mit einer zunehmenden, hochrelevanten Belastung für die Gesellschaft verknüpft.
Update Adipositas und COVID-19
Auch das Jahr 2021 steht im Zeichen der COVID-19-Pandemie durch das neuartige Coronavirus SARS-CoV-2. Unabhängige Untersuchungen aus verschiedenen Ländern wie China, den USA, Frankreich, Italien, Spanien konnten Risikofaktoren für Hospitalisierung, Intensivpflichtigkeit, schwere Verlaufsformen und letale Ausgänge der COVID-19 identifizieren. In der bisher größten populationsbasierten Kohortenstudie wurde der Zusammenhang des Body-Mass-Index` (BMI), und damit indirekt der Adipositas, mit dem Risiko für eine SARS-CoV-2-Infektion, Hospitalisierung, schwere Verläufe und COVID-19-assoziierten Todesfällen bei mehr als 2,5 Millionen Einwohnern Kataloniens prospektiv untersucht [3]. Dabei wurden mehr als 80 % der erwachsenen Bevölkerung Kataloniens - das entspricht 2.524.926 Personen - im Zeitraum von März bis Mai 2020 erfasst. Von mehr als 57.000 COVID-19-Patienten mussten 10.862 im Krankenhaus behandelt werden und 2.467 Patienten starben infolge der Viruserkrankung. Die Arbeit belegt, dass BMI und Adipositas deutlich mit der Infektionsrate und Hospitalisierungshäufigkeit korrelieren [3]. Für den Zusammenhang zwischen BMI und COVID-19-Mortalität ergab sich eine J-förmige Kurve mit einem moderat erhöhten Mortalitätsrisiko für Menschen mit einem BMI ≤19 kg/m², aber einem deutlich erhöhten Risiko ab einem BMI ≥40 kg/m² [3]. Das adipositasassoziierte erhöhte Risiko für COVID-19-Sterblichkeit war bei jüngeren Patienten besonders stark ausgeprägt.
Diese Zusammenhänge erklären natürlich nicht, über welche Mechanismen Adipositas zu schweren COVID-19-Verläufen und erhöhter Mortalität beiträgt. Um dem auf den Grund zu gehen, untersuchte eine Arbeitsgruppe aus Boston die mögliche Rolle der Körperfettverteilung [4]. Dazu wurden in einer retrospektiven Studie Abdomen CT-Bilder von 124 Patienten in einem mittleren Alter von 68 Jahren ausgewertet, die aufgrund von COVID-19 hospitalisiert wurden. Das Risiko für COVID-19-assoziierte Todesfälle und Intensivpflichtigkeit war signifikant bei jenen erhöht, die ein höheres Verhältnis der viszeralen zur subkutanen Fettmasse und einen höheren Anteil von intramuskulärem Fett hatten.
In einer weiteren Studie wurde die Fragestellung untersucht, ob körperliche Inaktivität ein Faktor sein könnte, der den Verlauf einer COVID-19 bei Menschen mit Adipositas beeinflusst [5]. Dabei wurde das Risiko für eine COVID-19, Hospitalisierung, schwere Verläufe und COVID-19-assoziierten Todesfällen bei 48.440 Erwachsenen mit der Infektion im Zeitraum von Januar bis Oktober 2020 untersucht. Es zeigte sich, dass dauerhaft körperlich inaktive Patienten im Vergleich zu körperlich aktiven ein deutlich höheres Risiko für Hospitalisierung, Intensivtherapiepflichtigkeit und Mortalität bei COVID-19 hatten [5]. Empfehlungen zur körperlichen Aktivität einzuhalten, könnte eine effektive Prävention schwerer COVID-19-Verläufe sein.
Neues zur konservativen Adipositastherapie
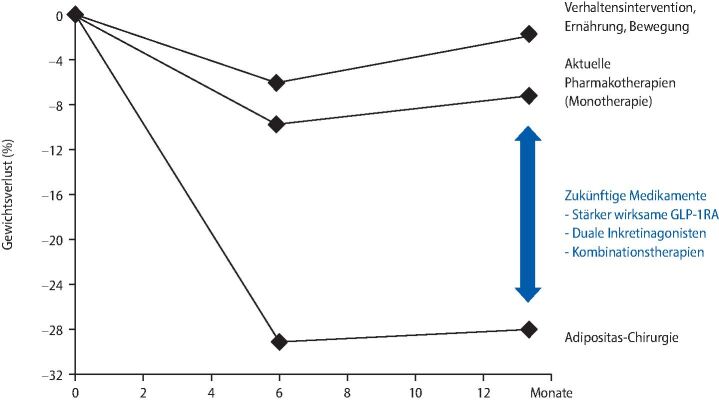
Der Therapie bei Adipositas sollte in Analogie zu anderen chronischen Erkrankungen (Typ-2-Diabetes, arterielle Hypertonie) ein lebenslanges Behandlungskonzept zugrundeliegen [6]. Dabei wird die Indikation in Abhängigkeit von BMI und Fettverteilung und unter Berücksichtigung von Komorbiditäten gestellt. Grundlage jeder Adipositastherapie ist eine Kombination aus Ernährungs-, Bewegungs- und Verhaltenstherapie. Die wesentlichen Ziele sind eine Gewichtsabnahme und Stabilisierung des reduzierten Gewichts. Um die zu erreichen, werden in der konservativen Basistherapie eine energiereduzierte Mischkost mit einem täglichen Defizit von 500 kcal, eine Erhöhung der körperlichen Aktivität und eine Verhaltensmodifikation oder -therapie z. B. im Rahmen evaluierter Gewichtsreduktionsprogramme empfohlen [6]. Wenn mit dieser Basistherapie individuelle Therapieziele (z. B. >10 % Gewichtsreduktion bei einem Patienten mit BMI >35 kg/m²) nicht erreicht werden, erfolgt eine stufenweise konservative Eskalation wie niedrig-kalorische Kostformen (Energieaufnahme pro Tag < 800 kcal) und Pharmakotherapie [8]. Eine weitere Stufe sind chirurgische Interventionen, die hinsichtlich der Gewichts- und Körperfettreduktion, Besserung von Adipositas-Begleiterkrankungen, langfristigen Gewichtsstabilität und der Senkung des Sterblichkeitsrisikos deutlich wirksamer sind als konservatives Vorgehen [7] (▶Abb. 1).
Chirurgische Interventionen sind dabei nicht das Ende der Behandlungskaskade, sondern ein Baustein der lebenslangen Versorgung, die nach einer Operation lückenlos fortgesetzt werden muss. Hier ist die Schnittstelle zwischen Adipositaszentrum und niedergelassenem Arzt besonders wichtig. In Deutschland gilt aktuell die S3-Leitlinie: "Chirurgie der Adipositas und metabolischer Erkrankungen" der Deutschen Gesellschaft für Allgemein- und Viszeralchirurgie (DGAV) [7] und die in Überarbeitung befindliche Leitlinie der Deutschen Adipositas-Gesellschaft e.V. [8]. Die Indikation zur Adipositastherapie besteht bei Menschen mit einem BMI ≥ 30 kg/m² oder für Übergewichtige (BMI 25-30 kg/m²) mit übergewichtsbedingten Gesundheitsstörungen [6].
Viele Patienten setzen große Hoffnungen in Veränderungen des Ernährungsverhaltens mit dem Ziel der Gewichtsreduktion. Die zeitlichen Verschiebungen der Nahrungsaufnahme und Intervallfasten sind sehr populär. Leider fehlen aber langfristige Studien, die belegen, dass Verschiebungen des zeitlichen Nahrungsaufnahmemusters stärkere Gewichtsreduktion bewirken können. Für intermittierendes Fasten oder Intervallfasten wurden kurzfristig positive Effekte hinsichtlich der Gewichtsreduktion, aber auch Verbesserungen bei kardiometabolischen Risikoparametern gefunden, die allerdings häufig nicht über einen längeren Zeitraum (mehr als 2 Jahre) Bestand haben [9, 10]. Aktuelle Studien und die Metaanalyse verfügbarer Arbeiten legen nahe, das Intervallfasten keine besseren Gewichtsreduktionseffekte erzielt und hinsichtlich der Fettgewebereduktion der kontinuierlichen Energierestriktion sogar unterlegen sein könnte [9, 10].
Die Ernährung durch eine mediterrane, hypokalorische Mischkost wird als sichere Methode zur Gewichtsreduktion mit hoher Adhärenz angesehen. Ernährungsinterventionen sind auch bei Fettlebererkrankungen bisher die einzige nicht chirurgische Möglichkeit der gezielten Reduktion des Leberfetts. In einer aktuellen Studie sollte die Effektivität einer grünen, polyphenolreichen mediterranen Diät, bei der zusätzlich der Konsum von rotem verarbeitetem Fleisch reduziert war, hinsichtlich der Reduktion des Leberfettgehalts untersucht werden [11]. In DIRECT PLUS, einer 18-monatigen randomisierten klinischen Studie, wurden 294 Teilnehmende (Alter im Mittel 51 Jahre; 88 % Männer; BMI 31,3 kg/m²; intrahepatischer Fettanteil 10,2 %) mit bauchbetonter Adipositas und Fettstoffwechselstörung in drei Ernährungsinterventionen randomisiert [11]. 62 % hatten eine nicht alkoholische Fettlebererkrankung (NAFLD).Eine Gruppe erhielt lediglich leitliniengerechte Ernährungsempfehlungen, eine Gruppe die beschriebene mediterrane Mischkost sowie 440 mg Polyphenole aus Walnüssen (MED-PLUS) und die zusätzliche isokalorische Interventionsgruppe eine mediterrane Mischkost mit höherem Anteil polyphenolreicher Nahrungsmittel.
In den MRT-Untersuchungen der Leber zeigten sich signifikante Unterschiede zwischen den Ernährungsformen hinsichtlich der reduzierten Leberfettmasse. Alle Interventionen führten zu einer deutlichen Reduktion der NAFLD-Prävalenz: auf 54,8 % in der Ernährungsschulungsgruppe, auf 47,9 % in der mediterranen Diätgruppe und auf 31,5 % in der MED-PLUS-Gruppe. Bei gleicher Gewichtsreduktion erzielte die beiden MED-Gruppen fast doppelt so ausgeprägte Leberfett-Reduktionen (-38,9 % versus -19,6 %). Die Reduktion des Leberfettanteils korrelierte dabei mit der Menge der aufgenommenen zusätzlichen Polyphenole [11]. Auf der Basis dieser Arbeit kann eine Diät, die den roten Fleischkonsum reduziert und die Menge an polyphenolreichen Nahrungsmitteln deutlich erhöht, nicht nur zur Gewichtsreduktion, sondern auch zur Besserung einer Fettlebererkrankung empfohlen werden.
In einer weiteren Folgeuntersuchung der DIRECT-PLUS-Studie wurde die Effektivität und Sicherheit der autologen Stuhltransplantation nach erfolgreichem Gewichtsverlust untersucht [12]. Dazu nahmen Probanden über eine strukturierte Ernährungsintervention zunächst Gewicht ab und zum Zeitpunkt des Gewichtsnadirs wurden Stuhlproben zur späteren autologen Transplantation in Kapselform asserviert und tiefgekühlt gelagert. Ziel der Studie war es unter anderem, zu zeigen, dass eine autologe Stuhltransplantation zu einem geringeren Gewichtsanstieg nach der aktiven Diätintervention beiträgt.
Nach 6 Monaten wurde von 90 Probanden zum Zeitpunkt der annähernd größten Gewichtsreduktion (~8,3 kg) Stuhl entnommen und so prozessiert, dass er in geruchslosen Kapseln appliziert werden konnte. Eine Gruppe erhielt 100 Kapseln des eigenen Stuhls während eine andere Gruppe verblindet Placebo erhielt (über weitere 8 Monate). In der Gruppe mit der oben genannten polyphenolreichen Diät war die Gewichts-Wiederzunahme signifikant weniger stark ausgeprägt als in der Kontrollgruppe, auch wenn alle Gruppen wieder an Gewicht zunahmen [12].
Update Bewegungstherapie
2021 wurde in einer umfassenden Übersichtsarbeit der Daten von 12 systematischen Übersichten aus 149 klinischen Studien der Jahre 2010-2019 zusammengestellt, in denen die Auswirkungen von körperlicher Aktivität im Rahmen gezielter Bewegungs- oder Sportinterventionen bei Menschen mit Übergewicht und Adipositas untersucht worden war [13]. Dabei wurden die Sporteffekte im Hinblick auf Gewichtsreduktion, Veränderungen der Körperzusammensetzung und der Gewichtsstabilisierung nach initialer Gewichtsreduktion zusammengefasst. Insgesamt führte Sport zu einer signifikanten Gewichtsreduktion zwischen -1,5 und -3,5kg, Fettmassenverlust von -1,3 bis -2,6 kg und einer Reduktion der viszeralen Fettmasse zwischen -0,33 und -0,56 Volumeneinheiten. Es ergab sich in der Zusammenschau der Studien kein Unterschied zwischen primärem Kraft- oder Ausdauertraining, solange der Energieverbrauch ähnlich war. Interessanterweise wurden in den enhaltenen Arbeiten keine Effekte von körperlichem Training auf die Gewichtsstabilisierung gefunden.
Gewichtsreduktion ist im Rahmen des Adipositas-Managements häufig ein erreichbares Ziel, aber die Zunahme des Gewichts nach Ende der Intervention scheint vorprogrammiert zu sein. Deshalb wurde in einer aktuellen randomisierten, placebokontrollierte Studie über ein Jahr verglichen, ob ein durch eine sehr niedrigkalorische Diät über 8 Wochen erreichter Gewichtsverlust durch ein Training mit oder ohne Zugabe eines GLP-1-Rezeptoragonisten im Vergleich zu einer nicht behandelten Kontrollgruppe besser gehalten werden kann. Eine Gruppe machte ein moderat-intensives Trainingsprogramm allein, eine zweite machte dies in Kombination mit Liraglutid 3 mg/d, eine dritte steigerte ihre körperliche Aktivität nur moderat und erhielt Liraglutid 3 mg/d zusätzlich, die Kontrollgruppe ging zurück in ihren Alltag [14].
Nach 8 Wochen sehr niedrig kalorischer Diät hatten 195 Teilnehmer einen mittleren Gewichtsverlust von 13,1 kg. Auch nach einem Jahr wiesen alle drei Interventionsgruppen noch einen stärkeren Gewichtsverlust auf als die Kontrollgruppe. Die Gruppe mit intensivem Training nahm im Mittel weitere 4,1 kg ab, die Gruppe mit Liraglutid und moderater Aktivität 6,8 kg während die stärksten Effekte mit -9,5 kg in der Gruppe mit intensivem Training plus Medikation gefunden wurden.
Die Studie belegt, dass eine Kombination aus intensivem körperlichen Training und einer medikamentösen Adipositastherapie sehr erfolgreich zur Gewichtsstabilisierung und weiteren Gewichtsreduktion nach initialer Diät beitragen kann [14].
Neue Daten zur medikamentösen Adipositastherapie
Ein Meilenstein war die Zulassung von Liraglutid 3 mg zur Adipositastherapie bei Kindern und Jugendlichen ab einem Alter von 12 Jahren. Maßgeblich für die Zulassungsentscheidung war eine 2020 publizierte Studie [15]. In dieser multinationalen Untersuchung wurden Jugendliche mit einem altersadaptierten BMI ≥30 kg/m² im Alter von 12 bis 18 Jahren sowie mangelndem Ansprechen auf eine Lifestyle-Therapie untersucht. Alle Probanden unterliefen eine 12-wöchige Schulung über Lebensstil und Ernährung. Anschließend erfolgte eine 1:1-Randomisierung zu Placebo- oder Interventionsgruppe, mit Liraglutid-Behandlung über eine Gesamtdauer von 56 Wochen. Die Liraglutid-Gruppe hatte im Vergleich zu Placebo eine signifikante Gewichtsabnahme von im Mittel -4,5 kg. Die Zahl der Probanden mit unerwünschten Ereignissen waren in beiden Gruppen vergleichbar. Gastrointestinale Nebenwirkungen traten jedoch signifikant häufiger bei Probanden der Liraglutid-Gruppe auf (64,8 % Liraglutid vs. 36,5 % unter Placebo).
Eine weitere medikamentöse Therapieoption bei Adipositas zeichnet sich mit Semaglutid ab, das allerdings aktuell in Deutschland nur zur Therapie bei Typ-2-Diabetes zugelassen ist. In den USA erfolgte die Zulassung von Semaglutid 2,4 mg einmal wöchentlich zur Adipositastherapie allerdings bereits im Juni 2021. In den Studien des STEP(Semaglutide Treatment Effect in People with obesity)-Programms [16, 17, 18] und der kardiovaskuläre Outcome-Studie SELECT [19] wurde die Wirksamkeit und Sicherheit von Semaglutid in unterschiedlichen Dosierungen und Anwendungsgebieten geprüft. Das STEP-Programm umfasst fünf Phase-III-klinische Studien. Etwa 5.000 Studienteilnehmer wurden randomisiert zu Semaglutid bis zu 2,4 mg pro Woche oder Placebo. In der STEP-1- [17] und STEP-2- Studie [18] war die Gewichtsreduktion unter Semaglutid jeweils signifikant stärker ausgeprägt als in der Kontrollgruppe. Nach Woche 68 (primärer Endpunkt) betrug die Körpergewichtsreduktion -14,9 % in Semaglutid- und -2,4 % in der Placebogruppe. Dabei wurden mit Semaglutid 2,4 mg Effektstärken erreicht, die weit über die gewichtsreduzierenden Effekte bisheriger pharmakologischer Adipositastherapien hinausgehen. In der STEP-1-Studie nahm ein Drittel der Probanden im Semaglutid-Arm mehr als 20 % vom Ausgangsgewicht ab.
Chirurgische Therapie bei Adipositas
Adipositas ist mit einer verringerten Lebenserwartung assoziiert. Die chirurgische Therapie der Adipositas ist die derzeit effektivste (▶Abb. 1), die zwar kurzfristig die perioperative Mortalität erhöht, aber langfristig zu einer verbesserten Lebenserwartung beitragen kann. Die Studienleiter der Swedish Obese Subjects(SOS)-Studie haben nun die Mortalität und Lebenserwartung zwischen Patienten mit Adipositas, die chirurgisch therapiert wurden, über einen 20-Jahrszeitraum mit konservativ behandelten Menschen mit Adipositas und zusätzlich mit einem zufällig generierten Datensatz der Allgemeinbevölkerung verglichen [20].
Insgesamt starben 457 Patienten (22,8 %) in der Chirurgie-Gruppe und 539 Patienten (26,4 %) in der Kontrollgruppe. Die adjustierte mediane Lebenserwartung in der chirurgisch therapierten Gruppe war 3,0 Jahre länger als in der Kontrollgruppe, aber 5,5 Jahre kürzer als in der Allgemeinbevölkerung. Die postoperative 90-Tage-Mortalität lag bei 0,2 %. 2,9 % der Patienten in der chirurgischen Gruppe hatten wiederholte Eingriffe [20].
In einer weiteren präspezifizierten Metaanalyse zu Überlebensdaten im Zusammenhang mit der chirurgischen Therapie bei Adipositas wurden Daten von insgesamt 174.772 Teilnehmern von Studien oder aus Registern ausgewertet (1.470 publizierten Arbeiten) [21]. In der Zusammenfassung der Arbeiten zeigte sich eine Reduktion des relativen Mortalitätsrisikos für Patienten nach metabolisch-bariatrischer Operation von 49,2 % wobei die mediane Lebenserwartung um 6,1 % länger war als bei vergleichsweise konservativer oder ausbleibender Adipositastherapie. Aus diesen Daten schlussfolgerten die Autoren, dass die metabolisch-bariatrische Chirurgie mit einer substanziellen Reduktion der Gesamtmortalität und verbesserter Lebenserwartung einhergeht, die besonders bei Patienten mit vorbestehendem Typ-2-Diabetes ausgeprägt ist [21].
Fazit
Auch wenn uns die COVID-19-Pandemie aktuell täglich beschäftigt, so bleibt Adipositas auch unabhängig davon eine der größten Herausforderungen für das Gesundheitssystem. Dies, weil die Prävalenz weltweit quasi als "Pandemie in Zeitlupe" steigt und weil Adipositas zu schwerwiegenden Erkrankungen führen kann. Den meisten Patienten wird häufig anstelle eines individuellen, leitlinienbasierten Therapieangebotes nur die Reduktion der Energieaufnahme und Erhöhung des Energieverbrauchs empfohlen. Beide Empfehlungen sind jedoch pauschal weder evidenzbasiert noch langfristig erfolgreich. Daher ist es zu begrüßen, dass sowohl die konservativen Therapieregime als auch die medikamentösen und chirurgischen Interventionen permanent Gegenstand der Forschung sind und in letzter Zeit viele wichtige neue Erkenntnisse geliefert haben.
Prof. Dr. med. Matthias Blüher.
Helmholtz-Institut für Metabolismus-, Adipositas- und Gefäßforschung (HI-MAG)
Helmholtz Zentrum München an der Universität Leipzig und dem Universitätsklinikum Leipzig AöR
Philipp-Rosenthal-Straße 27
04103 Leipzig
bluma@medizin.uni-leipzig.de
Literatur
- 1.Gesetz zur Weiterentwicklung der Gesundheitsversorgung. https://www.bundesrat.de/SharedDocs/drucksachen/2021/0501-0600/511-21.pdf, Zugriff August 2021
- 2.Gemeinsamer Bundesausschuss. Disease- Management-Programme. https://www.g-ba.de/themen/disease-management-programme
- 3.Recalde M, Pistillo A, Fernandez-Bertolin S, Roel E, Aragon M, Freisling H, Prieto-Alhambra D, Burn E, Duarte-Salles T. Body mass index and risk of COVID-19 diagnosis, hospitalisation, and death: a cohort study of 2 524 926 Catalans. J Clin Endocrinol Metab. 2021 Jul 23:dgab546. doi: 10.1210/clinem/dgab546 [DOI] [PMC free article] [PubMed]
- 4.Bunnell KM, Thaweethai T, Buckless C et al. Body composition predictors of outcome in patients with COVID-19. Int J Obes (Lond). 2021 Jul 9:1-6. doi: 10.1038/s41366-021-00907-1 [DOI] [PMC free article] [PubMed]
- 5.Sallis R, Young DR, Tartof SY et al. Physical inactivity is associated with a higher risk for severe COVID-19 outcomes: a study in 48 440 adult patients. Br J Sports Med. 2021 Apr 13:bjsports-2021-104080. doi: 10.1136/bjsports-2021-104080 [DOI] [PubMed]
- 6.Aberle J, Lautenbach A, Meyhöfer S et al. Obesity and Diabetes. Exp Clin Endocrinol Diabetes. 2020 Dec 22. doi: 10.1055/a-1284-6050
- 7.Deutsche Gesellschaft für Allgemein- und Viszeralchirurgie: S3-Leitlinie Chirurgie der Adipositas und metabolischer Erkrankungen: www.awmf.org/leitlinien/detail/ll/088-001.html (zuletzt aufgerufen am 30.08.2021).
- 8.Hauner H, Moss A, Berg S et al. Interdisziplinäre Leitlinie der Qualität S3 zur "Prävention und Therapie der Adipositas". Adipositas 2014; 8: 179-221
- 9.de Cabo R, Mattson MP. Effects of Intermittent Fasting on Health, Aging, and Disease. N Engl J Med. 2019 Dec 26;381(26):2541-51 [DOI] [PubMed]
- 10.Roman YM, Dominguez MC, Easow TM et al. Effects of intermittent versus continuous dieting on weight and body composition in obese and overweight people: a systematic review and meta-analysis of randomized controlled trials. Int J Obes (Lond). 2019 Oct;43(10):2017-27. [DOI] [PubMed]
- 11.Yaskolka Meir A, Rinott E, Tsaban G et al. Effect of green-Mediterranean diet on intrahepatic fat: the DIRECT PLUS randomised controlled trial. Gut. 2021 Jan 18:gutjnl-2020-323106. doi: 10.1136/gutjnl-2020-323106 [DOI] [PMC free article] [PubMed]
- 12.Rinott E, Youngster I, Yaskolka Meir A et al. Effects of Diet-Modulated Autologous Fecal Microbiota Transplantation on Weight Regain. Gastroenterology. 2021 Jan;160(1):158-173.e10. doi: 10.1053/j.gastro.2020.08.041 [DOI] [PMC free article] [PubMed]
- 13.Bellicha A, van Baak MA, Battista F et al. Effect of exercise training on weight loss, body composition changes, and weight maintenance in adults with overweight or obesity: An overview of 12 systematic reviews and 149 studies. Obes Rev. 2021 Jul;22 Suppl 4:e13256. doi: 10.1111/obr.13256 [DOI] [PMC free article] [PubMed]
- 14.Lundgren JR, Janus C, Jensen SBK et al. Healthy Weight Loss Maintenance with Exercise, Liraglutide, or Both Combined. N Engl J Med. 2021 May 6;384(18):1719-30 [DOI] [PubMed]
- 15.Kelly AS, Auerbach P, Barrientos-Perez M et al. A Randomized, Controlled Trial of Liraglutide for Adolescents with Obesity. N Engl J Med. 2020;382:2117-28 [DOI] [PubMed]
- 16.Kushner RF, Calanna S, Davies M et al. Semaglutide 2.4 mg for the Treatment of Obesity: Key Elements of the STEP Trials 1 to 5. Obesity (Silver Spring). 2020;28: 1050-61 [DOI] [PMC free article] [PubMed]
- 17.Wilding JPH, Batterham RL, Calanna S et al. STEP 1 Study Group. Once-Weekly Semaglutide in Adults with Overweight or Obesity. N Engl J Med. 2021 Mar 18;384(11):989 [DOI] [PubMed]
- 18.Davies M, Færch L, Jeppesen OK et al. STEP 2 Study Group Semaglutide 2·4 mg once a week in adults with overweight or obesity, and type 2 diabetes (STEP 2): a randomised, double-blind, double-dummy, placebo-controlled, phase 3 trial. Lancet 2021 Mar 13;397(10278):971-84 [DOI] [PubMed]
- 19.Ryan DH, Lingvay I, Colhoun HM et al. Semaglutide Effects on Cardiovascular Outcomes in People With Overweight or Obesity (SELECT) rationale and design. Am Heart J. 2020 Nov;229:61-9 [DOI] [PubMed]
- 20.Carlsson LMS, Sjöholm K, Jacobson P et al. Life Expectancy after Bariatric Surgery in the Swedish Obese Subjects Study. N Engl J Med. 2020 Oct 15;383(16):1535-43 [DOI] [PMC free article] [PubMed]
- 21.Syn NL, Cummings DE, Wang LZ et al. Association of metabolic-bariatric surgery with long-term survival in adults with and without diabetes: a one-stage meta-analysis of matched cohort and prospective controlled studies with 174 772 participants. Lancet. 2021 May 15;397(10287):1830-41 [DOI] [PubMed]