Abstract
目的
通过系统评价及Meta分析的方法评估下颌第三磨牙拔除术中使用富血小板纤维蛋白(PRF)的有效性,为缓解术后并发症提供建议。
方法
对Pubmed、EMBASE、Web of Science和中国生物医学文献数据库针对在下颌第三磨牙术中使用PRF的临床随机对照试验进行电子检索,检索时间截至2020年2月。评价者使用Cochrane协作网推荐的标准对纳入文献进行偏倚风险评价并提取数据。运用RevMan 5.3和STATA 13.0进行Meta分析。
结果
共纳入21篇研究,包括991位拔除下颌第三磨牙患者。分析结果表明,局部应用PRF可以有效减轻拔牙术后疼痛[MD=−12.06,95%CI(−21.42,−2.71),P=0.01],降低拔牙后肿胀程度[MD=−1.42,95%CI(−2.41,−0.44),P=0.005],促进软组织愈合[MD=0.66,95%CI(0.34,0.99),P<0.000 1],同时能够有效改善术后张口受限、减少干槽症的发生(P<0.05),但在骨愈合方面PRF组与对照组差异无统计学意义(P>0.05)。
结论
目前有限的临床证据显示,下颌第三磨牙拔除术后使用PRF可以改善疼痛、肿胀、张口受限,减少干槽症的发生并促进软组织愈合。但是其对于骨愈合的影响需要进一步进行大规模的随机对照试验并统一测量标准后进行分析。
Keywords: 富血小板纤维蛋白, 下颌第三磨牙拔除术, Meta分析, 系统评价
Abstract
Objective
This study aims to analyze the effectiveness of platelet-rich fibrin (PRF) in mandibular third molar extraction and provide suggestions for alleviating postoperative complications.
Methods
Pubmed, EMBASE, Web of Science, and SinoMed were searched electronically on February 2020. Randomized controlled trials focusing on PRF usage in mandibular third molar extraction were included. Reviewers assessed the risk of bias in the included literature and extracted data independently using the criteria recommended by the Cochrane Collaboration. Meta-analysis was performed using RevMan 5.3 and STATA 13.0.
Results
Twenty-one studies were included, comprising 991 patients who had mandibular third molar extraction. The topical application of PRF effectively reduced pain after extraction [MD=−12.06, 95%CI (−21.42, −2.71), P=0.01], attenuated post-extraction swelling [MD=−1.42, 95%CI (−2.41, −0.44), P=0.005], and promoted soft tissue healing [MD=0.66, 95%CI (0.34, 0.99), P<0.000 1]. PRF significantly reduced trismus and alveolar osteitis (P<0.05). However, data could not prove whether PRF has any significant positive effect on bone healing compared with the control group (P>0.05).
Conclusion
Limited clinical evidence indicates that applying PRF after mandibular third molar extraction could reduce pain, swelling, trismus and the occurrence of dry socket and promote soft tissue healing. However, the effect of PRF on bone healing requires further large-scale randomized controlled trials and unified measurement criteria.
Keywords: platelet-rich fibrin, mandibular third molar extraction, Meta-analysis, systematic review
目前微创拔牙技术被广泛运用至下颌第三磨牙拔除术中,但该治疗方式存在很多并发症,如术后疼痛、肿胀、牙槽骨炎和张口受限[1]。富血小板纤维蛋白(platelet-rich fibrin,PRF)是继浓缩血小板血浆后第二代富含血小板的浓缩液[2],其复杂的纤维蛋白中存在自体血小板和白细胞,被广泛用于外科手术[3]。PRF在提高种植体存活率和提升骨量中有良好作用[4],其在软组织的修复方面也被证实有效,可以减少干槽症的发生,甚至能够促进根尖闭合[3],[5]。这些研究都表明PRF对于改善下颌第三磨牙拔除术后并发症存在极大可能性。此前相关的系统评价纳入样本量过少,统计学效能较低,临床意义有限。针对以上问题,笔者通过控制相同测量时间点和测量方式,应用系统评价及Meta分析的方法评估下颌第三磨牙拔除术后使用PRF的有效性,为缓解术后并发症提供证据。
1. 材料和方法
1.1. 纳入标准
本系统评价的纳入标准如下。1)研究设计:临床随机对照试验;2)患者选择:存在阻生下颌第三磨牙并需要拔除的患者;3)干预方式:在拔牙窝中填入PRF;4)对照方式:空白对照;5)结果指标:第三磨牙拔除术后并发症,包括疼痛、干槽症、张口受限、肿胀和软硬组织愈合。
1.2. 检索策略及数据提取
2名研究员独立根据纳入标准筛选文献、提取数据并进行交叉核对,如遇到分歧,则通过讨论或者咨询第三方协助判断。共对PubMed、EMBASE、Web of Science和中国生物医学文献数据库4个电子数据库进行系统性的全面检索,检索时间截至2020年2月。以“第三磨牙(third molar)”、“富血小板纤维蛋白(platelet-rich fibrin)”、“PRF”对应的主题词进行检索。对所有的检索结果进行分析确定可能纳入的研究,再进一步阅读全文最终确定是否纳入,对纳入文献信息进行汇总,包括作者姓名、国籍、出版时间、研究设计、患者的一般情况、主要干预措施、研究的主要结果。
1.3. 偏倚风险评价
2名研究员独立使用Cochrane偏移风险评估工具[6]评价纳入研究的偏倚风险。共7个项目作为评估偏倚风险的标准,包括随机序列生成、分配隐藏、参与者与试验者盲法、结果评估盲法、不完整的结果数据、选择性报告和其他偏倚。将所有项目按高风险、低风险或不清楚三个等级进行评价。
1.4. Meta分析
2名研究员独立对数据进行分析,通过计算均数差(MD)分析连续型变量,计算相对危险度(relative risk,RR)分析二分类变量,并计算相应的95%的置信区间(confidence interval,CI)。通过Q检验对各Meta分析中所有纳入研究效应量之间的异质性进行分析,并用I2指数评价异质性大小(P<0.1认为存在异质性,I2>50%认为是高异质性)[7]。在评估后,对异质性较高的综合分析结果进行敏感性分析来估计其相对影响。所有统计分析使用RevMan 5.3和STATA 13.0软件进行。
2. 结果
2.1. 文章检索及偏倚风险评估结果
对电子数据库进行检索后,共获得735篇相关文章。去除重复文章173篇,根据标题和摘要剔除535篇不符合纳入标准的文章。随后获取全文,进一步排除6项研究后最终共纳入21项研究[8]–[28](图1),包括991名患者(表1)。有2篇研究存在参与者和试验者盲法高偏倚风险,各结果的证据质量见图2。
图 1. 流程图.
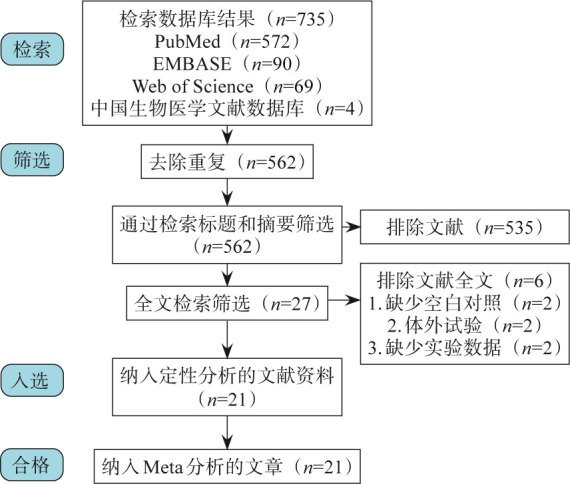
Fig 1 Schematic representation
表 1. 纳入研究的主要特征.
Tab 1 The characteristics of the included study
| 作者 | 国籍 | 研究设计 | 平均年龄/岁 | M/F | 参与人数 | PRF组 | 对照组 | 手术次数 | 骨移除 | PRF制备 | 联合干预 |
| Dar等[8] | 印度 | RCT(sm) | 23.6(18~50) | 13∶17 | 30 | 30 | 30 | 2 | Yes | 10 mL,3 000 r·min−1,12 min | ATB-NSAID |
| Jeyaraj等[9] | 印度 | RCT(pa) | >18 | NR | 60 | 30 | 30 | 1 | Yes | 10 mL,2 700 r·min−1,12 min | ATB-NSAID |
| Kapse等[10] | 印度 | RCT(sm) | 18~40 | 13∶17 | 30 | 30 | 30 | 2 | Yes | 10 mL,2 700 r·min−1,12 min | NR |
| Revathy等[11] | 印度 | RCT(sm) | 18~35 | 15∶10 | 25 | 25 | 25 | 1 | No | 15 mL,3 000 r·min−1,10 min | ATB-NSAID |
| 王敏等[12] | 中国 | RCT(pa) | 21.4(18~25) | 34∶46 | 80 | 40 | 40 | 1 | No | NR | NR |
| Eshghpour等[13] | 爱尔兰 | RCT(sm) | 24(18~35) | 99∶142 | 241 | 118 | 118 | 1 | Yes | 10 mL,3 000 r·min−1,10 min | ATB-NSAID |
| Gülşen等[14] | 土耳其 | RCT(sm) | 20.03(17~27) | 21∶9 | 30 | 30 | 30 | 1 | Yes | 10 mL,3 000 r·min−1,10 min | ATB-NSAID |
| Unsal等[15] | 土耳其 | RCT(sm) | 23.96(15~43) | 17∶33 | 50 | 50 | 50 | 2 | Yes | 10 mL,3 000 r·min−1,10 min | ATB-NSAID |
| Varghese等[16] | 印度 | RCT(sm) | 18~35 | - | 30 | 30 | 30 | 1 | Yes | 5~10 mL,3 000 r·min−1,10 min | NR |
| Al-Hamed等[17] | 埃及 | RCT(pa) | 25.24(18-48) | 13∶34 | 47 | 25 | 25 | 1 | Yes | 5 mL,3 000 r·min−1,10 min | ATB-NSAID |
| Bilginaylar[18] | 塞浦路斯 | RCT(pa) | 18~31 | 22∶37 | 59 | 40 | 40 | 1 | Yes | 10 mL,3 000 r·min−1,10 min | ATB-NSAID |
| Doiphode等[19] | 印度 | RCT(pa) | 18~30 | - | 30 | 15 | 15 | 1 | NR | 5 mL,3 000 r·min−1,10 min | NR |
| Dutta等[20] | 印度 | RCT(pa) | 27(17~36) | 13∶27 | 40 | 10 | 10 | 1 | No | 5 mL,2 000 r·min−1,15 min | NR |
| Kumar等[21] | 印度 | RCT(sm) | 18~40 | - | 34 | 34 | 34 | NR | Yes | NR | ATB-NSAID |
| Baslarli等[22] | 土耳其 | RCT(sm) | 23.9(19~34) | 7∶13 | 20 | 20 | 20 | 1 | No | 9 mL,3 000 r·min−1,10 min | ATB-NSAID |
| Uyanik等[23] | 塞浦路斯 | RCT(sm) | 22.5(19~31) | 10∶10 | 20 | 20 | 20 | 2 | Yes | 10 mL,3 000 r·min−1,10 min | ATB-NSAID |
| Kumar等[24] | 印度 | RCT(pa) | 26.1(19~35) | - | 31 | 16 | 15 | 2 | Yes | 5 mL,3 000 r·min−1,10 min | ATB-NSAID |
| Ozgul等[25] | 土耳其 | RCT(sm) | NR | 23∶33 | 56 | 56 | 56 | 1 | No | 10 mL,3 000 r·min−1,10 min | ATB-NSAID |
| Eshghpour等[26] | 爱尔兰 | RCT(sm) | 25.1(18~35) | 33∶45 | 78 | 78 | 78 | 1 | Yes | 10 mL,3 000 r·min−1,10 min | ATB-NSAID |
| Singh等[27] | 土耳其 | RCT(sm) | 32(18~50) | 10∶10 | 20 | 20 | 20 | 1 | NR | 5~10 mL,3 000 r·min−1,10 min | NR |
| Gürbürzer等[28] | 土耳其 | RCT(sm) | 24.9(NR) | 7∶7 | 14 | 14 | 14 | 1 | No | 10 mL,2 030 r·min−1,10 min | ATB-NSAID |
注:RCT:随机对照试验;sm:同口配对设计;pa:平行对照设计;M/F:男/女;NR:未提及;ATB:抗生素;NSAID:非甾体类抗炎药。
图 2. 纳入研究偏倚风险分布图.
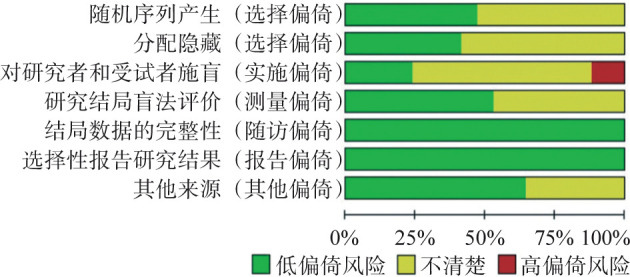
Fig 2 Distribution of risk of biases in the included studies
2.2. Meta分析结果
2.2.1. 术后疼痛和止痛药使用情况
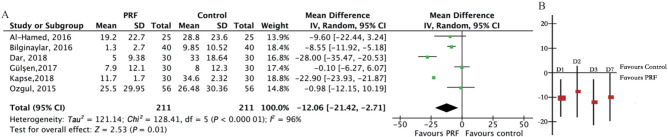
共12项研究使用视觉模拟评分法(visual analogue scale,VAS)对术后疼痛进行评估,4项研究通过计算服用止痛药的数量进行评估。在VAS评分方面,统一使用测量标准(0~100),共8项研究被纳入Meta分析。术后第3天纳入6项研究,试验组及对照组各211例,PRF组缓解疼痛的作用显著优于对照组[MD=−12.06,95%CI(−21.42,−2.71),P=0.01](图3A)。
图 3. 第三磨牙拔除术后VAS评分分析.
Fig 3 Analysis of VAS after mandibular third molar extraction
A:术后第3天VAS评分森林图;B:不同时间VAS评分变化。
其余统计结果显示,术后第1天[MD=−10.35,95%CI(−17.99,−2.70),P=0.008]、第7天[MD=−9.99,95%CI(−19.77,−0.20),P=0.05]及1周内[MD=−44.90,95%CI(−55.83,−33.98),P<0.000 01]的差异有统计学意义,而在第2天[MD=−7.70,95%CI(−18.21,2.80),P=0.15]差异并不明显。术后疼痛评估随时间变化结果见图3B。
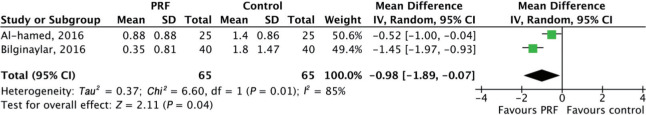
共2项研究提供完整术后服用止痛药数量数据并纳入Meta分析。PRF组与对照组相比,术后第2天[MD=−0.65,95%CI(−1.09,−0.20),P=0.005]及第3天[MD=−0.98,95%CI(−1.89,−0.07),P=0.04]止痛药使用数量下降,差异具有统计学意义(图4)。
图 4. 第三磨牙拔除术后第3天止痛药使用评估结果森林图.
Fig 4 Forest plot results of the assessment of analgesic use on postoperative third day
2.2.2. 术后肿胀
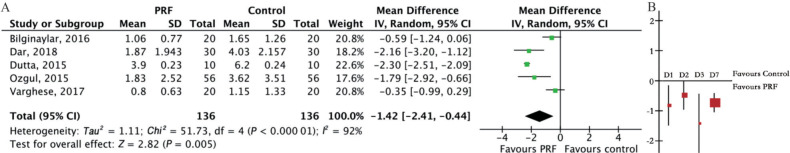
共有10项研究通过测量5个参考点的距离或者视觉分数评估术后肿胀的情况,其中6项研究提供完整数据纳入Meta分析,试验组和对照组各166例。在第1天(I2=86%,P<0.000 01)、第7天(I2=99%,P<0.000 01)评估结果存在高异质性,剔除Kapse等[10]研究后异质性明显下降(I2=39%,P=0.18;I2=52%,P=0.12)。重新行Meta分析后,术后第1天[MD=−1.19,95%CI(−2.09,−0.29),P=0.01]、第2天[MD=−0.48,95%CI(−0.96,0.00),P=0.05]、第3天[MD=−1.42,95%CI(−2.41,−0.44),P=0.005](图5A)和第7天[MD=−1.07,95%CI(−2.12,−0.01),P=0.05]PRF组面部测量距离较对照组减小,差异具有统计学意义。术后肿胀评估随时间变化结果见图5B。
图 5. 第三磨牙拔除术后肿胀评估.
Fig 5 Assessment of swelling after mandibular third molar extraction
A:术后第3天肿胀评估结果森林图;B:不同时间肿胀评估结果变化。
2.2.3. 软组织愈合
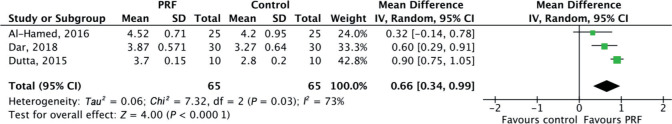
共7项研究对术后软组织愈合进行评估,其中1项使用VAS评分,而其他研究使用兰德里、特恩布尔和豪利指数作为评估标准。共3项研究提供完整数据并纳入Meta分析,包括试验组和对照组各65例。结果显示术后第3天[MD=0.54,95%CI(0.18,0.90),P=0.003]和第7天[MD=0.66,95%CI(0.34,0.99),P<0.000 1](图6),PRF组较对照组软组织愈合指数更高,差异具有统计学意义。
图 6. 第三磨牙拔除术后第7天软组织愈合评估结果森林图.
Fig 6 Forest plot results of the assessment of soft tissue healing on postoperative seventh day
2.2.4. 干槽症
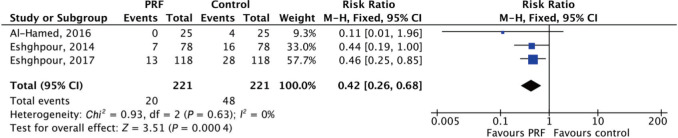
共有3项研究通过诊断术后进行性严重的疼痛、口臭、局部淋巴结炎和牙槽窝内血凝块丢失评估了术后干槽症的发生率。结果显示,术后第1周PRF组较对照组干槽症发生率显著下降[RR=0.42,95%CI(0.26,0.68),P=0.000 4](图7)。
图 7. 第三磨牙拔除术后干槽症评估结果森林图.
Fig 7 Forest plot results of the assessment of alveolar osteitis
2.2.5. 张口受限
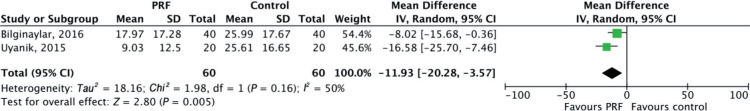
共有2项研究通过计算下颌第三磨牙拔除术前后上下中切牙间距离的差值,对术后张口受限进行评估。相较于对照组,PRF组张口度受限更小,差异具有统计学意义[MD=−11.93,95%CI(−20.28,−3.57),P=0.005](图8)。
图 8. 第三磨牙拔除术后第1天张口受限评估结果森林图.
Fig 8 Forest plot results of the assessment of trismus on postoperative first day
2.2.6. 骨愈合
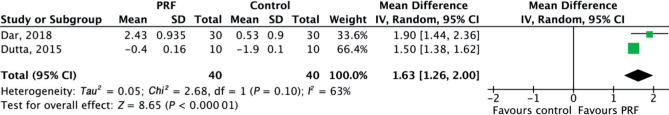
共12项研究评估术后骨愈合情况,由于未使用统一评估方式,最终只纳入6项进行Meta分析。骨密度评分共有2项研究,包括试验组及对照组各40例,结果具有显著差异性[MD=1.63,95%CI(1.26,2.00),P<0.000 01](图9)。骨密度灰度值共有2项研究,包括试验组及对照组各45例,骨闪烁显像共有2项研究,包括试验组及对照组各34例,差异均无统计学意义[MD=28.19,95%CI(−4.81,61.18),P=0.09]、[MD=0.03,95%CI(−0.46,0.53),P=0.90]。
图 9. 第三磨牙拔除术后1月骨密度评分森林图.
Fig 9 Forest plot results of the assessment of bone mineral density on postoperative first month
3. 讨论
PRF是通过其拥有的纤维蛋白网,捕获更多的白细胞与血小板,并延长支架中生长因子的释放时间,在术后几天到几周内发挥作用[2]。PRF可以促进自然骨再生,用于牙槽骨整体重塑及牙龈和种植体周围骨的修复,促进牙髓血管化重建[29]。
有关PRF影响下颌第三磨牙拔除术后并发症的荟萃分析,最大规模样本为10项研究、314名患者[30]。进一步提高样本量后,本研究共计纳入21项随机对照试验,991名患者,提高了荟萃分析的统计学效能。Meta分析结果显示,PRF可以改善术后疼痛、肿胀并减少干槽症发生,这与其他研究[30]–[31]结果一致。此外,PRF还可以促进术后第3天和第7天软组织愈合并改善术后张口受限。He等[31]研究表明,PRF改善肿胀作用在术后第1天有积极意义,而Xiang等[30]的结果在术后第3天呈现明显差异,考虑测量时间对试验的影响,本研究分析了术后1、2、3、7 d两组面部测量值,发现PRF改善术后肿胀在4个时间点均有积极意义。
术后1、3、7 d的分析结果显示,PRF可以明显改善术后疼痛,但术后第2天两组的VAS评分差异无统计学意义。由于术后第2天仅纳入3项研究、95位患者,考虑样本量较小以及不同研究使用的手术方案可能是造成阴性结果的原因。异质性对Meta分析结果有潜在影响,本研究在分析疼痛、肿胀、软组织愈合时发现高异质性,因此采用随机效应模型,并对可能造成高异质性的研究进行筛选,但经过处理,术后第2天疼痛的结果没有明显改变,加强了上述结论。鉴于下颌第三磨牙前倾和水平阻生时,其牙冠与第二磨牙远中构成间隙,与常规意义上的牙周袋存在差异,拔除下颌第三磨牙后该间隙将被血凝块充满经历牙槽骨修复过程,下颌第二磨牙远中牙周修复的机制及其优劣的评价指标尚缺乏共识,故本文暂不采用该指标进行下颌第三磨牙拔除后牙槽窝应用PRF效果的评价。
本研究仍存在局限性,虽然统一了测量的方式和时间点,但手术方案、PRF制备方法等都可能会对异质性产生影响。有研究[32]发现,较高震动水平离心机似乎会导致PRF在制备过程中变形,进而改变其结构与功能,降低促进愈合的作用。同时,Unsal等[15]研究显示PRF可显著降低吸烟者干槽症的发病率,这提示PRF改善下颌第三磨牙拔除术并发症的作用可能受到人群差异的影响。
综上所述,目前有关PRF改善下颌第三磨牙拔除术后干槽症和张口受限方面的研究较少,样本量不足可能是分析结果产生误差的原因之一。骨愈合和术后肿胀缺少统一的评估标准,无法对全部数据进行整合计算。因此需要细化评估标准、改善评估方式,进一步证实PRF改善下颌第三磨牙拔除术后并发症的积极作用。目前有限的临床证据显示,下颌第三磨牙拔除术后使用PRF可以改善疼痛、肿胀、张口受限,减少干槽症的发生并促进软组织愈合。但是其对于骨愈合的影响需要进一步进行大规模的随机对照试验并统一测量标准后进行分析。
Funding Statement
[基金项目] 四川大学-泸州市人民政府战略合作专项资金项目(2018CDLZ-12)
Supported by: Sichuan University-Luzhou Municipal Government Strategic Cooperation Research (2018CDLZ-12).
Footnotes
利益冲突声明:作者声明本文无利益冲突。
References
- 1.Lee CT, Zhang S, Leung YY, et al. Patients' satisfaction and prevalence of complications on surgical extraction of third molar[J] Patient Prefer Adherence. 2015;9:257–263. doi: 10.2147/PPA.S76236. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Fan Y, Perez K, Dym H. Clinical uses of platelet-rich fibrin in oral and maxillofacial surgery[J] Dent Clin North Am. 2020;64(2):291–303. doi: 10.1016/j.cden.2019.12.012. [DOI] [PubMed] [Google Scholar]
- 3.Feigin K, Shope B. Use of platelet-rich plasma and platelet-rich fibrin in dentistry and oral surgery: introduction and review of the literature[J] J Vet Dent. 2019;36(2):109–123. doi: 10.1177/0898756419876057. [DOI] [PubMed] [Google Scholar]
- 4.Ortega-Mejia H, Estrugo-Devesa A, Saka-Herrán C, et al. Platelet-rich plasma in maxillary sinus augmentation: systematic review[J] Materials (Basel) 2020;13(3):622. doi: 10.3390/ma13030622. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Murray PE. Platelet-rich plasma and platelet-rich fibrin can induce apical closure more frequently than bloodclot revascularization for the regeneration of immature permanent teeth: a meta-analysis of clinical efficacy[J] Front Bioeng Biotechnol. 2018;6:6139. doi: 10.3389/fbioe.2018.00139. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Higgins JP, Altman DG, Gøtzsche PC, et al. The Cochrane Collaboration's tool for assessing risk of bias in randomised trials[J] BMJ. 2011;343:d5928. doi: 10.1136/bmj.d5928. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.Lau J, Ioannidis JP, Schmid CH. Quantitative synthesis in systematic reviews[J] Ann Intern Med. 1997;127(9):820–826. doi: 10.7326/0003-4819-127-9-199711010-00008. [DOI] [PubMed] [Google Scholar]
- 8.Dar MM, Shah AA, Najar AL, et al. Healing potential of platelet rich fibrin in impacted mandibular third molar extraction sockets[J] Ann Maxillofac Surg. 2018;8(2):206–213. doi: 10.4103/ams.ams_181_18. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Jeyaraj PE, Chakranarayan A. Soft tissue healing and bony regeneration of impacted mandibular third molar extraction sockets, following postoperative incorporation of platelet-rich fibrin[J] Ann Maxillofac Surg. 2018;8(1):10–18. doi: 10.4103/ams.ams_185_17. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.Kapse S, Surana S, Satish M, et al. Autologous platelet-rich fibrin: can it secure a better healing[J] Oral Surg Oral Med Oral Pathol Oral Radiol. 2019;127(1):8–18. doi: 10.1016/j.oooo.2018.08.010. [DOI] [PubMed] [Google Scholar]
- 11.Revathy NS, Kannan R, Karthik RS, et al. Comparative study on alveolar bone healing in postextraction socket versus healing aided with autologous platelet-rich fibrin following surgical removal of bilateral mandibular impacted third molar tooth: a radiographic evaluation[J] Natl J Maxillofac Surg. 2018;9(2):140–146. doi: 10.4103/njms.NJMS_17_18. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.王 敏, 徐 丽, 张 晓东. 下颌水平阻生智齿拔除后相邻第二磨牙远中牙周情况的早期改变[J] 齐齐哈尔医学院学报. 2018;39(16):1922–1924. [Google Scholar]; Wang M, Xu L, Zhang XD. Early changes of the distal periodontal condition of the adjacent second molars after the extraction of the impacted wisdom teeth at the mandibular level[J] J Qiqihar Med Univ. 2018;39(16):1922–1924. [Google Scholar]
- 13.Eshghpour M, Danaeifar N, Kermani H, et al. Does intra-alveolar application of chlorhexidine gel in combination with platelet-rich fibrin have an advantage over application of platelet-rich fibrin in decreasing alveolar osteitis after mandibular third molar surgery? A double-blinded randomized clinical trial[J] J Oral Maxillofac Surg. 2018;76(5):939.e1–939.e7. doi: 10.1016/j.joms.2017.12.009. [DOI] [PubMed] [Google Scholar]
- 14.Gülşen U, Şentürk MF. Effect of platelet rich fibrin on edema and pain following third molar surgery: a split mouth control study[J] BMC Oral Health. 2017;17(1):79. doi: 10.1186/s12903-017-0371-8. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 15.Unsal H, Erbasar GNH. Evaluation of the effect of platelet-rich fibrin on the alveolar osteitis incidence and periodontal probing depth after extracting partially erupted mandibular third molars extraction[J] Niger J Clin Pract. 2018;21(2):201–205. doi: 10.4103/njcp.njcp_1_17. [DOI] [PubMed] [Google Scholar]
- 16.Varghese MP, Manuel S, Kumar LKS. Potential for osseous regeneration of platelet-rich fibrin-a comparative study in mandibular third molar impaction sockets[J] J Oral Maxillofac Surg. 2017;75(7):1322–1329. doi: 10.1016/j.joms.2017.01.035. [DOI] [PubMed] [Google Scholar]
- 17.Al-Hamed FS, Tawfik MAM, Abdelfadil E. Clinical effects of platelet-rich fibrin (PRF) following surgical extraction of lower third molar[J] Saudi J Dent Res. 2016;8(1/2):19–25. [Google Scholar]
- 18.Bilginaylar K. The use of platelet-rich fibrin for immediate closure of acute oroantral communications: an alternative approach[J] J Oral Maxillofac Surg. 2018;76(2):278–286. doi: 10.1016/j.joms.2017.07.168. [DOI] [PubMed] [Google Scholar]
- 19.Doiphode AM, Hegde P, Mahindra U, et al. Evaluation of the efficacy of platelet-rich plasma and platelet-rich fibrin in alveolar defects after removal of impacted bilateral mandibular third molars[J] J Int Soc Prev Community Dent. 2016;6(Suppl 1):S47–S52. doi: 10.4103/2231-0762.181167. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 20.Dutta SR, Passi D, Singh P, et al. A randomized comparative prospective study of platelet-rich plasma, platelet-rich fibrin, and hydroxyapatite as a graft material for mandibular third molar extraction socket healing[J] Natl J Maxillofac Surg. 2016;7(1):45–51. doi: 10.4103/0975-5950.196124. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 21.Kumar YR, Mohanty S, Verma M, et al. Platelet-rich fibrin: the benefits[J] Br J Oral Maxillofac Surg. 2016;54(1):57–61. doi: 10.1016/j.bjoms.2015.10.015. [DOI] [PubMed] [Google Scholar]
- 22.Baslarli O, Tumer C, Ugur O, et al. Evaluation of osteoblastic activity in extraction sockets treated with platelet-rich fibrin[J] Med Oral Patol Oral Cir Bucal. 2015;20(1):E111–E116. doi: 10.4317/medoral.19999. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 23.Uyanik LO, Bilginaylar K, Etikan I. Effects of platelet-rich fibrin and piezosurgery on impacted mandibular third molar surgery outcomes[J] Head ace Med. 2015;11:25. doi: 10.1186/s13005-015-0081-x. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 24.Kumar N, Prasad K, Ramanujam L, et al. Evaluation of treatment outcome after impacted mandibular third molar surgery with the use of autologous platelet-rich fibrin: a randomized controlled clinical study[J] J Oral Maxillofac Surg. 2015;73(6):1042–1049. doi: 10.1016/j.joms.2014.11.013. [DOI] [PubMed] [Google Scholar]
- 25.Ozgul O, Senses F, Er N, et al. Efficacy of platelet rich fibrin in the reduction of the pain and swelling after impacted third molar surgery: randomized multicenter split-mouth clinical trial[J] Head Face Med. 2015;11:37. doi: 10.1186/s13005-015-0094-5. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 26.Eshghpour M, Dastmalchi P, Nekooei AH, et al. Effect of platelet-rich fibrin on frequency of alveolar osteitis following mandibular third molar surgery: a double-blinded randomized clinical trial[J] J Oral Maxillofac Surg. 2014;72(8):1463–1467. doi: 10.1016/j.joms.2014.03.029. [DOI] [PubMed] [Google Scholar]
- 27.Singh A, Kohli M, Gupta N. Platelet rich fibrin: a novel approach for osseous regeneration[J] J Maxillofac Oral Surg. 2012;11(4):430–434. doi: 10.1007/s12663-012-0351-0. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 28.Gürbüzer B, Pikdöken L, Tunali M, et al. Scintigraphic evaluation of osteoblastic activity in extraction sockets treated with platelet-rich fibrin[J] J Oral Maxillofac Surg. 2010;68(5):980–989. doi: 10.1016/j.joms.2009.09.092. [DOI] [PubMed] [Google Scholar]
- 29.Mohan SP, Jaishangar N, Devy S, et al. Platelet-rich plasma and platelet-rich fibrin in periodontal regeneration: a review[J] J Pharm Bioallied Sci. 2019;11(Suppl 2):S126–S130. doi: 10.4103/JPBS.JPBS_41_19. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 30.Xiang X, Shi P, Zhang P, et al. Impact of platelet-rich fibrin on mandibular third molar surgery recovery: a systematic review and meta-analysis[J] BMC Oral Health. 2019;19(1):163. doi: 10.1186/s12903-019-0824-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 31.He X, Chen WX, Ban G, et al. A new method to develop human dental pulp cells and platelet-rich fibrin complex[J] J Endod. 2016;42(11):1633–1640. doi: 10.1016/j.joen.2016.08.011. [DOI] [PubMed] [Google Scholar]
- 32.Dohan Ehrenfest DM, Pinto NR, Pereda A, et al. The impact of the centrifuge characteristics and centrifugation protocols on the cells, growth factors, and fibrin architecture of a leukocyte- and platelet-rich fibrin (L-PRF) clot and membrane[J] Platelets. 2018;29(2):171–184. doi: 10.1080/09537104.2017.1293812. [DOI] [PubMed] [Google Scholar]