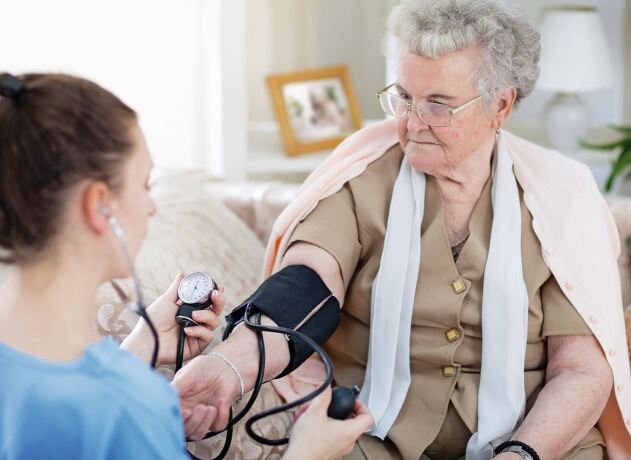
Die stationsäquivalente psychiatrische Behandlung (StäB) ist eine Behandlung im häuslichen Umfeld des Patienten durch multiprofessionelle, ärztlich geleitete Behandlungsteams. Unterfüttert mit einer hohen wissenschaftlichen Evidenz und einer guten Akzeptanz der gerontopsychiatrischen Patienten ist StäB insbesondere auch in Krisenzeiten wie der COVID-19-Pandemie eine geeignete Option.
Im Rahmen des Gesetzes zur Weiterentwicklung der Versorgung und Vergütung für die psychiatrischen und psychosomatischen Leistungen (PsychVVG) hat der Gesetzgeber in § 115d SGB V die stationsäquivalente psychiatrische Behandlung (StäB) als neue Krankenhausleistung für psychisch Kranke mit Krankenhausbehandlungsbedürftigkeit ab dem 1. Januar 2018 definiert [1]. Dabei handelt es sich um eine Krankenhausbehandlung im häuslichen Umfeld des Patienten, die mobile, ärztlich geleitete multiprofessionelle Behandlungsteams erbringen. Die neue Behandlungsform kann in medizinisch geeigneten Fällen anstelle einer vollstationären Behandlung erfolgen, da sie dieser hinsichtlich der Inhalte sowie der Flexibilität und Komplexität entspricht [2].
Die Umsetzung von StäB in Deutschland greift auf im internationalen Kontext erfolgreich etablierte und mit hoher Evidenz belegte gemeindepsychiatrisch orientierte, multiprofessionelle Behandlungsformen zurück [3]. Gemeindenahe Behandlungsansätze werden hinsichtlich der Akuität der Erkrankung (akut vs. anhaltend/chronisch), Teambasiertheit des Versorgungsmodells und Krankheitsschwere unterschieden. Zudem wird differenziert, ob es sich um eine vorwiegend aufsuchende oder nicht aufsuchende Behandlung handelt [4]. Die häuslichen Interventionen können ein Baustein jeder Behandlungsform sein und sowohl im Hinblick auf die Intensität, die inhaltliche Ausgestaltung als auch die Art der multiprofessionellen Kompetenzen variieren.
Die beiden international sehr gut etablierten teambasierten aufsuchenden Ansätze des Home Treatments (HT) und des Assertive Community Treatments (ACT) sind im Vergleich zu anderen mobilen aufsuchenden Teaminterventionen durch eine deutlich intensivere Behandlung mittels spezialisierter mobiler Behandlungsteams gekennzeichnet [5, 6, 7].
Außerdem können sowohl kurz- als auch langfristige Behandlungsangebote durch unterschiedlich aufgestellte Teamstrukturen angeboten werden, die sich über definierte Versorgungsregionen erstrecken. Manche Modelle, wie zum Beispiel das Intensive Case Management (ICM), sind auf eine sehr intensive, auf starken Unterstützungsbedarf der Betroffenen ausgerichtete Betreuung eingestellt [8, 9].
In Deutschland haben sich vor allem Psychiatrische Institutsambulanzen (PIA) und Sozialpsychiatrische Dienste (SpDi) im Sinne von gemeindenahen multiprofessionellen Formen etabliert und sind beinahe flächendeckend vorhanden. Beide sind teambasiert und in ihren Leistungen durchaus vergleichbar mit den internationalen Versorgungsansätzen, insbesondere mit dem ACT und HT [3]. Die Komponente der konsequenten Ausrichtung auf aufsuchende intensive und akutintervenierende Unterstützungsangebote sollte mit der gesetzlichen Einführung der StäB in Deutschland umgesetzt werden [10].
"Stationsäquivalente Behandlung - ein großer Schritt in die richtige Richtung" - so lautete das Fazit von Gerhard Längle in einer Pro-Kontra-Debatte der Psychiatrischen Praxis 2018 [11]. Einer der großen Initiatoren der Umsetzung von StäB in Deutschland unterstreicht damit die neu geschaffene gesetzliche Möglichkeit, psychisch akut erkrankte Menschen, die einer dringenden und intensiven psychiatrischen Behandlung bedürfen, außerhalb der stationären Einrichtungen, im häuslichen Umfeld, zu behandeln. Gerade diejenigen Menschen, die schwer und chronisch erkrankt sind und die nicht selten aufgrund der Schwere ihrer Erkrankung eine einrichtungsbezogene Behandlung in akuten Krankheitsphasen ablehnen, erhalten durch StäB eine neue Chance, individuell notwendige Unterstützung und Hilfen zu bekommen.
Bereits mit der Einführung der StäB in Deutschland wurde unter anderem auf demenzerkrankte Menschen fokussiert, die entweder in Heimen oder in häuslichen Pflegesituationen leben und durch Ortswechsel bei Krankenhausaufenthalten eher eine Verschlechterung als eine Verbesserung ihrer Symptomatik erfahren, weshalb eine Behandlung zuhause - oft unter Einbeziehung von pflegenden Angehörigen - als eine neue und erfolgversprechende Perspektive gesehen wurde.
Die Umsetzung der StäB ist jenseits der gesetzlich definierten Voraussetzungen an eine Reihe konzeptioneller, organisatorischer und auch ökonomischer Herausforderungen geknüpft, die eine flächendeckende Ausrollung dieses Angebots über die Bundesrepublik Deutschland bis heute erschweren. So sind neben zielgruppenspezifischen Besonderheiten eine klare Indikationsstellung und differenzierte Therapiezielplanung genauso zu berücksichtigen wie sehr definierte Ressourcen- und Budgetplanungen, besondere technische, logistische, Verwaltungs- und Organisationsvoraussetzungen, die nicht selten an trägerspezifische Gegebenheiten anzupassen sind [2]. Besondere Aufmerksamkeit benötigt zudem die Abstimmung des krankenhausetablierten Notfallmanagements mit der in der StäB umzusetzenden Krisenbehandlung. Hier sind vor allem gute multiprofessionelle Koordination und hohe Kompetenzen in der Personalorganisation erforderlich. Auch zeigen die ersten Umsetzungserfahrungen in unterschiedlichen Regionen Deutschlands, dass eine konsequente und disziplinierte Dokumentation nützlich ist, um den interessierten Tiefenprüfungen des Medizinischen Dienstes der Krankenkassen zu genügen.
Versorgungsschwerpunkt Gerontopsychiatrie
Die psychiatrisch-psychotherapeutische Versorgung von Menschen im höheren Lebensalter ist zum einen an diagnosespezifische Besonderheiten gebunden und berücksichtigt zum anderen diagnoseübergreifende psychosoziale Aspekte. Während für Depression und Demenz, die häufigsten psychischen Erkrankungen im höheren Lebensalter, diagnosespezifische evidenzbasierte Empfehlungen zu in erster Linie psychotherapeutischen und pharmakotherapeutischen Strategien vorliegen [12, 13], ist die Evidenz zu psychosozialen Interventionen im höheren Lebensalter überschaubar. Durch psychosoziale Ansätze, etwa soziotherapeutische Interventionen, sollten im höheren Alter beim Vorliegen von Depression oder Demenz verbliebene Ressourcen und Kompetenzen im Fokus der Hilfen stehen. Es erscheint nötig, eine stark individualisierte, am biografisch-lebensgeschichtlichen Kontext älterer Menschen orientierte Behandlungsstrategie in den Mittelpunkt der therapeutischen Bemühungen zu stellen. Multiprofessionelle Kompetenzen, angelehnt an das soziale Umfeld, können dazu beitragen, die spezifischen psychiatrisch-psychotherapeutischen Bedürfnisse dieser Klientel zu befriedigen. Auch mit Blick auf die demografische und gesamtgesellschaftliche Bedeutung des Alterns muss es ein Ziel aller therapeutischen Bemühungen sein, möglichst lange und umfassend Selbstständigkeit und soziale Teilhabe von Menschen mit psychischen Erkrankungen im höheren Lebensalter zu erhalten.
Die S3-Leitlinie "Psychosoziale Therapien" beschreibt verschiedene psychosoziale Interventionen im höheren Lebensalter und ihre Evidenz [3]. Dabei bekommen im Feld der Demenzbehandlung kognitive Stimulations- und Trainingsverfahren [14, 15], Ergotherapie [16] und Musiktherapie ebenso einen hohen Stellenwert wie Maßnahmen zur körperlichen Aktivierung [17] und weiterführende tagestrukturierende Maßnahmen [18]. Sowohl für Menschen mit Altersdepression als auch Personen mit demenziellen Erkrankungen und mit somatischer Multimorbidität werden zudem flexiblere Versorgungsstrukturen und insbesondere eine aufsuchende, multiprofessionelle Behandlung gefordert. Evidenz gibt es bereits für aufsuchende, sektorübergreifende Behandlungsansätze im Bereich der Depressionsbehandlung im höheren Lebensalter [19].
In der Behandlungspraxis von Menschen mit Demenz werden vor allem eine höhere Sicherheit für die Betroffenen im Alltag und bestmögliche Selbstbefähigung für alltagspraktische Bedürfnisse als Zielstellungen gesehen. Dabei sind pflegende Angehörige wesentliche Stützen des Behandlungssettings und tragen entscheidend zum Gelingen komplexer Therapiestrategien bei [20]. Alle therapeutischen Bemühungen sollen letztlich am individuellen sozialen und wohnlichen Umfeld der Betroffenen orientiert und deshalb im Wesentlichen aufsuchend gestaltet sein [3]. So fordert auch die Deutsche Gesellschaft für Gerontopsychiatrie und -psychotherapie (DGGPP) in einer Stellungnahme unter anderem die Sicherstellung sektorübergreifender, an individuellen Bedarfen orientierter Behandlungsmöglichkeiten über die Grenzen des SGB V I und XI hinweg, inklusive einer kontinuierlichen Beratungs- und Unterstützungsmöglichkeit für Angehörige. Dabei formuliert die DGGPP explizit den Anspruch eines sektorübergreifenden flexiblen und an individuellen Bedarfen orientierten HT für psychisch kranke Ältere in allen Settings [21].
Diese konkreten Forderungen greift die StäB auf, da sie explizit für Menschen mit psychischen Erkrankungen im höheren Lebensalter, im Wesentlichen Depression oder Demenz, psychiatrisch-psychotherapeutische und psychosoziale Behandlung im Wohnumfeld der Betroffenen ermöglicht, unter Einbeziehung des sozialen, familiären Kontextes und in Vorhaltung multiprofessioneller Kompetenzen [22].
Klinikaufenthalte sind bei Menschen mit demenziellen Erkrankungen nicht selten mit einem Risiko eines Delirs, Komplikationen und erhöhter Mortalität verbunden [23]. Klinikstrukturen sind bislang zu wenig demenzsensibel ausgerichtet, obgleich diese Notwendigkeit erkannt und erste Konzepte an einigen Stellen umgesetzt wurden [24]. Der mit der Klinikeinweisung verbundene Ortswechsel, der in aller Regel erhebliche organisatorische Veränderungen von alltagsrelevanten Abläufen mit sich bringt, gestaltet sich für Menschen mit beginnender oder manifester Demenzerkrankung höchst kompliziert und führt nicht selten zu deliranten Symptomen und schwerwiegenden Exazerbationen vorbestehender psychischer Erkrankungen [25, 26]. Dagegen können akutpsychiatrische Interventionen im häuslichen Kontext, wie sie mit der StäB vorgehalten werden, bei Demenzerkrankten auf spezifisch beeinträchtigte Fähigkeiten und Fertigkeiten fokussieren, unbeeinflusst von einem Ortswechsel oder von strukturell-organisatorischen Herausforderungen. Darüber hinaus können systemisch wirksame Faktoren, wie etwa die Kommunikation mit im selben Haushalt lebenden Angehörigen oder im Heimsetting tätigen professionell Pflegenden, in die therapeutischen Aktivitäten unmittelbar einbezogen werden. Dadurch wird nicht nur eine Verbesserung der Lebenszufriedenheit und -qualität aller Beteiligten erreicht, sondern es können im optimalen Fall auch mittel- und längerfristige Lerneffekte erzielt werden, die den gemeinsamen Umgang mit krankheitsbedingten Verhaltensauffälligkeiten und einer besseren Krankheitsbewältigung der Betroffenen verbessern.
Die in aller Regel künstliche Klinikatmosphäre schafft milieutherapeutisch betrachtet eher Fremdheit, Barrieren und Hürden. Zudem ist es insbesondere im höheren Lebensalter für die Betroffenen schwierig - bei Demenzerkrankten zuweilen unmöglich - im Kliniksetting erreichte therapeutische Fortschritte in das häusliche Ambiente erfolgreich zu transferieren. Vielmehr wird die Rückkehr in das zuvor gewohnte Wohnumfeld nach stationärer Behandlung oft als fremd und krankheitsfördernd erlebt.
Diese räumlich-strukturellen Umstellprozesse während einer notwendigen akutpsychiatrischen Behandlung im höheren Lebensalter umgeht die StäB mit ihrem individuellen, bedarfsorientierten, aufsuchenden und multiprofessionell ausgestalteten Therapieansatz. Sie ist sowohl im Privaten als auch im Heimsetting möglich, vorausgesetzt, alle Beteiligten sind mit dieser Behandlungsform, die durchaus intime, sehr persönliche Zugangswege zu Betroffenen bedingt, einverstanden. Eine stationäre Behandlungsindikation wird von dem zuweisenden Haus- oder Facharzt bescheinigt und die Wahl der StäB vom leistenden Krankenhaus festgelegt. Detaillierte Voraussetzungen und Erfordernisse für die Inanspruchnahme sind in den gesetzlichen Bedingungen festgelegt und betreffen sowohl den Anteil am Leistungsumfang durch das initiierende Krankenhaus beziehungsweise die potenziell einzubeziehenden komplementären Akteure als auch Inhalt und Umfang der konkreten Leistungen [1].
Umsetzungsbeispiel in Leipzig
Seit Anfang 2018 beschäftigte sich eine interessierte, multiprofessionell aufgestellte Arbeitsgruppe unter Leitung eines fachärztlichen Kollegen aus der gerontopsychiatrischen Abteilung der Klinik für Psychiatrie, Psychosomatik und Psychotherapie am Helios-Parkklinikum Leipzig mit dem Thema StäB und den Umsetzungsmöglichkeiten in den Pflichtversorgungssektoren der Klinik. Die Konzeptualisierung der anvisierten StäB war von Anfang an auf die Behandlung gerontopsychiatrischer Patienten und deren spezifische Problemkonstellationen im häuslichen Kontext ausgerichtet. In enger Absprache mit dem Klinikträger wurden die wirtschaftlichen Herausforderungen und antizipierten Schwierigkeiten, die so frühzeitig nach Gesetzesfassung im Hinblick auf die Budget- und Kassenverhandlung des neuen Angebots entstehen könnten, sorgfältig abgewogen. Vor diesem Hintergrund wurde zunächst auf ein überschaubares Pilotprojekt mit wenigen Behandlungsplätzen fokussiert, administrativ, inhaltlich, strukturell und personell angegliedert an eine der gerontopsychiatrischen Stationen im Haus. Diese spezifische Ausrichtung erlaubte es zudem, die notwendigen komplementären Vernetzungen, Kooperationen und späteren Intensivierungen von Behandlungsabläufen auf umschriebene, gerontopsychiatrisch-geriatrische Versorgungsakteure und deren Strukturen zu konzentrieren - und parallel auf sehr gut etablierte und verlässliche altersmedizinische Behandlungsangebote innerhalb der Klinik zurückzugreifen [27].
Von den ursprünglich fünf pilotierten gerontopsychiatrischen StäB-Plätzen wurde zügig auf die aktuelle Behandlungsgröße von 18 Plätzen aufgestockt und damit eine administrativ und organisatorisch gute Einheit geschaffen. Das fachärztlich geleitete Team wird durch eine StäB-Pflegeleitung unterstützt und besteht in seiner multiprofessionellen Zusammensetzung neben weiteren ärztlichen und pflegerischen Stellen aus psychologischen, ergo- und soziotherapeutischen Kompetenzen.
Die formalen Voraussetzungen wie Bedarfsfeststellung, Prüfung der gegebenen Voraussetzungen am Standort, Formulierung der Behandlungsziele und differenzierte Dokumentation wurden schnell in die Routine der Einheit übernommen, während das sorgsam erstellte inhaltliche Konzept bis heute immer wieder auf Individualität und Bedarfsorientierung der Patienten, ihrer Angehörigen und des jeweils spezifischen systemischen Umfelds aktualisiert und modifiziert wird. Entsprechend der gesetzlich definierten Zielstellung der StäB werden in dem Leipziger StäB-Geronto-Modell schwer psychisch erkrankte Menschen, hier im höheren Lebensalter, versorgt, die einer vollstationären akuten psychiatrischen Behandlung bedürfen. Dabei stehen schwere Verhaltensauffälligkeiten im Rahmen bekannter demenzieller Erkrankungen und akute Exazerbationen depressiver oder psychotischer Erkrankungen im Vordergrund. Nicht selten sind zudem Überforderungssituationen der pflegenden und betreuenden Angehörigen weitere Aspekte, die eine systemisch ansetzende Behandlung in der Häuslichkeit begründen.
Neben der Symptomreduktion sind die Steigerung der Lebensqualität, Autonomie und Selbstbestimmung der Betroffenen mit größtmöglicher Teilhabe am gesellschaftlichen Leben wesentliche Behandlungsziele. Die Gesamttherapieplanung muss sowohl erkrankungs- und diagnosespezifische Aspekte als auch darüberhinausgehende Einschränkungen von Fähigkeiten und Fertigkeiten der Betroffenen selbst als auch ihrer Angehörigen berücksichtigen. Insbesondere Berufsgruppen wie die Pflegenden, die nicht selten im krankenhausbezogenen Stationsalltag traditionelle Rollen- und Tätigkeitsbilder gewöhnt sind, erleben in dieser spezifischen Behandlungsplanung und Zielsetzung in der StäB ein hohes Maß an Eigenständigkeit und Verantwortung [27].
Die Übergänge von Patienten in die StäB aus dem hausärztlich-/fachärztlichen Kontext der Niedergelassenen und zurück stellen wichtige Herausforderungen an ein gut abgestimmtes Schnittstellenmanagement aller Beteiligten dar und sollten sowohl vor Etablierung eines solchen Angebots als auch im Verlauf immer wieder überprüft und eventuell nachgesteuert werden. Im Leipziger Modell wurde das neue StäB-Angebot unter anderem dem Qualitätszirkel aus niedergelassenen Psychiatern, Nervenärzten und neurologischen Fachärzten in einer Weiterbildungsveranstaltung vorgestellt und diskutiert. Ein großer Kreis aus kooperierenden Hausärzten und anderen relevanten Akteuren der sogenannten komplementären Psychiatrie (inklusive Wohnstätten, Pflegeheime, ambulante Pflegedienste etc.) wurde zudem schriftlich über das Angebot informiert und Vor-Ort-Besuche durch das StäB-Team angeboten. Ebenso wurden Dokumentationen, Formulare und wichtige Informationsblätter erarbeitet, die alle rechtlichen Bedingungen und mögliche Fragen zur StäB beinhalten. Diese Unterlagen werden zu Beginn einer StäB den jeweils Beteiligten zur Verfügung gestellt.
Das Leipziger Modell hat zuletzt nur sehr ausgewählt Patienten, die in Pflegeeinrichtungen leben, in die StäB aufgenommen, da die gesetzlichen Herausforderungen und Hürden für die Beteiligten bis heute enorm sind und vor allem ökonomisch nicht abschließend alle Bedarfe, insbesondere für komplementäre Dienste mit den Kostenträgern geklärt werden konnten.
Konkrete Abläufe
Nach der Einweisungsanfrage und der Abstimmung des konkreten Termins mit dem Einweiser und dem Patienten beziehungsweise seinen Angehörigen entscheidet der fachärztliche Kollege des StäB-Teams in der häuslichen Umgebung, ob eine Aufnahme in die StäB oder in ein anderes Behandlungssetting erfolgen kann. Der aktuelle Medikationsplan wird im Vorfeld bei der telefonischen Ankündigung erfragt, um die Medikation schon am potenziellen Aufnahmetag bereitstellen zu können. Die umfassende Aufnahmeuntersuchung erfolgt in der häuslichen Umgebung des Patienten immer durch einen Facharzt und eine Pflegekraft aus dem StäB-Team, wobei in dieser ersten häuslichen Kontaktsituation auch alle weiteren Voraussetzungen geprüft und in einer Checkliste zur StäB-Aufnahmeindikation dokumentiert werden: Neben der vorliegenden stationären Behandlungsindikation müssen alle erwachsenen Personen, die im Haushalt leben, respektive die Heimleitung, mit der Behandlung einverstanden sein (es genügt die Dokumentation, dass das Einverständnis eingeholt wurde), eine Kindswohlgefährdung muss ausgeschlossen werden, und das häusliche Umfeld muss geeignet sein, um zum Beispiel ein Vier-Augen-Gespräch zu ermöglichen. Weiterhin erfolgen während der Aufnahmeuntersuchung:
Aufklärung über die Inhalte und Voraussetzungen für StäB, Erläuterung der Aufnahmebedingungen, welche schriftlich vom Patienten oder Bevollmächtigten zur Kenntnis genommen und gegengezeichnet werden,
Aufnahmegespräch mit psychopathologischer und somatischer Untersuchung und Dokumentation der Befunde,
erste Orientierung bezüglich der konkreten Therapieziele, Feststellung möglicher Hilfebedarfe von Angehörigen, gegebenenfalls Anbieten eines spezifischen psychologischen Angehörigenkontakts,
ärztliche Anordnungen, Festlegung möglicher erforderlicher Untersuchungen (Labor, Elektrokardiogramm, Elektroenzephalogramm), gegebenenfalls auch Festlegung von Untersuchungen, die im Krankenhaus zeitnah oder dringend durchgeführt werden müssen (Magnetresonanztomografie, Liquordiagnostik).
Ein großer Vorteil der StäB bei gerontopsychiatrischen Patienten ist, dass auch bezüglich etwaiger geriatrischer Bedarfe im Hinblick auf Diagnostik und Therapie durch klinikinterne Kooperationen eine hohe Komplexität erreicht wird. So können neben der Optimierung von Blutdruck- und Blutzuckereinstellungen zum Beispiel auch internistisch relevante Konsile und Spezialuntersuchungen wie Herz-Echokardiografie und Doppler-Sonografie durchgeführt werden.
Grenzen für eine StäB im Bereich der Gerontopsychiatrie können durch schwerste Verhaltensauffälligkeiten entstehen, bei denen im häuslichen Milieu eine Fremdgefährdung für im Haushalt lebende Angehörige entsteht. In diesen Fällen kann die Behandlung im Krankenhaus unter Umständen nicht vermieden werden. Zudem ist eine potenzielle Überlastung von hochbetagten Angehörigen vor allem in der nächtlichen Betreuung rechtzeitig zu erkennen.
Die Gesamtbehandlung ist hochindividualisiert und bedarfsorientiert und erfordert in jedem Fall gute Abstimmungen im StäB-Team, insbesondere zum Einsatz der verschiedenen berufsgruppenspezifischen Kompetenzen neben der Umsetzung der Mindestanforderungen in der StäB (siehe Mindestanforderungen an die Wochenplanung).
Auf der Basis der Therapieplanung erfolgt durch das Leipziger StäB-Team die wöchentliche Routenplanung unter Einsatz der ausschließlich für die StäB zur Verfügung stehenden PKW für die Folgewoche (Abb. 1). Diese grobe Routenplanung wird täglich bei einer kurzen Teambesprechung zu Beginn des Arbeitstags aktualisiert und mit den inhaltlichen Anforderungen - wiederum abgestimmt mit den berufsgruppenspezifischen Erforderlichkeiten (welcher Patient benötigt wann explizit Pflegeunterstützung, wer muss soziotherapeutisch oder ergotherapeutisch mitbehandelt werden) festgelegt. Notwendige planbare Untersuchungen, welche ausschließlich in der Klinik durchgeführt werden können (z. B. Schädel-Computertomografie), werden durch Ärzte und Pflegepersonal terminiert. Der Transport in die Klinik erfolgt dann durch StäB-Mitarbeiter, wenn möglich können auch alternative Wege, durch Patienten und Angehörige selbst, per Taxi oder Krankentransportwagen (KTW) mit Transportschein oder Ähnlichem genutzt werden. Die in der StäB geforderte 24/7-Sicherstellung ärztlicher Interventionsmöglichkeit beziehungsweise im Notfall sofortige vollstationäre Aufnahme im Klinikbaukörper wird durch gute Einbindung der StäB in die ärztlichen und pflegerischen Bereitschaftsdienste der Klinik zu jeder Zeit erfüllt.
Die medizinische Verantwortung liegt während der StäB zu 100 % bei der Klinik, das heißt, etwaige notfallmässige Konsile sollten bestenfalls in der klinikeigenen Notaufnahme erfolgen. Die Klinik kann aber externe Kooperationspartner, zum Beispiel Zahnärzte oder ambulante Physiotherapiedienste, mit externen Leistungen beauftragen.
Orientierend seien einige wenige Zahlen an dieser Stelle erwähnt: Bis Juni 2021 konnten im Leipziger StäB-Modell [28] 342 Patienten aufgenommen werden, wobei mit Beginn der COVID-19-geprägten Zeit im März 2020 auch Patienten, die das aus gerontopsychiatrischer Sicht orientierende Aufnahmealter von 65 Jahren noch nicht erreicht hatten, behandelt wurden [29]. Immerhin knapp ein Viertel aller StäB-Patienten war über 80 Jahre alt; es wurden mehr Frauen als Männer, insbesondere in der höchsten Altersgruppe aufgenommen; Demenzerkrankungen und unipolare Depressionen stellen den größten Anteil der Diagnosegruppen dar, gefolgt von psychotischen Erkrankungen; gut 90 % der StäB-Patienten leben in der eigenen Häuslichkeit. Nur etwa 10 % waren weniger oder eine Woche in dieser Behandlungsform - der größte Teil der Betroffenen benötigt zwischen zwei und drei Wochen für eine erfolgreiche Entaktualisierung der Beschwerden.
Die Erfahrungen in der COVID-19-Pandemie zeigten in Leipzig, dass StäB insbesondere für die Gruppe der gerontopsychiatrischen Patienten eine sehr gut genutzte Ergänzung zu den in dieser Zeit deutlich begrenzten voll-, teilstationären und ambulanten Behandlungsangeboten war. Insbesondere in der Häuslichkeit, bei Sicherstellung aller Schutzmaßnahmen für das StäB-Personal und die Betroffenen, wurde eine hohe Kontinuität der Behandlung vorgehalten, wodurch größere Therapieeinbrüche mit akuten deliranten oder anderen Exazerbationen vermieden werden konnten. Dies ist aus Sicht der Autoren eine wichtige Erkenntnis aus dieser Zeit, da insbesondere die gerontopsychiatrische Patientengruppe zur Hochrisikoklientel in der COVID-19-Pandemie zählte und frühzeitig von Beschränkungen, einrichtungsspezifischen Versorgungslücken und zuweilen dramatischen Folgen für die hochbetagten Menschen betroffen war.
Mindestanforderungen an die Wochenplanung:
ein direkter Patientenkontakt täglich, überwiegend in der Häuslichkeit,
einmal pro Woche Fachtherapie (in Leipzig: Sozialarbeiter, Ergotherapie),
ein Facharztkontakt pro Kalenderwoche in der Häuslichkeit bei einer stationsäquivalenten Behandlung an mehr als sechs Tagen in Folge,
einmal pro Woche Durchführung einer multiprofessionellen Fallbesprechung mit allen beteiligten Berufsgruppen.
Zusammenfassung
Aufsuchende, multiprofessionelle (Akut-)Behandlung für Menschen mit schweren psychischen Erkrankungen hat eine hohe Evidenz und zeigt für Betroffene und Angehörige große Vorteile für die diagnosespezifische Behandlung und die soziale Teilhabe, Lebensqualität, Autonomie und Selbstbestimmung [3]. Die Gruppe der älteren psychisch erkrankten Menschen bedarf aufgrund der Einschränkungen kognitiver, emotionaler und sozialer Funktionen, oft begleitet von körperlichen Erkrankungen, besonderer, komplexer und im besten Falle an das häusliche, gewohnte soziale Umfeld angepasster Hilfen [21]. Begleitende und meist pflegende Angehörige sind vor dem Hintergrund des in Deutschland stark zergliederten und mit vielen Hürden und Barrieren versehenen Versorgungssystems meist stark belastet und oft überfordert. Auch dieser Umstand macht aufsuchende, individuell und bedarfsorientierte Versorgung bei Älteren besonders erforderlich.
Die in Deutschland 2018 mit der StäB geschaffene Möglichkeit für psychiatrische Kliniken, aufsuchend, multiprofessionell, mit hoher Intensität und dem einrichtungsbezogen äquivalenten Standard "stationär in der häuslichen Umgebung" schwer psychisch erkrankte Menschen behandeln zu dürfen, ist ein enormer Fortschritt und geht in die richtige Richtung [11]. Administrative, organisatorische und ökonomische Hürden bestehen allerdings auch vier Jahre nach Novellierung der SGB-V-Gesetzgebung und StäB-Etablierung fort, weshalb eine Anpassung der Ausgestaltung der StäB unter Einbeziehung aller Entscheidungs-, Kosten- und Leistungsträger aussteht. Die Akteure selbst sind hochengagiert, beeindruckend flexibel und robust zugleich, auch in krisengeschüttelten Herausforderungen, wie sie die COVID-19-Pandemie darstellt, ein solches Angebot aufrechtzuerhalten und an einigen Stellen sogar auszubauen. Die Betroffenen und Angehörigen sind mit großer Offenheit und breiter Zustimmung dem neuen Versorgungsangebot entgegengetreten [30]. In der Summe eine gute Voraussetzung für die Zukunft von StäB und weitere aufsuchende, mobile und multiprofessionelle Versorgungsangebote für Menschen mit schweren psychischen Erkrankungen.
Fazit für die Praxis
Aufsuchende, multiprofessionelle Behandlung wie die StäB hat im Hinblick auf ihre Wirksamkeit eine hohe wissenschaftliche Evidenz und wird von gerontopsychiatrischen Patienten und ihren Angehörigen gut akzeptiert.
Spezifische Bedarfe von Menschen im höheren Lebensalter mit psychischen Erkrankungen, somatischen Komorbiditäten und psychiatrisch-psychotherapeutischen und pflegerischen Herausforderungen können in akuten Krisen innerhalb von StäB gut aufgenommen und behandelt werden.
Professionelle StäB-Teams setzen diese flexible und mit neuen Kompetenzen und Expertisen versehene Behandlungsform mit großer Begeisterung und hohem Engagement um; die Vernetzung zu einer Vielzahl von weiteren Akteuren im Versorgungssystem ist gewünscht und gut praktikabel.
StäB ist in Krisenzeiten, beispielsweise in der COVID-19-Pandemie, eine sehr gute Behandlungsalternative zu bestehenden stationären und tagesklinischen Angeboten.
Der Zugang zu StäB sollte für die Leistungsanbieter einfacher und die Durchführung noch flexibler gestaltet werden.
Thomas Herzog.
Helios Parkklinikum Leipzig;
Zentrum für Seelische Gesundheit,
Klinik für Psychiatrie, Psychotherapie und Psychosomatik
Dr. med. Benno Kaehler .
Helios Parkklinikum Leipzig; Zentrum für Seelische Gesundheit,
Klinik für Psychiatrie, Psychotherapie und Psychosomatik
Jan Fehrensen.
Helios Parkklinikum Leipzig; Zentrum für Seelische Gesundheit,
Klinik für Psychiatrie, Psychotherapie und Psychosomatik
Gabor Pajdics .
Helios Parkklinikum Leipzig; Zentrum für Seelische Gesundheit,
Klinik für Psychiatrie, Psychotherapie und Psychosomatik
Prof. Dr. med. Andreas Broocks .
Helios Kliniken Schwerin; Carl-Friedrich-Flemming-Klinik
Prof. Dr. med. Jacqueline Höppner-Buchmann .
Helios Kliniken Schwerin; Carl-Friedrich-Flemming-Klinik
Prof. Dr. med. Katarina Stengler.
Helios Parkklinikum Leipzig;
Zentrum für Seelische Gesundheit,
Klinik für Psychiatrie, Psychotherapie und Psychosomatik
E-Mail: Katarina.Stengler@helios-gesundheit.de
CME-Fragebogen.
Stationsäquivalente Behandlung und Gerontopsychiatrie
Teilnehmen und Punkte sammeln können Sie
als e.Med-Abonnent von SpringerMedizin.de
als registrierter Abonnent dieser Fachzeitschrift
zeitlich begrenzt unter Verwendung der abgedruckten FIN.
Dieser CME-Kurs ist auf SpringerMedizin.de/CME zwölf Monate verfügbar. Sie finden ihn, wenn Sie die FIN oder den Titel in das Suchfeld eingeben. Alternativ können Sie auch mit der Option "Kurse nach Zeitschriften" zum Ziel navigieren oder den QR-Code links scannen.

Dieser CME-Kurs wurde von der Bayerischen Landesärztekammer mit zwei Punkten in der Kategorie I (tutoriell unterstützte Online- Maßnahme) zur zertifizierten Fortbildung freigegeben und ist damit auch für andere Ärztekammern anerkennungsfähig.
Für eine erfolgreiche Teilnahme müssen 70 % der Fragen richtig beantwortet werden. Pro Frage ist jeweils nur eine Antwortmöglichkeit zutreffend. Bitte beachten Sie, dass Fragen wie auch Antwortoptionen online abweichend vom Heft in zufälliger Reihenfolge ausgespielt werden.
Bei inhaltlichen Fragen erhalten Sie beim Kurs auf SpringerMedizin.de/CME tutorielle Unterstützung. Bei technischen Problemen erreichen Sie unseren Kundenservice kostenfrei unter der Nummer 0800 7780777 oder per Mail unter kundenservice@springermedizin.de.
Welche Aussage zur stationsäquivalenten Behandlung (StäB) ist korrekt?
StäB ist in Deutschland eine seit der Psychiatrie-Enquête gesetzlich verankerte und etablierte Behandlungsform für Krankenhäuser.
StäB ist ausschließlich in psychosomatischen Einrichtungen in Deutschland möglich.
StäB ist seit der COVID-19-Pandemie mit Beginn 2020 ausgesetzt.
StäB ist vergleichbar mit der Zuhause-Behandlung, die auch niedergelassene Nerven- und Hausärzte leisten können, und deshalb auch als ambulante Leistung gesetzlich eingeordnet und vergütet.
StäB ist eine der stationären Krankenhausbehandlung vergleichbare Leistung im häuslichen Umfeld der Patienten, die mobile multiprofessionelle Behandlungsteams erbringen.
Welche der folgenden Aussagen trifft auf die stationsäquivalente Behandlung (StäB) zu?
StäB orientiert sich an internationalen gemeindebasierten multiprofessionellen Behandlungsformen.
StäB ist in Deutschland ausschließlich für die Behandlung von suchterkrankten Menschen umsetzbar.
StäB kann nur für Menschen erbracht werden, die in einer betreuten Wohneinrichtung leben.
StäB ist ausschließlich für Menschen mit Depressionen und Demenzerkrankungen im höheren Alter zugelassen.
StäB ist nur für maximal eine Woche im häuslichen Umfeld von psychisch erkrankten Menschen möglich.
Was stimmt nicht in Bezug auf stationsäquivalente Behandlung (StäB)?
StäB muss immer primär mit einer vollstationären Behandlung im Krankenhaus selbst beginnen und darf erst dann ins häusliche Umfeld verlagert werden.
StäB darf auch umgesetzt werden, wenn Versorgungsanbieter aus komplementären Einrichtungen beteiligt werden.
StäB bedeutet immer, dass mehrere Berufsgruppen in einem multiprofessionellen Team die Leistungen erbringen.
StäB wird von einem Facharzt geleitet.
StäB muss immer Pflegepersonal im Team enthalten.
Welche Aussage zur stationsäquivalenten Behandlung (StäB) ist richtig?
In der StäB müssen Patienten mindestens einmal pro Woche in der Klinik behandelt werden.
In der StäB dürfen Patienten niemals für die Diagnostik in der Klinik untersucht werden.
In der StäB dürfen Angehörige nicht in die Behandlung einbezogen werden.
In der StäB müssen alle im Haushalt des Behandelten lebenden Angehörige der Behandlung zustimmen.
In der StäB dürfen Akteure anderer Versorgungseinrichtungen außerhalb des primären Krankenhauses nicht einbezogen werden.
Welche Aussage stimmt in Bezug auf gerontopsychiatrische Patienten?
Gerontopsychiatrische Patienten sind bisher nicht primär die Zielgruppe von StäB in Deutschland gewesen.
Gerontopsychiatrische Patienten eignen sich eher nicht für die Behandlung in StäB.
Gerontopsychiatrische Patienten sind eine besonders relevante Behandlungsgruppe für StäB.
Gerontopsychiatrische Patienten sind ausschließlich im Krankenhaus vollstationär zu behandeln.
Gerontopsychiatrische Patienten sollten ausschließlich ambulant versorgt werden.
Welche Aussage zur stationsäquivalenten Behandlung (StäB) ist falsch?
In der StäB werden die Aufnahmeformalitäten analog der stationären Aufnahme im Krankenhaus im häuslichen Setting durchgeführt.
In der StäB dürfen Patienten mit zusätzlich somatischer Erkrankung behandelt werden.
In der StäB muss die Dokumentation genauso umfangreich gestaltet werden, wie auch im Krankenhaus.
Krisenbehandlung darf in der StäB nicht stattfinden.
Krisen- und Notfallbehandlung muss mit dem Krankenhaus gut abgestimmt sein.
Was ist in Bezug auf psychisch erkrankte Menschen im höheren Lebensalter falsch?
Sie profitieren von StäB besonders, weil das Lebensumfeld einbezogen wird.
Sie akzeptieren StäB nach ersten Erfahrungen in Deutschland sehr gut.
Sie und ihre Angehörigen werden innerhalb der StäB in alltagspraktischen Belangen zusätzlich unterstützt.
Sie können innerhalb von StäB auch ergo- und soziotherapeutische Unterstützung bekommen.
Sie sollten immer im Krankenhaus und eher nicht zuhause behandelt werden.
Welche Aussage ist falsch?
Stationsäquivalente Behandlung (StäB) kann bei demenzerkrankten Menschen zu einer Reduzierung des Delir-Risikos beitragen, weil ein Ortswechsel vermieden wird.
Stationsäquivalente Behandlung (StäB) kann bei demenzerkrankten Menschen zu einer Unterstützung des Trainings von alltagspraktischen Fähigkeiten im Wohnumfeld beitragen.
Stationsäquivalente Behandlung (StäB) kann bei demenzerkrankten Menschen zu einer Entlastung der im Haushalt lebenden Angehörigen führen und ist deshalb besonders empfohlen.
Stationsäquivalente Behandlung (StäB) kann bei demenzerkrankten Menschen zu großer Irritation und Verunsicherung von Nachbarn, Familienangehörigen oder Bekannten führen und sollte deshalb gar nicht angeboten werden.
Stationsäquivalente Behandlung (StäB) kann bei demenzerkrankten Menschen eine wesentliche Unterstützung für Betroffene und Angehörige sein.
Was stimmt nicht in Bezug auf die stationsäquivalente Behandlung (StäB)?
StäB ist für Mitarbeitende im Team belastender als die Arbeit im Krankenhaus und deshalb eher unbeliebt.
StäB ist für das anbietende Krankenhaus eine große Herausforderung an Flexibilität, Organisation und Administration von Abläufen.
StäB bedarf einer guten Vorbereitung und Abstimmung innerhalb der Klinikstruktur und bezüglich der Dienst- und Bereitschaftsregelung.
StäB sollte immer mit den anderen Versorgungsakteuren außerhalb der Klinik gut kommuniziert werden.
StäB ist eine zusätzliche Versorgungsmöglichkeit für psychisch erkrankte Menschen, ersetzt aber bestehende Angebote nicht.
Was ist nicht korrekt?
Die Grundlagen und Umsetzungsbedingungen für stationsäquivalente Behandlung (StäB) sind in Deutschland bekannt und gesetzlich geregelt.
Die Grundlagen und Umsetzungsbedingungen für stationsäquivalente Behandlung (StäB) können willkürlich von jedem Krankenhaus ausgestaltet werden, ohne auf vorgehaltene Zeiten, Personal oder bestimmte Inhalte achten zu müssen.
Die Grundlagen und Umsetzungsbedingungen für stationsäquivalente Behandlung (StäB) beruhen auf klaren gesetzlichen Vorgaben, die von den Medizinischen Diensten in Deutschland in der Regel streng geprüft werden.
Die Grundlagen und Umsetzungsbedingungen für stationsäquivalente Behandlung (StäB) bieten gute Möglichkeiten, auch Menschen mit schweren psychischen Erkrankungen in der Akutphase zu behandeln.
Die Grundlagen und Umsetzungsbedingungen für stationsäquivalente Behandlung (StäB) sind zwar gut bekannt, aber die Umsetzung von StäB noch nicht flächendeckend realisiert.
Interessenkonflikt
Die Autorinnen und Autoren erklären, dass sie sich bei der Erstellung des Beitrages von keinen wirtschaftlichen Interessen leiten ließen und dass keine potenziellen Interessenkonflikte vorliegen.
Der Verlag erklärt, dass die inhaltliche Qualität des Beitrags durch zwei unabhängige Gutachten bestätigt wurde. Werbung in dieser Zeitschriftenausgabe hat keinen Bezug zur CME-Fortbildung. Der Verlag garantiert, dass die CME-Fortbildung sowie die CME-Fragen frei sind von werblichen Aussagen und keinerlei Produktempfehlungen enthalten. Dies gilt insbesondere für Präparate, die zur Therapie des dargestellten Krankheitsbildes geeignet sind.
Literatur
- 1.GKV-Spitzenverband, 2018. https://www.gkvspitzenverband.de/krankenversicherung/ krankenhaeuser/psychiatrie/stationsaequiv_psych_behandlung/st_aequ_beh.jsp [Zugriff: 26.09.2021]
- 2.Längle G, Holzke M, Gottlob M. Psychisch Kranke zu Hause versorgen. Handbuch zur Stationsäquivalenten Behandlung. Stuttgart: Kohlhammer; 2019
- 3.DGPPN. S3-Leitlinie Psychosoziale Therapien bei schweren psychischen Erkrankungen. Berlin: Springer; 2019
- 4.Becker T, Hoffmann H, Puschner B, Weinmann S. Versorgungsmodelle in Psychiatrie und Psychotherapie. Stuttgart: Kohlhammer; 2008
- 5.Burns T, Knapp M, Catty J, Healey A, Henderson J, Watt H et al. Home treatment for mental health problems: a systematic review. Health Technol Assess 2001;5:1-139 [DOI] [PubMed]
- 6.Stein LI, Test MA, Marx AJ. Alternative to the hospital: a controlled study. Am J Psychiatry 1975;132:517-22 [DOI] [PubMed]
- 7.Stein LI, Test MA. Alternative to mental hospital treatment. I. Conceptual model, treatment program, and clinical evaluation. Arch Gen Psychiatry 1980;37:392-7 [DOI] [PubMed]
- 8.Marshall M Lockwood A: Assertive community treatment for people with severe mental disorders. Cochrane Database Syst Rev. 1998, Update in: Cochrane Database Syst Rev 2011;4:CD001089 [DOI] [PMC free article] [PubMed]
- 9.Merson S, Tyrer P, Onyett S, Lack S, Birkett P, Lynch S et al. Early intervention in psychiatric emergencies: a controlled clinical trial. Lancet 1992;339:1311-4 [DOI] [PubMed]
- 10.Hauth I. Stationsäquivalente psychiatrische Behandlung nach §115d SGB V - ein erster Schritt zu Behandlungsformen im häuslichen Umfeld. Psychiatr Prax 2017;44:309-12 [DOI] [PubMed]
- 11.Längle G. Stationsäquivalente Behandlung (StäB) - Ein großer Schritt in die richtige Richtung - Pro. Psychiatr Prax 2018; 45(03):122-3
- 12.DGPPN. S3 Leitlinie Depression. https://www.leitlinien.de/themen/depression/pdf/depression-2aufl-vers1-kurz.pdf [Zugriff: 26.09.2021]
- 13.DGPPN - S3 Leitlinie Demenz https://www.dggpp.de/leitlinien/s3-leitlinie-demenz-kf.pdf [Zugriff: 26.09.2021]
- 14.Cuijpers P, Smit F. Excess mortality in depression: A meta-analysis of community studies. J Affect Disord 2002;72:227-36 [DOI] [PubMed]
- 15.Woods B, Aguirre E, Spector AE, Orrell M. Cognitive stimulation to improve cognitive functioning in people with dementia. Cochrane Database Syst Rev 2012;2:CD005562 [DOI] [PubMed]
- 16.Thinnes A, Padilla R. Effect of educational and supportive strategies on the ability of caregivers of people with dementia to maintain participation in that role. Am J Occup Ther 2011;65:541-9 [DOI] [PubMed]
- 17.Forbes D, Forbes SC, Blake CM, Thiessen EJ, Forbes S. Exercise programs for people with dementia. Cochrane Database Syst Rev 2015: CD006489 [DOI] [PMC free article] [PubMed]
- 18.Richards KC, Beck C, O'Sullivan PS, Shue VM. Effect of individualized social activity on sleep in nursing home residents with dementia. J Am Geriatr Soc 2005;53:1510-7 [DOI] [PubMed]
- 19.Gühne U, Luppa M, König HH, Riedel-Heller SG. Kollaborative und aufsuchende Ansätze in der Behandlung depressiver alter Menschen. Ein Literaturüberblick. Nervenarzt 2014;85:1363-71 [DOI] [PubMed]
- 20.Smits CHM, Lange J de, Droes R, Meiland F, Vernooij-Dassen M, Pot AM. Effects of combined intervention programmes for people with dementia living at home and their caregivers: A systematic review. Int J Geriatr Psychiatry 2007;22:1181-93 [DOI] [PubMed]
- 21.DGGPP. https://www.dggpp.de/stellungnahmen/DGGPP_Stellungnahme_Hilfen_psychisch_kranke-Aeltere_052019.pdf [Zugriff: 26.09.2021]
- 22.Spannhorst S, Weller S, Thomas C, Stationsäquivalente Behandlung - Eine neue Versorgungsform auch in der Gerontopsychiatrie. Z Gerontol Geriatr 2020;53:713-20 [DOI] [PMC free article] [PubMed]
- 23.von Renteln-Kruse W, Neumann L, Klugmann B, Liebetrau A, Golgert S, Dapp U et al. Cognitively compromised elderly patients—patient characteristics and treatment results on a specialized ward. Dtsch Arztebl Int 2015; 112:103-112 [DOI] [PMC free article] [PubMed]
- 24.Kirchen-Peters S, Krupp E. Praxisleitfaden zum Aufbau demenzsensibler Krankenhäuser. Stuttgart: Robert-Bosch-Stiftung; 2019
- 25.Hendlmeier I, Bickel H, Hessler JB, Weber J, Junge MN, Leonhardt S et al. Demenzsensible Versorgungsangebote im Allgemeinkrankenhaus. Repräsentative Ergebnisse aus der General Hospital Study (GHoSt). Z Gerontol Geriat 2018 51:509-16 [DOI] [PubMed]
- 26.Hewer W, Drach L, Thomas C. Delir beim alten Menschen. Stuttgart: Kohlhammer; 2016
- 27.Pappe M, Klotz S, Fehrensen J, Herzog T. Home sweet home - Stationsäquivalente psychiatrische Behandlung (StäB). Die Schwester Der Pfleger 8:32-6
- 28.Stengler K. StäB im Aufbau - Welche Hürden müssen für die Behandlung im häuslichen Umfeld genommen werden? Beitrag DGPPN-Kongress, 30.11.2019
- 29.Jahn I, Meixensberger C, Herzog T, Stengler K. Stationsäquivalente psychiatrische Behandlung für Patienten mit schweren Zwangserkrankungen in Zeiten von COVID-19 - ein Fallbericht. Psychiatr Prax 2021 [in Druck] [DOI] [PubMed]
- 30.Raschmann S, Götz E, Hirschek D, Längle G. StäB - Wie bewerten Patientinnen und Patienten die neue Behandlungsform? Psychiatr Prax; doi: 10.1055/a-1393-1163 [DOI] [PubMed]