Abstract
La Médecine de Famille, une véritable discipline scientifique et universitaire, a été définie par la «World Organization of National Colleges, Academies and academic associations of general practitioners/family physicians» (WONCA) depuis 2002, comme étant une «spécialité clinique orientée vers les soins primaires». Ce papier détaille les spécificités de la Médecine de Famille: une spécialité horizontale, de premier recours aux soins, dispensant des soins globaux et continus, centrés sur le patient et orientés vers la communauté. La promotion de la Médecine de Famille aux pays du Maghreb, nécessite une stratégie multiaxiale basée sur son marketing social, la reconnaissance de la Médecine de Famille comme étant une spécialité médicale et du Médecin de Famille comme étant porte d'entrée au système national de santé, l'instauration d'une démarche qualité dans les centres de santé de base et les cabinets de libre pratique (noyaux des maisons de santé) et la validation régulière du diplôme de Médecine de Famille.
Abstract
Family Medicine, a true scientific and academic discipline, has been defined by the World Organization of National Colleges, Academies and academic associations of general practitioners / family physicians (WONCA) since 2002, as being a "clinical specialty oriented towards primary care". This paper details the specificities of Family Medicine: a horizontal specialty, primary care, providing comprehensive and continuous care, patient-centered and community-oriented. The promotion of Family Medicine in the Maghreb countries requires a multi-axial strategy based on the social marketing of Family Medicine, the recognition of Family Medicine as a medical specialty and of Family Medicine as a gateway to national health system, the establishment of a quality approach in basic health centers and free practice offices (centers of health centers) and regular validation of the Family Medicine diploma.
INTRODUCTION
La «Médecine de Famille / Médecine Générale» est considérée actuellement comme étant une «pratique médicale» humaniste pour des soins de qualité et un «choix politique» efficient pour un système de santé performant 1. En août 2018, huit organisations de médecine familiale ont lancé l’initiative 25 × 2030 visant à augmenter la proportion de diplômés en médecine familiale, des facultés de médecine américaines, à 25% d'ici 2030 2. Ancrée dans la culture anglophone moderne, elle est d’apparition récente dans les pays franco dépendants où elle est encore à la recherche de son identité professionnelle 3. Une politique maghrébine d’appui à la «Médecine de Famille / Médecine Générale», a été lancée au cours de deux dernières décennies, mais sans vision claire ni de sa mission et ni de ses spécificités par rapport aux autres spécialités médicales 4. Après présentation des spécificités de la «Médecine de Famille / Médecine Générale», ce manuscrit décrit les pratiques de la médecine de première ligne dans les pays du Grand Maghreb, identifie les «gaps» entre l’exercice de la Médecine de Famille et les pratiques des soins de premier recours, développe une stratégie de sa promotion, d’une manière fondée sur les données actuelles de la science et adaptée avec les systèmes de santé maghrébins, et conclu enfin à une liste des «clés de succès» de l’implémentation de la politique de Médecine de Famille dans le contexte des systèmes de santé maghrébins.
SPECIFICITES DE LA MEDECINE DE FAMILLE
Par rapport aux autres domaines de pratique de la médecine humaine spécialisée, la «Médecine de Famille / Médecine Générale» est caractérisée par cinq particularités spécifiques: l’approche horizontaliste, la focalisation sur les soins du premier recours, la globalité et la continuité des soins, le centrage sur le patient et l’orientation communautaire.
1. Spécialité horizontaliste
Au cours du 20ème siècle, l’approche «biomédicale» a dissocié l’organisme humain, selon l’anatomie du corps humain, en des «territoires épistémologiques indépendants et autonomes !», créant ainsi la spécialisation en médecine. Ainsi, à partir de chaque organe, était née une spécialité médicale authentique. Ce découpage vertical a engendré une explosion des connaissances scientifiques, mais a eu comme effet pervers, une perte de l’unicité de la personne humaine (perçue dorénavant comme étant un ensemble d’organes). En effet, la conséquence majeure de la spécialisation médicale a été la perte de la globalité des soins, et la désintégration de la pratique médicale. Certes la «Médecine de Famille / Médecine Générale» se base dans son approche clinique sur un package minimum des habilités des autres spécialités telles que la pédiatrie, la gynécologie, la cardiologie, la pneumologie, l’endocrinologie, selon des proportions relatives à leur ampleur en pratique de première ligne des soins et à leur niveau de technicité diagnostique et thérapeutique. Cependant, elle n’est pas une sommation arithmétique des «skills» des spécialités médicales, mais elle est en soi une spécialité authentique ayant une mission spécifique, un raisonnement particulier et un contexte d’exercice professionnel exceptionnel. La «Médecine de Famille / Médecine Générale» est par conséquent une discipline horizontaliste. Sa mission spécifique est la confirmation du «bon état de santé» de la population des personnes desservies, contrairement aux autres spécialités médicales, dont le rôle est de prouver, grâce à des tests spécifiques et pathognomoniques, le diagnostic des affections chez les patients. Son contexte spécifique de pratique professionnelle est la faible prévalence des problèmes de santé. Quant à son raisonnement décisionnel spécifique, il est basé sur les tests à Valeurs Prédictifs Négatifs (VPN) élevés(figure n°1).
Figure 1. Spécificité des algorithmes décisionnels de la Médecine de Famille .
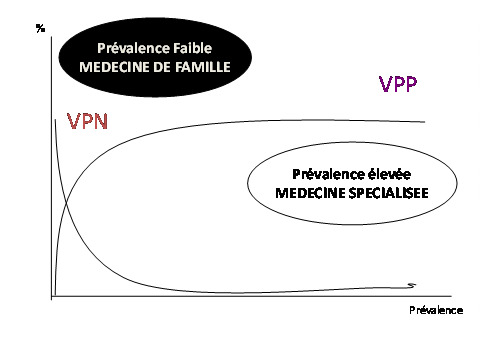
VPN: Valeur Prédictive Négative (probabilité de ne pas avoir la maladie lorsque le test est négatif)
VPP: Valeur Prédictive Positive (probabilité d’avoir la maladie lorsque le test est positif)
2. Premier recours aux soins
La «Médecine de Famille / Médecine Générale» est une médecine d’interface entre la population générale et le système national de soins. Son premier avantage par rapport à la médecine spécialisée est sa meilleure accessibilité aux soins. Cependant, son exercice professionnel est confronté à des motifs de consultation, peu différenciés et polymorphes. Dans une étude sur la demande de soins dans les centres de médecine générale de la région sanitaire de Sousse, publiée entre 2003 et 2004 5 7, les auteurs ont notifié 6576 motifs de consultation, déclarés lors de 4022 visites de médecine générale, à l’aide de la Classification Internationale des Soins Primaires (CISP). Ces motifs ont été dominés par une liste sémiologique générale et peu spécifique dont essentiellement la toux (14%), les «symptômes et plaintes de la gorge» (12%), la fièvre (7%), les céphalées (6%), et les «autres symptômes et plaintes du nez» (3%). En se référant à la CISP, les trois chapitres dominants lors de la pratique de médecine générale ont été «R: respiratoire » (36%), «A: Général» (11%) et «D: Digestifs» (10%). Des resultats similaires ont été retrouvés dans d’autres régions du pays (Monastir) 8 9 et après une période de dix ans (2014) 10.
3. Soins Globaux et Continus
La «globalité» et la «continuité» des soins constituent deux spécificités de la pratique médicale dans les structures de santé de Médecine de Famille / Médecine Générale. La globalité des soins est l’intégration des besoins de santé «physiques» (ex: céphalée, hypertension artérielle,..), «psychologiques» (ex: anxiété, dépression, ..) et «sociaux» (ex: difficultés familiales et professionnelles attribuées aux problèmes de santé, ..). Quant à la continuité des soins, elle englobe ses trois modalités: «intra épisode», «inter épisodes» et «inter problèmes de santé». Citons l’exemple d’un enfant souffrant du diabète de type 1, ayant développé une insuffisance rénale. Le management clinique du diabète type 1 nécessite d’une part la gestion de sa première décompensation ayant conduit au diagnostic, dés l’amaigrissement au coma diabétique (continuité intra épisode) et d’autre part les consultations de suivi de cette maladie chronique (continuité inter épisodes). L’intégration de la prise en charge de deux problèmes de santé de cet enfant (diabète et insuffisance rénale) est un exemple de la «continuité inter problèmes de santé». Le concept de la globalité des soins est la résultante d’une vision holistique de l’Homme, du problème de santé et de la vie. La personne humaine n’est pas la somme d’appareils, d’organes, ou des cellules, mais un «être bio psycho-social». Sa souffrance n’est pas limitée à la dimension somatique (maladie), mais la dépasse aux deux autres dimensions: psychologique (anxiété) et sociale (difficultés d’intégration). En plus de sa vie personnelle, l’être humain vit toujours en famille et dans une communauté. Le concept de la «continuité des soins», sous ses différentes formes (intra épisode, inter épisodes et inter problèmes de santé), se base sur le continuum de la santé. Après une phase initiale de «bonne santé», la personne humaine s’expose à un ou plusieurs facteurs de risque, qui augmente(nt) sa vulnérabilité à la maladie, s’exprimant selon deux modalités asymptomatique puis symptomatique. En fonction de la gravité de la maladie et de l’observance du protocole thérapeutique, la maladie pourrait évoluer vers des complications, parfois handicapantes ou même mortelles (figure n°2). La continuité inter problèmes de santé engendre une fonction princeps du Médecin de Famille: la «fonction de synthèse» des antécédents médicaux des membres des familles, dont certains sont des patients effectifs présentant des problèmes de santé actifs. Figure n°2: Les quatre types de prévention selon le continuum de la santé et la fonction de synthèse du Médecin de Famille
Figure 2. Les quatre types de prévention selon le continuum de la santé et la fonction de synthèse du Médecin de Famille .
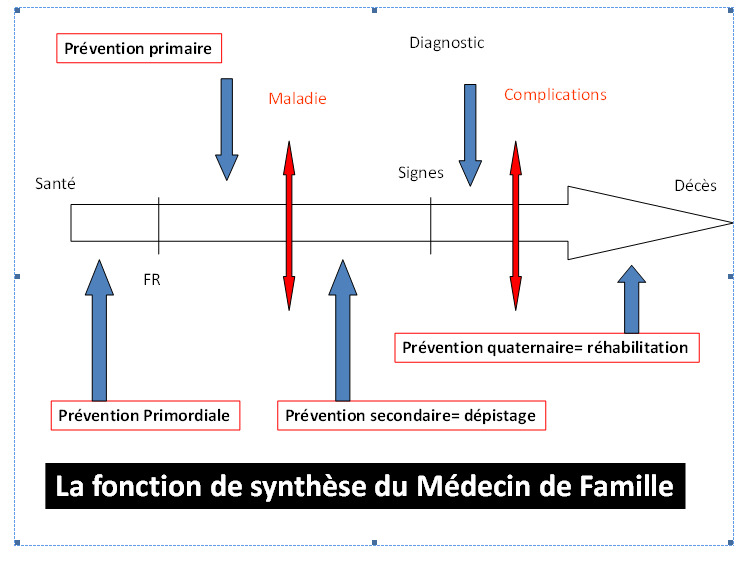
4. Centrage sur le patient
Contrairement à la médecine clinique hyperspécialisée, ayant tendance à se centrer plutôt sur les soignants, la Médecine de Famille / Médecine Générale est par excellence une médecine centrée sur le patient. Son objectif est avant tout de soulager le patient, même avant de poser le diagnostic de sa maladie. Ses procédures cliniques sont de prendre soins des besoins de santé globaux du patient aussi bien physiques que psycho-sociaux. Le modèle relationnel privilégié en Médecine de Famille / Médecine Générale est participatif, donnant beaucoup de temps (et aussi d’espace) au patient pour exprimer d’une part sa souffrance selon son cadre de référence culturel et avec son vocabulaire profane, et d’autre part ses attentes à l’égard de l’équipe des soins et aux opportunités thérapeutiques. Cette approche est appelée «to care» versus «to cure», dominante actuellement en médecine hyperspécialisée.
5. Orientation communautaire
La médecine de Famille / Médecine Générale n’est pas une pratique médicale destinée exclusivement aux personnes malades, visant la «restauration» de leur santé, comme dans la majorité des spécialités médicales cliniques; mais elle est orientée vers tous les membres de la famille et toutes les personnes de la population générale. En effet, la médecine de Famille / Médecine Générale donne beaucoup d’importance aux personnes exposées aux maladies, en leur offrant des tests, des stratégies et des politiques de «dépistage» appropriées, visant la détection précoce des maladies au cours de leur phase d’incubation ou d’évolution asymptomatique. Elle accorde aussi beaucoup d’importance à la population saine en leur offrant des programmes de «promotion» et d’éducation pour la santé, renforçant leur style de vie sain et empêchant ainsi leur évolution vers le stade d’exposition aux facteurs de risque.
Réalités maghrébines de la médecine du premier recours
Le mouvement académique et professionnel de promotion de la Médecine de Famille dans les pays du Grand Maghreb, au cours de vingt dernières années, s’est lancé dans un contexte démographique, épidémiologique, économique et éducatif, caractérisé par les aspects suivants
Le Grand Maghreb, particulièrement les pays du Maghreb central (Tunisie, Algérie, Maroc) connait actuellement un vieillissement démographique 11. En effet, environ 20% de la population maghrébine aura prochainement un âge de 60 ans et plus, avec une comorbidité nécessitant des soins à domicile, qui ne peuvent être assurés que par des équipes mobiles et légères de Médecine de Famille.
Suite à la transition épidémiologique avancée au Grand Maghreb, la charge globale de morbidité est composée actuellement de trois problèmes de santé majeurs: les maladies cardiovasculaires, les cancers et le diabète sucré 12 dont la prise en charge ne peut être assurée qu’avec le recours aux services des Médecins de Famille / Médecins Généralistes, dans toutes les phases de prévention primaire, de dépistage, de réhabilitation et de réadaptation.
A défaut d’une Assurance Santé Universelle et du centrage du système de financement de soins de santé sur la Médecine de Famille / Médecine Générale, la contribution des ménages aux dépenses de soins serait de plus en plus importante, voir même ruinante pour les familles à faible et à moyen revenu. Environ 50% des dépenses de santé en Tunisie sont supportées actuellement, directement par les ménages 13. Le développement de la Médecine de Famille serait une stratégie efficace de rationalisation des dépenses des soins et par conséquent de pérennité des systèmes nationaux de santé.
Malgré la démographie médicale galopante des médecins spécialistes, leur répartition est toujours marquée par des grandes disparités régionales, aggravées par un mouvement massif d’Immigration vers l’Europe et les pays du Golfe 3. Ainsi, la Médecine de Famille / Médecine Généraliste serait la dernière forteresse de la santé publique maghrébine. Après la fuite massive des médecins spécialistes, l’effondrement du front de Médecine de Famille n’aboutirait qu’à la faillite des systèmes nationaux d’assurance maladie, à l’effondrement des systèmes de santé et à la détérioration de l’état de santé des populations.
Contrairement à son identité communautaire d’interface avec la population, la formation des Médecins de Famille / Médecins Généralistes, se caractérise aujourd’hui dans la majorité des facultés de médecine au grand Maghreb, par son hospitalo-centrisme. Elle est paradoxalement assurée par des enseignants hospitaliers, avec un contenu hyper spécialisé, administré selon des cas cliniques exceptionnels. Les Médecins de Famille, formés dans ce contexte éducatif, ne seraient encore une fois que des «micro-poly-spécialistes». La formation des Médecins de Famille par le staff des médecins spécialistes universitaires est une illusion. Plusieurs études ont confirmé l’inadéquation des programmes de formation des médecins généralistes et leur profil de poste 14 17.
En conséquence de ces réalités éducationnelles et professionnelles de la Médecine de Famille au Grand Maghreb, le médecin généraliste est souvent perçu par la population générale comme étant «un petit docteur!» qui n’a pas terminé ses études!, examinant sommairement et rapidement les patients!, prescrivant surtout de l’Aspirine et de la Pénicilline!, et dont la consultation est indispensable pour l’obtention des congés de maladie et des fiches de liaison vers les hôpitaux !. Cette représentation négative de la Médecine générale, auprès de la population générale, expliquerait le faible taux de motivation, ne dépassant pas 7%, des étudiants en médecine à en faire leur carrière d’avenir 10. D’ailleurs, la raison initiale majeure du choix du cursus de médecine génerale était le court parcours pour aboutir au diplôme de docteur en médecine 3. En plus de cette image sociale peu valorisante, les médecins généralistes vivent actuellement une véritable crise d’identité professionnelle, attribuée en une grande partie à la terminologie culturellement négative, des termes «Généraliste» (provenant du «général») et «Générale» signifiant «superficiel» (tout ce qui est «superficiel» est «insignifiant» !). C’est ainsi que la majorité des travaux de recherche sur la qualité des soins dispensés dans les structures de médecine générale ont confirmé leur faible taux de conformité et d’adéquation dans les dimensions techniques et relationnelles, aussi bien lors du management des maladies chroniques 14 que de gestion des maladies aigues 15 ainsi que dans le domaine de la prescription thérapeutique 16 18 19 . Deux facteurs ont beaucoup contribué à cette crise identitaire professionnelle des médecins généralistes dans les pays du Grand Maghreb: d’une part les procédures de sélection des bacheliers pour le choix de la Médecine et d’autre part les curriculums des facultés de médecine discordants par rapport au profil de poste des Médecins de Famille. A ce jour, l’admission en Médecine se base sur les notes en mathématique et en sciences physiques, deux matières fondamentales peu pertinentes dans les programmes de formation médicale. Les facultés de médecine du Maghreb continuent à ce jour, sur le modèle de Flexner 20, à repartir leur curriculum en un Premier Cycle des Etudes Médicales (PCEM) consacré aux sciences fondamentales et un Deuxième Cycle des Etudes Médicales dédié aux compétences cliniques, renforcé par un stage hospitalier (internat) au cours du Troisième Cycle des Etudes Médicales (TCEM). Ainsi, la sélection des étudiants pour l’intégration des facultés de médecine, en apparence rigoureuse, accorde peu d’importance à leur sensibilité à la souffrance humaine et à leur engagement social. Lors de leur apprentissage, l’isolement académique des étudiants de médecine dans des facultés spécifiques à eux, les prépare à un distancement populationnel et professionnel. En plus, leur isolement des étudiants des autres filières des études universitaires, renforce leur sentiment de supériorité et d’arrogance par rapport aux autres professions de la santé et par rapport aux autres disciplines académiques. Dans la majorité des facultés de médecine du Grand Maghreb, le curricula est composé à prédominance des disciplines cliniques avec un contenu souvent hyperspécialisé et quelques notions générales d’épidémiologie. L’apprentissage de la psychosociologie et de l’anthropologie/économie fait souvent défaut, minimisant ainsi l’approche globale des soins et l’orientation populationnelle de l’exercice médical. Une telle formation des médecins généralistes les initient faiblement à la pratique multi professionnelle, en équipe avec d’autres médecins généralistes ou spécialistes, ou avec d’autres membres de l’équipe élargie des soins (infirmiers, sages femmes, ...). Le modèle dominant de la pratique médicale de la Médecine de Famille / Médecine Générale reste encore l’exercice au Centre de Santé de Base en médecine publique et au cabinet médical en médecine libérale, focalisés sur le médecin généraliste, accompagné par une petite équipe des agents de santé ou exerçant souvent en solo.
STRATEGIES DE DEVELOPPEMENT DE LA MEDECINE DE FAMILLE
La promotion de la Médecine de Famille / Médecine Générale, aux pays du Maghreb, nécessite une stratégie multiaxiale basée sur les cinq actions suivantes:
1. Marketing social de la Médecine de Famille / Médecine Générale
Afin de changer la perception populationnelle de la profession de la Médecine Générale et de valoriser la vision professionnelle de la mission du Médecin de Famille, et sa place dans le système national de santé, une campagne de marketing social devrait se lancer, en destination de l’opinion publique et des étudiants de médecine. Les trois messages clés à faire passer rapidement et efficacement sont les suivants: « le Médecin de Famille est un médecin spécialiste de soins de premier recours », « la mission principale du Médecin de Famille est d’assurer une fonction de synthèse de l’histoire médicale des membres des familles inscrites chez lui», « la Médecine de Famille est la seule porte d’entrée au système national de santé ».
2. La Médecine de Famille: une spécialité médicale
Afin d’arrêter avec l’attitude négative à l’égard de la Médecine Générale (une médecine fourre tout !) et du Médecin généraliste (médecin par défaut !), la Médecine de Famille doit être reconnue en tant qu’une spécialité authentique et spécifique. L’enseignement facultaire et post doctoral de la Médecine de Famille / Médecine Générale pourrait être appuyé dans sa phase initiale, par les médecins seniors de médecine générale, ou des médecins des spécialités apparentées, dans l’attente de la formation qualifiante des Médecins de Famille.
3. La Médecine de Famille: Porte d’entrée au système
national de santé Les projets de reforme des soins de santé de base, de la Couverture Santé Universelle et des Caisses Nationales d’Assurance Maladie, doivent se baser sur un principe managérial fondamental: «le Médecin de Famille est l’unique porte d’entrée au système de soins », dont le passage est obligatoire. L’inscription à un médecin de famille dans une « maison de santé », publique ou libérale, est indispensable pour le contact des échelons supérieurs de spécialisation des services de soins.
4. Démarche qualité dans les structures de Médecine de Famille
Afin de certifier les services rendus en Médecine de Famille / Médecine Générale et d’accréditer les structures de soins de première ligne, une démarche d’appui à la qualité devrait être opérationnalisée dans les meilleurs délais. Un tel programme devrait être basé sur trois axes essentiels: l’élaboration des référentiels de management des problèmes de santé de premier recours, la conduite des études d’évaluation des pratiques professionnelles (audits de morbi-mortalité, audits de la prescription, ..) et la veille continue sur les indicateurs de la performance clinique et managériale des Médecins de Famille.
5. Validation régulière du diplôme de Médecine de Famille
En plus de la mise en place du nouveau curricula de Médecine de famille, d’une manière scientifiquement actualisée et contextuellement adapté et l’accompagnement des Médecins Généralistes pour le switch de leur diplôme de Médecine Générale vers un diplôme de Médecine de Famille, la certification continue de la performance professionnelle en Médecine de Famille doit être officiellement assurée. Cette validation devra se faire par les pairs des sociétés savantes, tous les trois à cinq ans, afin de garantir la sécurité des soins dispensés à la population générale par les Médecins de Famille.
Nous attendons des programmes de reforme de la Médecine Générale aux pays du Maghreb, d’une part des changements positifs des représentations sociales de la population générale et des étudiants de médecine, quant à la mission du Médecin de Famille et d’autre part un renforcement de l’estime de soi auprès du Médecin de Famille pour la prise en charge de la majorité des motifs de consultation et de la morbidité prévalente dans les structures de santé de première ligne. Un des signes de succès de cette réforme serait la disparition des telles conclusions des études sur les perceptions de la population et des médecins spécialistes quant au Médecin de Famille d’ici l’année 2030 : «Le médecin généraliste est moins qualifié que le spécialiste pour prendre la décision appropriée, pour le suivi et pour la qualité de la communication avec les patients» 21 ; « La majorité des médecins généralistes qualifiaient de secondaire leur rôle dans la prise en charge des troubles mentaux »22. Ainsi, le développement de la Médecine de Famille / Médecine Générale est une thématique nationale de santé qui devrait mobiliser les Ministères, les Universités, les Facultés de Médecine, les sociétés savantes, les instances ordinales, les sociétés civiles, ….mais avant tout les Médecins de Famille / Médecins Généralistes…eux-mêmes. Les spécialités de Médecine Interne et de Médecine Préventive et Communautaire doivent arrêter leur tutelle de la Médecine de Famille / Médecine Générale, qui utilise, certes les algorithmes des démarches diagnostiques et thérapeutiques de la médecine interne et les données factuelles de l’épidémiologie et de la prévention en Santé Publique, mais elle a un spectre nosologique et opérationnel différent et spécifique. Les Médecins Généralistes sont les premiers pilotes de leur nouvelle spécialité de Médecine de Famille. Afin de réussir cette mission, ils sont appelés à:
Promouvoir leur autonomie pour le développement de leur spécialité de Médecine de Famille / Médecine Générale.
Instaurer un réseautage national et maghrébin des organisations professionnelles et scientifiques de Médecine de Famille / Médecine Générale
Lancer dans l’immédiat des initiatives telles que la définition des compétences essentielles du Médecin de Famille et du panier minimal des activités princeps de la «maison de santé», sous l’animation du Médecin de Famille.
CONCLUSION
Le Médecin de Famille n’est pas un «poly-micro-spécialiste» ou un «médecin par défaut». C’est un véritable spécialiste des soins de premiers recours ayant une mission précise de développement de la santé d’une population territorialement délimitée, desservie par la structure de «maison de santé», dans laquelle, le Médecin de Famille exerce sa fonction. La Médecine de Famille est une véritable discipline scientifique et universitaire. Selon le rapport de la World Organization of National Colleges, Academies and academic associations of general practitioners/family physicians WONCA (2002), c’est une «spécialité clinique orientée vers les soins primaires» 1. Les Facultés de Médecine du Grand Maghreb sont appelées à ouvrir leurs portes aux Médecins de Famille pour enseigner leur spécialité aux étudiants, et à s’ouvrir sur les centres de santé et les cabinets de Médecine Générale pour faire bénéficier leurs étudiants de l’expertise cumulée en médecine de premier recours. Afin d’accompagner l’évolution de la Médecine Générale vers la Médecine de Famille, les facultés de médecine, les associations de Médecine de Famille et les instances médicales ordinales doivent veiller à:
Développer un référentiel des compétences du Médecin de Famille
Elaborer un programme scientifique de formation en Médecine de Famille
Reconnaitre le statut de l’enseignant universitaire en Médecine de Famille
Créer au sein de l’architecture managériale de la Faculté de Médecine, un département de Médecine de Famille, indépendant de la médecine préventive, de la santé publique et de la médecine interne
Resauter les centres et les cabinets potentiellement formateurs en Médecine de Famille
Enfin, dans un de ses poèmes célèbres intitulé «au médecin», le Professeur Slim Ammar23 disait: لن يكون الطبيب ماهرا و حكيما إن لم يكن أساسا طاهرا و رحيما ّأما إذا امتهن ّ الطب لالرتزاق فهناك إجرام ال يغفر و ال يطاق
References
- 1.La définition européenne de la Médecine Générale- Médecine de Famille. WONCA Europe. 2002.
- 2.Prunuske J. America Needs More Family Doctors: The 25x2030 Collaborative Aims to Get More Medical Students into Family Medicine . Am Fam Physician. 2020;101(2):82–83. [PubMed] [Google Scholar]
- 3.Boughzala W, Hariz A, Badri T, Ben Hassine L, Azzabi S, Khalfallah N, Khalfallah N. Family medicine: attractiveness, constraints and prospects as perceived by residents of the specialty. . Tunis Med. 2019;97(07):904–909. [PubMed] [Google Scholar]
- 4.Ennigrou S, Ayari H, Skhiri H, Zouari B. générale et médecin généraliste. Le point de vue des enseignants de la faculté de médecine de Tunis. . Tunis Med. 2002;80(10):605–615. [PubMed] [Google Scholar]
- 5.Ben Abdelaziz A, Krifa I, Hadhri S, Bouabid Z, Daouas, F, Msakni N, Brini S, Touati S. demande de soins dans les centres de médecine générale du Sahel tunisien. . Sante. 2004;14(04):223–229. [PubMed] [Google Scholar]
- 6.Ben Abdelaziz A, Baya A, Bouabid Z, Harrabi I, Gaha R, Ghannem H. motifs de consultation en médecine générale. Tunis Med. 2003;81(12):926–931. [PubMed] [Google Scholar]
- 7.Ben Abdelaziz A, Hadhri S, Touati S, Harrabi I, Daouas F, Msakni N, Brini S, Krifa I. La morbidité diagnostiquée dans les structures publiques de médecine générale en Tunisie. . Sante Publique. 2003;15(02):191–202. [PubMed] [Google Scholar]
- 8.Boughraira R, Sriha Belguith A, Koubaa Abdelkafi A, El Mhamdi S, Bouanene I, Essoussi Soltani M. Family medicine in the service of internal security: morbidity and cost of prescriptions. . Tunis Med. 2019;97(02):314–320. [PubMed] [Google Scholar]
- 9.Sriha Belguith A, Bouanene I, Elmhamdi S, Ben Saad M, Ben Salah A, Harizi C, Soltani Essoussi M. De la demande à la decision: Contact non programmé de l'adulte en medicine de famille. . Tunis Med. 2015;93(02):92–95. [PubMed] [Google Scholar]
- 10.Zedini C, Limam M, El Ghardallou M, Mestiri T, Bougmiza I I, Ajmi T, Mtiraoui A. La médecine générale perçue par les étudiants de la faculté de médecine de Sousse (Tunisie) . Pan Afr Med J. 2014;19 doi: 10.11604/pamj.2014.19.250.5006. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.Ben Salem K K, Ben Abdelaziz A. The Maghreb demographic transition: Tunisia case study. Tunis Med. 2018;96(10-11):754–759. [PubMed] [Google Scholar]
- 12.Ben Abdelaziz A, Melki S, Ben Salem K, Soulimane A, Serhier Z, Dahdi SA. Profile and evolution of the Global Burden of Morbidity in the Maghreb (Tunisia, Morocco, Algeria).The Triple burden of morbidity. . Tunis Med. 2018;96(10-11):760–773. [PubMed] [Google Scholar]
- 13.Ben Abdelaziz A, Haj Amor S, Ayadi I, Khelil M, Zoghlami C, Ben Abdelfattah S. Financing health care in Tunisia. Current state of health care expenditure and socialization prospects, on the road to Universal Health Coverage. . Tunis Med. 2018;96(10-11):789–807. [PubMed] [Google Scholar]
- 14.Ben Abdelaziz A, Ben Othman A, Mandhouj O, Gaha R, Daouas F, Ghannem H. La qualité de prise en charge de l'hypertension artérielle en première ligne dans la région sanitaire de Sousse. . Ann Cardiol Angeiol (Paris). 2005;54(05):269–75. doi: 10.1016/j.ancard.2005.05.013. [DOI] [PubMed] [Google Scholar]
- 15.Ben Abdelaziz A, Attia Lotfi C, Harrabi I, Gaha R, Ghannem H. Audit de la prise en charge de l'angine en médecine générale dans la région sanitaire de Sousse (Tunisie). . Med Maladies Infectieuses. 2003;33(04):215–220. [Google Scholar]
- 16.Ben Abdelaziz A, Gaha K, Mhamdi Y, Gaha R, Ghannem H. Qualité de la rédaction de l'ordonnance médicale dans les structures de médecine générale (Sousse, Tunisie). . Therapie. 2005;60(02):117–123. doi: 10.2515/therapie:2005016. [DOI] [PubMed] [Google Scholar]
- 17.Ben Abdelaziz A, Haddad S, Harrabi I, Ghannem H. Les besoins en formation médicale continue des médecins généralistes de la région sanitaire de Sousse (Tunisie). . Sante. 2002;12(04):393–397. [PubMed] [Google Scholar]
- 18.Ben Abdelaziz A, Harrabi I, Rahmani S, Gaha R, Ghannem H. Les moyens d'information pharmaceutique des médecins généralistes dans la région sanitaire de Sousse (Tunisie). . Therapie. 2002;57(03):229–235. [PubMed] [Google Scholar]
- 19.Ben Abdelaziz A, Gaha K, Mhamdi Y, Harrabi I, Gaha R, Ghannem H. Typologie des médicaments prescrits dans les structures publiques de première ligne du centre tunisien. . Ann Pharm Fr. 2004;62(01):57–64. doi: 10.1016/s0003-4509(04)94282-4. [DOI] [PubMed] [Google Scholar]
- 20.Karl H. How do we Define a Medical School?: Reflections on the occasion of the centennial of the Flexner Report. . Sultan Qaboos Univ Med J. 2010;10(02):160–168. [PMC free article] [PubMed] [Google Scholar]
- 21.Chahed MK, Maghazaoua F, Ben Hamida A, Zouari B. Médecin généraliste et médecine générale: image sociale et représentation de la population. . Tunis Med. 2001;79(8-9):401–407. [PubMed] [Google Scholar]
- 22.Amara G, Ayachi M, Ben Nasr S, Ben Hadj Ali B. Perception par les médecins du rôle du généraliste dans la prise en charge des troubles mentaux: importance, difficultés et perspectives. . Tunis Med. 2010;88(01):33–37. [PubMed] [Google Scholar]
- 23.Ammar S. [To the physician: a poem] Tunis Med. 1985;63(12):731–733. [PubMed] [Google Scholar]


