Abstract
目的
通过解剖和临床研究探讨改良经转子间弧形内翻截骨术治疗股骨头坏死(osteonecrosis of the femoral head,ONFH)的可行性及有效性,阐明手术要点,进而探究虚拟现实(virtual reality,VR)技术辅助改良经转子间弧形内翻截骨术治疗ONFH的临床效果。
方法
取未经甲醛固定的70岁女性尸体标本1具,通过解剖研究及模拟手术证实改良经转子间弧形内翻截骨术适用于日本骨坏死调查委员会(JIC)分型为C1型(即股骨头外侧柱受累但部分完整)的患者。2018年10月—2020年8月采用改良经转子间弧形内翻截骨术治疗符合选择标准的11例(17髋)ONFH患者。术前采用VR技术模拟内翻截骨,预测术中下肢外翻与股骨头旋前的角度;术中参考术前规划结果进行截骨、外翻与前旋。术后采用X线片评估VR技术辅助下内翻效果以及颈干角变化,Harris评分评估髋关节功能。
结果
术后2 d复查骨盆正位X线片,其中3髋与VR术前规划内翻角度一致,余14髋内翻角度差值为1°~4°;颈干角术后2 d与术前规划差值为6°~16°。11例患者均获随访,随访时间11~28个月,平均19.2个月。术后切口均Ⅰ期愈合。随访期间,1例(1髋)术后2个月出现大转子骨折,予以切开复位、钢板螺钉内固定;1例(1髋)术后4个月出现截骨处延迟愈合,局部注射富血小板血浆并口服补肾活血汤3个月后愈合。末次随访时17髋截骨处均已愈合。Harris评分为(84.0±5.6)分,与术前(57.2±5.5)分比较差异有统计学意义(t=–14.107,P=0.000);髋关节功能获优2髋、良13髋、中2髋。
结论
改良经转子间弧形内翻截骨术治疗ONFH可行,临床结合VR技术可获得满意短期疗效。
Keywords: 保髋技术, 经转子间弧形内翻截骨术, 股骨头坏死, 虚拟现实技术
Abstract
Objective
To explore the feasibility and effectiveness of the modified transtrochanteric curved varus osteotomy in the treatment of osteonecrosis of the femoral head (ONFH), clarify the key points of the operation, and then explore the effectiveness of modified transtrochanteric curved varus osteotomy in the treatment of ONFH assisted by virtual reality (VR) technology.
Methods
A 70-year-old adult female cadaver without formaldehyde fixation was taken. It was confirmed by anatomical study and simulated operation that the modified transtrochanteric curved varus osteotomy was suitable for type C1 (patients with involvement of the lateral column of the femoral head but partial integrity) classified by the Japanese Osteonecrosis Investigation Committee (JIC). Between October 2018 and August 2020, 11 patients (17 hips) with ONFH who met the selection criteria were treated with modified transtrochanteric curved varus osteotomy. VR technology was used to simulate varus osteotomy before operation to predict the angle of valgus of lower limbs and pronation of femoral head. Osteotomy, valgus, and pronation were performed according to the results of preoperative planning. After operation, X-ray films were used to evaluate the changes of varus and neck-shaft angle after VR assisted surgery, and Harris score was used to evaluate the hip function.
Results
The anteroposterior pelvic X-ray film was rechecked at 2 days after operation, of which 3 hips were consistent with the planned varus angle of VR preoperative planning, and the error value of varus angle of the remaining 14 hips was 1°-4°. The difference between VR preoperative planning and 2 days after operation was 6°-16°. All 11 patients were followed up 11-28 months, with an average of 19.2 months. All incisions healed by first intension. During the follow-up, 1 case (1 hip) developed greater trochanter fracture at 2 months after operation and was treated with open reduction and plate and screw internal fixation; 1 case (1 hip) had delayed healing at osteotomy at 4 months after operation and healed at 3 months after local injection of platelet rich plasma and oral supplementation of kidney blood-strengthening soup. At last follow-up, 17 hip osteotomies healed. The Harris score was 84.0±5.6, which was significantly higher than that before operation (57.2±5.5) (t=–14.107, P=0.000); hip function was excellent in 2 hips, good in 13 hips, and fair in 2 hips.
Conclusion
The modified transtrochanteric curved varus osteotomy for the treatment of ONFH is theoretically feasible, and the short-term effectiveness of this operation combined with VR technology is satisfactory.
Keywords: Hip-preserving surgery, transtrochanteric varus osteotomy, osteonecrosis of the femoral head, virtual reality technology
股骨头坏死(osteonecrosis of the femoral head,ONFH)是多种原因引起的股骨头供血紊乱与骨细胞坏死,继而出现关节面塌陷,最终发展为髋关节骨关节炎的进展性疾病。该病主要累及20~50岁人群[1]。青壮年患者不宜过早置换关节,故保髋手术具有重要意义。但保髋手术因为其适应证无明确规范,所以术式多样,疗效不一[1-2]。目前较为流行的经转子间弧形内翻截骨术由Pauwels教授提出[3],通过减小术侧股骨颈角度使髋关节内翻,将坏死区从负重区转移为非负重区,截骨后股骨头负重区被正常的骨和关节软骨所替代,可取得较好的临床疗效[4-9]。但既往研究对手术适应证把握不够明确,且未对术侧髋关节进行辅助旋前操作[3-9]。本研究拟通过尸体标本解剖研究,以期阐明改良后的经转子间弧形内翻截骨术适应证及理论疗效。虚拟现实(virtual reality,VR)技术是一种可以创建和体验虚拟世界的计算机仿生系统,现已用于保髋领域。在术前规划方面,通过 VR 技术可三维展示病变部位和周围结构,进行三维立体测量、预测术后形态改变等[10],达到真正诊治个体化和精准化[11]。因此我们利用VR技术进行术前规划,计算最佳内翻角度、辅助改良经转子间弧形内翻截骨术,临床应用于治疗ONFH患者,并探讨其疗效。报告如下。
1. 解剖学研究
1.1. 实验标本
未经甲醛固定的70岁女性尸体标本1具,髋关节无畸形、疾病及外伤史;由常州市第二人民医院解剖教研室提供。
1.2. 模拟手术技术及原理
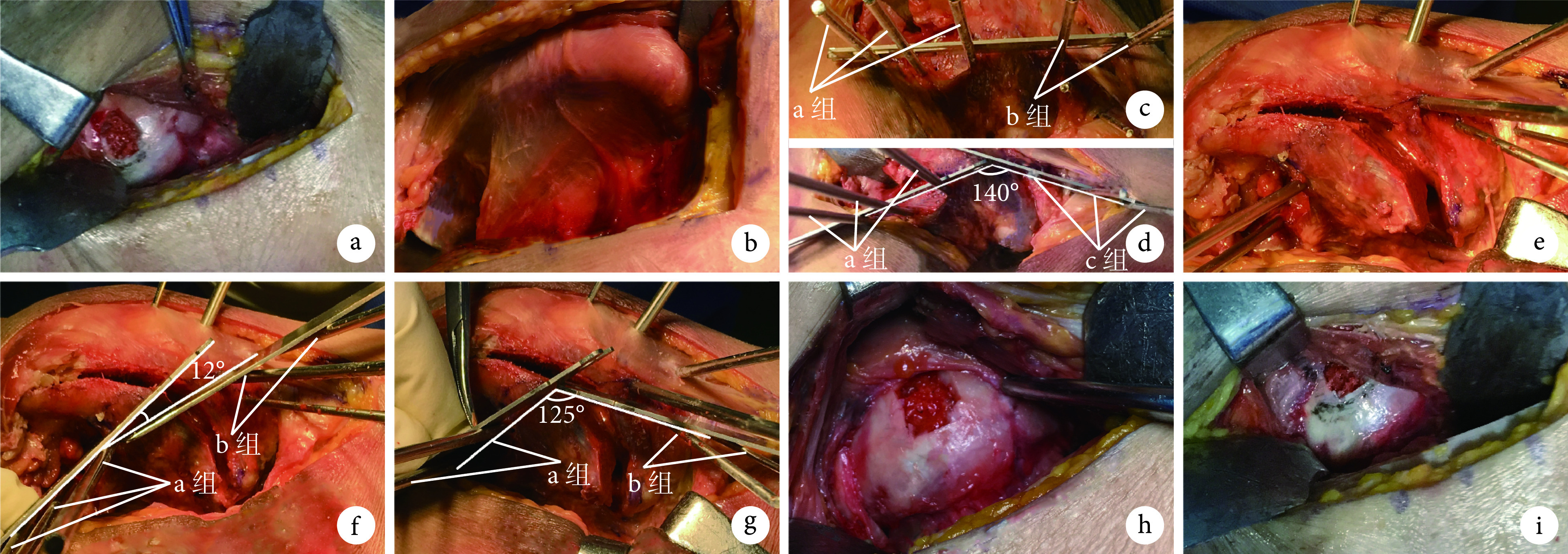
将尸体标本于平卧位放置,行改良S-P入路,沿阔筋膜张肌与缝匠肌、股直肌间隙暴露关节囊,Z形切开关节囊显露股骨头,于股骨头前外侧制备一3 cm×2 cm大小的软骨缺损模拟坏死区域。下肢中立位时,坏死区外侧未突破髋臼、前方未至头颈结合部,即日本骨坏死调查委员会(JIC)分型的C1型(即股骨头外侧柱受累但部分完整)。然后取侧卧位,以大转子为中心作弧形切口,屈曲内旋髋关节显露股骨大小转子,弧形截骨线起自小转子中上1/3处,止于大转子尖部,避开外旋肌群及股方肌以保护旋股内侧动脉。切开股骨颈后方关节囊,以充分暴露股骨颈(临床手术操作时无需切开关节囊,避免对股骨头血供的破坏),沿股骨颈纵轴垂直置入3枚克氏针(视为a组),并于远端反方向近大转子顶点处置入2枚克氏针(视为b组),5枚克氏针成一条直线,平行于股骨颈纵轴。沿股骨干纵轴置入3枚克氏针(视为c组),与股骨颈纵轴克氏针构成颈干角(即a、c组间夹角),量取颈干角为140°。用1 cm宽骨刀沿截骨线垂直皮质截骨,内翻、前旋股骨近端至合适位置后,取3枚克氏针自大转子至股骨头固定。量取截骨后a组与b组角度为旋前角度,即125°;截骨前颈干角减去a组与b组旋前角度为内翻角度,即15°。自前侧方切口验证手术效果,正位及蛙位时坏死区已转移至股骨头中间区域,即JIC分型的B型。若坏死类型为C2型,则其坏死边界已经超出髋臼外缘,通过观察术后尸体标本的负重区域可知,对于C2型该术式无法达到坏死区转移出负重区的效果。故经模拟手术证实,改良经转子间弧形内翻截骨术适用于JIC分型为C1型的患者,同时也为临床应用提供了操作经验。见图1。
图 1.
Surgical process of modified transtrochanteric curved varus osteotomy simulated on cadaver specimen
尸体标本上模拟改良经转子间弧形内翻截骨术手术过程
a. 制造软骨缺损,模拟JIC分型C1型坏死区域;b. 转子间弧形截骨线;c. 平行于股骨颈纵轴置入5枚克氏针,分别为a、b组;d. 截骨前颈干角为140°;e. 截骨后内翻、旋前股骨头,以3枚克氏针自大转子向股骨头方向固定;f. 旋前角度为12°;g. 截骨后颈干角为125°,故内翻角度为15°;h、i. 前方切口验证手术效果,坏死区域转移至股骨头中间柱(即JIC分型B型),负重区域全部为正常骨质
a. Created cartilage defect to simulate the JIC type C1 necrotic region in femoral head; b. Transtrochanteric curved varus osteotomy line; c. Five Kirschner wires were placed parallel to the longitudinal axis of the femoral neck, which were group a and group b, respectively; d. The neck-shaft angle before osteotomy was 140°; e. The femoral head was inverted and pronated after transtrochanteric curved varus osteotomy, and fixed with 3 Kirschner wires from the greater trochanter to the femoral head; f. The pronation angle was 12°; g. After the osteotomy, the neck-shaft angle was 125°, so the varus angle was 15°; h, i. The anterior incision was used to verify the effect of the surgery, the necrotic area was transferred to the medial column of the femoral head (JIC type B), the load bearing bone in frog position was normal
2. 临床研究
2.1. 患者选择标准
纳入标准:① 符合成人股骨头坏死临床诊疗指南(2016)中ONFH诊断标准者[4];② 年龄<55岁,身体质量指数<30 kg/m2且有强烈保髋需求;③ 经VR软件计算,符合内侧柱与中间柱完全受累,而外侧柱完整率>1/3要求的患者;④ JIC分型为C1型患者;⑤ 能耐受截骨手术疼痛者;⑥ 随访资料完整。排除标准:① 严重肝、肾功能不全,凝血功能障碍者;② 中度至重度骨质疏松者;③ 患精神障碍、语言障碍、心理疾病者;④ MRI示患髋关节软骨明显损伤者。2018年10月—2020年8月,南京中医药大学附属医院共11例(17髋)符合选择标准纳入研究。
2.2. 一般资料
本组男9例(15髋),女2例(2髋);年龄14~52岁,平均32.7岁。左髋3例、右髋2例,双髋6例。ONFH 类型:创伤性2例(2髋),酒精性1例(2髋),激素性5例(8髋),特发性3例(5 髋)。国际骨循环协会(ARCO)分期:ⅢA期3髋,ⅢB期9髋,ⅢC期5髋。病程3~24个月,平均10.35个月。术前Harris 评分为(57.2±5.5)分。患者临床资料见表1。
表 1.
Clinical data of patients
患者临床资料
| 序号
No. |
性别
Gender |
年龄(岁)
Age (years) |
侧别
Sides |
坏死原因
Cause of necrosis |
ARCO分期
ARCO stage |
病程(月)
Disease duration (months) |
随访时程(月)
Follow-up time (months) |
| 1 | 男 | 24 | 双侧 | 特发性 | 右ⅢA期、左ⅢA期 | 9 | 28 |
| 2 | 男 | 14 | 左侧 | 创伤性 | ⅢB期 | 6 | 26 |
| 3 | 男 | 34 | 双侧 | 酒精性 | 右ⅢB期、左ⅢC期 | 12 | 25 |
| 4 | 男 | 39 | 双侧 | 激素性 | 右ⅢC期、左ⅢA期 | 10 | 24 |
| 5 | 女 | 52 | 左侧 | 激素性 | ⅢC期 | 5 | 23 |
| 6 | 男 | 47 | 双侧 | 激素性 | 右ⅢB期、左ⅢB期 | 6 | 13 |
| 7 | 男 | 29 | 左侧 | 创伤性 | ⅢB期 | 4 | 20 |
| 8 | 男 | 32 | 双侧 | 特发性 | 右ⅢB期、左ⅢB期 | 12 | 14 |
| 9 | 男 | 32 | 右侧 | 特发性 | ⅢC期 | 12 | 16 |
| 10 | 男 | 38 | 双侧 | 激素性 | 右ⅢC期、左ⅢB期 | 24 | 12 |
| 11 | 女 | 19 | 右侧 | 激素性 | ⅢB期 | 3 | 11 |
表 1-1.
| 序号
No. |
颈干角(°)
Neck-shaft angle (°) |
内翻角(°)
Varus angle (°) |
Harris评分
Harris score |
||||||||
| 术前规划
Preoperative plan |
术后2 d
Postoperative at 2 days |
差值
Difference |
术前规划
Preoperative plan |
术后2 d
Postoperative at 2 days |
差值
Difference |
术前
Preoperative |
末次随访
Last follow-up |
疗效评价
Effectiveness evaluation |
|||
| 1 | 右133、
左130 |
右119、
左117 |
右14、
左13 |
右12、
左9 |
右10、
左5 |
右2、
左4 |
右53、
左53 |
右85、
左84 |
右良、
左良 |
||
| 2 | 130 | 116 | 14 | 11 | 8 | 3 | 65 | 92 | 优 | ||
| 3 | 右128、
左133 |
右112、
左119 |
右16、
左14 |
右16、
左14 |
右16、
左14 |
右0、
左0 |
右65、
左63 |
右82、
左70 |
右良、
左中 |
||
| 4 | 右141、
左143 |
右135、
左132 |
右6、
左11 |
右6、
左10 |
右6、
左9 |
右0、
左1 |
右52、
左54 |
右92、
左85 |
右优、
左良 |
||
| 5 | 132 | 122 | 10 | 7 | 4 | 3 | 52 | 89 | 良 | ||
| 6 | 右132、
左135 |
右122、
左125 |
右10、
左10 |
右8、
左8 |
右6、
左6 |
右2、
左2 |
右 54、
左55 |
右86、
左84 |
右良、
左良 |
||
| 7 | 132 | 122 | 10 | 7 | 4 | 3 | 58 | 74 | 中 | ||
| 8 | 右130、
左129 |
右114、
左114 |
右16、
左15 |
右15、
左12 |
右14、
左9 |
右1、
左3 |
右52、
左62 |
右83、
左82 |
右良、
左良 |
||
| 9 | 131 | 120 | 11 | 9 | 7 | 2 | 65 | 81 | 良 | ||
| 10 | 右130、
左133 |
右114、
左120 |
右16、
左13 |
右15、
左12 |
右14、
左11 |
右1、
左1 |
右50、
左56 |
右84、
左88 |
右良、
左良 |
||
| 11 | 130 | 118 | 12 | 10 | 8 | 2 | 64 | 87 | 良 | ||
2.3. VR术前规划
术前摄双髋关节256排CT平扫(扫描层厚1 mm),将CT原始数据保存为DICOM格式导入MVR手术规划系统 [妙智科技(深圳)有限公司],软件自动进行图像处理与分割,获取初始VR工程。然后以CT冠状位逐层标记坏死区,经系统自动生成最终VR工程。通过软件处理避免术后继发头臼撞击;在确保无撞击情况下,取股骨头负重区完整率最高时患肢外展、旋前的角度。如MVR手术规划系统术前规划时显示外侧柱完整率>1/3且内侧柱与中间柱完全受累,可认为患者适合内翻截骨术,则对适合患者继续进行下一步术前规划。术者于VR工程上确定截骨界面,为沿转子间线的弧形曲线(小转子内侧为截骨起点,大转子外侧为截骨终点),然后模拟手术。
2.4. 手术方法
患者于全麻下取健侧卧位,同尸体解剖中采用的术式,采用股外侧入路,依次切开皮肤、皮下组织、阔筋膜张肌筋膜,暴露大转子、股骨颈基底部及小转子。沿大、小转子内侧弧线、关节囊外侧,根据术前规划确定小转子内侧为截骨起点、大转子外侧为截骨终点,分别置入1枚克氏针;随后沿转子间线置入6~10枚克氏针。C臂X线机透视确定克氏针位置满意后,沿克氏针外侧用骨凿弧形凿开、截断骨皮质(距克氏针1~3 mm)。透视下逐步牵引术肢使下肢外翻(股骨头则相对内翻),同时适当撬拨克氏针使术侧股骨头适当旋前(切忌暴力以免损伤股骨头血供)。透视下确认股骨头坏死区是否已转移出外侧柱,如仍未转出外侧柱,则继续增大内翻角度,直至获得满意位置。将截骨块用3枚克氏针与股骨固定,最后取3枚空心加压螺钉(16髋)行最终固定,必要时加用钢板(1髋)固定[5]。生理盐水反复冲洗切口后逐层缝合,不留置引流管。见图2。
图 2.
Surgical process of modified transtrochanteric curved varus osteotomy
改良经转子间弧形内翻截骨术手术过程
a. 股外侧入路;b. 沿转子间线置入6~10枚克氏针;c. 透视确定克氏针位置满意;d. 透视确认股骨头坏死区已转移出外侧柱;e. 3枚空心加压螺钉行最终固定
a. The lateral femoral approach; b. Six to ten Kirschner wires were placed along the transtrochanteric line; c. The Kirschner wire was in good position confirmed by intraoperative fluoroscopy; d. Fluoroscopy confirmed that the necrotic area of the femoral head had been removed from the lateral column; e. Three cannulated compression screws were used for final fixation
2.5. 术后处理及随访指标
术后常规给予抗感染、镇痛、化痰等对症治疗;嘱患者抬高患肢,术侧避免负重3个月。术后第2天摄骨盆正位X线片,由同一研究人员评价手术内翻效果和颈干角的变化,与术前规划的内翻角和颈干角进行比较,计算各指标手术前后差值。采用Harris评分评价髋关节功能。
2.6. 统计学方法
采用SPSS22.0统计软件进行分析。数据以均数±标准差表示,手术前后比较采用配对t检验;检验水准α=0.05。
2.7. 结果
本组VR术前规划的内翻角度为6°~16°,术后2 d复查骨盆正位X线片,其中3髋与VR术前规划内翻角度一致,余14髋内翻角度差值为1°~4°;颈干角术后2 d与术前规划差值为6°~16°。11例患者均获随访,随访时间11~28个月,平均19.2个月。术后切口均Ⅰ期愈合。随访期间,1例(1髋)术后2个月出现大转子骨折,予以切开复位、钢板螺钉内固定;1例(1髋)术后4个月出现截骨处延迟愈合,给予局部注射富血小板血浆并口服补肾活血汤3个月,术后9个月随访时截骨处完全愈合。末次随访时17髋截骨处均已愈合。Harris评分为(84.0±5.6)分,与术前比较差异有统计学意义(t=–14.107,P=0.000);髋关节功能获优2髋、良13髋、中2髋。见表1,图3。
图 3.
A 39-year-old male patient with bilateral ONFH (right hip was ARCO stage ⅢC, and left hip was ARCO stage ⅢA)
患者,男,39岁,双侧ONFH(ARCO分期右髋ⅢC期,左髋ⅢA期)
a、b. 术前双髋关节正位、蛙位X线片;c. 术后2 d髋关节正位X线片示术中内翻截骨充分,空心加压螺钉内固定牢靠;d、e. 术后9个月双髋关节正位、蛙位X线片示截骨处已愈合,髋关节无明显塌陷;f~h. 术后18个月双髋关节正位、蛙位X线片和CT冠状位片示截骨处已愈合,髋关节无明显塌陷
a, b. Anteroposterior and frog X-ray films of bilateral hip joints before operation; c. Anteroposterior X-ray film of bilateral hip joints at 2 days after operation showed varus osteotomy was sufficient and internal fixation were reliable; d, e. Anteroposterior and frog X-ray films of bilateral hip joints at 9 months after operation showed that the osteotomy sites healed and the hip joint had not collapsed significantly; f-h. Anteroposterior and frog X-ray films and CT of bilateral hip joints at 18 months after operation showed that the osteotomy sites healed and the hip joint had not collapsed significantly

3. 讨论
ONFH部位与预后密切相关[12-14],Takashima等[13]研究证实坏死区域未累及负重区的JIC B型或A型ONFH,在未行手术干预情况下,塌陷风险明显低于累及负重区的JIC C型。李子荣等[14]研究证实外侧柱的完整性对ONFH预后意义重大。经转子间弧形内翻截骨术临床应用多年,但问题亦很多。第一,缺乏该术式的尸体解剖等基础研究;第二,是否可以参考Sugioka[15]提出的旋转截骨术,在传统术式基础上辅助旋前,进一步提高疗效;第三,该术式的手术适应证尚不明确,是否可应用于JIC C1型患者也未可知。故我们开展了尸体标本解剖研究,观察到JIC C1型患者外侧柱部分完好 [此类患者属于中日友好医院(CJFH)分型中 L1 型患者],术后股骨头的坏死区域能够完全移出负重区;而C2型患者类似 CJFH 分型中L2和L3型患者,外侧柱已经完全受累,术后不能完全移出负重区。因此要根据外侧柱受累程度选择不同治疗方案。
本研究的改良经转子间弧形内翻截骨术亮点在于:第一,在外翻下肢基础上对术侧股骨头进行辅助旋前,使股骨头的坏死区域更加远离术后患者前外侧负重区,可为负重区提供更佳的骨质。第二,此术式无论是旋前股骨头或外翻下肢操作,均在关节腔外进行,简便易行。第三,术侧股骨头血供破坏与截骨不愈合是导致截骨保髋手术失败的重要因素。关节腔外经转子间的弧形截骨线避开了旋股内侧动脉走行区域[16],降低了术中损伤股骨头血供风险,并且该处截骨相比常用的股骨颈基底部截骨更容易愈合[17]。本研究中我们发现,VR技术辅助改良经转子间弧形内翻截骨术后患者Harris评分显著提高,截骨处最终均愈合,提示采用该术式保髋疗效较为满意。将VR技术用于弧形内翻截骨的术前规划具有三大新优势:第一,VR软件精准评估坏死范围,有利于筛选外侧柱部分完整[4,18],适合行内翻截骨术的患者(即JIC C1型患者);第二,VR软件精准计算内翻与旋前角度,有利于减小术中因反复调适角度造成的医源性损伤,同时降低因术中旋转或外翻不当导致术后发生髋关节撞击乃至骨关节炎的可能。第三,VR技术图像直观、清晰,利于术前医患沟通,增加患者的信任度[19-20]。
通过本次尸体标本解剖和临床研究,我们认为改良经转子间弧形内翻截骨术仍然存在以下问题。第一,关于ONFH患者至少需保留多少外侧柱才适合行内翻截骨术,尚有一定争议。一般认为外侧柱至少需保留1/3,但有待进一步研究证实。第二,内翻截骨术后术侧下肢相对外翻,患者步态会发生改变。第三,内翻截骨术后患者术侧颈干角减小,髓腔方向改变,如果远期随访发现患者保髋失败,未来行人工全髋关节置换术的难度将增加。第四,本研究病例数较少,临床随访时间较短,中长期随访效果有待进一步观察。第五,术中股骨头外翻及旋前角度的控制很大程度依赖于术者经验,故存在术后实际测得角度与术前规划不一致,术前设计无法精准实施的问题。我们认为术后通过影像学方法测量术侧髋关节旋前角度等仍缺乏标准,误差较大。
综上述,通过本研究我们发现,经改良经转子间弧形内翻截骨术既具有传统内翻截骨术创伤小的优势,又可通过旋前术侧股骨头等为负重区提供更好的骨质条件。VR技术为该截骨术提供了一种新的术前规划方式,具有较高精准度,能有效指导手术操作。我们将结合术中导航技术与人工智能技术,进一步开展VR技术辅助下经转子间弧形内翻截骨术治疗ONFH的研究,以期降低术中外翻与旋前的误差,提高保髋疗效。
作者贡献:沈计荣负责研究方案的构思与设计、研究论点的形成;夏天卫、季文辉负责统计学分析、论文撰写、临床资料收集、研究论点的形成;刘金柱、环大维、邱越负责临床资料收集。
利益冲突:所有作者声明,在课题研究和文章撰写过程中不存在利益冲突。
机构伦理问题:研究方案经南京中医药大学附属医院医学伦理委员会批准(2019NL-095-03)。
References
- 1.Zhao DW, Yu M, Hu K, et al Prevalence of nontraumatic osteonecrosis of the femoral head and its associated risk factors in the Chinese population: Results from a nationally representative survey. Chin Med J (Engl) 2015;128(21):2843–2850. doi: 10.4103/0366-6999.168017. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Mont MA, Cherian JJ, Sierra RJ, et al Nontraumatic osteonecrosis of the femoral head: Where do we stand today? A ten-year update. J Bone Joint Surg (Am) 2015;97(19):1604–1627. doi: 10.2106/JBJS.O.00071. [DOI] [PubMed] [Google Scholar]
- 3.Pauwels F The place of osteotomy in the operative management of osteoarthritis of the hip. Triangle. 1968;8(6):196–210. [PubMed] [Google Scholar]
- 4.Hamanishi M, Yasunaga Y, Yamasaki T, et al The clinical and radiographic results of intertrochanteric curved varus osteotomy for idiopathic osteonecrosis of the femoral head. Arch Orthop Trauma Surg. 2014;134(3):305–310. doi: 10.1007/s00402-013-1919-y. [DOI] [PubMed] [Google Scholar]
- 5.Yusuke O, Taisuke S, Toshiaki O, et al Long-term outcomes of curved intertrochanteric varus osteotomy combined with bone impaction grafting for non-traumatic osteonecrosis of the femoral head. Bone Joint J. 2021;103-B(4):665–671. doi: 10.1302/0301-620X.103B4.BJJ-2020-1107.R1. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Shohat N, Copeliovitch L, Smorgick Y, et al The long-term outcome after varus derotational osteotomy for Legg-Calvé-Perthes disease: A mean follow-up of 42 years. J Bone Joint Surg (Am) 2016;98(15):1277–1285. doi: 10.2106/JBJS.15.01349. [DOI] [PubMed] [Google Scholar]
- 7.Ito H, Kaneda K, Matsuno T Osteonecrosis of the femoral head. Simple varus intertrochanteric osteotomy. J Bone Joint Surg (Br) 1999;81(6):969–974. doi: 10.1302/0301-620x.81b6.10037. [DOI] [PubMed] [Google Scholar]
- 8.Mont MA, Fairbank AC, Krackow KA, et al Corrective osteotomy for osteonecrosis of the femoral head. J Bone Joint Surg (Am) 1996;78(7):1032–1038. doi: 10.2106/00004623-199607000-00007. [DOI] [PubMed] [Google Scholar]
- 9.Pavlovcic V, Dolinar D Intertrochanteric osteotomy for osteonecrosis of the femoral head. Int Orthop. 2002;26(4):238–242. doi: 10.1007/s00264-002-0343-7. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.郑潮顺, 李春海 虚拟现实技术在骨科术前规划中的应用. 中国骨科临床与基础研究杂志. 2017;9(5):310–315. doi: 10.3969/j.issn.1674-666X.2017.05.009. [DOI] [Google Scholar]
- 11.Bekelis K, Calnan D, Simmons N, et al Effect of an immersivepreoperative virtual reality experience on patient reportedoutcomes: A randomized controlled trial. Ann Surg. 2017;265(6):1068–1073. doi: 10.1097/SLA.0000000000002094. [DOI] [PubMed] [Google Scholar]
- 12.Inao S, Ando M, Gotoh E, et al Minimum 10-year results of Sugioka’s osteotomy for femoral head osteonecrosis. Clin Orthop Relat Res. 1999;(368):141–148. [PubMed] [Google Scholar]
- 13.Takashima K, Sakai T, Hamada H, et al Which classification system is most useful for classifying osteonecrosis of the femoral head? Clin Orthop Relat Res. 2018;476(6):1240–1249. doi: 10.1007/s11999.0000000000000245. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.李子荣, 刘朝晖, 孙伟, 等 基于三柱结构的股骨头坏死分型——中日友好医院分型. 中华骨科杂志. 2012;32(6):515–520. doi: 10.3760/cma.j.issn.0253-2352.2012.06.001. [DOI] [Google Scholar]
- 15.Sugioka Y. Transtrochanteric anterior rotational osteotomy of the femoral head in the treatment of osteonecrosis affecting the hip: a new osteotomy operation. Clin Orthop Relat Res, 1978, (130): 191-201.
- 16.周思佳, 姜文学 基于CJFH分型的股骨头坏死三维分型及塌陷预测. 中国组织工程研究. 2018;22(19):3033–3038. doi: 10.3969/j.issn.2095-4344.0256. [DOI] [Google Scholar]
- 17.Kalhor M, Beck M, Huff TW, et al Capsular and pericapsular contributions to acetabular and femoral head perfusion. J Bone Joint Surg (Am) 2009;91(2):409–418. doi: 10.2106/JBJS.G.01679. [DOI] [PubMed] [Google Scholar]
- 18.肖凯, 罗殿中, 程徽, 张振东, 张洪 股骨颈基底部旋转截骨术治疗早期股骨头坏死的临床疗效. 中华骨科杂志. 2018;38(7):425–432. doi: 10.3760/cma.j.issn.0253-2352.2018.07.007. [DOI] [Google Scholar]
- 19.Okura T, Hasegawa Y, Morita D, et al. What factors predict the failure of curved intertrochanteric varus osteotomy for the osteonecrosis of the femoral head? Arch Orthop Trauma Surg, 2016, 136(12): 1647-1655.
- 20.高润子, 夏天卫, 环大维, 等 虚拟现实技术辅助下经股骨颈基底部旋转截骨术治疗股骨头坏死11例. 中国中医骨伤科杂志. 2021;29(5):51–55. [Google Scholar]



