RÉSUMÉ
Malgré le désir de la clientèle gynéco-oncologique (GO) de parler ouvertement de son expérience de santé sexuelle avec les infirmières, ces dernières souvent ne se sentent pas assez outillées pour entamer ces conversations. Peu d’interventions éducationnelles existent afin d’améliorer la communication en santé sexuelle auprès des patientes pour les infirmières œuvrant aux soins GO. Cette revue narrative vise à synthétiser les différentes interventions éducationnelles disponibles dans ce contexte. Une recherche documentaire effectuée de 2010 à 2020 dans trois bases de données a permis de cibler 11 articles. Les résultats soulignent la variété des modalités de formations infirmières et leur potentiel d’améliorer cette communication. Qu’elles soient en ligne ou en présentiel, ces formations diffèrent entre autres au niveau de la durée, du type de formateur, des stratégies d’apprentissage et des thèmes abordés. Toutefois, les résultats soulignent le manque de formation en santé sexuelle dédiée aux infirmières œuvrant aux soins GO.
Mots-clés: cancer gynécologique, santé sexuelle, infirmière, communication, oncologie, intervention
INTRODUCTION
Au Canada, les cancers gynécologiques (ex. des ovaires, de l’utérus) représentent 10,8 % de l’ensemble des cancers féminins (Comité consultatif des statistiques canadiennes sur le cancer, 2019). Ces types de cancer et les traitements associés (ex. radiothérapie, chimiothérapie, chirurgie) peuvent entraîner des difficultés sexuelles d’ordre physique (ex. dyspareunie, perte du désir sexuel) et psychosocial (ex. modification de l’image corporelle, frictions dans le couple) (Vanlerenberghe et al., 2015). La santé sexuelle, cet état de bien-être biopsychosocial tel que défini par l’Organisation mondiale de la Santé (2020), se trouve alors menacée durant et après le cancer. Par ailleurs, les problèmes d’ordre sexuel liés au cancer sont rarement abordés par les infirmières avec la clientèle gynéco-oncologique (GO) (Cathcart-Rake et al., 2020). Or, selon l’Association canadienne des infirmières en oncologie (2020), celles-ci doivent détenir les connaissances et les compétences nécessaires pour amorcer de telles discussions avec les personnes atteintes de cancer et les soutenir face aux problèmes sexuels potentiels. Cependant, plusieurs infirmières, dont celles travaillant auprès de la clientèle GO, ne se sentent pas assez à l’aise ou assez bien outillées pour entreprendre ces conversations avec les patients (Krouwel et al., 2015). Le manque de formation et de connaissances en santé sexuelle figure parmi les principaux obstacles à cette communication (O’Connor et al., 2019). Néanmoins, plusieurs infirmières désirent bénéficier de formation pointue dans ce domaine (O’Connor et al., 2019). À notre connaissance, peu d’études ont décrit les caractéristiques des interventions éducationnelles conçues pour améliorer cette communication auprès de la clientèle GO. Le but de cet article est de présenter une synthèse narrative des différentes interventions éducationnelles existantes pour améliorer la communication infirmière en santé sexuelle avec la clientèle GO.
MÉTHODE
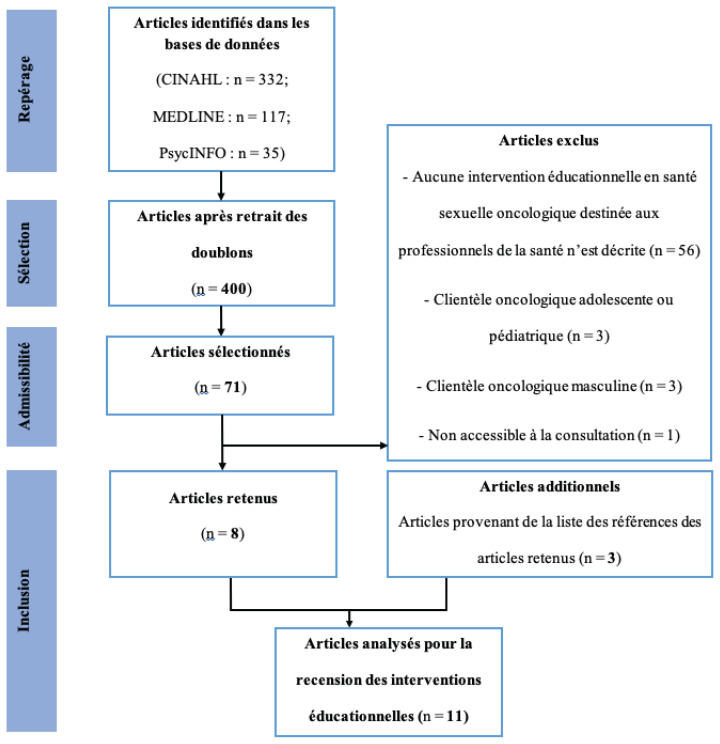
Une revue narrative a été réalisée afin d’avoir un aperçu global de l’état actuel des connaissances sur le sujet (Snyder, 2019). À cet effet, une recherche documentaire a été effectuée par HM dans trois bases de données (soit CINAHL, MEDLINE et PsycINFO). Les mots-clés utilisés étaient associés à quatre concepts : 1) communication (ex. discussion, counseling); 2) infirmière (ex. nurse); 3) santé sexuelle (ex. sex, sexual health); 4) cancer (ex. neoplasm). Le mot-clé « cancer » a été privilégié afin d’élargir la recherche et cibler ainsi plus d’articles s’intéressant à la santé sexuelle en oncologie. Voici les critères d’inclusion : 1) article de recherche; 2) article rédigé en français ou en anglais; 3) article publié entre le 1er janvier 2010 et le 31 décembre 2020; 4) population cible : infirmières intervenant auprès de la clientèle oncologique adulte féminine; 5) article décrivant de façon détaillée des interventions éducationnelles en matière de santé sexuelle en oncologie. Les critères d’exclusion sont intégrés au diagramme de flux (figure 1). Les titres et abrégés des articles ont ensuite été lus par HM, puis leur admissibilité a été évaluée. La liste des références des articles retenus a été consultée par HM. L’extraction des données a été effectuée en double et de manière indépendante par HM et BV. Les divergences ont été résolues grâce à un consensus entre ces mêmes auteurs. Aucune évaluation de la qualité des articles n’a été effectuée étant donné que les revues narratives s’intéressent essentiellement à synthétiser l’état actuel des connaissances, indépendamment de la qualité des études retenues (Grant et Booth, 2009). La présentation des résultats a été effectuée en suivant les recommandations du Template for intervention description and replication (TIDieR) pour faciliter l’extraction et l’analyse des données nécessaires à une description détaillée des interventions proposées (Hoffmann et al., 2014). Un diagramme de flux est présenté à la figure 1 pour décrire le processus de recherche effectué.
Figure 1.
Diagramme de flux
RÉSULTATS
Au total, 484 articles ont été recensés, un chiffre réduit à 400 après retrait des doublons. La lecture des titres et résumés a permis de sélectionner 71 articles. Suite à l’évaluation de l’admissibilité des articles, huit études ont été retenues. La consultation de la liste des références des études retenues a permis de repérer trois articles supplémentaires pour un total de onze. Parmi ceux-ci figurent deux revues systématiques (Albers et al., 2020; Papadopoulou et al., 2019) et neuf études primaires (c.-à-d. un essai randomisé contrôlé, sept études quantitatives de type pré-expérimental et une étude qualitative descriptive). Le tableau 1 décrit les spécificités relatives à ces interventions selon les recommandations du TIDieR (ex. milieu, modalité de formation, activités d’apprentissage, formateur) (Hoffmann et al., 2014).
Tableau 1.
Interventions éducationnelles en santé sexuelle oncologique
| Étude | Population et expérience en oncologie | Type de formation | Activités pédagogiques | Durée de la formation | Formateurs et domaine d’expertise | Matériel pédagogique |
|---|---|---|---|---|---|---|
| Afiyanti et al. (2016) | - N = 46 infirmières en oncologie - Expérience en oncologie variable |
Formation de groupe, en présentiel | Cours interactifs; discussion de groupe; jeux de rôle; programme de mentorat | 35 h/5 jours | Infirmière en psychiatrie, infirmière spécialisée en santé féminine, sociologue experte en sexualité | - Lectures sur la santé sexuelle oncologique, rôle infirmier, habiletés de communication; outil PLISSIT (Annon, 1976) - Présentation PowerPoint |
| Jonsdottir et al. (2016) | - N = 134 dont 108 infirmières et 26 médecins œuvrant en partie en soins GO - Expérience en oncologie variable |
Formation de groupe, en présentiel | - Lectures, discussion de groupe, études de cas, jeux de rôles sur la communication et sur les enjeux sexuels | 2 ateliers × 5 h + 0 h 20 −0 h 30 minutes de discussion de groupe | Équipe médicale en soins oncologiques et palliatifs, dont un gynécologue et un psychothérapeute comme principaux formateurs | - Guide sur l’évaluation des problèmes sexuels et sur la communication en santé sexuelle incluant le modèle BETTER de communication en santé sexuelle (Mick et al., 2004) - Site Web sur le cancer et la santé sexuelle |
| Kim et Shin (2014) | - N = 31 infirmières en oncologie - Expérience en oncologie de 5 mois à 27,5 ans |
Formation de groupe, en ligne | Apprentissage par problème en ligne incluant 8 tutoriels et des mises en situation tirées de la pratique infirmière | 1 h à 2 h/semaine, × 8 | Chercheurs de l’étude et un développeur de scénario (pas de détails sur le domaine d’expertise du formateur) | Lectures, quiz et mises en situation (vidéo) sur les problèmes sexuels de la clientèle oncologique (ex. cancer du sein, cancer de l’endomètre, cancer colorectal, cancer de la prostate et cancer testiculaire |
| Quinn et al. (2019) * | N = 233 infirmières cliniciennes exerçant en oncologie auprès d’AJA | Formation de groupe, en ligne | 8 modules avec des cours magistraux, des lectures, des études de cas et des discussions de groupe sur la santé reproductive et sexuelle des AJA survivants de cancer et sur les stratégies de communication | - 1 h–1 h 30/module - Un module/semaine pendant 8 semaines |
Non mentionné | Chaque module en ligne incluait un site à consulter avec des lectures |
| Reese et al. (2019) | - N = 7 dont 5 médecins, une infirmière praticienne spécialisée et un assistant médical en oncologie -Expérience variable en oncologie |
Formation de groupe, en présentiel | - Un module théorique sur la santé sexuelle oncologique de la clientèle atteinte de cancer du sein et expliquant le modèle PLISSIT (Annon, 1976) - Discussion de groupe sur les défis sexuels oncologiques, les stratégies communication et les références en santé sexuelle |
1 h 15 dont 0 h 15 minutes pour le module théorique et 1 h pour la discussion de groupe | Chercheuse principale de l’étude (pas de détails sur le domaine d’expertise du formateur) | - Fiches d’informations sur la santé sexuelle oncologique - Vidéo montrant la réponse sexuelle féminine - Modèle PLISSIT (Annon, 1976) - Listes des stratégies de communication et des références vers des services en santé sexuelle |
| Smith et Baron (2015) | N = 29 infirmières exerçant en oncologie (pas de données sur les unités d’oncologie) | Formation de groupe, en présentiel | - Cours magistral interactif portant sur la santé sexuelle de la clientèle essentiellement atteinte de cancer du sein et sur les stratégies de communication - Discussion de groupe et jeux de rôle |
1 h dont 0 h 20 minutes pour le cours magistral et 0 h 40 minutes pour les jeux de rôles | Équipe multidisciplinaire avec une infirmière du centre du sein, une infirmière clinicienne spécialisée et deux travailleurs sociaux | - Diapositives sur les problèmes sexuels secondaires au cancer du sein - Modèles de communications en santé sexuelle : le modèle PLISSIT (Annon, 1976) et le modèle BETTER (Park et al., 2009) - Algorithme pour diriger les patientes vers les ressources appropriées en santé sexuelle - Livret d’information et informations périodiques sur la sexualité féminine en contexte de cancer |
| Vadaparampil et al. (2016) | N = 77 infirmières cliniciennes exerçant aux soins oncologiques des AJA | Formation de groupe, en ligne | Mêmes activités que dans l’étude de Quinn et al. (2019) | Même durée que dans l’étude de Quinn et al. (2019) | Non mentionné | Même matériel pédagogique que dans l’étude de Quinn et al. (2019) |
| Wang et al. (2015) | N = 71 dont 9 médecins et 62 autres professionnels de la santé comprenant des infirmières et œuvrant auprès de la clientèle féminine atteinte de cancer du sein | Formation de groupe, en présentiel | Enseignement didactique sur le cancer du sein et la santé sexuelle féminine incluant la présentation de l’outil d’évaluation des problèmes sexuels : « Cancer, Ask, Resources, Document », des jeux de rôles pour l’exercice des habiletés de communication et des discussions sur des cas cliniques | 0 h 30–0 h 45 minutes | Chercheuse principale de l’étude (pas de détails sur le domaine d’expertise de ces formateurs) | Outil d’évaluation des défis sexuels oncologiques : « Cancer, Ask, Resources, Document » |
| Winterling et al. (2020) * | N = 140 infirmières travaillant auprès de la clientèle oncologique | Formation de groupe, en présentiel | - Une séance obligatoire avec visionnement de vidéo sur les défis sexuels des AJA atteints de cancer; discussion de groupe; lecture sur l’impact du cancer sur la sexualité et la fertilité; jeux de rôles - Une séance facultative avec partage d’expériences en santé sexuelle oncologique et discussion de groupe. |
- Séance obligatoire : 2 heures - Durée non précisée pour la séance facultative |
Des enseignants (pas de détails sur le domaine d’expertise de ces formateurs) | - Vidéo - Brève lecture au sujet de l’impact du cancer sur la sexualité et la fertilité - Trois scénarios pour les jeux de rôles illustrant des situations cliniques courantes rencontrées chez la clientèle oncologique |
AJA : Adolescents et jeunes adultes survivants de cancer.
Étude non incluse dans les deux revues systématiques d’Albers et al. (2020), et Papadopoulou et al. (2019).
Description des interventions éducationnelles
Du côté du milieu et de la population à l’étude, la plupart des interventions (6/9) retenues ont été réalisées aux États-Unis (Quinn et al., 2019; Reese et al., 2019; Smith et Baron, 2015; Vadaparampil et al., 2016; Wang et al., 2015; Winterling et al., 2020). Certaines interventions (3/9) étaient interdisciplinaires et ciblaient simultanément divers professionnels de la santé, dont des infirmières provenant de différents secteurs de l’oncologie. Trois études ont spécifié les clientèles oncologiques touchées : adolescentes et jeunes adultes survivants du cancer (Quinn et al., 2019; Vadaparampil et al., 2016) ainsi que patientes atteintes de cancer du sein (Wang et al., 2015). Seule l’étude de Jonsdottir et al. (2016) a inclus des infirmières œuvrant aux soins GO. Aucune intervention éducationnelle recensée n’a donc été proposée exclusivement aux infirmières travaillant auprès de la clientèle GO.
Concernant la modalité et la durée des interventions, plusieurs études (6/9) proposaient des formations de groupe en présentiel (Afiyanti et al., 2016; Jonsdottir et al., 2016; Reese et al., 2019; Smith et Baron, 2015; Wang et al., 2015; Winterling et al., 2020). Trois formations de groupe en ligne ont été également recensées (Kim et Shin, 2014; Quinn et al., 2019; Vadaparampil et al., 2016). Dans la plupart des études (7/9), les interventions proposées comprenaient plusieurs séances (1 à 8 séances). Les formations duraient entre 30 minutes et 35 heures. Les modalités de formation offertes en santé sexuelle oncologique sont ainsi hétérogènes.
Pour le type ou le domaine d’expertise de l’équipe de formateurs, la revue systématique des écrits de Papadopoulou et al. (2019) mentionne que les interventions éducationnelles sont souvent prodiguées par plusieurs formateurs. Effectivement, plus de la moitié des études primaires (5/9) proposaient des interventions dispensées par plusieurs formateurs (Afiyanti et al., 2016; Jonsdottir et al., 2016; Kim et Shin, 2014; Smith et Baron, 2015; Winterling et al., 2020). Il y avait différents types de formateurs : chercheurs principaux, équipe interdisciplinaire avec ou sans la présence d’une infirmière, équipe médicale. Le domaine d’expertise des formateurs était aussi diversifié (ex. oncologie, sexologie, psychiatrie).
Relativement aux activités offertes, des volets théoriques et pratiques étaient souvent proposés. Le volet théorique comportait des lectures (Afiyanti et al., 2016; Jonsdottir et al., 2016; Quinn et al., 2019; Vadaparampil et al., 2016; Winterling et al., 2020) ou le visionnement de vidéo éducative (Reese et al., 2019; Winterling et al., 2020). Les thèmes abordés dans ce volet ciblaient, entre autres, la santé reproductive, la santé sexuelle (en cancer du sein), l’impact du cancer sur la sexualité et l’évaluation des enjeux sexuels suite au cancer. Aucun thème ne visait exclusivement la santé sexuelle chez la clientèle GO. Quant au volet pratique qui supposait une participation plus active des apprenants, la plupart des interventions proposaient différentes méthodes comme des discussions de groupe (Afiyanti et al., 2016; Jonsdottir et al., 2016; Quinn et al., 2019; Reese et al., 2019; Wang et al., 2015; Vadaparampil et al., 2016) ou des jeux de rôles (Afiyanti et al., 2016; Jonsdottir et al., 2016; Smith et Baron, 2015; Wang et al., 2015; Winterling et al., 2020). Ces activités visaient essentiellement la mise en pratique de stratégies de communication (ex. apprentissage des habiletés de communication). La plupart des interventions (8/9) étaient multimodales en combinant différentes activités d’apprentissage. Une combinaison de jeux de rôles et de discussions de groupe était souvent employée (Afiyanti et al., 2016; Jonsdottir et al., 2016; Smith et Baron, 2015; Wang et al., 2015; Winterling et al., 2020). Il n’y a que l’intervention proposée par Kim et Shin (2014) qui comportait une seule méthode d’apprentissage, soit l’apprentissage par problèmes en ligne.
Pour ce qui est du matériel pédagogique proposé, toutes les formations avaient du matériel pédagogique varié pour accompagner et soutenir l’apprentissage des professionnels de la santé. Ces ressources pouvaient inclure une vidéo (Kim et Shin, 2014; Reese et al., 2019; Winterling et al., 2020), des lectures ciblées en santé sexuelle (Afiyanti et al., 2016; Jonsdottir et al., 2016; Reese et al., 2019; Smith et Baron, 2015; Winterling et al., 2020), un algorithme d’interventions (Smith et Baron, 2015) ou des listes de références en santé sexuelle (Reese et al., 2019). Des outils de communication en santé sexuelle ont été également utilisés dans cinq études, notamment l’outil « Permission, Limited Information, Specific Suggestions and Intensive Therapy » (PLISSIT; Annon, 1976) (Afiyanti et al., 2016; Reese et al., 2019; Smith et Baron, 2015) et l’outil « Bringing up the topic of sexuality, Explaining, Telling, Timing, Recording » (BETTER; Mick et al., 2004) (Jonsdottir et al., 2016; Smith et Baron, 2015).
Effets des interventions éducationnelles
Une synthèse des effets des interventions éducationnelles recensées (ex. effets sur les connaissances et sur l’auto-efficacité) est présentée dans le tableau 2. Ce tableau détaille les résultats des neuf études retenues.
Tableau 2.
Synthèse des effets des interventions éducationnelles (n = 9) en santé sexuelle
| Effet | Connaissances | Auto-efficacité | Attitudes | Habiletés de communication | Pratique clinique | Fréquence de discussion |
|---|---|---|---|---|---|---|
|
| ||||||
| Étude | ||||||
| Afiyanti et al. (2016) | ↑a | ↑ | ↑ | ---- | ∅︀ | ---- |
| Jonsdottir et al. (2016) | ↑b | ---- | ---- | ---- | ↑ | ↑ |
| Kim et Shin (2014) | ↑a | ---- | ∅︀ | ---- | ∅︀ | ---- |
| Quinn et al. (2019) | ↑a | ↑ | ---- | ↑ | ↑ | ↑ |
| Reese et al. (2019) | ---- | ↑ | ---- | ---- | ---- | ↑ |
| Smith et Baron (2015) | ↑b | ↑ | ---- | ---- | ↑ | ---- |
| Vadaparampil et al. (2016) | ↑a | ↑ | ---- | ---- | ---- | ---- |
| Wang et al. (2015) | ↑b | ↑ | ---- | ---- | ↑ | ↑ |
| Winterling et al. (2020) | ---- | ---- | ---- | ---- | ---- | ---- |
↑ : Amélioration significative
↑a : Amélioration significative des connaissances évaluées par un questionnaire
↑b : Amélioration significative des connaissances évaluées selon les perceptions des participants
---- : Non documenté; ∅︀ : Aucune amélioration
Il faut noter que les différents effets ou indicateurs (ex. connaissances, auto-efficacité, attitudes) ont été évalués par divers instruments (ex. questionnaire, échelle de Likert, sondage). La validité des instruments a été documentée seulement dans deux études (Jonsdottir et al., 2016; Kim et Shin, 2014).
Comme illustré dans le tableau 2, une amélioration significative des connaissances en santé sexuelle oncologique évaluées en pré et post-intervention a été notée dans quatre études (Afiyanti et al., 2016; Kim et Shin, 2014; Quinn et al., 2019; Vadaparampil et al., 2016). Dans six études sur neuf, la perception d’auto-efficacité des participants a augmenté de manière significative (p < .05) suite aux interventions éducationnelles (Afiyanti et al., 2016; Quinn et al., 2019; Reese et al., 2019; Smith et Baron, 2015; Vadaparampil et al., 2016; Wang et al., 2019). De plus, dans quatre études, les interventions proposées ont amélioré significativement (p < .05) la pratique en santé sexuelle oncologique (c.-à-d. initiation des discussions en santé sexuelle, références réalisées en santé sexuelle) (Jonsdottir et al., 2016; Quinn et al., 2019; Smith et Baron, 2015; Wang et al., 2015). Enfin, même si la fréquence de discussion en santé sexuelle a augmenté dans certaines études (4/9) (Jonsdottir et al., 2016; Quinn et al., 2019; Reese et al., 2019; Wang et al., 2015), pour la plupart des études, les effets des interventions sur l’amélioration des habiletés de communication et sur le changement des attitudes n’ont pas été documentés.
DISCUSSION
Cette revue narrative présente une description des caractéristiques et des effets potentiels des interventions éducationnelles en matière de santé sexuelle en oncologie. Elle démontre que certaines interventions n’ont pas été conçues seulement pour les infirmières travaillant en oncologie, mais visaient aussi d’autres professionnels de la santé (ex. médecins). Cette perspective de formation interdisciplinaire se justifierait par le fait que la communication sur les problèmes sexuels est une responsabilité partagée par plusieurs professionnels de la santé tels que les médecins et les infirmières (de Vocht et al., 2011). Or, la réalité clinique des infirmières et le développement de leurs compétences en oncologie nécessiteraient la mise en place des formations qui expliquent leurs rôles spécifiques dans une perspective de soins sexuels interdisciplinaires et collaboratifs. Williams et al. (2017) concluent, suite à leur étude qualitative, que les infirmières perçoivent des défis quant aux rôles et responsabilités dans les soins psychosexuels interdisciplinaires en oncologie. En effet, celles-ci peuvent avoir de la difficulté à reconnaître et à exercer clairement leur rôle infirmier dans ces équipes interdisciplinaires. Ces auteurs recommandent alors la mise en place de formation destinée préférentiellement aux infirmières œuvrant aux soins oncologiques pour améliorer les attitudes, les habiletés de communication et les connaissances en santé sexuelle.
De plus, dans toutes les études retenues, aucune ne ciblait exclusivement les infirmières œuvrant auprès de la clientèle GO. Les thèmes abordés dans ces formations étaient également variés (ex. santé reproductive, impact du cancer sur la sexualité) et ne portaient pas spécifiquement sur les enjeux sexuels de la clientèle GO. Or, l’état de connaissances actuel révèle que les problèmes sexuels sont différents pour la clientèle GO (ex. dyspareunie, sécheresse vaginale), étant souvent plus fréquents et plus intenses comparativement aux autres types de cancer (Maiorino et al., 2016). Aussi, ces problèmes ne sont que rarement discutés avec les professionnels de la santé malgré le désir et la disposition de la clientèle GO d’en parler (Cathcart-Rake et al., 2020). Ces spécificités et les besoins de cette clientèle justifient donc la pertinence d’élaborer une formation spécialisée, destinée uniquement aux infirmières travaillant en GO pour mieux soutenir cette clientèle.
Dans les études recensées, les formations proposées présentaient des modalités variées (ex. présentiel, en ligne, en groupe) et souvent répétées dans le temps. D’ailleurs, la revue intégrative de Bluestone et collaborateurs (2013) soutient la nécessité de répéter les séances de formation continue pour maximiser la rétention des savoirs chez les professionnels de la santé. Sans exception, toutes les interventions retenues étaient en groupe. Ces interventions semblent ainsi être conçues dans une perspective d’apprentissage socioconstructiviste qui amène l’apprenant à construire ses savoirs par l’intermédiaire d’interactions et d’échanges d’idées avec ses pairs (Ménard et St-Pierre, 2014). Il est à noter aussi que les interventions recensées étaient majoritairement multimodales (ex. discussions de groupe, jeux de rôles). Cunningham et collaborateurs (2019) rapportent d’ailleurs que la discussion en groupe est une stratégie populaire, la préférée par les infirmières lors de formation continue. Les jeux de rôles sont aussi appréciés et ils ont été identifiés, par les infirmières, comme pouvant améliorer les soins face aux problèmes sexuels de la clientèle oncologique (Fitch et al., 2013). Toutefois, peu de preuves existent quant à la plus-value de l’utilisation d’interventions multimodales comparativement aux interventions unimodales (Squires et al., 2014). L’efficacité et le nombre de stratégies d’apprentissage à adopter pour les formations continues des professionnels de la santé semblent dépendre de plusieurs facteurs (ex. culture d’apprentissage, implication des participants) (Harvey et Kitson, 2015).
D’un autre côté, en dépit d’une amélioration des connaissances, de l’auto-efficacité et de la fréquence de discussion en santé sexuelle oncologique dans plusieurs formations, il est difficile de statuer au sujet de l’effet des interventions proposées sur l’amélioration des attitudes et des habiletés de communication en santé sexuelle oncologique. Des méthodes d’apprentissage actives (ex. jeu de rôle, discussion de groupe) employées dans plusieurs interventions recensées amélioreraient notamment les attitudes et les habiletés de communication des infirmières (Bluestone et al., 2013). L’apprentissage interactif, stimulant l’implication et l’engagement du participant, constitue d’ailleurs une stratégie prometteuse pour assurer l’intégration des apprentissages à long terme (Lasnier, 2014). Il demeure néanmoins difficile, à la lumière des effets des interventions recensées, d’établir les méthodes d’apprentissage les plus efficaces pour améliorer la communication infirmière en santé sexuelle auprès de la clientèle GO.
Forces et limites
Cette revue narrative offre une synthèse et une description globale des différentes interventions éducationnelles visant à améliorer la communication infirmière en santé sexuelle chez la clientèle oncologique. Elle vient compléter les résultats émanant des revues systématiques d’Albers et collaborateurs (2020) et de Papadopoulou et collaborateurs (2019) par l’ajout de récentes études et vient bonifier ces revues en détaillant les caractéristiques des interventions proposées. Elle met aussi en évidence un manque d’interventions éducationnelles en santé sexuelle destinées aux infirmières en soins GO. De plus, la description des interventions selon les recommandations du TIDieR (Hoffmann et al., 2014) dans cette revue offre aux cliniciens et aux chercheurs la possibilité de mieux cerner la planification des interventions en santé sexuelle en prenant en considération les modalités de formations déjà étudiées et les effets attendus.
Une limite de cette revue narrative est que la recherche a été effectuée dans trois bases de données des dix dernières années seulement. Des interventions additionnelles auraient pu être relevées en consultant d’autres bases de données, la littérature grise ou en élargissant la recherche à d’autres années de publication. De plus, le recensement des études a été réalisé par un seul chercheur. D’autres études auraient peut-être pu être identifiées encore grâce à une double recherche documentaire indépendante. Considérant ces limites, les résultats de cette revue narrative doivent être considérés avec précaution.
Recommandations
À la lumière de cette revue narrative, des recherches doivent être menées pour élaborer, tester et évaluer l’efficacité d’interventions novatrices en santé sexuelle dirigée spécifiquement vers les infirmières œuvrant auprès de la clientèle GO. De plus, des études de comparaison ou des méta-analyses devront aussi être réalisées afin de cibler les meilleures stratégies d’apprentissage capables de rehausser les connaissances et le confort des infirmières à ce sujet. Des programmes de formation continue axés sur l’évaluation et la prise en charge des problèmes sexuels devront être encouragés pour soutenir le rôle infirmier dans l’initiation de ces discussions (Maree et Fitch, 2019). Dans cette perspective, des formations de pointe telles que celles intégrant la simulation clinique pourraient être envisagées (MacLean et al., 2017).
CONCLUSION
Cette revue narrative met en évidence la variété des interventions éducationnelles (ex. formation en présentiel, formation en ligne) en santé sexuelle proposées aux infirmières travaillant auprès de la clientèle oncologique. Elle souligne également le manque d’interventions destinées aux infirmières œuvrant aux soins GO. Il est important alors de déterminer et de proposer des formations qui tiennent compte de la réalité vécue par la clientèle GO et des besoins spécifiques d’apprentissage des infirmières qui soutiennent cette population.
REMERCIEMENTS
Nous reconnaissons le soutien financier du partenariat ministère de l’Éducation et de l’Enseignement supérieur (MEES) – Universités, de la Faculté des sciences infirmières de l’Université de Montréal (Bourse Alice-Girard), et du Réseau de recherche en interventions en sciences infirmières du Québec (RRISIQ) pour les études à la maîtrise de HM.
Footnotes
CONFLIT D’INTÉRÊTS
Les auteurs déclarent n’avoir aucun conflit d’intérêts en lien avec la rédaction ou la publication de cet article.
RÉFÉRENCES
- Afiyanti Y, Keliat B, Ruwaida I, Rachmawati IN, Agustini N. Improving quality of life on cancer patient by implementation of psychosexual health care. Jurnal Ners. 2016;11(1):7–16. doi: 10.20473/jn.V11I12016. [DOI] [Google Scholar]
- Albers LF, Palacios LAG, Pelger RCM, Elzevier HW. Can the provision of sexual healthcare for oncology patients be improved? A literature review of educational interventions for healthcare professionals. Journal of Cancer Survivorship. 2020;14(6):858– 866. doi: 10.1007/s11764-020-00898-4. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Annon JS. Behavioral treatment of sexual problems: Brief therapy. Harper & Row; 1976. [Google Scholar]
- Association canadienne des infirmières en oncologie. La survivance au cancer chez les adultes : Module d’autoformation pour les infirmières. 2020. https://www.cano-acio.ca/
- Bluestone J, Johnson P, Fullerton J, Carr C, Alderman J, BonTempo J. Effective in-service training design and delivery: evidence from an integrative literature review. Human Resources for Health. 2013;11(51):1–26. doi: 10.1186/1478-4491-11-51. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Cathcart-Rake E, O’Connor J, Ridgeway JL, Breitkopf CR, Kaur JS, Mitchell J, Leventakos K, Jatoi A. Patients’ perspectives and advice on how to discuss sexual orientation, gender identity, and sexual health in oncology clinics. The American Journal of Hospice & Palliative Care. 2020;37(12):1053–1061. doi: 10.1177/1049909120910084. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Comité consultatif des statistiques canadiennes sur le cancer. Statistiques canadiennes sur le cancer 2019. 2019. https://www.cancer.ca/~/media/cancer.ca/CW/cancer%20information/cancer%20101/Canadian%20cancer%20statistics/Canadian-Cancer-Statistics-019-FR.pdf?la=fr-CA .
- Cunningham DE, Alexander A, Luty S, Zlotos L. CPD preferences and activities of general practitioners, registered pharmacy staff and general practice nurses in NHS Scotland—A questionnaire survey. Education for Primary Care. 2019;30(4):220–229. doi: 10.1080/14739879.2019.1617644. [DOI] [PubMed] [Google Scholar]
- de Vocht H, Hordern A, Notter J, van de Wiel H. Stepped skills: A team approach towards communication about sexuality and intimacy in cancer and palliative care. The Australasian Medical Journal. 2011;4(11):610–619. doi: 10.4066/AMJ.2011.1047. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Fitch MI, Beaudoin G, Johnson B. Challenges having conversations about sexuality in ambulatory settings: Part II— Health care provider perspectives. Canadian Oncology Nursing Journal. 2013;23(3):182–196. doi: 10.5737/1181912x233182188. [DOI] [PubMed] [Google Scholar]
- Grant MJ, Booth A. A typology of reviews: an analysis of 14 review types and associated methodologies. Health Information & Libraries Journal. 2009;26(2):91–108. doi: 10.1111/j.1471-1842.2009.00848.x. [DOI] [PubMed] [Google Scholar]
- Harvey G, Kitson A. Translating evidence into healthcare policy and practice: Single versus multi-faceted implementation strategies - is there a simple answer to a complex question? International Journal of Health Policy and Management. 2015;4(3):123– 126. doi: 10.15171/ijhpm.2015.54. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Hoffmann TC, Glasziou PP, Boutron I, Milne R, Perera R, Moher D, Altman DG, Barbour V, Macdonald H, Johnston M, Lamb SE, Dixon-Woods M, McCulloch P, Wyatt JC, Chan AW, Michie S. Better reporting of interventions: Template for intervention description and replication (TIDieR) checklist and guide. BMJ. 2014;348:1–12. doi: 10.1136/bmj.g1687. [DOI] [PubMed] [Google Scholar]
- Jonsdottir JI, Zoëga S, Saevarsdottir T, Sverrisdottir A, Thorsdottir T, Einarsson GV, Gunnarsdottir S, Fridriksdottir N. Changes in attitudes, practices and barriers among oncology health care professionals regarding sexual health care: Outcomes from a 2-year educational intervention at a University Hospital. European Journal of Oncology Nursing. 2016;21:24–30. doi: 10.1016/j.ejon.2015.12.004. [DOI] [PubMed] [Google Scholar]
- Kim J-H, Shin J-S. Effects of an online problem-based learning program on sexual health care competencies among oncology nurses: A pilot study. Journal of Continuing Education in Nursing. 2014;45(9):393–401. doi: 10.3928/00220124-20140826-02. [DOI] [PubMed] [Google Scholar]
- Krouwel EM, Nicolai MP, van Steijn-van Tol AQ, Putter H, Osanto S, Pelger RC, Elzevier HW. Addressing changed sexual functioning in cancer patients: A cross sectional survey among Dutch oncology nurses. European Journal of Oncology Nursing. 2015;19(6):707–715. doi: 10.1016/j.ejon.2015.05.005. [DOI] [PubMed] [Google Scholar]
- Lasnier F. Les compétences, de l’apprentissage à l’évaluation. Guérin 2014 [Google Scholar]
- MacLean S, Kelly M, Geddes F, Della P. Use of simulated patients to develop communication skills in nursing education: An integrative review. Nurse Education Today. 2017;48:90–98. doi: 10.1016/j.nedt.2016.09.018. [DOI] [PubMed] [Google Scholar]
- Maiorino MI, Chiodini P, Bellastella G, Giugliano D, Esposito K. Sexual dysfunction in women with cancer: A systematic review with meta-analysis of studies using the Female Sexual Function Index. Endocrine. 2016;54(2):329–341. doi: 10.1007/s12020-015-0812-6. [DOI] [PubMed] [Google Scholar]
- Maree J, Fitch MI. Parler sexualité avec des patients atteints de cancer : regard croisé Canada-Afrique de professionnels de la santé. Canadian Oncology Nursing Journal. 2019;29(1):70–76. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6516237/ [PMC free article] [PubMed] [Google Scholar]
- Ménard L, St-Pierre L. Se former à la pédagogie de l’enseignement supérieur. Chenelière Éducation 2014 [Google Scholar]
- Mick J, Hughes M, Cohen MZ. Using the BETTER Model to assess sexuality. Clinical Journal of Oncology Nursing. 2004;8(1):84–86. doi: 10.1188/04.Cjon.84-86. [DOI] [PubMed] [Google Scholar]
- O’Connor SR, Connaghan J, Maguire R, Kotronoulas G, Flannagan C, Jain S, Brady N, McCaughan E. Healthcare professional perceived barriers and facilitators to discussing sexual wellbeing with patients after diagnosis of chronic illness: A mixed-methods evidence synthesis. Patient Education and Counseling. 2019;102(5):850–863. doi: 10.1016/j.pec.2018.12.015. [DOI] [PubMed] [Google Scholar]
- Organisation mondiale de la Santé. Thèmes de santé Santé sexuelle. 2020. https://www.who.int/topics/sexual_health/fr/
- Papadopoulou C, Sime C, Rooney K, Kotronoulas G. Sexual health care provision in cancer nursing care: A systematic review on the state of evidence and deriving international competencies chart for cancer nurses. International Journal of Nursing Studies. 2019;100:1–11. doi: 10.1016/j.ijnurstu.2019.103405. [DOI] [PubMed] [Google Scholar]
- Park ER, Norris RL, Bober SL. Sexual health communication during cancer care: Barriers and recommendations. The Cancer Journal. 2009;15(1):74–77. doi: 10.1097/PPO.0b013e31819587dc. [DOI] [PubMed] [Google Scholar]
- Quinn GP, Bowman Curci M, Reich RR, Gwede CK, Meade CD, Group EEW, Vadaparampil ST. Impact of a web-based reproductive health training program: ENRICH (Educating Nurses about Reproductive Issues in Cancer Healthcare) [Research Support, N.I.H., Extramural] Psycho-Oncology. 2019;28(5):1096–1101. doi: 10.1002/pon.5063. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Reese JB, Lepore SJ, Daly MB, Handorf E, Sorice KA, Porter LS, Tulsky JA, Beach MC. A brief intervention to enhance breast cancer clinicians’ communication about sexual health: Feasibility, acceptability, and preliminary outcomes. Psychooncology. 2019;28(4):872–879. doi: 10.1002/pon.5036. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Smith A, Baron RH. A workshop for educating nurses to address sexual health in patients with breast cancer. Clinical Journal of Oncology Nursing. 2015;19(3):248–250. doi: 10.1188/15.CJON.248-250. [DOI] [PubMed] [Google Scholar]
- Snyder H. Literature review as a research methodology: An overview and guidelines. Journal of Business Research. 2019;104:333–339. https://www.sciencedirect.com/science/article/pii/S0148296319304564 . [Google Scholar]
- Squires JE, Sullivan K, Eccles MP, Worswick J, Grimshaw JM. Are multifaceted interventions more effective than single-component interventions in changing health-care professionals’ behaviours? An overview of systematic reviews. Implementation Science. 2014;9(152):1–22. doi: 10.1186/s13012-014-0152-6. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Vadaparampil ST, Gwede CK, Meade C, Kelvin J, Reich RR, Reinecke J, Bowman M, Sehovic I, Quinn GP. ENRICH: A promising oncology nurse training program to implement ASCO clinical practice guidelines on fertility for AYA cancer patients. Patient Education and Counseling. 2016;99(11):1907– 1910. doi: 10.1016/j.pec.2016.05.013. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Vanlerenberghe E, Sedda AL, Ait-Kaci F. Cancers de la femme, sexualité et approche du couple. Bulletin du cancer. 2015;102:454–462. doi: 10.1016/j.bulcan.2015.02.008. [DOI] [PubMed] [Google Scholar]
- Wang LY, Pierdomenico A, Lefkowitz A, Brandt R. Female sexual health training for oncology providers: New Applications. Sexual Medicine. 2015;3(3):189–197. doi: 10.1002/sm2.66. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Williams NF, Hauck YL, Bosco AM. Nurses’ perceptions of providing psychosexual care for women experiencing gynaecological cancer. European Journal of Oncology Nursing. 2017;30:35–42. doi: 10.1016/j.ejon.2017.07.006. [DOI] [PubMed] [Google Scholar]
- Winterling J, Lampic C, Wettergren L. Fex-Talk: A short educational intervention intended to enhance nurses’ readiness to discuss fertility and sexuality with cancer patients. Journal of Cancer Education. 2020;35(3):538–544. doi: 10.1007/s13187-019-01493-7. [DOI] [PMC free article] [PubMed] [Google Scholar]