Abstract
Objective To evaluate the impact of the severity of lumbar degenerative disease (LDD) on sagittal spinopelvic alignment.
Methods In total, 130 patients (mean age: 57 years; 75% female) with LDD-associated low-back pain were prospectively included. The severity of the LDD was defined by the following findings on anteroposterior and lateral lumbar spine radiographs: osteophytosis; loss of of height of the intervertebral disc; terminal vertebral plate sclerosis; number of affected segments; deformities; and objective instability. The disease was classified as follows: grade 0–absence of signs of LDD in the lumbar spine; grade I – signs of LDD in up to two segments; grade II – three or more segments involved; grade III – association with scoliosis, spondylolisthesis, or laterolisthesis. Spinopelvic radiographic parameters, including pelvic incidence (PI), lumbar lordosis (LL), discrepancy between the PI and LL (PI-LL), pelvic tilt (PT), and sagittal vertical axis (SVA), were analyzed according to the LDD grades.
Results The radiographic parameters differed according to the LDD grades; grade-III patients presented higher SVA ( p = 0.001) and PT ( p = 0.0005) values, denoting greater anterior inclination of the trunk and pelvic retroversion when compared to grade-0 andgrade-I subjects. In addition, grade-III patients had higher PI-LL values, which indicates loss of PI-related lordosis, than grade-I subjects ( p = 0.04).
Conclusion Patients with more severe LDD tend to present greater spinopelvic sagittal misalignment compared to patients with a milder disease.
Keywords: spondylosis, spine, lumbar pain, classification, radiography
Introduction
The analysis of radiographic parameters for sagittal pelvic alignment has become critical to the evaluation and treatment of adult spinal deformity (ASD). 1 The importance of these radiographic parameters lies in their strong correlation with quality of life and functional capacity indicators, 2 3 4 which was the basis for the classification system most used for ASD, called Scoliosis Research Society-Schwab (SRS-Schwab). 5 More recently, the clinical relevance of the SRS-Schwab classification system has been demonstrated, and the degree of functional limitation and the choice of treatment are influenced by SRS-Schwab subtypes and its modifiers. 6
The frequency of ASD is related to age, with a higher prevalence in older subjects. 7 8 Thus, as expected in the elderly population, other conditions may be concurrent with ASD, potentially confusing the functional limitation of these subjects. These conditions include lumbar degenerative disease (LDD), whose pathophysiology involves anatomical and structural changes in intervertebral discs, facet joints and vertebral bodies. 9 Such degenerative changes may be associated with spinal deformities, instabilities, such as spondylolisthesis, and canal or foraminal narrowing. In addition, they may lead to compression of neural elements, resulting in significant axial low-back pain and/or radicular pain. 10
There is a lack of studies evaluating the interference of LDD in spinopelvic radiographic parameters, as well as the correlation of these parameters with symptoms and functional limitation. Our aim was to evaluate the relationship between the severity of the LDD and sagittal spinopelvic alignment.
Materials and Methods
Population
The present is a cross-sectional study with a cohort of subjects recruited prospectively and non-consecutively from an outpatient facility. The study was approved by the Ethics in Research Committee of our institution (under CAAE 18013219.7.0000.5463), and the patients signed an informed consent form. Adult patients (aged ≥ 18 years) complaining of low-back pain with or without radiculopathy symptoms and LDD radiographic signs were included. The exclusion criteria were: previous spinal or central nervous system surgery; neurological or neuromuscular diseases; history of spinal trauma or neoplastic disease; hip/knee/ankle/foot disability potentially altering joint positions; and inadequate radiography, not enabling visualization from the second cervical vertebra (C2) to the head of the femur, or with insufficient resolution to analyze the radiographic signs of LDD.
Determination of the Severity of Degenerative Lumbar Disease
Images in frontal and lateral views of the lumbar spinal segment, extracted from total (panoramic) spinal radiographies, were analyzed. Only digitalized images in the digital imaging and communications in medicine (DICOM) format were considered, since they enable magnification while maintaining quality and resolution, with greater precision for the assessment by level of the entire lumbar segment. All tests were performed at the same radiology service, following a standardized technique: comfortable, orthostatic posture, with shoulders at 45° of elevation and flexed elbows, resting the fingertips on the clavicles or face. 11
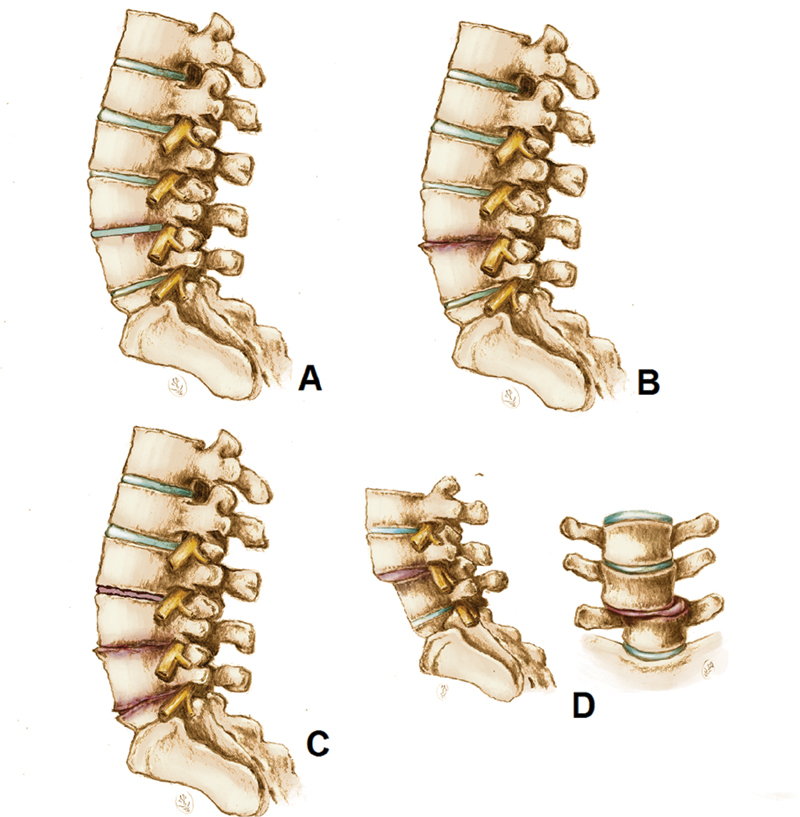
The severity of the LDD was defined using the recently-published scale based on a total spinal radiography. 12 This scale determines severity by analyzing the presence or not of the main radiographic signs of the disease, including marginal osteophytosis at the vertebral body, loss of height in the intervertebral disc, sclerosis and subchondral cysts in end plates, and the number of vertebral segments affected. 12 The absence or presence of scoliosis or signs of objective instability, including spondylolisthesis and laterolisthesis, was also considered. Each radiograph was evaluated by two independent examiners, both orthopedists under training for spine surgery (with one and two years of experience). According to these criteria, the patients were graded as follows ( Figure 1 ):
Fig. 1.
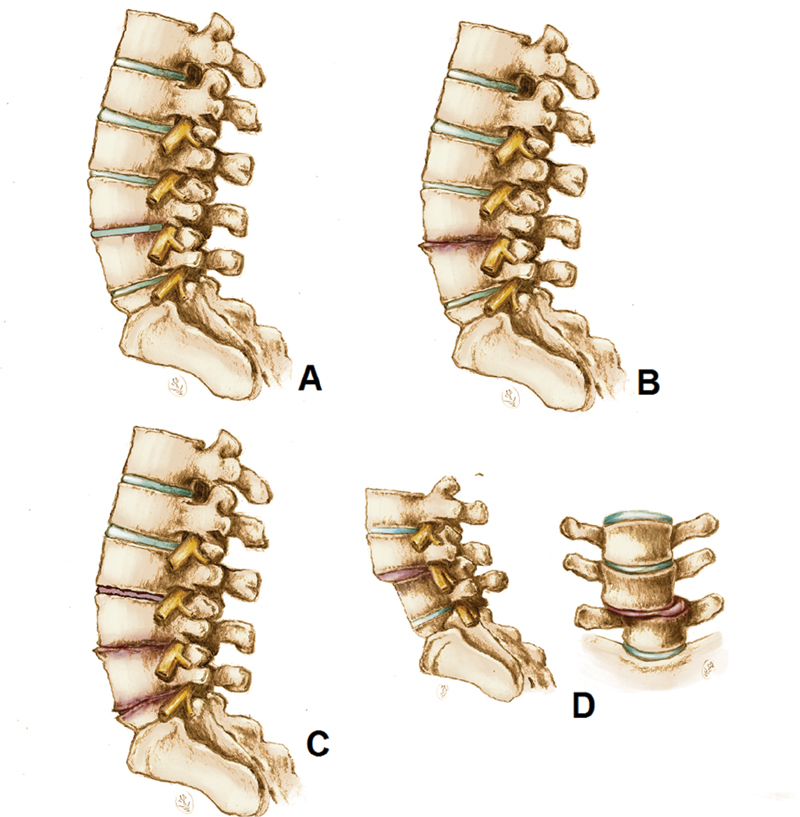
Illustration of the radiographic grade scale for lumbar degenerative disease (LDD). ( A ) Grade 0; ( B ) grade I; ( C ) grade II; ( D ) grade III.
Grade 0: no signs of LDD.
Grade I: presence of signs of LDD in one or two segments, with no scoliosis or signs of instability.
Grade II: presence of signs of LDD in three or more segments, with no scoliosis or signs of instability.
Grade III: presence of signs of LDD with scoliosis (coronal inclination ≥ 30°, measured by the Cobb technique) and/or signs of instability, such as laterolisthesis (> 2 mm) and spondylolisthesis (at least grade 2).
Evaluation of Spinopelvic Radiographic Parameters
The radiographic parameters were measured using the Surgimap Spine (Nemaris, Inc., New York, NY, US) software, a validated tool for radiographic evaluation of the spine. 13 The following parameters were considered: sagittal vertical axis (SVA), calculated as the distance between the plumb line of C7 and the posterosuperior corner of the sacrum; pelvic tilt (PT), an angle between the line touching the upper sacrum plateau and the horizontal plane; pelvic incidence (PI), an angle between a line perpendicular to the center of the upper sacrum plateau and a line from the center of the upper sacrum plateau to the center of the femur heads; lumbar lordosis (LL), a sagittal Cobb angle between the upper plateau of L1 and the upper plateau of S1; and the discrepancy between PI and LL (PI-LL). 1 These parameters were measured by two independent examiners (the same ones who determined the severity of the LDD). If there were any discrepancies between the two measurements, a third measurement was performed. The value of each parameter was obtained by the average of the measures performed by the two examiners.
Statistical Analysis
The statistical analysis was performed using the R software (R Foundation for Statistical Computing, Vienna, Austria), version 3.4.9. After determining the severity of the LDD, the spinopelvic radiographic parameters of the four grades were compared by analysis of variance (ANOVA) and a Bonferroni posttest. The level of significance was set at 5%, and statistically significant results presented p -values lower than 0.05.
Results
Population, Demographics and LDD Severity
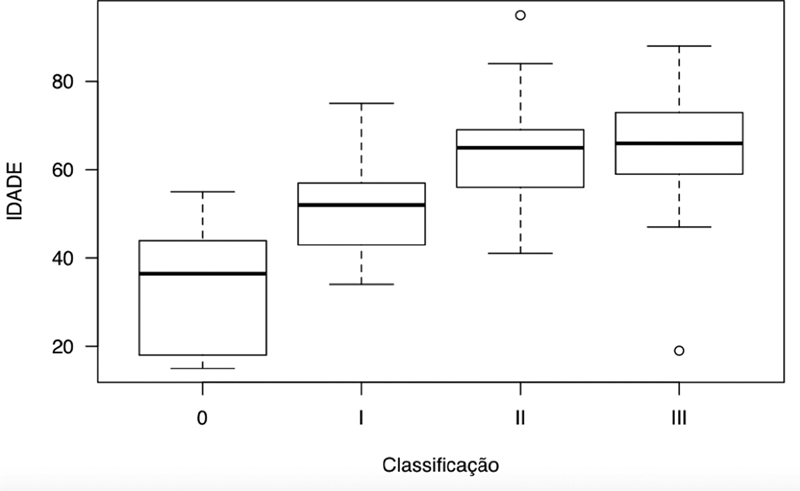
From a total of 138 radiographic exams, 130 patients met the inclusion criteria and had images with sufficient resolution. There were 97 (75%) female patients in total, and the average age of the sample was of 57 years (standard deviation [SD]: 14.6 years), ranging from 18 to 95 years. Regarding LDD severity, 12 (9%) patients were grade 0, 41 (32%) were grade I, 43 (33%) were grade II, and 34 (26%) were grade III. There was a significant age difference among LDD grades ( p < 0.001) ( Figure 2 ), with grade-I patients (mean age: 51 years; SD: 10 years) older than grade-0 (mean age: 33 years; SD: 13.6 years) ( p < 0.001) subjects, grade-II (mean age: 63 years; SD: 10.6 years) patients older than grade-I ( p < 0.001) subjects, and no significant difference between grades II and III (mean age: 65 years; SD: 12.2 years) subjects ( p = 1).
Fig. 2.
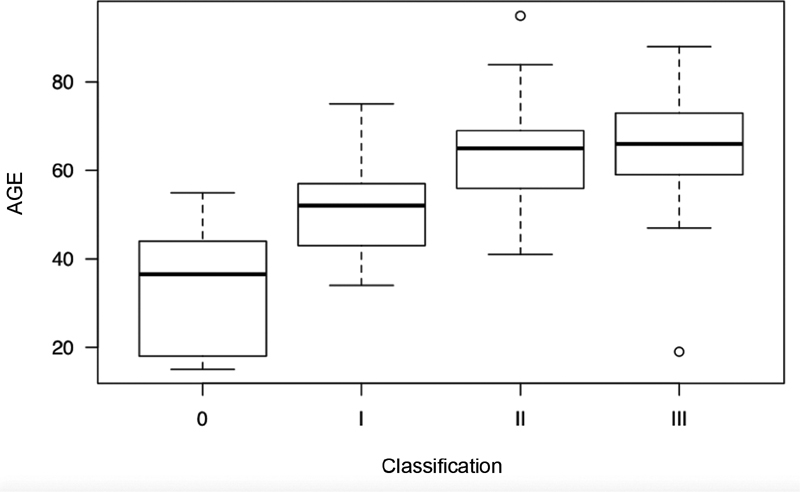
Age comparison according to LDD grades.
Spinopelvic Radiographic Parameters
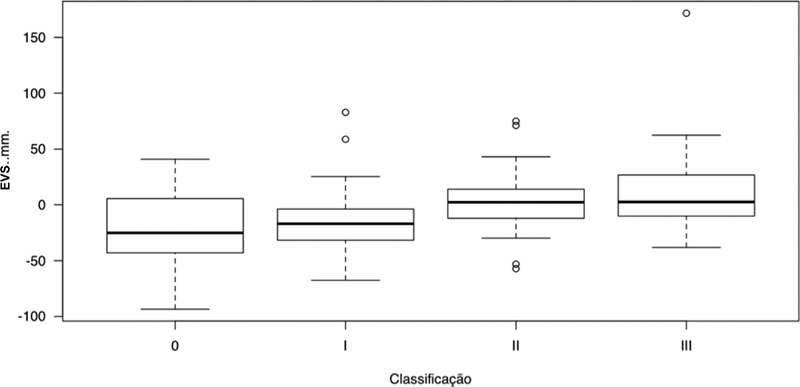
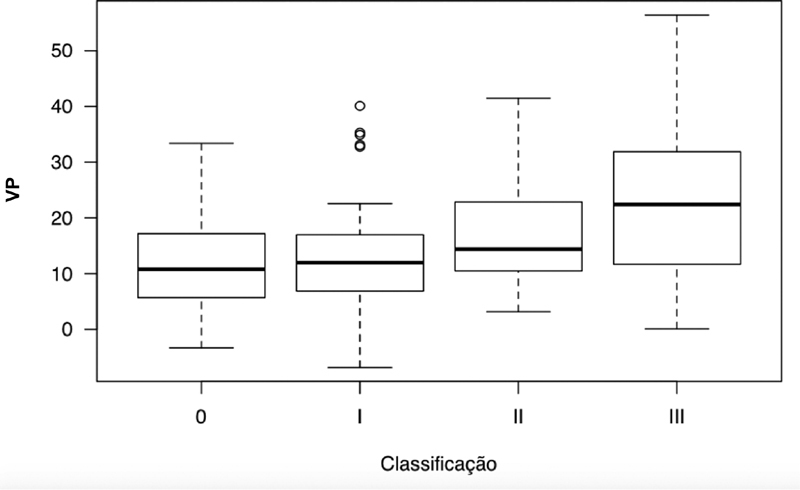
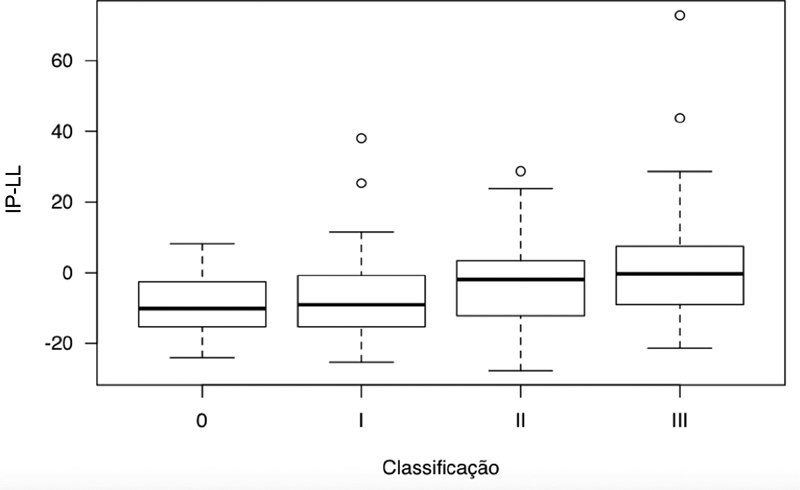
The SVA differed according to LDD grades ( Figure 3 ), and grade-III patients presented higher mean SVA values, that is, greater anterior inclination of the trunk, than grade-I ( p = 0.008) and grade-0 ( p = 0.03) subjects ( Table 1 ). The PT was also different according to LDD grades ( Figure 4 ), and grade-III patients had higher mean PT values, that is, greater pelvic retroversion, than grade-I ( p <0.001) and grade-0 ( p = 0.01) subjects ( Table 1 ). The PI-LL values were also influenced by LDD grades ( Figure 5 ), with average values higher in grade-III compared to grade-I (p = 0.04) patients. There was no significant difference among LDD grades regarding PI and LL values ( Table 1 ).
Fig. 3.
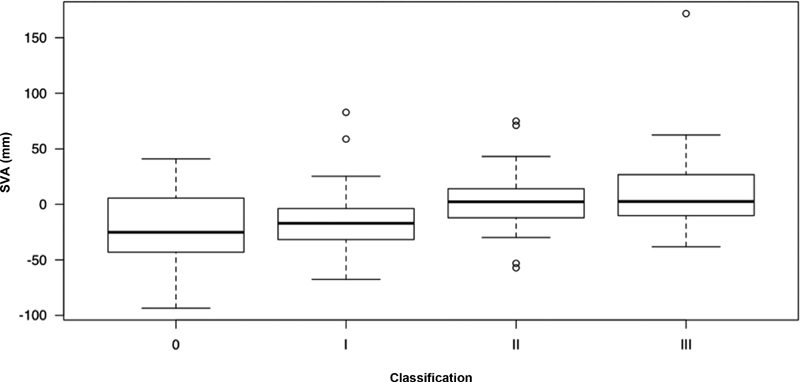
Comparison of the sagittal vertical axis (SVA) in different LDD grades.
Table 1. Spinopelvic radiographic parameters for the total sample and for different grades of lumbar degenerative disease.
| TOTAL M (SD) |
GRADE 0 M (SD) |
GRADE I M (SD) |
GRADE II M (SD) |
GRADE III M (SD) |
p | |
|---|---|---|---|---|---|---|
| SVA (mm) | −3.4 (32.8) | −21.1 (36.6) | −14.9 (27.7) | 2.6 (26) | 8.9 (38.4) | 0.001 |
| PT (°) | 17 (11.4) | 11.9 (9.6) | 13.3 (10.4) | 17.1 (9.4) | 23.3 (12.8) | < 0.001 |
| PI (°) | 53.5 (14.8) | 49.3 (19.3) | 51.4 (16) | 53.2 (12) | 57.8 (14.3) | 0.191 |
| LL (°) | 56.7 (13.3) | 58.1 (10.5) | 57.7 (13.5) | 56.4 (11.7) | 55.5 (15.8) | 0.884 |
| PI-LL (°) | −3.4 (14.8) | −8.7 (10.2) | −6.8 (13) | −3.3 (13) | 2.3 (18.5) | 0.03 |
Abbreviations: LL, lumbar lordosis; M, mean; PI, pelvic incidence; PI-LL, discrepancy between PI and LL; PT, pelvic tilt; SD, standard deviation; SVA, sagittal vertical axis;.
Fig. 4.
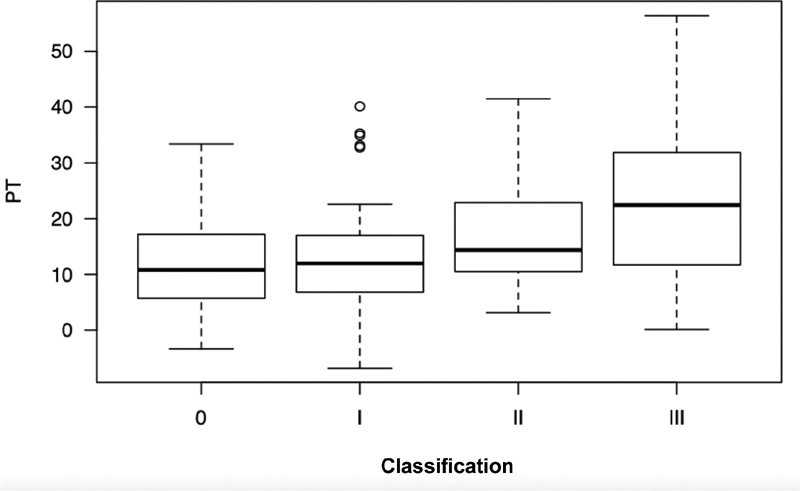
Comparison of the pelvic tilt (PT) in different LDD grades.
Fig. 5.
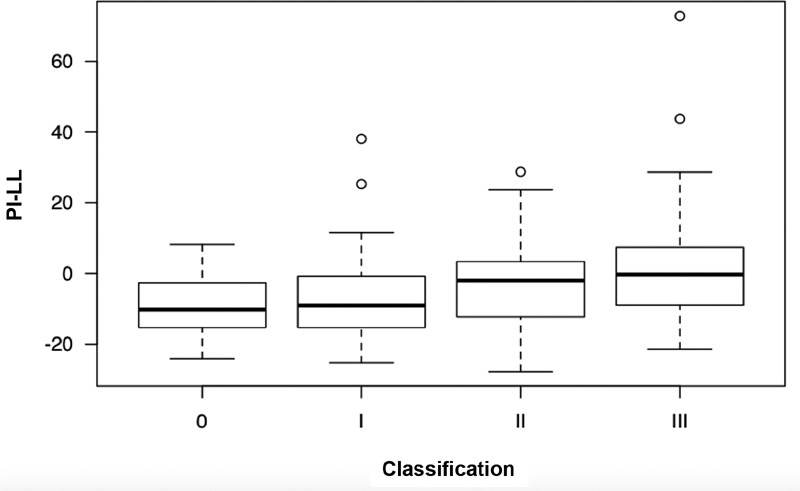
Comparison of the discrepancy between pelvic incidence and lumbar lordosis (PI-LL) in different LDD grades.
Discussion
The current global demographic change, with aging in the population related to a higher life expectancy, which results in a surge of age-related health problems. 7 8 Conditions often overlap, as in the spine, in which LDD is usually associated with a loss of sagittal alignment. 14 Several articles 2 3 4 6 10 14 suggest an association between LDD and loss of sagittal alignment, resulting in pain and functional disability, but there are no studies demonstrating the real relationship between LDD severity and loss of sagittal alignment, nor the role of each component in the etiology of the symptoms.
A recently-introduced LDD grading system is based on the analysis of lumbar-segment findings in total (panoramic) spinal radiographs. 12 This scale was developed to precisely evaluate, in the same test, that is, a total spinal radiograph, both LDD and sagittal pelvic alignment parameters. 12 The advent of digital analysis of radiographic images enables sufficient magnification with no detriment to resolution to assess signs of degenerative disease in lumbar segments.
The most used classification system for ASD is SRS-Schwab, which describes the deformity pattern at the coronal plane and considers three radiographic parameters of spinopelvic alignment as sagittal modifiers. 5 These modifiers include the SVA, PT and PI-LL, which are classified according to the severity of the loss in sagittal alignment. Terran et al. 6 observed a strong correlation between worsened modifier values, meaning a deterioration in spinopelvic sagittal alignment, with worse indicators of quality of life, as well as with the decision regarding surgical treatment and the performance of more complex surgeries.
Our study showed increased SVA, PT and PI-LL values, that is, the sagittal modifiers from the SRS-Schwab classification, in patients with grade III LDD. The increase in these parameters suggests a worsened spinopelvic sagittal alignment, with greater anterior trunk inclination (SVA) and greater PT as a potential compensation mechanism for the anterior inclination. In addition, the relationship between LL and PI is well established, so, in each individual, the LL must be in harmony with the PI, 4 5 highlighting the importance of PI-LL. Higher PI-LL values mean LL loss in relation to what is expected from the PI. 4 5 In the present study, grade-III patients tended to lose the spinopelvic sagittal alignment, with increased SVA values, which denotes anterior trunk inclination, and increased PT values, with pelvic retroversion as a potential compensatory mechanism. In addition, there was an increase in PI-LL, which means a relative lack of LL in relation to the PI value.
Grade-III patients were also older than grade-0 and I subjects, which may have influenced the increase in SVA, PT and PI-LL values. A recent study 15 showed that asymptomatic individuals present increased SVA and PT as they age. In another study, Lafage et al. 16 noted that even though sagittal alignment changes with age, it is not necessarily related to the onset of symptoms and functional disability. As such, we must question whether cut-off values for radiographic parameters considered as sagittal modifiers in the SRS-Schwab classification system should be adjusted by age. 16
So far, it is not known whether LDD findings would have any influence on the correlation between loss of sagittal alignment and the occurrence of pain and functional disability, as it has been demonstrated that age influences the correlation between sagittal alignment and pain/functional disability. Some LDD findings, mainly those from grade-III patients, including scoliosis and objective instability (spondylolisthesis and laterolisthesis), could confuse this correlation, as they are predisposing factors per se for changes in spinopelvic alignment parameters. This can generate a confounding factor regarding what is most relevant for the loss of sagittal alignment, whether LDD advancement or the presence of a deformity, warranting further studies.
However, the present study has some limitations, mainly because it is an observational analysis using only images, with no consideration of clinical aspects, such as indicators of quality of life, in this correlation of radiographic parameters for spinopelvic alignment and LDD grades. In addition, there was a selection bias in the inclusion of subjects, since all patients came from an orthopedic outpatient facility with some spinal complaint, instead of being age-stratified asymptomatic individuals.
Conclusion
The present study on the correlation between LDD grades and radiographic parameters of spinopelvic alignment showed that patients with more severe LDD tend to lose sagittal alignment, with greater anterior inclination of the trunk, pelvic retroversion as a potential compensatory mechanism, and lumbar hypolordosis regarding the PI value. The LDD grade scale can be the basis for future studies aiming better understand the role of LDD on sagittal alignment in asymptomatic, age-stratified individuals, regardless of the the grade-III deformities.
Conflito de Interesses Os autores declaram não haver conflito de interesses.
Suporte Financeiro
O presente estudo não recebeu qualquer tipo de financiamento.
Financial Support
The present study did not receive any type of funding.
Referências
- 1.Pratali R R, Hennemann S A, Amaral R. Standardized terminology of adult spine deformity for brazilian portuguese. Coluna/Columna. 2015;14(04):281–285. [Google Scholar]
- 2.Glassman S D, Bridwell K, Dimar J R, Horton W, Berven S, Schwab F. The impact of positive sagittal balance in adult spinal deformity. Spine (Phila Pa 1976) 2005;30(18):2024–2029. doi: 10.1097/01.brs.0000179086.30449.96. [DOI] [PubMed] [Google Scholar]
- 3.Lafage V, Schwab F, Patel A, Hawkinson N, Farcy J P. Pelvic tilt and truncal inclination: two key radiographic parameters in the setting of adults with spinal deformity. Spine (Phila Pa 1976) 2009;34(17):E599–E606. doi: 10.1097/BRS.0b013e3181aad219. [DOI] [PubMed] [Google Scholar]
- 4.International Spine Study Group (ISSG) . Schwab F J, Blondel B, Bess S. Radiographical spinopelvic parameters and disability in the setting of adult spinal deformity: a prospective multicenter analysis. Spine (Phila Pa 1976) 2013;38(13):E803–E812. doi: 10.1097/BRS.0b013e318292b7b9. [DOI] [PubMed] [Google Scholar]
- 5.Schwab F, Ungar B, Blondel B. SRS-Schwab Adult Spinal Deformity Classification: A Validation Study. Spine (Phila Pa 1976) 2012;37(12):1077–1082. doi: 10.1097/BRS.0b013e31823e15e2. [DOI] [PubMed] [Google Scholar]
- 6.International Spine Study Group . Terran J, Schwab F, Shaffrey C I. The SRS-Schwab adult spinal deformity classification: assessment and clinical correlations based on a prospective operative and nonoperative cohort. Neurosurgery. 2013;73(04):559–568. doi: 10.1227/NEU.0000000000000012. [DOI] [PubMed] [Google Scholar]
- 7.Schwab F, Dubey A, Gamez L. Adult scoliosis: prevalence, SF-36, and nutritional parameters in an elderly volunteer population. Spine (Phila Pa 1976) 2005;30(09):1082–1085. doi: 10.1097/01.brs.0000160842.43482.cd. [DOI] [PubMed] [Google Scholar]
- 8.Barreto M VA, Pratali R R, Barsotti C EG, Santos F PE, Oliveira C EAS, Nogueira M P. Incidence of spinal deformity in adults and its distribution according SRS-Schwab classification. Coluna/Columna. 2015;(14):93–96. [Google Scholar]
- 9.Natarajan R N, Andersson G BJ. Lumbar disc degeneration is an equally important risk factor as lumbar fusion for causing adjacent segment disc disease. J Orthop Res. 2017;35(01):123–130. doi: 10.1002/jor.23283. [DOI] [PubMed] [Google Scholar]
- 10.Fu K MG, Rhagavan P, Shaffrey C I, Chernavvsky D R, Smith J S. Prevalence, severity, and impact of foraminal and canal stenosis among adults with degenerative scoliosis. Neurosurgery. 2011;69(06):1181–1187. doi: 10.1227/NEU.0b013e31822a9aeb. [DOI] [PubMed] [Google Scholar]
- 11.Horton W C, Brown C W, Bridwell K H, Glassman S D, Suk S I, Cha C W. Is there an optimal patient stance for obtaining a lateral 36" radiograph? A critical comparison of three techniques. Spine (Phila Pa 1976) 2005;30(04):427–433. doi: 10.1097/01.brs.0000153698.94091.f8. [DOI] [PubMed] [Google Scholar]
- 12.Vasconcelos I T, Sant'Anna D A, Oliveira C EAS, Herrero C FPS, Pratali R R. Escala de graduação da doença degenerativa lombar em exames de radiografia panorâmica da coluna vertebral. Coluna/Columna. 2019;18(01):32–36. [Google Scholar]
- 13.Lafage R, Ferrero E, Henry J K. Validation of a new computer-assisted tool to measure spino-pelvic parameters. Spine J. 2015;15(12):2493–2502. doi: 10.1016/j.spinee.2015.08.067. [DOI] [PubMed] [Google Scholar]
- 14.Smith J S, Fu K MG, Urban P, Shaffrey C I. Neurological symptoms and deficits in adults with scoliosis who present to a surgical clinic: incidence and association with the choice of operative versus nonoperative management. J Neurosurg Spine. 2008;9(04):326–331. doi: 10.3171/SPI.2008.9.10.326. [DOI] [PubMed] [Google Scholar]
- 15.Pratali R R, Nasreddine M A, Diebo B, Oliveira C EAS, Lafage V. Normal values for sagittal spinal alignment: a study of Brazilian subjects. Clinics (São Paulo) 2018;73:e647. doi: 10.6061/clinics/2018/e647. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 16.International Spine Study Group . Lafage R, Schwab F, Challier V. Defining Spino-Pelvic Alignment Thresholds: Should Operative Goals in Adult Spinal Deformity Surgery Account for Age? Spine (Phila Pa 1976) 2016;41(01):62–68. doi: 10.1097/BRS.0000000000001171. [DOI] [PubMed] [Google Scholar]