Abstract
Introduction
La pandémie de COVID-19 est de l’ordre de l’évènement. Il y a un temps de passage pandémique qui impacte profondément nos vies personnelles, professionnelles et collectives. Or, comment enseignons-nous dans ces temps de grand bouleversement ? Quels sont les principaux changements survenus ?
Méthode
Suivant une logique de Cartel, quatre professeures et un chercheur qualitatif ont réalisé une recherche autoethnographique visant à documenter les principaux changements survenus dans l’enseignement de la médecine de famille dans leurs pratiques respectives situées dans quatre groupes de médecine familiale universitaire différents de l’Université de Sherbrooke.
Résultats
Cinq moments clefs de l’enseignement survenus en temps de pandémie ont été identifiés: a) la déclaration de pandémie, b) l’approche avec la cohorte finissante/avancée de résidents, c) l’anticipation et la préparation de l’arrivée des nouveaux résidents, d) l’arrivée des résidents de première année et e) l’adaptation à la deuxième vague. Pour chacun, nous présentons les enjeux rencontrés dans nos pratiques de soins et d’enseignement sous trois axes relationnels transversaux : la relation de l’humain à son contexte culturel, la relation patient-médecin et la relation enseignant-résident.
Conclusion
Notre analyse montre que la transmission du savoir médical et de l’art de la médecine ne peut se faire sans une attention spécifique au contexte culturel global, à la relation contextuelle de soins cliniques et à la relation d’enseignement. Notre étude permet aussi de recommander l’ouverture d’espaces de réflexion et de dialogue dans nos milieux d’enseignement.
Abstract
Introduction
The COVID-19 pandemic is an event that deeply impacts our personal, professional, and collective lives. How do we teach in these times of great upheaval? What are the main changes that have occurred?
Method
Using the Cartel logic, four professors and a qualitative researcher carried out an autoethnographic research aimed at documenting the main changes that have occurred in the teaching of family medicine in their respective practices located in four different academic family medicine groups at the University of Sherbrooke.
Results
Five key moments in teaching that occurred during a pandemic were identified: a) the declaration of a pandemic, b) the approach with the graduating/advanced cohort of residents, c) the anticipation and preparation for the arrival of new residents, d) arrival of first year residents and e) adaptation to the second wave. For each moment, we present the issues encountered in our care and teaching practices under three transversal relational axes: the relationship of humans to their cultural context, the patient-doctor relationship, and the teacher-resident relationship.
Conclusion
Our analysis shows that the transmission of medical knowledge and the art of medicine cannot take place without specific attention to the overall cultural context, the contextual relationship of clinical care, and the teaching relationship. Our study also makes it possible to recommend the opening of spaces for reflection and dialogue in our teaching environments.
Introduction
La pandémie de COVID-19 est de l’ordre de l’événement; soit une perturbation imprévue qui a précipité une réorganisation de notre vision du monde, de ses structures sociales, culturelles et institutionnelles. Les pratiques de soins et l’enseignement de la médecine de famille n’échappent pas aux défis occasionnés par ces temps de grands remous : les pratiques d’enseignement ont été mises à rude épreuve et ont dû se réorganiser rapidement pour faire face aux défis de notre temps. Bien que la pandémie ait présenté de nouveaux défis importants, elle est également devenue un catalyseur pour prendre acte d'un changement de paradigme dans la formation des futurs médecins.1-4 L’état d’urgence sanitaire a soulevé une grande inquiétude parmi les équipes de professeurs et de résidents en médecine de famille.
Les programmes d’études ont dû interrompre l’ensemble des formations cliniques et académiques typiques. Par exemple les résidents en médecine familiale ont vu les stages cliniques et les activités pédagogiques annulées et remplacées par des interactions virtuelles.4,5 Une telle situation, unique dans l’histoire contemporaine, a pressé la nécessité et la possibilité de surmonter les obstacles aux changements apportés aux programmes d'études et aux évaluations des apprenants, facilitant ainsi à ouvrir la voie à des transformations et à des réorganisations temporaires et/ou durables de nos pratiques d’enseignement et de supervision clinique.4,6-8 Nous devons saisir cette occasion pour prendre une position réflexive et ainsi apprendre de nos expériences collectives en partageant avec la communauté scientifique.3
Dans cette même volonté de faire progresser la pratique de l’enseignement médical, Farrell et ses collègues appellent les enseignants cliniciens à s'engager dans une approche autoethnographique.9 De ce point de vue, l’autoethnographie est une méthode de recherche innovante qui pourrait permettre de changer la culture du savoir en permettant le développement de recherches capables d’analyser et de favoriser des changements de pratiques et de partager des idées nouvelles qui ont le potentiel d'améliorer les pratiques d'enseignement.10 Pour sa part, Duarte mentionne que l’autoethnographie est une méthode de recherche qui a le net avantage de permettre aux enseignants cliniciens engagés dans cette démarche de préserver, dans leur analyse, la réalité complexe et multiple des pratiques et de porter au savoir la part qui résiste et qui invite au dialogue.11 Abondant dans le même sens, Anderson est d’avis que l’autoethnographie est une méthode de recherche qualitative qui a le potentiel d’enseigner à ceux qui l’utilisent le pouvoir du récit personnel comme moyen de mieux comprendre les sujets d'importance médicale.12
Pour cette raison, nous avons trouvé crucial de documenter les principales transformations dans nos pratiques d’enseignement et de supervision clinique en contexte de groupes de médecine familiale universitaire (GMF-U; milieu d’enseignement) durant les premiers mois de la pandémie, soit de mars à octobre 2020. Plus spécifiquement, nos travaux ont été guidés par la question de recherche: Comment enseignons-nous en temps de pandémie?
Méthode
L’autoethnographie se définit comme une méthode qui permet, par la narration de soi et de sa pratique, par la réflexion des expériences personnelles et par la découverte de soi et des autres, une mise au savoir de sa pratique.13-15 Travailler cette question à partir d’une démarche autoethnographique nous a conduits à mieux discerner les liens entre les changements survenus dans l’enseignement en contexte de pandémie en prenant soin de décrire les enjeux relationnels sur le plan du soin et de la pédagogie médicale.
Chercheurs en tant que participants
Notre groupe de recherche s’est constitué selon une logique de Cartel,16 soit en 4+1. Cette structure de travail en équipe a été choisie parce qu’elle permet de se pencher sur des questions cliniques complexes et importantes, dans une logique de libre circulation de la parole qui impose aux participants de se laisser porter par l’expression de leur propre discours sur leur pratique, par la réception de leurs discours sur les autres et par le discours des autres professeures. Dans notre équipe, le « 4 » réfère à quatre professeures d’enseignement issues de la Faculté de médecine et des sciences de la santé de l’Université de Sherbrooke qui se sont rassemblées avec le désir commun de réfléchir, d’analyser et de documenter les principaux changements au niveau de l’enseignement de la médecine de famille en GMF-U en contexte de pandémie. Le « +1 », ici représenté par un chercheur qualitatif, s’est ajouté pour accompagner le groupe de professeures. Le « +1 » dans la logique de Cartel travaille à construire un consensus au sein du groupe, à témoigner des réflexions de chacun, mais surtout, il a pour fonction de préserver la cause du travail de recherche de chacun.16
Ce qui fait la particularité de notre équipe de recherche, c’est la diversité des professeures et des milieux d’enseignement représentés. En effet, si les quatre professeures impliquées sont toutes affiliées à l’Université de Sherbrooke, elles travaillent chacune dans un GMF-U différent qui a ses propres caractéristiques et sa dynamique particulière. Deux professeures proviennent de GMF-U différents en Montérégie, une de l’Estrie et une de l’Abitibi-Témiscamingue. Chacun de ces milieux a été touché par des éclosions, à des temps et à des niveaux différents. Tous ont été soumis à des changements de règles et de protocoles sanitaires qui ont modifié l’organisation quotidienne de l’enseignement et de la supervision clinique. Outre le contexte urbain et rural représenté par les chercheures, soulignons que trois professeures sont des médecins de famille cliniciennes comptant entre cinq et 30 ans de pratique et la quatrième est une psychanalyste qui détient huit ans d’expérience en supervision clinique et en enseignement de la relation patient-médecin. La diversité de provenance et de regard a favorisé l’échange de parole dans un dialogue ouvert, critique et respectueux capable de prendre en compte différents aspects des changements survenus dans l’enseignement et la supervision clinique. Elle constituait aussi un défi, dans la mesure où les professeures ne se connaissaient pas toutes avant de travailler ensemble et qu’il fallait installer un climat de confiance propice aux échanges et aux confidences vraies en permettant un cadre flexible et aussi rigoureux.
Le projet a été approuvé par le Comité d’éthique de la recherche – Éducation et sciences sociales, Université de Sherbrooke (#2020-2644).
Collecte de données
Pour réaliser une collecte de données systématique13-15, nous avons d’abord précisé notre objet de recherche et avons déterminé ce que nous entendions par « transformation de l’enseignement et de la supervision clinique en situation de pandémie ». Après discussions, lectures et consensus, nous l’avons défini de la manière suivante « tous les changements nécessaires à l’enseignement, la supervision et à l’évaluation (et toutes autres actions) qui ont pour but de faire cheminer un apprenant vers un professionnel en pratique ».
Nous avons ensuite travaillé à l'élaboration d'une approche dialogique pour orienter les discussions ultérieures et pour faciliter la réflexion (voir Tableau 1). Ces questions élaborées ensemble servaient de guide et n’ont jamais été utilisées comme un questionnaire fermé. Aussi, pour laisser circuler le plus librement possible la parole, l’équipe a choisi de faire confiance à la démarche de la libre association et à l’effet de groupe pour assurer que la parole demeure centrée sur un objectif de recherche. La libre association implique que les professeures avaient le libre arbitre de dire, d’écrire, en privé ou en groupe ce qu’elles croyaient pertinent de partager sur leur expérience d’enseignement en temps de pandémie. Trois modalités de cueillettes de données ont été retenues par l’équipe en lien avec ces choix épistémologiques.
Tableau 1.
Exemples de questions
| Quelques questions / sujets qui ont orienté nos réflexions et discussions | |
|---|---|
| Comment définissons-nous l’enseignement en situation de pandémie? |
Enseignement clinique Programme d’enseignement formel Exposition aux stages Rédaction et remise des évaluations Intégration de nouveau stages (unités COVID) |
| Quels sont les impacts de la pandémie? | Sur les performances de l’apprenant Au niveau des réactions de l’enseignant Sur le plan personnel de chacun |
| Quels sont les changements nécessaires pour adapter l’enseignement et la supervision? | Télémédecine Téléenseignement |
| Quelle sera la durabilité des approches mises en place? | Enseignement du leadership, de la collaboration et de l’entraide Accueil des nouveaux résidents |
Premièrement, pour la forme de témoignage écrit, nous avons constitué un journal de bord commun. Les professeures y ont noté leurs propres expériences, leurs défis, leurs innovations et leurs vécus entre les mois de mars et octobre 2020. Le document était partagé en temps réel entre les enseignantes et il était rédigé de manière telle, que chacune pouvait ajouter son propre témoignage à la suite ou en écho à celui de ses collègues. L’accès aux récits écrits des autres et la possibilité de réagir à partir de son propre vécu ont permis de fournir des contrepoids critiques importants. Le partage par écrit a aidé à améliorer la précision du contenu et la qualité des réflexions.
Deuxièmement, pour favoriser le dialogue, la réflexion et le développement de l’esprit critique, des rencontres de travail aux deux semaines (soit huit au total) ont été réalisées via la plateforme Microsoft Teams. Ce rythme visait à ne pas perdre la saveur des expériences vécues par un trop grand écart de temps et à laisser le temps aux équipes de respirer et de réfléchir entre chaque rencontre. Les rencontres étaient réalisées dans une logique de discussion non directive qui permettait à chacune de raconter les transformations, les innovations, les changements, les enjeux nouveaux survenus. Il y a aussi eu partage d’émotions dans des moments difficiles (mort de patients, fermeture de régions, peur de la contamination). La logique de documenter les évènements tels qu’ils se sont produits et en prenant compte de la relation à soi permettait un tel partage. Nous avons cependant pris soin, entre autres par la présence du chercheur, de garder les interventions rigoureusement en cohérence avec la question de recherche initiale.
Troisièmement, de manière conséquente avec la recherche qui prévoit que ce type de travail pourrait favoriser le besoin de faire des confidences ou de fragiliser des personnes, nous avons prévu deux rencontres individuelles par professeure avec une auxiliaire de recherche. Celle-ci avait pour particularité d’être neutre et de ne pas connaître les enjeux spécifiques de chacune. Les rencontres étaient d’une durée maximale de 30 minutes. Elles avaient pour objectif d’ouvrir un espace de parole plus intime pour les professeures impliquées. Avec l’accord des professeures, des verbatim d’entrevues ont été réalisés pour garder une trace, au besoin.
La collecte des données a été faite de manière rigoureuse et cohérente avec une approche autoethnographique, soit de manière itérative et réflexive.13,17,18 Le matériel de recherche, soit le récit du témoignage, est considéré comme un matériel de recherche de haute importance et traité comme tel. En effet, dans une logique autoethnographique, le moi du sujet embrasse le discours du narrateur au point où l’expérience de chacun devient partie intégrante de l'histoire.9,14 Dire cela implique de considérer que c’est le récit de la pratique d’enseignement, donc le témoignage, qui est posé comme matériel de recherche première et non le moi du sujet. Les témoignages ne sont pas analysés dans une perspective psychologique qui viserait, par exemple, à comprendre la subjectivité de chacune des enseignantes. L’analyse des récits vise à extraire une trajectoire narrative commune qui permet de raconter comment la pratique d’enseignement a été profondément bouleversée en ces temps pandémiques.
Analyse des données
L’analyse des données, soit du récit des témoignages, a été réalisée de manière co-constructive entre les professeures. Chacune a travaillé individuellement et collectivement au processus d’analyse des données qui s’est déroulé en cinq étapes. La première étape d’analyse individuelle est un temps de familiarisation avec les récits récoltés durant l’année pandémique. Il s’agit de lire et relire les transcriptions des récits plusieurs fois pour se familiariser avec ces données de recherche. La seconde étape, réalisée en groupe, consiste à répartir l’analyse de la transcription des récits à parts égales entre les professeures afin de délimiter les sections de la transcription dont chacune aura la charge d’analyse spécifique. La troisième étape, individuelle, consiste, pour chacune, à produire un premier jet d’analyse discursive des récits. À cette étape, il était demandé aux chercheures de relever les principales transformations survenues dans l’enseignement en temps de pandémie et de les associer aux impacts relationnels sur le versant de la relation à soi, à l’autre (résidents, système, règles) et au récit culturel collectif de la pandémie (la grande histoire). Le quatrième temps, en groupe, vise à discuter de l’analyse des récits réalisée par chacune. À cette étape, les éléments descriptifs des changements survenus dans nos pratiques d’enseignement et de supervision clinique en temps de pandémie ont été replacés dans une trajectoire qui fait sens et cohérence dans une histoire collective. Le cinquième temps est un temps de rédaction à plusieurs plumes. L’objectif est de fournir une rédaction analytique qui permet de porter au savoir les principaux changements survenus dans l’enseignement en temps de pandémie. Ce temps de rédaction analytique conceptualise nos résultats de recherche dans un discours capable de rejoindre, nous le souhaitons, les préoccupations des enseignants cliniciens et des chercheurs intéressés par la question de la pédagogie médicale.
Résultats
Nous présentons nos résultats en prenant soin de situer pour chacun des moments tournants de l’enseignement, les impacts du contexte pandémique sur la relation de soins sur trois axes : la relation à soi, c’est-à-dire l’humain derrière le médecin, la relation d’enseignement et la relation des soignants à l’humain. Par souci de montrer la richesse des éléments issus de la cueillette de données, nous trouvons important de prendre le temps d’extraire quelques citations qui viennent en appui à l’analyse réalisée.
Nous avons identifié cinq moments pendant les huit premiers mois de la pandémie qui correspondent à un temps important du parcours de résidence en médecine de famille en contexte de GMF-U : a) la déclaration de la pandémie, b) l’approche avec la cohorte finissante/avancée de résidents, c) l’anticipation et la préparation à l'arrivée des nouveaux résidents, d) l’arrivée des résidents de première année, et e) l’adaptation à la deuxième vague. Pour chacun des moments, nous avons réfléchi aux aspects transversaux des changements survenus dans l’enseignement et la supervision clinique. Plus spécifiquement, nous avons réfléchi à l’impact à la fois de la relation de soin (relation patient-médecin) et de la relation d’enseignement. Ces deux champs sont analysés en intégrant la relation avec soi, l’humain derrière le professionnel, enseignant ou résident (voir Figure 1). Dans ces sections, nous nous référerons à nous-mêmes à la première personne (par exemple « nous » « on ») selon le cas, un style qui est cohérent avec une approche autoethnographique.
Figure 1.
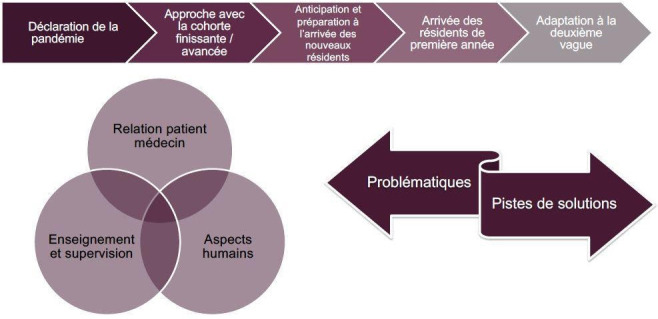
Cadre analytique représentatif du vécu commun
Déclaration de la pandémie
À partir du 13 mars 2020, l’état d’urgence sanitaire soulève une grande inquiétude parmi les enseignants et les résidents en médecine de famille. De fait, pour les enseignants, mars et avril sont marqués par la tension entre l’urgence d’innover, la nécessité de s’adapter à une situation nouvelle et perturbante et par une certaine peur. À l’étape de la déclaration de la pandémie, la priorité des professeurs est naturellement axée sur prendre soin des patients et des résidents.
Sur le plan de la relation patient-médecin, c’est l’avènement de la télémédecine. Les résidents et superviseurs doivent apprivoiser les entretiens téléphoniques et virtuels pour évaluer les patients, comme alternative aux rencontres en présence. Recueillir les données pour poser un diagnostic et discuter d’un plan de traitement au téléphone imposent plusieurs défis. On souligne une multitude de questions « Comment faire une cueillette de données sans l’examen physique ? Comment évaluer au téléphone le langage d’un tout-petit ? Comment m’assurer de la confidentialité ? » Cependant, le téléphone et l’Internet deviennent des moyens étonnamment efficaces de garder contact avec les patients « j’avais l’impression que ça serait différent et que ça pourrait nous éloigner un peu, mais, au contraire, j’étais plus proche d’eux autres, mais en suivant les consignes [sanitaires]. »
Ces changements dans la relation patient-médecin sont intégrés dans l’enseignement. Un exemple est la mise en place d’un atelier spécifique sur ‘Comment écouter la voix au téléphone?’ De plus, comme pour les patients, le téléphone et l’Internet sont des moyens de garder contact avec les résidents. Les modifications sur les plans clinique et sanitaire nécessitent des adaptations au niveau de la supervision clinique. Des pratiques d'évaluation telles que l'observation directe et la supervision indirecte sont réalisées à l'aide des technologies « la supervision se ressemble parce que de la supervision reste de la supervision […] la méthode a changé, mais le contenu reste relativement similaire. » De l’enseignement formel à distance a lieu naturellement « on était plus structuré, plus attentif et comme chacun dans une bulle, l’impression de tous participer également. » Les sujets enseignés sont rapidement adaptés pour refléter la nouvelle réalité clinique (cours sur la COVID, les équipements de protection, la télémédecine).
Nous étions aussi confrontés à la nécessité d’accompagner les résidents dans une perspective d’enseignement capable de prendre en compte les bouleversements. Sur le plan personnel, les résidents sont parfois touchés par des situations d’isolement (stage à l’extérieur prolongé, confinement obligatoire), ils peuvent être débordés par des besoins familiaux plus importants et parfois touchés par la maladie de la COVID elle-même. Cette situation donne lieu à beaucoup de détresse et conduit les équipes à développer des perspectives d’accompagnement encore plus individualisé des résidents; un accompagnement capable de prendre en compte l’humain fragile derrière les résidents.
Approche avec la cohorte finissante/avancée de résidents
Entre avril et juin 2020, les résidents 1 sont déjà bien avancés dans leur première année et les résidents 2 achèvent leur résidence qui se termine fin juin. Sur le plan de la relation patient-médecin, les téléconsultations continuent d’apporter des défis modifiant le rapport à la médecine. On parle de « travailler sans le corps, de désinvestissement de la relation, de moins d’expositions à l’autre. » À l’inverse, pour certains résidents et superviseurs « il semble plus difficile de faire des rencontres en présence du corps que par la voie de la technologie. » « Comment expliquer cette difficulté pour certains résidents et superviseurs à se trouver en présence du patient ? Comment la présence ou l’absence du corps influencent-elles l’investissement et/ou le désinvestissement de la relation patient-médecin ? » Ces questions nous permettent d’observer que la technologie peut s’intégrer de diverses façons dans la relation patient-médecin. Cela met aussi en évidence une différence dans les valeurs fondamentales des soignants.
Pour le volet pur de l’enseignement, une réflexion issue de cette période est que la pandémie « survient à un bon moment » puisque les résidents de première année ont progressé dans leurs compétences et sont connus des superviseurs. La confiance existant dans la relation humaine superviseur-supervisé est déjà installée. De plus « voir nos résidents cheminer, avoir réussi à traverser des épreuves pas faciles et réussir leur scolarité nous redonne un souffle nouveau. »
Sur le plan humain, bien que le climat d’anxiété pandémique initial semble à priori apaisé, il y a la difficulté exprimée par plusieurs résidents et superviseurs de faire toutes les réunions et rencontres d’enseignement en numérique plutôt qu’en présence. On réalise l’importance de ce qui entoure ces moments. Comme avec les patients, on y trouve des aspects pratiques, mais des manques ressortent du fait de ne pas être physiquement ensemble. Cette observation nous permet de discuter de l’adaptation de l'humain. On observe qu’elle est rapide. On constate aussi les inégalités dans les mécanismes d’adaptation et une fatigue des professeurs commence à paraître. Il s’agit « d’une double fatigue, une fatigue due à l’exigence de la charge de travail demandée et une autre plus existentielle concernant la question du sens à la vie ou du sens de la pratique médicale. »
Anticipation et préparation à l’arrivée des nouveaux résidents
À la fin juin, les cas de COVID baissent et l’affluence clinique est stable. Le manque de personnel annoncé inquiète. Des préoccupations sont soulevées sur « l’état dans lequel on retrouvera les patients après la pandémie ». Notre état de santé, les effets de l’isolement et du déconditionnement sont au cœur des discussions. On sent nos patients fragiles. L’été qui arrive est une occasion de reprendre le retard clinique accumulé.
Sur le plan de l’enseignement, on se concentre sur l’arrivée prochaine de la nouvelle cohorte. Il existe un fond d’inquiétude quant au fait de leur faire confiance, tant pour la consultation téléphonique que pour leur capacité d’adaptation à l’apprentissage en ligne. On se questionne aussi sur leur accueil, moment crucial de la résidence. Les professeurs et les résidents collaborent tous à faire de cet accueil un moment inoubliable. Des résidents finissants font preuve d’un grand leadership à plusieurs niveaux et impressionnent leurs professeurs. Ils ont autrement appris cette compétence médicale importante qu’est le leadership! L’accueil, en début juillet, est modifié pour répondre aux règles sanitaires. Des rencontres virtuelles préliminaires à l’entrée en résidence sont organisées, des vidéos de présentations des nouveaux résidents permettent de développer un lien avec les nouvelles cohortes. Ces nouvelles approches rendent l’adaptation plus facile qu’anticipée.
Du point de vue des soignants, la fatigue et la souffrance se font de plus en plus sentir. À ce moment-là, une de nos hypothèses est que « la pression générée par l’adrénaline de la déclaration de crise commence à retomber ». On espère les vacances et du repos « je ne sais pas quand mon équipe va se reposer.» « Le danger est que tous tombent au combat en même temps. » Cette réalité fait aussi craindre qu’elle ait un impact sur l’accueil des nouveaux résidents «on voit que les gens sont plus fatigués, plus irritables ». Pourtant, on se doit, encore, d’être à notre meilleur comme professeur face à cette arrivée.
En réponse à ces réflexions, nous avons mis spontanément en place dans nos GMF-U différentes façons de contrer l’épuisement comme des discussions formelles, informelles ou des rencontres de type groupes Balint.19 Ces discussions et rencontres ont rejoint, dans les GMF-U, plusieurs professionnels de la santé (médecins, professeurs, résidents, étudiants, infirmières, psychologues, etc.). C’est parce que nous avons pris acte de notre fatigue et de celles de nos équipes que nous avons partagé cette inquiétude dans nos milieux respectifs. Il a alors été possible d’instaurer un climat de solidarité et de collaboration et de mettre en place de tels moyens. Sur cet aspect, un résultat de notre étude transcende la simple description des faits et démontre un impact concret de l’approche autoethnographique dans nos milieux.
Arrivée des résidents de première année (juillet à fin août 2020)
L’accalmie estivale a duré entre quatre et six semaines, selon les régions. Cette pause a été bénéfique et a permis aux soignants, malgré le manque de vacances, de souffler un peu et même d’avancer dans certaines tâches cléricales. Les résidents 1 sont arrivés, tel que prévu.
Sur le plan clinique, on constate, de plus en plus, les conséquences anticipées du virtuel dans la relation patient-médecin et les retards diagnostiques et thérapeutiques dus à la réorganisation du système de santé québécois. Afin de confier nos patients fragilisés à nos apprenants, nous cherchions à trouver des stratégies pour établir la relation de confiance avec le résident nécessaire dans la supervision clinique. La permission d’un retour à l’évaluation du patient en présence est utile pour bâtir cette relation de confiance. En effet, la possibilité de réunir le trio patient-résident-superviseur dans la même pièce permet aux superviseurs d’observer les signes instinctifs qui donnent confiance et aide à rendre la transition à la nouvelle cohorte moins difficile qu’anticipé.
Ce temps d’analyse et de réflexion permet aussi de réaliser l’importance que nous devrions considérer les particularités individuelles et les contextes régionaux spécifiques des résidents. Cela, parce que tout au long de cette recherche et de manière plus particulièrement marquée au moment de l’accueil, il est apparu certaines catégories de situations particulières. Par exemple, les résidents en difficulté d’apprentissage, les résidents-parents et les diplômés internationaux en médecine vivent des difficultés d’adaptation importantes qui engagent parfois même le pronostic pédagogique. Nous sommes aussi beaucoup plus conscients à ce moment de l’importance de mieux prendre en compte la manière dont nos propres aprioris et expériences orientent, parfois même à notre insu, nos perspectives d’enseignement.
Finalement, on anticipe l’automne et « le retour du feu roulant de patients, de la gestion, de la bureaucratie, la rentrée scolaire […] bref de la vie normale ». Ces éléments démontrent que la fatigue extrême des soignants « n’est pas le fait exclusif de la COVID, mais d’un rythme déjà là, avant que la COVID l'ait révélé. »
Adaptation à la deuxième vague (septembre et octobre 2020)
L’automne arrive en même temps qu’une nouvelle flambée du virus au Québec. Celle-ci sera plus abrupte et engendrera son pic de pression sur les hôpitaux à partir de la fin de l’automne. Alors que la COVID habite toujours le système de santé, le besoin de continuer le suivi des autres pathologies laissées en suspens se fait sentir. Le virtuel du nouveau monde cohabite avec le présentiel d’autrefois. Certains d'entre nous abordent cette deuxième vague avec l’espoir d’un vaccin imminent. D’autres entrent dans cette étape affaiblie par l’absence de vacances, une rentrée scolaire complexe et la multiplication des tâches cliniques. Pour certains, il est clair « que nous ne sommes pas prêts ».
Sur le plan de la relation patient-médecin, le choix de la consultation virtuelle ou présentielle met en évidence que les patients n’accordent pas tous la même valeur au suivi médical. Comment comprendre et expliquer que des patients font leurs consultations téléphoniques avec leur médecin de famille en faisant leurs courses ou en conduisant leur voiture? Des considérations comme de demander aux personnes de ne pas faire autre chose en même temps que leur rendez-vous médical et de se trouver dans un lieu sécuritaire et confidentiel ont été évoquées. Plus fondamentalement, notre prise de conscience nous oblige à nous questionner sur la relation patient-médecin et sur l’importance de la confiance au cœur de cette relation.
On a réalisé qu’on avait enseigné les différences dans la relation thérapeutique à distance aux résidents, mais avoir omis de l’enseigner aux patients. Une des réactions a d'ailleurs été de se dire que « les patients doivent aussi être éduqués sur la télémédecine, c’est aussi engageant qu’en personne »! Les patients font partie intégrante de l’enseignement et du trio patient-résident-superviseur. Comment aborder ces enjeux relationnels tous ensemble? Alors qu’on réalise que le patient et le médecin peuvent accorder une importance différente à la relation patient-médecin, quelle place se fera l’apprenant face à ce sujet en cohérence avec ses propres valeurs professionnelles en construction ? La question du sens et de la cohérence des pratiques revient donc ici avec une acuité nouvelle; intégrée comme préoccupation pédagogique.
Comme les patients qui se divisent autour de la question des rendez-vous en ligne ou en personne, il y a aussi ceux qui suivent les règles sanitaires et ceux qui ne les suivent plus. Ce phénomène s’installe également chez les résidents, voire chez quelques collègues. « Difficile de convaincre les patients de respecter les mesures sanitaires quand on commence à en douter. » Des divisions apparaissent, parfois profondes, et elles sont basées sur les valeurs professionnelles de chaque individu. Par exemple, comment expliquer que des médecins choisissent encore des consultations par téléphone exclusivement alors que maintenant les moyens de se protéger sont à leur meilleur? Le professeur est aussi un modèle de rôle et les décisions prises pour sa pratique peuvent avoir un impact sur l’apprentissage de ses résidents.
Discussion
Nous avons analysé, à partir d’une méthode de recherche qualitative, les principales transformations survenues dans nos pratiques d’enseignement de la médecine de famille dans une logique capable de prendre en compte l’impact des changements sur l’axe relationnel : soit la relation patient-médecin, la relation enseignant-résident, la relation de l’humain à son contexte global. Une telle démarche réflexive de recherche est cohérente avec le cadre du scholarship of teaching and learning (SoTL) qui permet aux professeurs cliniciens en médecine de famille de développer des approches réflexives et dialogiques aptes à favoriser une meilleure compréhension des processus pédagogiques par l’utilisation de la réflexion systématique sur l’enseignement.20
Nos résultats suggèrent que de nombreuses modifications survenues dans nos pratiques d’enseignement sont liées à l’introduction d’éléments nouveaux dont les règles sanitaires (port du masque, visière, lunette, voyage) et l’utilisation des technologies pour faciliter l'enseignement et la supervision à distance.21,22 Comme nous avons aussi tenté d’en rendre compte, les changements survenus vont bien au-delà de l’intégration de moyens et d’outils virtuels ou de moyens de protections sanitaires. Ils concernent essentiellement les aspects fondamentaux de nos pratiques sur trois axes relationnels : la relation patient-médecin, la relation enseignant-résident et la relation de l’humain à son contexte culturel.
Du point de vue de la relation patient-médecin, nos résultats démontrent explicitement à quel point la télémédecine au cœur de la relation de soins est une révolution en soit, les espaces virtuels changeant désormais le paradigme de la santé.23,24 L’introduction de ces moyens technologiques dans la relation de soins a ses apports et ses limites, mais surtout, elle impacte de manière durable et profonde la relation de soins.25 L'impact de la technologie sur les rencontres avec les patients permet de réfléchir de manière critique et éthique à la manière dont la confiance et la confidentialité, deux composantes intrinsèques de la relation patient-médecin, ont été secouées dans leurs fondements.26,27 L’état de santé physique, mental, existentiel du médecin ou du résident qui vient à la rencontre du patient fait partie intrinsèque de la relation patient-médecin et pour cette raison, cette dimension doit être mieux prise en compte dans nos milieux de soins et d’enseignement clinique.
Du point de vue de la relation enseignant-résident, c’est principalement notre philosophie d’enseignement qui a été secouée de manière profonde et importante. Comme le soulignent Duarte et Varpio et ses collègues, il est nécessaire et urgent de développer des perspectives de recherche capables de soutenir la réflexion critique sur nos pratiques d’enseignement.10,11 Cette obligation est cohérente avec une approche de SoTL où les enseignants s’engagent à examiner l’enseignement et l’apprentissage de près et de manière critique20. Un objectif de SoTL est de faire progresser la profession d’enseignant elle-même. Ce qui est concerné ici, c’est notre rapport à la transmission des connaissances, savoirs, savoir-être et savoir-faire propres à l’art de la médecine. Cette orientation rejoint les travaux de Charon,28,29 qui a démontré que la transmission de l’art de la médecine ne peut se réaliser que dans et par une praxis d’enseignement nécessairement subjective et culturelle, et ce, même si les objectifs de formation restent eux liés à des objectifs communs. Traditionnellement, la transmission du savoir médical repose sur une relation enseignant-résident plutôt hiérarchique. Les temps de pandémie ont contribué à modifier cette dynamique, entre autres, par le fait que les enseignants et résidents ont davantage partagé la difficile tâche de soigner ensemble. La prise de conscience que nous n’avions pas de recette magique pour traverser la pandémie a permis de réaliser que c’est dans l’échange, le travail de collaboration que nous avons trouvé la force et l’inspiration pour innover et créer des mesures adaptées à nos besoins de formations locaux.
Du point de vue de l’humain affecté par son contexte global, notre analyse fait état de divers mécanismes d’adaptation individuels et sociaux qui font appel à des aspects humains et individuels qui dépassent largement le rôle professionnel balisé. Il est question ici d’un regard porté sur l’humain derrière le médecin, celui qui est concerné dans sa vie personnelle, professionnelle et collective, dans ses croyances, dans ses idéaux par ce qu’il vit humainement.30 Donner des soins aux malades et enseigner la médecine en temps de pandémie engagent le sujet sur ses propres chemins existentiels.31 Pour certains, le choc et la peur de la mort ou de la maladie ont conduit à un mouvement de repli, tandis que chez d’autres, ce climat a ouvert des chemins de créativité et d’innovation. Ces deux réactions peuvent induire des polarisations dans les équipes. Nos expériences montrent qu’au-delà des opinions et moyens d’adaptation différents, nous avions tous le souci de réaliser des actions authentiques, cohérentes avec nos valeurs humaines, professionnelles et culturelles profondes. Cette base de discussion pourrait-elle permettre à des équipes d’ouvrir la discussion entre elles?
Le fil de notre analyse montre que la reconnaissance de la fragilité humaine modifie lentement mais sûrement notre philosophie d’enseignement pour la centrer vers le développement d’approches d’enseignement plus individualisées, capable d’intégrer la souffrance et/ou la fragilité des soignants, des équipes et du système de santé.
Limites
Malgré les gains personnels et collectifs indéniables liés au processus de réflexion autoethnographique, cette méthode de recherche a comme limite intrinsèque de ne pas permettre de produire une connaissance objective qui serait généralisable. Cette limite est structurelle à la méthode qui poursuit l’objectif de permettre aux professeurs cliniciens engagés dans cette démarche, de préserver dans leur analyse, la réalité complexe et multiple des pratiques et de porter au savoir la part qui résiste et qui invite au dialogue.10,11 La limite la plus anticipée concernait le statut même de la démarche réflexive. En effet, il est communément admis en recherche que la réflexion, surtout pendant les moments de vulnérabilité en situation de pandémie, peut provoquer des peurs et des angoisses, tout en offrant des moments de catharsis et de soulagement. Une stratégie d'atténuation consistait à tenir régulièrement des rencontres de groupe pour discuter des récits spécifiques, mettre en évidence des bonnes pratiques d’enseignement ou de la supervision, et de proposer d'autres considérations importantes nécessitant l'attention du groupe. Étonnement, il semble que les moments de réflexion et de rencontres de groupe ont été équilibrés dans le temps et l'espace, de sorte qu'une riche description des expériences des professeures a été documentée même dans les moments difficiles, produisant un effet de mise au travail chez les professeures concernées.
Conclusion
Les résultats de notre recherche peuvent apparaître surprenants pour des chercheurs, des professeurs et même des médecins habitués à des présentations formelles ancrées dans des logiques quantitatives dite basées sur les preuves. La surprise et l’étonnement sont d’importants catalyseurs de changements et de transformation des pratiques qui peuvent mener à des remises en question capables de produire des changements signifiants et durables permettant d’adapter nos pratiques à des réalités changeantes et complexes. Toutes les surprises ne sont pas positives. L’avènement d’une pandémie dans nos cultures modernes est plutôt une « mauvaise surprise ». Cependant, parce que la pandémie a produit un effet de choc, elle a obligé nos milieux d’enseignement clinique à innover.
La réflexion critique est une dimension importante, non seulement pour s’améliorer, mais aussi et surtout pour permettre de développer des approches créatives et engagées à transformer la pratique. Aussi, fort de cette expérience enrichissante à plusieurs niveaux, nous trouvons pertinent de terminer en n’hésitant pas à recommander à la réflexion collective l’ouverture, à l’intérieur même de nos GMF-U, d’espaces de partage, de discussions, de débats capables de favoriser la vulgarisation du savoir scientifique, capable de rejoindre les préoccupations concrètes des enseignants et capable d’alimenter la recherche à partir des préoccupations issues du terrain. Une telle ouverture pourrait-elle nous aider à être plus attentifs à l’humain derrière le soignant; celui qui est affecté dans sa vie intime et quotidienne par le contexte actuel et qui doit continuer de transmettre, même dans ce contexte difficile, le savoir et l’art de la médecine.
Remerciements
Les auteurs remercient Mathilde Savard (auxiliaire de recherche) pour sa contribution à la collecte de données.
Contributions
Tous les auteurs ont contribué à la conception de l'étude; à la collecte de données, à l'analyse et à l'interprétation; et à la préparation du manuscrit.
References
- 1.D’Eon M, Ellaway R, Martimianakis M, Dubé T.. Medical education post COVID-19. Canadian Science Policy Centre. Apr 30, 2020. Available from https://sciencepolicy.ca/news/medical-education-post-covid-19 [Accessed on Oct 8, 2021].
- 2.Lucey CR, Johnston SC. The transformational effects of COVID-19 on medical education. JAMA, 2020; 324(11), 1033-1034. 10.1001/jama.2020.14136 [DOI] [PubMed] [Google Scholar]
- 3.Rose S. Medical student education in the time of COVID-19. JAMA, 2020;323(21), 2131–2132. 10.1001/jama.2020.5227 [DOI] [PubMed] [Google Scholar]
- 4.Wooltorton E, Seale E, Lewis D. et al. Rapid, collaborative generation and review of COVID-19 pandemic-specific competencies for family medicine residency training. Can. Med. Ed. Journal, 2020;11(5): e50-e55. 10.36834/cmej.70254 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Fashner J, Espinoza A, Mainous Iii AG. COVID-19 disruption to family medicine residency curriculum: results from a 2020 US programme directors survey. Fam Med. 2021; 9(3), e1144. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Goldhamer ME, Pusic MV, Co JP, Weinstein DF. Can COVID catalyze an educational transformation? Competency-based advancement in a crisis. N Engl J Med, 2020; 383(11), 1003-1005. 10.1056/NEJMp2018570 [DOI] [PubMed] [Google Scholar]
- 7.McCarthy C, Carayannopoulos K, Walton JM. COVID-19 and changes to postgraduate medical education in Canada CMAJ, 2020; 192(35), e1018-e1020. 10.1503/cmaj.200882 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.St-Onge C, Lakhal S, Ouellet K, Dubé T, Marceau M. COVID-19 as the tipping point for integrating e-assessment in higher education practices. Br J Educ Technol. 2021; 00, 1–18. 10.1111/bjet.13169 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Farrell L, Bourgeois-Law G, Regehr G, Ajjawi R. Autoethnography: introducing ‘I’ into medical education research. Med Ed, 2015; 49(10), 974-982. 10.1111/medu.12761 [DOI] [PubMed] [Google Scholar]
- 10.Varpio L, Bell R, Hollingworth G. et al. Is transferring an educational innovation actually a process of transformation? Adv in Health Sci Educ, 2012; 17, 357-367. 10.1007/s10459-011-9313-4 [DOI] [PubMed] [Google Scholar]
- 11.Duarte FP. Using autoethnography in the scholarship of teaching and learning: reflective practice from ‘the other side of the mirror.’ IJ-SoTL, 2007;1(2), Article 21. 10.20429/ijsotl.2007.010221 [DOI] [Google Scholar]
- 12.Anderson L, Glass-Coffin B. I learn by going: autoethnographic modes of inquiry. In: Jones SH, Adams T, Ellis C, eds. Handbook of autoethnography 2016; pp. 57-83. New York, NY: Routledge. [Google Scholar]
- 13.Chang H. Autoethnography. In Autoethnography as method 2008; pp. 43-57. Walnut Creek, CA: Left Coast Press. [Google Scholar]
- 14.Reeves S, Peller J, Goldman J, Kitto S. Ethnography in qualitative educational research: AMEE Guide No. 80. Med Teach, 2013; 35(8), e1365-79. 10.3109/0142159X.2013.804977 [DOI] [PubMed] [Google Scholar]
- 15.Wall S. Easier said than done: writing an autoethnography. Intern J Qual Meth, 2008;7, 38-53. 10.1177/160940690800700103 [DOI] [Google Scholar]
- 16.Gallagher C. The founding act, the cartel and the riddle of the plus one. In The Lacan Tradition 2018; pp. 75-91). Routledge. [Google Scholar]
- 17.Haidet P, Hatem DS, Fecile ML., et al. The role of relationships in the professional formation of physicians: case report and illustration of an elicitation technique. Patient Education and Counseling, 2008; 72, 382-387. 10.1016/j.pec.2008.05.016 [DOI] [PubMed] [Google Scholar]
- 18.Howell SL, Coates CJ. Utilizing narrative inquiry to evaluate a nursing doctorate program professional residency. J Profess Nurs, 1997;13, 110-123. 10.1016/S8755-7223(97)80011-7 [DOI] [PubMed] [Google Scholar]
- 19.Roberts M. Balint groups: a tool for personal and professional resilience. Can Fam Phys, 2012;58(3), 245-245. [PMC free article] [PubMed] [Google Scholar]
- 20.Hutchings P, Huber M, Ciccone A. the scholarship of teaching and learning reconsidered. San Francisco: Jossey-Bass. 2011. [Google Scholar]
- 21.Leite H, R. Hodgkinson I, Gruber T. New development: «Healing at a distance»–telemedicine and COVID-19. Public Money & Management, 2020; 40(6), 483-485. 10.1080/09540962.2020.1748855 [DOI] [Google Scholar]
- 22.Smith A, Thomas E, L Snoswell C, et al. Telehealth for global emergencies: implications for coronavirus disease 2019 (COVID-19), J Telemed Telecare, 2019;0, 1-5. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 23.Glazier RH, Green ME, Wu FC, et al. Shifts in office and virtual primary care during the early COVID-19 pandemic in Ontario, Canada. CMAJ, 2021; 193(6), e200-e210. 10.1503/cmaj.202303 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 24.Rosen CB, Joffe S, Kelz RR. COVID-19 moves medicine into a virtual space: a paradigm shift from touch to talk to establish trust. Annals of Surgery, 2020; 272(2), e159–e160. 10.1097/SLA.0000000000004098 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 25.Rubin R. COVID-19’s crushing effects on medical practices, some of which might not survive. JAMA, 2020; 324(4), 321–323. 10.1001/jama.2020.11254 [DOI] [PubMed] [Google Scholar]
- 26.Kaplan B. Revisiting health information technology ethical, legal, and social issues and evaluation: telehealth/telemedicine and COVID-19. Intern j med inform, 2020; 143, 104239. 10.1016/j.ijmedinf.2020.104239 [DOI] [PMC free article] [PubMed] [Google Scholar]
- 27.Weiner M, Biondich P. The influence of information technology on patient-physician relationships. J gen inter med, 2006;21 Suppl 1(Suppl 1), S35–S39. 10.1111/j.1525-1497.2006.00307.x [DOI] [PMC free article] [PubMed] [Google Scholar]
- 28.Charon R. Narrative medicine: a model for empathy, reflection, profession, and trust. JAMA, 2001; 286(15), 1897-1902. 10.1001/jama.286.15.1897 [DOI] [PubMed] [Google Scholar]
- 29.Charon R. What to do with stories: the sciences of narrative medicine. Can fam phys, 2007; 53(8), 1265-1267. [PMC free article] [PubMed] [Google Scholar]
- 30.Gawande A, author. (2014). Being mortal: Medicine and what matters in the end. New York: Metropolitan Books, Henry Holt and Company, [Google Scholar]
- 31.deLima TJ. Pandemic as teacher-forcing clinicians to inhabit the experience of serious illness. N Engl J Med, 2020; 383(4), 306-307. 10.1056/NEJMp2015024 [DOI] [PubMed] [Google Scholar]


