Abstract
Die Kontroverse um das Thema Beatmung bei vorliegender „coronavirus disease 2019“ (COVID-19) hält an. Zu Beginn der Pandemie wurde postuliert, dass die hohe Letalität auf den Intensivstationen möglicherweise auf eine zu frühe Intubation zurückzuführen sei. Im Verlauf der Pandemie änderten sich die Empfehlungen der Fachgesellschaften, und die Häufigkeit der Anwendung von nichtinvasiver respiratorischer Unterstützung (NIRS) nahm zu. Weiterhin fehlen große Studien zur optimalen Beatmung von COVID-19-Patienten. Der vorliegende Übersichtsbeitrag fasst die pathophysiologischen Grundlagen, den aktuellen Stand der Wissenschaft und die Auswirkungen der unterschiedlichen Behandlungsmodalitäten auf das Outcome zusammen.
Schlüsselwörter: Akutes Atemnotsyndrom, Invasive Beatmung, Nichtinvasive Beatmung, Bauchlagerung, Intensivbehandlung
Abstract
The controversy surrounding ventilation in coronavirus disease 2019 (COVID-19) continues. Early in the pandemic it was postulated that the high intensive care unit (ICU) mortality may have been due to too early intubation. As the pandemic progressed recommendations changed and the use of noninvasive respiratory support (NIRS) increased; however, this did not result in a clear reduction in ICU mortality. Furthermore, large studies on optimal ventilation in COVID-19 are lacking. This review article summarizes the pathophysiological basis, the current state of the science and the impact of different treatment modalities on the outcome. Potential factors that could undermine the benefits of noninvasive respiratory support are discussed. The authors attempt to provide guidance in answering the difficult question of when is the right time to intubate?
Keywords: Acute respiratory distress syndrome, Invasive ventilation, Non-invasive ventilation, Prone position, Critical care
Ist das COVID-19-ARDS ein anderes ARDS?
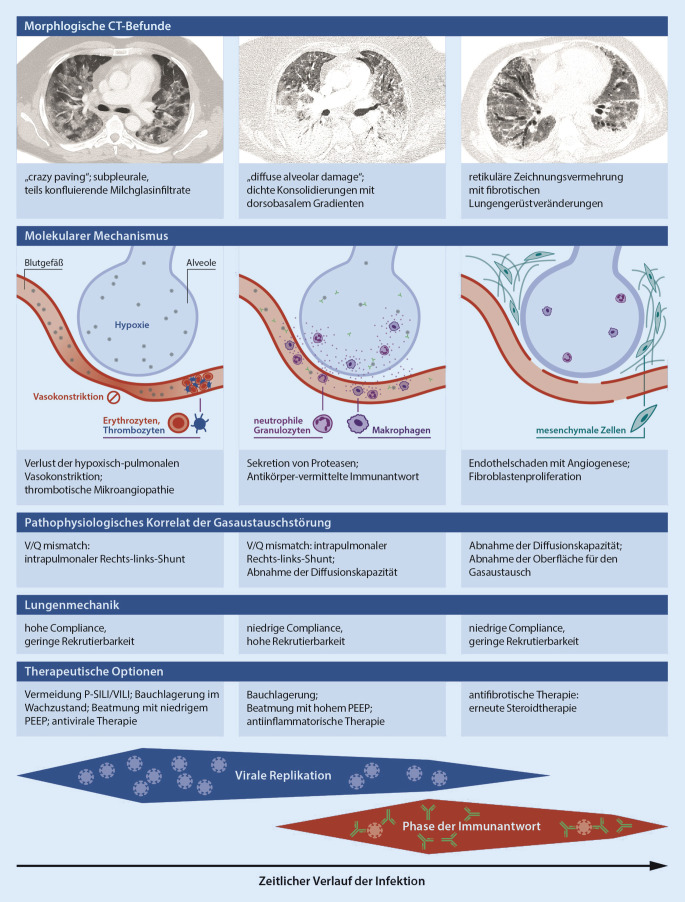
Zu Beginn der Pandemie kam die Diskussion auf, ob es sich beim COVID-19-Atemnotsyndrom (ARDS) um ein ARDS handele, das sich vom „herkömmlichen“ ARDS unterscheide [1]. Gattinoni et al. beschrieben, dass die Lungen von COVID-19-Patienten bei noch erhaltener Lungen-Compliance bereits ausgeprägte Oxygenierungsstörungen aufwiesen. Die Autoren nannten diese frühe Form des COVID-19-ARDS die L‑Form (für „low elastance, low lung weight, low recruitability“, [2]). In dieser Phase zeigten sich CT-morphologisch die für COVID-19 typischen subpleuralen Milchglastrübungen noch ohne dorsobasalen Gradienten [3]. Die Ursache für die Oxygenierungsstörung wurde auf vaskulärer Ebene vermutet, im Sinne einer Vasoplegie mit Verlust der hypoxisch-pulmonalen Vasokonstriktion und einer erhöhten Rechts-links-Shunt-Fraktion [4]. Die ausgeprägte Endothelaffektion bei COVID-19-Patienten, mit häufig auftretenden venösen und arteriellen thrombembolischen Ereignissen sowie Mikroangiopathien in der pulmonalen Strombahn, ist mittlerweile hinreichend belegt [5, 6]. Im weiteren Verlauf könne sich die sog. H‑Form entwickeln (für „high elastance, high lung weight, high recruitability“), die mit einer niedrigen Lungen-Compliance atemmechanisch dem klassischen ARDS entspricht [2]. Diese Beobachtung fußte auf einer Studie an nur 32 Patienten und wurde dafür kritisiert [1]. Mit Veröffentlichung der großen Kohortenstudien [7–10], die Daten von fast 7000 Patienten enthielten, blieb von dem Konstrukt des „anderen ARDS“ zunächst nicht mehr viel übrig. Beschrieben wurde v. a. eine ausgeprägte Heterogenität im Hinblick auf die Lungen-Compliance, die sich insgesamt jedoch nicht signifikant von der des Non-COVID-ARDS unterschied.
Ergebnisse neuerer Studien legen nahe, dass es sich beim COVID-19-ARDS um eine Erkrankung handelt, die in unterschiedlichen Phasen verläuft und sich somit in zeitlicher Betrachtung durchaus vom klassischen ARDS unterscheidet. Bei 135 Patienten zeigte sich in einer Propensity-Match-Analyse, dass die Lungen-Compliance mit Beginn des COVID-19-ARDS signifikant höher war als beim klassischen ARDS-Patienten, sich dieser Unterschied aber im Krankheitsverlauf verlor [11]. Diese Interpretation deckt sich, nach Ansicht der Autoren, mit der Realität im klinischen Alltag. Zwar sind die COVID-19-Patienten in ihrer Oxygenierungsleistung häufig bereits deutlich eingeschränkt, lassen sich aber aufgrund ihrer atemmechanisch „weichen“ Lungen problemlos lungenprotektiv beatmen. Aus diesem Phänotyp kann sich das Krankheitsbild aggravieren, mit dichten Infiltraten und dorsobasalem Gradienten. Besonders beim schweren COVID-19-ARDS stellt sich im späten Krankheitsverlauf eine Neigung zu ausgeprägten Fibrosierungen ein [12]; diese sind möglicherweise einer erneuten Steroidtherapie zugänglich [13]. Eine schematische, vereinfachte Darstellung der unterschiedlichen Phänotypen des COVID-19-ARDS zeigt Abb. 1.
Nichtinvasive respiratorische Unterstützung
Als Überbegriff für die assistierte Spontanatmung wird in diesem Beitrag und auch in der internationalen Literatur „nichtinvasive respiratorische Unterstützung/nichtinvasiver respiratorischer Support“ (NIRS) verwendet. Dieser umfasst die nasale High-Flow-Nasula-Cannula(HFNC)-Therapie, die Beatmung mithilfe des „continuous positive airway pressure“ (CPAP) und die nichtinvasive Beatmung (NIV). Die Definitionen der unterschiedlichen nichtinvasiven Verfahren enthält Tab. 1.
| Nichtinvasiver respiratorischer Support (NIRS)a | Überbegriff für assistierte Spontanatmung ohne invasiven Atemwegszugang in Abgrenzung zur invasiven Beatmung mithilfe eines Tubus oder einer Trachealkanüle |
| Continuous positive airway pressure (CPAP) | Spontanatmung über ein positives Druckniveau (PEEP), über Helm oder Maske |
| Nichtinvasive Beatmung (NIV) | Spontanatmung über ein positives Druckniveau (PEEP) in Kombination mit einer inspiratorischen Druckunterstützung, über Helm oder Maske |
| High-Flow Nasal Cannula (HFNC) | Applikation eines Sauerstoff-Gas-Gemisches über eine spezielle Nasensonde mit einem Gasfluss (Flow) zwischen 15 und 60 l/min |
Weitere Abkürzungserklärungen s. Abkürzungsverzeichnis
aNIRS wird als Überbegriff für die unterschiedlichen Formen der assistierten Spontanatmung wie CPAP, NIV und HFNC verwendet
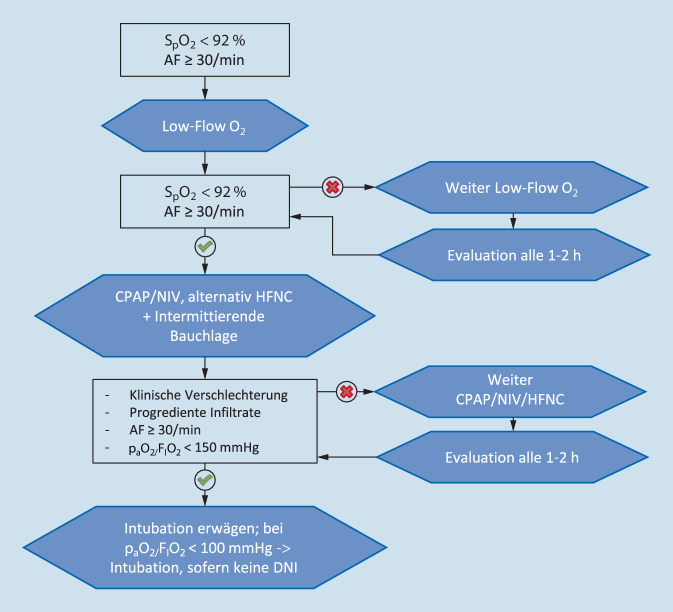
Der NIRS bietet zweifelsfrei viele Vorteile gegenüber der invasiven Beatmung, allem voraus die Möglichkeit des Spontanmotorikerhalts mit Vermeidung einer Inaktivitätsatrophie der Muskulatur. Die Empfehlungen zur intensivmedizinischen Therapie von Patienten mit COVID-19 in ihrer ersten Version aus dem März 2020 stellten dennoch aufgrund des möglichen Infektionsrisikos für medizinisches Personal durch eine Aerosoldispersion eine zurückhaltende Indikation für NIRS [15]. Nach zahlreichen Studien zum Thema [16] lässt sich mittlerweile zusammenfassend sagen, dass sich das Infektionsrisiko durch eine adäquate Umsetzung von Schutzmaßnahmen so gut kontrollieren lässt, dass ein Vorenthalten des NIRS aus Gründen des Infektionsschutzes nicht mehr gerechtfertigt erscheint. Entsprechend empfiehlt die mittlerweile S3-Leitlinie in ihrer aktualisierten Version die Anwendung von NIRS bei Patienten mit COVID-19 und hypoxämischer Insuffizienz mit einem Oxygenierungsindex von 100–300 mm Hg [17]. Die Datenlage aus dem Non-COVID-Kollektiv unterstützt die Anwendung des NIRS in der milden bis moderaten akuten Hypoxämie (Oxygenierungsindex > 150 mm Hg), wohingegen die Studienlage bei der moderaten bis schweren Hypoxämie (Oxygenierungsindex ≤ 150 mm Hg) weniger eindeutig ist [18, 19].
Die Evidenz zum NIRS bei COVID-19 hat sich durch die bisher nur als Preprint veröffentlichte britische RECOVERY-Respiratory-Support-Studie erhöht; in dieser wurden über 1000 Patienten mit respiratorischer Insuffizienz multizentrisch in CPAP-, HFNC- oder eine Gruppe mit konventioneller Sauerstofftherapie randomisiert [20]. Der primäre Endpunkt (Notwendigkeit der Intubation oder Tod innerhalb von 30 Tagen) wurde in der CPAP-Gruppe signifikant seltener erreicht (36,3 % vs. 44,4 % in der Gruppe mit konventioneller Sauerstofftherapie). Dieser Effekt ließ sich für HFNC nicht zeigen. In einer weiteren Studie wurde die Anwendung von Helm-NIV mit HFNC bei Patienten mit COVID-19-ARDS verglichen. Es fand sich kein signifikanter Unterschied im Hinblick auf den primären Endpunkt, die Zahl an Tagen ohne respiratorische Unterstützung [21]. Es lohnt sich ein Blick auf die sekundären Outcome-Parameter, die Rate der Intubationen und die Zahl der Tage mit invasiver Beatmung, in denen die Helmgruppe signifikant besser abschnitt. Das bessere Abschneiden von CPAP gegenüber HFNC könnte mit der hier effektiveren Möglichkeit der PEEP-Applikation begründet werden. Hat HFNC bei COVID-19 somit ausgedient?
Im klinischen Alltag ist die wissenschaftliche Evidenz im Hinblick auf den NIRS nicht ausschließlich entscheidend. Zum einen muss die Auswahl des Verfahrens immer abhängig von der Toleranz des individuellen Patienten erfolgen. Zum anderen sind die unterschiedlichen Verfahren keinesfalls als konkurrierend zu betrachten, sondern als sich sinnvoll ergänzende nebeneinander in ein Konzept eingefügte Behandlungen: beispielsweise HFNC zum Essen, gefolgt von Masken-NIV im Rehastuhl und Helm-NIV während der Bauchlagerung. Aus Sicht der Autoren hat die HFNC-Beatmung trotz der genannten negativen Studienergebnisse somit keinesfalls ausgedient und findet sich auch weiterhin im Stufenschema der aktualisierten Leitlinie, mit jedoch nun einer Präferenz zugunsten von NIV gegenüber der HFNC-Beatmung bei Patienten mit progredienter respiratorischer Insuffizienz (Abb. 2; [17]). Unabhängig vom Verfahren muss ein engmaschiges Monitoring der Vitalparameter, und mindestens ebenso wichtig, ein klinisches Monitoring mit Fokus auf die Atemarbeit erfolgen. Tachypnoe, Dyspnoe, zunehmende Kontraktion der Atemmuskulatur und beispielsweise auch eine neurologische Verschlechterung können Prodrome einer respiratorischen Erschöpfung sein, die es durch rasche Intubation oder Verfahrenswechsel unbedingt zu vermeiden gilt. Ein Oxygenierungsindex < 100 mm Hg kann nur ein Richtwert zur Indikationsstellung zur Intubation sein [17].
Invasive Beatmung
In retrospektiven Kohortenstudien wurde untersucht, wie Patienten mit COVID-19 invasiv beatmet wurden. Grasselli et al. analysierten in einem Scoping-Review die Beatmungsparameter innerhalb der ersten 24 h nach der Aufnahme auf die Intensivstation von über 14.000 Patienten aus 26 Studien und verglichen diese mit denen eines Non-COVID-19-ARDS-Kollektivs [23, 24]. Es zeigte sich, dass die COVID-19-Patienten im Vergleich zu den Patienten mit klassischem ARDS häufiger mit lungenprotektiven Tidalvolumina und höheren PEEP-Werten beatmet wurden sowie relaxiert und in die Bauchlage verbracht wurden. In Bezug auf die Compliance fand sich v. a. eine ausgeprägte Heterogenität. In einer niederländischen Observationsstudie bestätigte sich die Adhärenz der Behandler bezüglich der Kriterien zur lungenprotektiven Beatmung (niedrige Tidalvolumina, niedriger Driving Pressure [DP], häufige Anwendung der Bauchlagerung), bei jedoch sehr variablen PEEP-Werten zwischen 5 und 20 cm H2O, trotz insgesamt in diesem Studienkollektiv niedriger Compliance [10]. Hochwertige Evidenz zur invasiven Beatmung bei COVID-19 fehlt weiterhin. Daher wird empfohlen, bei beatmeten COVID-19-Patienten die bekannten Kriterien zur lungenprotektiven Beatmung anzuwenden (Tidalvolumen ≤ 6 ml/kg Standardkörpergewicht, Plateaudruck [pPlat] ≤ 30 cm H2O, [25]).
Die Übertragung der Leitlinienempfehlung für Non-COVID-19-Patienten zur PEEP-Einstellung nach der PEEP-Tabelle aus dem ARDS-Network [26] auf das COVID-19-ARDS gelingt nicht so leicht. Die klinische Erfahrung hat gezeigt, dass einige Patienten schlecht auf hohe PEEP-Werte ansprechen. Dies könnte die sehr variablen PEEP-Einstellungen in der niederländischen Studie erklären [10]. Daher empfiehlt die COVID-19-Leitlinie, den PEEP an die individuelle Situation des Patienten anzupassen. In der frühen Phase des ARDS, wenn eine geringe Rekrutierbarkeit aufgrund fehlender Konsolidierungen und noch guter Compliance angenommen wird, können niedrigere PEEP-Werten angewandt werden [17]. Aus Sicht der Autoren ist eine individualisierte Beatmungseinstellung mit PEEP-Titration unter Berücksichtigung atemmechanischer Parameter aber auch der CT-Morphologie sowie des Lungenultraschalls essenziell. Es wird diskutiert, ob bei Vorhandensein eines hyperkapnischen respiratorischen Versagens höhere Tidalvolumina (z. B. 7–9 ml/kgKG) zur effektiveren Decarboxylierung akzeptiert werden können, wenn DP und pPlat lungenprotektiv eingehalten werden können [27]. Sollte das Konzept der permissiven Hyperkapnie allein nicht ausreichen, scheint dieser Ansatz zumindest in der frühen Phase des COVID-19-ARDS denkbar, da der protektive Effekt kleiner Tidalvolumina möglicherweise auf der Vermeidung eines hohen DP basiert [28].
Einfluss der veränderten Beatmungsstrategien auf die Letalität
Die Anpassungen der Empfehlungen zur Beatmung führten deutschlandweit und auch international zu einer flächendeckenden Verbreitung von NIRS bei COVID-19-Patienten. Diese Änderung im Management zeigt noch keinen einheitlichen Effekt auf die Letalität.
In einer brasilianischen Studie wurden Behandlungstrends und Letalitätsdaten von 13.301 COVID-19-Patienten aus 42 Krankenhäusern analysiert [29]. Im Verlauf der Pandemie war eine deutliche Abnahme der 60-Tage-Letalität der Intensivpatienten von 17 % auf 9,6 % zu verzeichnen, parallel dazu eine Zunahme der Anwendungen des NIRS von 8 % auf 25 %. Die vermehrte Anwendung des NIRS war nach Risikoadjustierung unabhängig mit einem verbesserten Überleben assoziiert. Ein Einfluss der Überlastung des brasilianischen Gesundheitssystems zu Beginn der Pandemie in Südamerika auf dieses Ergebnis kann nicht ausgeschlossen werden.
Umso wertvoller sind Daten aus Deutschland, wo das Gesundheitssystem zwar zwischenzeitlich belastet, aber zu keinem Zeitpunkt überlastet war. Der Effekt der Überlastung der Gesundheitssystems mit möglichen Auswirkungen auf die Letalität muss daher bei deutschen Analysen nicht mitberücksichtigt werden. Karagiannidis et al. analysierten die AOK-Daten aus Deutschland bezüglich Veränderungen in der Beatmungspraxis zwischen der ersten und der zweiten Welle sowie daraus resultierenden Letalitätsunterschieden [30]. Die Rate der invasiven Beatmung sank im Rahmen der zweiten Welle deutlich von 75 % auf 39 %. Der Anteil der NIV-beatmeten Patienten erhöhte sich entsprechend von 10 % auf 29 %. Dadurch kam es zwar zur Abnahme der Krankenhausverweildauer um 4 Tage und der invasiven Beatmungsdauer von 11,6 auf 7,6 Tage. Die Letalität auf den Intensivstationen insgesamt blieb jedoch unverändert (51 % vs. 53 %). Die Patienten, die mit alleiniger NIV-Beatmung erfolgreich behandelt werden konnten, hatten eine reduzierte Letalität von 39 %. Besonders eindrücklich war jedoch die hohe Letalität der Patienten, die im Verlauf nach einer NIV-Therapie intubationspflichtig wurden. Die Letalität stieg mit der Dauer der NIV-Therapie stetig an und betrug bei einem späten NIV-Versagen nach über 4 Tagen über 75 %. Die Autoren folgerten, dass die NIV-Therapie zwar die Oxygenierungsleistung der Lungen verbessern kann, jedoch nur dann zu einer Verringerung der Letalität führt, wenn sich der Zustand der Patienten unter NIV-Therapie rasch bessert. Daher sollte der NIRS nur unter engmaschigem Monitoring und unter 24-stündiger Intubationsbereitschaft erfolgen.
Patient self-inflicted lung injury
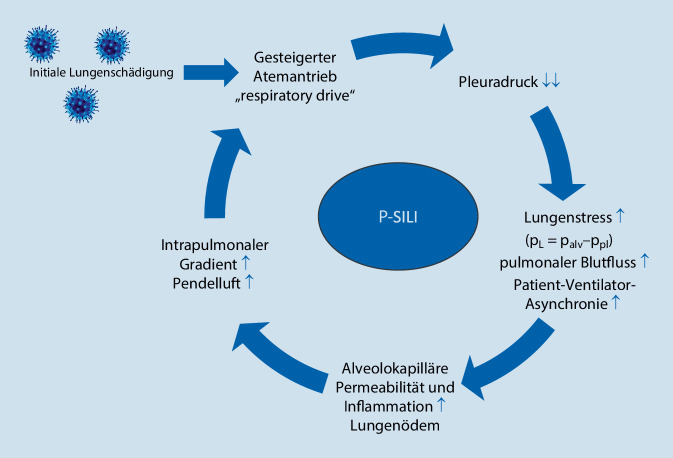
Einen möglichen Erklärungsansatz für den beobachteten Letalitätsanstieg beim späten NIRS-Versagen könnte das Konzept der P‑SILI liefern. Hierbei handelt es sich um ein pathophysiologisches Konstrukt, das bereits vor COVID-19 Gegenstand der Forschung war [31] und im Zusammenhang mit NIRS bei COVID-19 zunehmend in den Fokus der Diskussion rückte.
Durch den inflammatorischen Reiz der geschädigten Lungen erhöht sich der Atemantrieb, insbesondere zu Beginn des Atemzyklus [32]. Zusätzlich ist die physiologische Hemmung des Atemantriebs durch Rückkopplung über Dehnungsrezeptoren in atelektatischen Lungenbereichen gestört. Bei der unterstützten Spontanatmung kann der transpulmonale Druck aufgrund der Reduktion des Pleuradrucks, kombiniert mit der Druckkonstanz der Beatmung, auf einen kritischen Wert ansteigen, resultierend in Lungenstress mit erhöhter Gefäßpermeabilität und lokaler Inflammation, v. a. in den nichtabhängigen Lungenbereichen. Insbesondere beim Vorliegen eines dorsobasalen Gradienten kommt es in den ventralen Lungenbereichen zu einer geringeren Erniedrigung des Pleuradrucks mit Aggravation eines intrapulmonalen Gradienten und dadurch entstehender Pendelluft [33]. Zusätzlich führt der erhöhte transpulmonale Druck zum Anstieg des transvaskulären Drucks, was die Ausbildung von Ödemen noch verstärkt. Insgesamt kommt es somit zu einem Fortschreiten der Lungenschädigung mit Entwicklung eines Circulus vitiosus – übertragen auf die eingangs vorgestellten 2 Typen des COVID-19-ARDS zur Progression vom L‑Typ zum H‑Typ (Abb. 3).
Zur Diagnose und zum Monitoring des P‑SILI wäre somit die Messung des transpulmonalen Drucks ideal. Da diese im klinischen Alltag nicht flächendeckend verfügbar und insbesondere bei spontan atmenden Patienten mit Atemstress auch schwer realisierbar ist, plädieren die Autoren für ein klinisches Monitoring mit Fokus auf Atemantrieb und Atemanstrengung. Mögliche NIRS-Strategien zur Vermeidung eines P‑SILI sind u. a.:
Reduktion nichtventilierter Lungenanteile durch eine ideale PEEP-Einstellung,
Bauchlagerung im Wachzustand (s. unten),
Reduktion des Atemantriebs durch eine leichte Sedierung sowie
Vermeidung einer Asynchronität mit der Beatmungsmaschine durch die optimierte Einstellung der Beatmungsparameter, möglicherweise mit verlängerter Druckanstiegszeit und niedriger Druckunterstützung zur Vermeidung einer Überassistenz der Atemmuskulatur.
Allein zur Vermeidung eines P‑SILI kann aufgrund der fehlenden Evidenz keine Indikation zur Intubation hergeleitet werden. Dennoch können die Awareness für das Konzept und der klinische Fokus auf den Atemantrieb bei der komplexen Entscheidungsfindung, wann das NIRS-Konzept für den individuellen Patienten ausgereizt ist und der Zeitpunkt zur Intubation gekommen ist, hilfreich sein.
„Awake proning“: die Lösung?
Auch unter dem Aspekt der Vermeidung eines P‑SILI ist v. a. die Bauchlagerung im Wachzustand bei COVID-19-Patienten eine vielversprechende Maßnahme. Die bekannten positiven physiologischen Effekte der Bauchlagerung beim beatmeten ARDS-Patienten [34, 35] führten dazu, dass die Bauchlagerung auch beim COVID-19-ARDS zur unverzichtbaren Standardtherapie gehört. Zusätzlich ist beim wachen Patienten die in Bauchlagerung reduzierte Thoraxwand-Compliance mit daraus resultierender homogenerer Ventilationsverteilung sowie Reduktion von Lungenstress und Pendelluft möglicherweise von Vorteil [36]. Zudem könnte eine durch die Bauchlagerung gebesserte Oxygenierung den Atemantrieb reduzieren und den beschriebenen Circulus vitiosus durchbrechen. Verschiedene kleinere Studien konnten zeigen, dass die Bauchlagerung im Wachzustand bei COVID-19-Patienten sicher möglich ist und sich die Oxygenierung häufig verbessert [35]. Dies gilt insbesondere, wenn diese früh und in Ergänzung zum NIRS durchgeführt wird. Eine aktuelle Metaanalyse, die fast 3000 Patienten berücksichtigte, bestätigte den positiven Effekt der Bauchlagerung im Wachzustand auf die Oxygenierung, jedoch ohne die Rate der sekundären Intubationen und die Letalität zu senken [37]. Mit Veröffentlichung eines multizentrischen Meta-Trial, in dem über 1000 Patienten in HFNC-Therapie-Gruppen mit oder ohne Bauchlagerung randomisiert wurden, zeigte sich ein Effekt auf die Vermeidung von Intubationen in der Interventionsgruppe [38], sodass die aktualisierte Leitlinie nun eine generelle Empfehlung für die Durchführung der kostengünstig und sicher umsetzbaren Bauchlagerung im Wachzustand enthält [17]; diese ist im klinischen Alltag längst angekommen.
Fazit für die Praxis
Der nichtinvasive respiratorische Support (NIRS) hat die Behandlungsoptionen bei Patienten mit respiratorischer Insuffizienz bei vorliegender Coronavirus disease 2019 (COVID-19) wertvoll erweitert, auch wenn ein Letalitätsvorteil im Gesamtkollektiv der Intensivpatienten bisher nicht eindeutig gezeigt werden konnte.
Er bietet zweifelsfrei zahlreiche Vorteile, v. a. die Vermeidung einer Inaktivitätsatrophie der Muskulatur durch Erhaltung der Spontanmotorik.
Wichtig ist es, den Zeitpunkt der Intubation nicht zu verpassen, da das späte NIRS-Versagen mit einer exorbitant hohen Letalität vergesellschaftet ist.
Da es sich bei der Patient self-inflicted lung injury (P-SILI) nach wie vor um ein pathophysiologisches Konzept handelt, dessen Existenz in klinischen Studien bisher nicht bewiesen wurde, scheint eine Intubation allein aufgrund dieses Konzepts aktuell nicht gerechtfertigt.
Der Entscheidungsprozess, wann der Zeitpunkt zur Intubation gekommen ist, bleibt komplex. Verschiedene Faktoren, wie das engmaschige klinische Monitoring bezüglich Zeichen der erhöhten Atemarbeit mit drohender respiratorischer Erschöpfung, die bildgebende Untersuchung mithilfe von CT und Lungensonographie zur Einschätzung einer möglichen Rekrutierbarkeit sowie der Verlaufsparameter wie eine sich verschlechternde Compliance oder das Nichtansprechen auf den NIRS, müssen berücksichtigt werden. Oder, um den Intensivmediziner Martin Tobin zu zitieren, der in einem Editorial für das European Respiratory Journal moniert, dass nicht alle Fragen mit randomisierten Studien beantwortet werden können [39]: „Use of CPAP is a clinical art: an experienced physician enacts multiple and rapid adjustments at the bedside depending on patient response. Refinements involve trial and error, combined with improvisation (as with jazz).“
Abkürzungen
- AF
Atemfrequenz
- AOK
Allgemeine Ortskrankenkasse
- ARDS
„Acute respiratory distress syndrome“ (akutes Atemnotsyndrom)
- BMI
Body-Mass-Index
- CPAP
„Continuous positive airway pressure“
- COVID
„Coronavirus disease“
- DNI
Do not intubate
- DP
„Driving pressure“
- FIO2
Inspiratorische Sauerstofffraktion
- HFNC
„High-flow nasal cannula“
- LMU
Ludwig-Maximilians-Universität
- NIRS
Nichtinvasiver respiratorischer Support
- NIV
„Noninvasive ventilation“ (nichtinvasive Beatmung)
- palv
Alveolardruck
- pL
Transpulmonaler Druck
- ppl
Pleuradruck
- pPlat
Plateaudruck
- paO2
Arterieller Sauerstoffpartialdruck
- P‑SILI
„Patient self-inflicted lung injury“
- PEEP
„Positive end-expiratory pressure“
- SpO2
Pulsoxymetrisch gemessene Sauerstoffsättigung
- VILI
„Ventilator-induced lung injury“
- V/Q
Verhältnis von Ventilation zu Perfusion
Einhaltung ethischer Richtlinien
Interessenkonflikt
I. Schroeder, M. Irlbeck und M. Zoller geben an, dass kein Interessenkonflikt besteht.
Für diesen Beitrag wurden von den Autoren keine Studien an Menschen oder Tieren durchgeführt. Für die aufgeführten Studien gelten die jeweils dort angegebenen ethischen Richtlinien.
Footnotes

QR-Code scannen & Beitrag online lesen
Die Originalversion des Beitrages wurde überarbeitet:
Die Literatur wurde um folgende Einträge ergänzt:
5. Ackermann, M., Verleden, S.E., Kuehnel, M. et al. Pulmonary Vascular Endothelialitis, Thrombosis, and Angiogenesis in Covid-19 N Engl J Med 2020; 383:120-128 DOI: 10.1056/NEJMoa2015432
6. Perico, L., Benigni, A., Casiraghi, F. et al. Immunity, endothelial injury and complement-induced coagulopathy in COVID-19. Nat Rev Nephrol 17, 46–64 (2021). https://doi.org/10.1038/s41581-020-00357-4
16. Chou R, Dana T, Selph S, Totten AM, Buckley DI, Fu R. Update Alert 9: Epidemiology of and Risk Factors for Coronavirus Infection in Health Care Workers. Ann Intern Med. 2021 Jul;174(7):W63-W64. doi: 10.7326/L21-0302. Epub 2021 Jun 1. PMID: 34058107; PMCID: PMC8252021.
21. Grieco DL, Menga LS, Cesarano M, et al. Effect of Helmet Noninvasive Ventilation vs High-Flow Nasal Oxygen on Days Free of Respiratory Support in Patients With COVID-19 and Moderate to Severe Hypoxemic Respiratory Failure: The HENIVOT Randomized Clinical Trial. JAMA. 2021;325(17):1731–1743. doi:10.1001/jama.2021.4682
Des Weiteren wurde in der Abbildungslegende von Abb. 3 Adaptiert nach Karagiannidis [31]) zu Adaptiert nach Brochard [31]) geändert.
Change history
7/12/2022
Zu diesem Beitrag wurde ein Erratum veröffentlicht: 10.1007/s00101-022-01132-9
Literatur
- 1.Gattinoni L, Coppola S, Cressoni M, Busana M, Rossi S, Chiumello D. COVID-19 does not lead to a “typical” acute respiratory distress syndrome. Am J Respir Crit Care Med. 2020;201(10):1299–1300. doi: 10.1164/rccm.202003-0817LE. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Gattinoni L, Chiumello D, Caironi P, Busana M, Romitti F, Brazzi L, et al. COVID-19 pneumonia: different respiratory treatments for different phenotypes? Intensive Care Med. 2020;46(6):1099–1102. doi: 10.1007/s00134-020-06033-2. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.Chiumello D, Busana M, Coppola S, Romitti F, Formenti P, Bonifazi M, et al. Physiological and quantitative CT-scan characterization of COVID-19 and typical ARDS: a matched cohort study. Intensive Care Med. 2020;46(12):2187–2196. doi: 10.1007/s00134-020-06281-2. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.Lang M, Som A, Mendoza DP, Flores EJ, Reid N, Carey D, et al. Hypoxaemia related to COVID-19: vascular and perfusion abnormalities on dual-energy CT. Lancet Infect Dis. 2020;20(12):1365–1366. doi: 10.1016/S1473-3099(20)30367-4. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Ackermann M, Verleden SE, Kuehnel M, et al. Pulmonary vascular endothelialitis, thrombosis, and angiogenesis in COVID-19. N Engl J Med. 2020;383:120–128. doi: 10.1056/NEJMoa2015432. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Perico L, Benigni A, Casiraghi F, et al. Immunity, endothelial injury and complement-induced coagulopathy in COVID-19. Nat Rev Nephrol. 2021;17:46–64. doi: 10.1038/s41581-020-00357-4. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.Network C-IGobotR, the C-ICUI Clinical characteristics and day-90 outcomes of 4244 critically ill adults with COVID-19: a prospective cohort study. Intensive Care Med. 2021;47(1):60–73. doi: 10.1007/s00134-020-06294-x. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.Ferrando C, Suarez-Sipmann F, Mellado-Artigas R, Hernandez M, Gea A, Arruti E, et al. Clinical features, ventilatory management, and outcome of ARDS caused by COVID-19 are similar to other causes of ARDS. Intensive Care Med. 2020;46(12):2200–2211. doi: 10.1007/s00134-020-06192-2. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Cummings MJ, Baldwin MR, Abrams D, Jacobson SD, Meyer BJ, Balough EM, et al. Epidemiology, clinical course, and outcomes of critically ill adults with COVID-19 in New York City: a prospective cohort study. Lancet. 2020;395(10239):1763–1770. doi: 10.1016/S0140-6736(20)31189-2. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.Botta M, Tsonas AM, Pillay J, Boers LS, Algera AG, Bos LDJ, et al. Ventilation management and clinical outcomes in invasively ventilated patients with COVID-19 (PRoVENT-COVID): a national, multicentre, observational cohort study. Lancet Respir Med. 2021;9(2):139–148. doi: 10.1016/S2213-2600(20)30459-8. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.Beloncle F, Studer A, Seegers V, Richard JC, Desprez C, Fage N, et al. Longitudinal changes in compliance, oxygenation and ventilatory ratio in COVID-19 versus non-COVID-19 pulmonary acute respiratory distress syndrome. Crit Care. 2021;25(1):248. doi: 10.1186/s13054-021-03665-8. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.George PM, Wells AU, Jenkins RG. Pulmonary fibrosis and COVID-19: the potential role for antifibrotic therapy. Lancet Respir Med. 2020;8(8):807–815. doi: 10.1016/S2213-2600(20)30225-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 13.Arabi YM, Chrousos GP, Meduri GU. The ten reasons why corticosteroid therapy reduces mortality in severe COVID-19. Intensive Care Med. 2020;46(11):2067–2070. doi: 10.1007/s00134-020-06223-y. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.Tonelli R, Marchioni A, Tabbi L, Fantini R, Busani S, Castaniere I, et al. Spontaneous breathing and evolving phenotypes of lung damage in patients with COVID-19: review of current evidence and forecast of a new scenario. J Clin Med. 2021 doi: 10.3390/jcm10050975. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 15.Kluge S, Janssens U, Welte T, Weber-Carstens S, Marx G, Karagiannidis C. Recommendations for critically ill patients with COVID-19. Med Klin Intensivmed Notfmed. 2020;115(3):175–177. doi: 10.1007/s00063-020-00674-3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 16.Chou R, Dana T, Selph S, Totten AM, Buckley DI, Fu R. Update Alert 9: Epidemiology of and risk factors for coronavirus infection in health care workers. Ann Intern Med. 2021;174(7):W63–W64. doi: 10.7326/L21-0302. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 17.Kluge S, Malin JJ, Fichtner F, Muller OJ, Skoetz N, Karagiannidis C, et al. Clinical practice guideline: recommendations on the in-hospital treatment of patients with COVID-19. Dtsch Arztebl Int. 2021 doi: 10.3238/arztebl.m2021.0374. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 18.Frat JP, Thille AW, Mercat A, Girault C, Ragot S, Perbet S, et al. High-flow oxygen through nasal cannula in acute hypoxemic respiratory failure. N Engl J Med. 2015;372(23):2185–2196. doi: 10.1056/NEJMoa1503326. [DOI] [PubMed] [Google Scholar]
- 19.Patel BK, Wolfe KS, Pohlman AS, Hall JB, Kress JP. Effect of noninvasive ventilation delivered by helmet vs face mask on the rate of endotracheal intubation in patients with acute respiratory distress syndrome: a randomized clinical trial. JAMA. 2016;315(22):2435–2441. doi: 10.1001/jama.2016.6338. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 20.Perkins GD. An adaptive randomized controlled trial of non-invasive respiratory strategies in acute respiratory failure patients with COVID-19. medRxiv. 2021 doi: 10.1101/2021.08.02.21261379. [DOI] [Google Scholar]
- 21.Grieco DL, Menga LS, Cesarano M, et al. Effect of helmet noninvasive ventilation vs high-flow nasal oxygen on days free of respiratory support in patients with COVID-19 and moderate to severe hypoxemic respiratory failure: the HENIVOT randomized clinical trial. JAMA. 2021;325(17):1731–1743. doi: 10.1001/jama.2021.4682. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 22.Pfeifer M, Ewig S, Voshaar T, Randerath W, Bauer T, Geiseler J, et al. Position paper for the state of the art application of respiratory support in patients with COVID-19—German respiratory society. Pneumologie. 2020;74(6):337–357. doi: 10.1055/a-1157-9976. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 23.Grasselli G, Cattaneo E, Florio G, Ippolito M, Zanella A, Cortegiani A, et al. Mechanical ventilation parameters in critically ill COVID-19 patients: a scoping review. Crit Care. 2021;25(1):115. doi: 10.1186/s13054-021-03536-2. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 24.Bellani G, Laffey JG, Pham T, Fan E, Brochard L, Esteban A, et al. Epidemiology, patterns of care, and mortality for patients with acute respiratory distress syndrome in intensive care units in 50 countries. JAMA. 2016;315(8):788–800. doi: 10.1001/jama.2016.0291. [DOI] [PubMed] [Google Scholar]
- 25.Fichtner F, Moerer O, Laudi S, Weber-Carstens S, Nothacker M, Kaisers U, et al. Mechanical ventilation and extracorporeal membrane oxygenation in acute respiratory insufficiency. Dtsch Arztebl Int. 2018;115(50):840–847. doi: 10.3238/arztebl.2018.0840. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 26.Brower RG, Lanken PN, MacIntyre N, Matthay MA, Morris A, Ancukiewicz M, et al. Higher versus lower positive end-expiratory pressures in patients with the acute respiratory distress syndrome. N Engl J Med. 2004;351(4):327–336. doi: 10.1056/NEJMoa032193. [DOI] [PubMed] [Google Scholar]
- 27.Liu X, Liu X, Xu Y, Xu Z, Huang Y, Chen S, et al. Ventilatory ratio in hypercapnic mechanically ventilated patients with COVID-19-associated acute respiratory distress syndrome. Am J Respir Crit Care Med. 2020;201(10):1297–1299. doi: 10.1164/rccm.202002-0373LE. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 28.Amato MB, Meade MO, Slutsky AS, Brochard L, Costa EL, Schoenfeld DA, et al. Driving pressure and survival in the acute respiratory distress syndrome. N Engl J Med. 2015;372(8):747–755. doi: 10.1056/NEJMsa1410639. [DOI] [PubMed] [Google Scholar]
- 29.Kurtz P, Bastos LSL, Dantas LF, Zampieri FG, Soares M, Hamacher S, et al. Evolving changes in mortality of 13,301 critically ill adult patients with COVID-19 over 8 months. Intensive Care Med. 2021;47(5):538–548. doi: 10.1007/s00134-021-06388-0. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 30.Karagiannidis C. Observational study of changes in utilization and outcomes in non-invasive ventilation in COVID-19. medRxiv. 2021 doi: 10.1101/2021.03.28.21254477. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 31.Brochard L, Slutsky A, Pesenti A. Mechanical ventilation to minimize progression of lung injury in acute respiratory failure. Am J Respir Crit Care Med. 2017;195(4):438–442. doi: 10.1164/rccm.201605-1081CP. [DOI] [PubMed] [Google Scholar]
- 32.Spinelli E, Mauri T, Beitler JR, Pesenti A, Brodie D. Respiratory drive in the acute respiratory distress syndrome: pathophysiology, monitoring, and therapeutic interventions. Intensive Care Med. 2020;46(4):606–618. doi: 10.1007/s00134-020-05942-6. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 33.Yoshida T, Torsani V, Gomes S, De Santis RR, Beraldo MA, Costa EL, et al. Spontaneous effort causes occult pendelluft during mechanical ventilation. Am J Respir Crit Care Med. 2013;188(12):1420–1427. doi: 10.1164/rccm.201303-0539OC. [DOI] [PubMed] [Google Scholar]
- 34.Guerin C, Reignier J, Richard JC, Beuret P, Gacouin A, Boulain T, et al. Prone positioning in severe acute respiratory distress syndrome. N Engl J Med. 2013;368(23):2159–2168. doi: 10.1056/NEJMoa1214103. [DOI] [PubMed] [Google Scholar]
- 35.Touchon F, Trigui Y, Prud’homme E, Lefebvre L, Giraud A, Dols AM, et al. Awake prone positioning for hypoxaemic respiratory failure: past, COVID-19 and perspectives. Eur Respir Rev. 2021 doi: 10.1183/16000617.0022-2021. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 36.Telias I, Katira BH, Brochard L. Is the prone position helpful during spontaneous breathing in patients with COVID-19? JAMA. 2020;323(22):2265–2267. doi: 10.1001/jama.2020.8539. [DOI] [PubMed] [Google Scholar]
- 37.Pavlov I, He H, McNicholas B, Perez Y, Tavernier E, Trump MW, et al. Awake prone positioning in non-intubated patients with acute hypoxemic respiratory failure due to COVID-19: a systematic review of proportional outcomes comparing observational studies with and without awake prone positioning in the setting of COVID-19. Respir Care. 2021 doi: 10.4187/respcare.09191. [DOI] [Google Scholar]
- 38.Ehrmann S, Li J, Ibarra-Estrada M, Perez Y, Pavlov I, McNicholas B, et al. Awake prone positioning for COVID-19 acute hypoxaemic respiratory failure: a randomised, controlled, multinational, open-label meta-trial. Lancet Respir Med. 2021 doi: 10.1016/S2213-2600(21)00356-8. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 39.Tobin MJ, Jubran A, Laghi F. Noninvasive strategies in COVID-19: epistemology, randomised trials, guidelines, physiology. Eur Respir J. 2021 doi: 10.1183/13993003.04247-2020. [DOI] [PMC free article] [PubMed] [Google Scholar]