Résumé
Introduction : L’hydatidose est une parasitose endémique en Tunisie qui touche avec prédilection le foie et le poumon. La localisation cérébrale est rare.
But : Rapporter les particularités diagnostiques, thérapeutiques et évolutives de l’hydatidose cérébrale.
Méthodes : Étude rétrospective de tous les cas d’hydatidose cérébrale, colligés aux services des maladies infectieuses et de neurochirurgie entre janvier 2013 et juin 2020.
Résultats. Six patients étaient colligés avec un sex-ratio égal à 1. Les extrêmes d’âge étaient de 3 et 60 ans avec une médiane de 20,5 ans. Tous les patients résidaient en milieu rural. La symptomatologie clinique était d’installation progressive dans 4 cas. Elle était dominée par les céphalées (tous les cas). L’imagerie cérébrale confirmait le diagnostic dans tous les cas. Le kyste hydatique était solitaire et sus-tentoriel dans 3 cas. Tous les patients étaient opérés. L’albendazole était prescrit en post-opératoire immédiat durant 6 mois, dans 5 cas et durant 3 ans, dans un cas d’hydatidose disséminée. L’évolution était favorable, sans récidive, chez tous les patients avec un recul moyen de 3,5 ± 0,5 ans.
Conclusion : La localisation cérébrale du kyste hydatique est caractérisée par la gravité des signes neurologiques, le recours obligatoire à la chirurgie vue la mise en jeu du pronostic vital et la bonne évolution sans récidive.
Mots clés: Kyste hydatique cérébral, scanner cérébral, chirurgie, albendazole
Abstract
Background. Hydatidosis is an endemic parasitosis in Tunisia that affect mostly the liver and the lung. Brain involvment is rare.
Aim. To focus on diagnostic, therapeutic and evolutive characteristics of cerebral hydatidosis.
Methods. We report all cases of cerebral hydatidosis seen in the infectious diseases and neurosurgery departments between January 2013 and June 2020.
Results. Six cases of intracranial hydatid cyst were reported. The male to female ratio was 3:3. Age ranged from 3 to 60 years with a median age of 20,5 years. All patients lived in rural areas. The clinical symptomatology was progressive in 4 cases. It was dominated by headache (all cases). Brain imaging confirmed the diagnosis in all cases. The hydatid cyst was solitary and supratentorial in 3 cases. All the patients were operated. Albendazole was prescribed immediately after surgery, for 6 months in 5 cases and for 3 years in the case of disseminated hydatidosis. The outcome was favorable without recurrence in all patients with an average follow-up of 3,5 ± 0,5 years.
Conclusion. Hydatid cyst of the brain is characterized by the severity of the neurological signs, the mandatory use of surgery because of life threatening and the excellent outcomes.
Keywords: Intracranial hydatid cyst, computed tomography scan, surgery, albendazole
Introduction
La maladie hydatique est une zoonose qui sévit à l’état endémique dans de nombreux pays d’élevage traditionnel du bétail dont la Tunisie (1, 2). La localisation cérébrale est rare, ne représentant que 2% environ de toutes les localisations hydatiques de l'organisme et s’observe le plus souvent chez les enfants et les adolescents (3). Les signes cliniques dépendent de la taille et de la localisation du kyste (4). Le diagnostic repose essentiellement sur l’imagerie cérébrale (5 ). La chirurgie reste le traitement de choix (5). Nous rapportons les particularités cliniques, diagnostiques, thérapeutiques et évolutives de nos cas de KH cérébraux.
Méthodes
Il s’agit d’une étude rétrospective de tous les cas d’HC colligés aux services des maladies infectieuses et de neurochirurgie, des CHU de Sfax, entre Janvier 2013 et Juin 2020.
Résultats
Six patients étaient colligés: 3 adultes et 3 enfants (Tableau 1 ). Le sex-ratio était de 1. La symptomatologie clinique était d’installation progressive dans 4 cas et aigue dans 2 cas. Les signes cliniques étaient: céphalées (6 cas), syndrome d’hypertension intracrânienne (HTIC) (4 cas), troubles visuels (3 cas), crises convulsives (2 cas), syndrome cérébelleux (2 cas) et hémiparésie (1 cas). Il n’y avait pas de syndrome inflammatoire biologique ni d’hyperéosinophilie dans tous les cas. Le scanner cérébral réalisé dans tous les cas et l’IRM cérébrale réalisée dans 3 cas permettaient le diagnostic. Le KH siégeait en sus-tentoriel dans 4 cas et au niveau de la fosse postérieure dans 2 cas. Il s’agissait d’un kyste solitaire dans 5 cas et d’une HC multiple dans 1 cas (Figure 1). Il était responsable d’un effet de masse sur le système ventriculaire et la ligne médiane dans 3 cas (Figure 2). Il était calcifié dans 1 cas. La sérologie hydatique était réalisée et était positive dans 2 cas : un cas d’hydatidose disséminée avec un taux égal à 1/2560 et chez un patient aux antécédents de KH cardiaque opéré avec un taux égal à 1/320. La recherche d’une autre localisation était réalisée chez tous les patients et avait objectivé une hydatidose disséminée dans 1 cas (cérébrale, rénale, musculaire et péritonéale). Tous les patients étaient opérés (accouchement du kyste par hydrodissection utilisant le sérum salé hypertonique) avec des suites opératoires simples. L’examen anatomo-pathologique a confirmé le diagnostic. Un scanner cérébral de contrôle était réalisé dans les 24 heures post-opératoires chez tous les patients, objectivant une exérèse totale des lésions kystiques. L’Albendazole était prescrit en post-opératoire immédiat à la posologie de 800 mg/jour chez l’adulte et 10 mg/kg/j chez l’enfant, en deux prises par voie orale, durant 6 mois dans 5 cas et durant 3 ans dans le cas d’hydatidose disséminée. L’évolution était favorable sans récidive chez tous les patients avec un recul moyen de 3,5 ± 0,5 ans.
Tableau1: Caractéristiques épidémiologiques, cliniques, paracliniques et évolutives des patients.
|
Cas n°1 |
Cas n°2 |
Cas n°3 |
Cas n°4 |
Cas n°5 |
Cas n°6 |
|
|
Age (ans) |
3 |
5 |
9 |
32 |
43 |
60 |
|
Sexe |
Masculin |
Masculin |
Féminin |
Masculin |
Féminin |
Féminin |
|
Origine |
Rurale |
Rurale |
Rurale |
Rurale |
Rurale |
Rurale |
|
Contact avec les chiens |
Oui |
Oui |
Oui |
Oui |
Oui |
Oui |
|
Antécédents |
Hydatidose familiale |
KH du septum inter-ventriculaire opéré il y a 3 ans |
Hydatidose familiale |
|||
|
Début |
Progressif |
Aigu |
Progressif |
Aigu |
Progressif |
Progressif |
|
Délai de consultation |
6 mois |
3 jours |
1 mois et demi |
7 jours |
2 mois |
15 jours |
|
Signes cliniques |
-Céphalées -Marche instable et chutes fréquentes -Examen : syndrome cérébelleux, strabisme convergent bilatéral |
-Céphalées -Syndrome d’HTIC -Examen : strabisme convergeant unilatéral |
-Céphalées -Diplopie |
-Crises convulsives tonico-cloniques généralisées -Céphalées -Syndrome d’HTIC -Hémiparésie droite |
-Céphalées -Syndrome d’HTIC -Examen : syndrome cérébelleux |
-Crise convulsive -Céphalées -Syndrome d’HTIC |
|
Diagnostic radiologique |
TDM cérébrale |
TDM cérébrale IRM cérébrale |
TDM cérébrale |
TDM cérébrale IRM cérébrale |
TDM cérébrale |
TDM cérébrale IRM cérébrale |
|
Autres localisations |
Non |
Non |
Non |
Non |
Non |
Rénale, péritonéale et muscles para-vertébraux |
|
Traitement |
-Chirurgical : technique d’hydrodissection -Albendazole, 6 mois en post-opératoire |
-Chirurgical : technique d’hydrodissection -Albendazole, 6 mois en post-opératoire |
-Chirurgical : technique d’hydrodissection -Albendazole, 6 mois en post-opératoire |
-Chirurgical : technique d’hydrodissection -Albendazole, 6 mois en post-opératoire |
-Chirurgical : technique d’hydrodissection -Albendazole, 6 mois en post-opératoire |
-Chirurgical : technique d’hydrodissection -Albendazole, 3 ans en post-opératoire |
|
Evolution |
Guérison |
Guérison |
Guérison |
Guérison |
Guérison |
Guérison |
KH : kyste hydatique ; HTIC : hypertension intracrânienne ; TDM : tomodensitométrie ; IRM : imagerie par résonance magnétique
Figure 1. TDM cérébrale coupe axiale : kystes hydatiquescérébraux multiples (frontal droit et pariétal postérieur gauche).
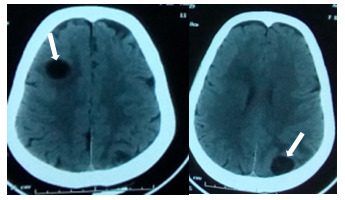
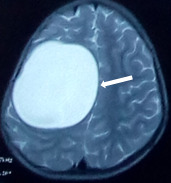
Figure 2. IRM cérébrale: kyste hydatique fronto-pariéto-temporaldroit de 7×5 cm avec effet de masse sur la ligne médiane.
Discussion
L’hydatidose constitue un problème de santé publique dans les pays d’élevage du bétail, dont la Tunisie (2, 6). La localisation cérébrale n’excède pas 2% des cas (6,7,8). Elle touche principalement l’enfant et l’adulte jeune avec une légère prédominance masculine (6, 9). Dans notre série, les 6 patients colligés étaient jeunes, dont 3 enfants, sans prédominance de sexe. L’HC est souvent sus-tentorielle, hémisphérique gauche et sous-corticale (8,10). La localisation au niveau de la fosse cérébrale postérieure est rare (11, 12). Le KH était de localisation sus-tentorielle chez 4 de nos malades et sous-tentorielle chez les 2 autres. L’HC peut s’associer à d’autres localisations viscérales dans 10% des cas, notamment hépatique et pulmonaire qu’on doit systématiquement rechercher (6 , 13). Dans notre série, la recherche d’une autre localisation était systématique révélant une HC isolée dans 5 cas et une hydatidose disséminée dans 1 cas. Les manifestations cliniques majeures, rapportées aussi bien dans la littérature que dans notre série sont les céphalées, l’HTIC, les déficits focaux, les troubles visuels et les crises convulsives (8, 14). Lorsqu’il s’agit d’un kyste de la fosse cérébrale postérieure, on peut noter un syndrome cérébelleux et une paralysie des nerfs crâniens (11, 15). Le diagnostic repose sur l’imagerie cérébrale. La TDM reste l’examen de première intention (6, 7). L’aspect scanographique est hautement caractéristique voire pathognomonique (16). Dans notre série, la TDM permettait le diagnostic dans tous les cas. Toutefois, selon le consensus d’experts pour le diagnostic de l’échinococcose kystique, l’IRM doit être préférée à la TDM en raison d’une meilleure visualisation des zones liquides (17). Actuellement l’IRM est de plus en plus utilisée (13, 18). Elle permet surtout une planification de l’acte chirurgical plus adaptée (9, 16). Elle est indiquée devant une localisation ou un aspect radiologique inhabituels (11, 15). Dans notre série, l’IRM était réalisée dans 3 cas. La spectroscopie par résonance magnétique est très utile en cas de problème de diagnostic différentiel (16, 19). La sérologie hydatique est peu utile au diagnostic du fait que l’HC n’induit que difficilement des anticorps sériques (7, 14). Pour nos patients, la sérologie hydatique était réalisée et était positive dans 2 cas. Le traitement du KH cérébral est chirurgical: la technique d’hydropulsion est la plus utilisée (14, 15). L’association d’albendazole est indiquée dans l’hydatidose cérébrale multiple, en cas d’atteinte osseuse, en cas de rupture peropératoire du kyste et en cas de récidive (6, 15). Selon le consensus d’experts, la durée d'administration d’albendazole varie entre 1 jour avant et 1 mois après le geste opératoire, mais ça n'a jamais été formellement évalué (17, 20). Pour nos malades, nous avons prescrit l’albendazole en post-opératoire immédiat durant 6 mois. Un seul cas recevait 3 ans d’albendazole devant une hydatidose disséminée. Le traitement médical constitue aussi la seule alternative pour les kystes jugés inopérables (6 15 ). Il est à base d’albendazole 10 à 15 mg/kg/jour en 2 prises durant 1 à 5 mois voire plus (17, 20, 21, 22). Le mébendazole constitue une alternative à l’albendazole (20,21). La surveillance après traitement se base sur la clinique et le scanner cérébral (10, 23). Ce dernier est réalisé dans les 24 heures post-opératoires (9, 23). Le suivi radiologique ultérieur est indiqué en cas de suspicion de complication post-opératoire ou de récidive (23). Chez nos patients, un scanner cérébral de contrôle était réalisé à 24 heures post-opératoires, objectivant une exérèse totale des lésions kystiques. Le pronostic est conditionné par le siège et le nombre des kystes et dépend également de la survenue de complications postopératoires (6). L’évolution était favorable, sans récidive, chez tous nos malades.
Conclusion
L’HC est une affection rare qui touche essentiellement l’enfant. Les manifestations cliniques sont non spécifiques et parfois graves. L’imagerie cérébrale (TDM et/ou IRM) permet facilement le diagnostic. Le traitement repose sur la chirurgie, associée au traitement médical en péri-opératoire : albendazole seul ou associé au praziquantel. Le pronostic est généralement bon.
References
- Moro Pedro, Schantz Peter M. International Journal of Infectious Diseases. 2. Vol. 13. Elsevier BV; 2009. Echinococcosis: a review; pp. 125–133. [DOI] [PubMed] [Google Scholar]
- M’rad S., Oudni-M’rad M., Boubaker G., Bouazzi L., Gorcii M., Nouri A., Mezhoud H., Babba H. Pathologie Biologie. 3. Vol. 60. Elsevier BV; 2012. Étude rétrospective de la distribution et de la fertilité des kystes hydatiques chez l’enfant en Tunisie; pp. 166–169. [DOI] [PubMed] [Google Scholar]
- Acha-Sánchez José Luis, Yaya-Loo Héctor José, Chipana-Sotomayor Marco Enrique. Neurocirugía. 4. Vol. 28. Elsevier BV; 2017. Quiste hidatídico cerebral: caso clínico y revisión de la literatura; pp. 207–210. [DOI] [PubMed] [Google Scholar]
- Şanlı Ahmet Metin, Türkoğlu Erhan, Kertmen Hayri, Gürer Bora. Journal of Neurosurgery: Pediatrics. 3. Vol. 10. Journal of Neurosurgery Publishing Group (JNSPG); 2012. Hydatid cyst of the ambient cistern radiologically mimicking an arachnoid cyst; pp. 186–188. [DOI] [PubMed] [Google Scholar]
- Tanki Humam, Singh Harshita, Raswan Uday S., Bhat Abdul R., Kirmani Altaf R., Ramzan Altaf U. Pediatric Neurosurgery. 5. Vol. 53. S. Karger AG; 2018. Pediatric Intracranial Hydatid Cyst: A Case Series with Literature Review; pp. 299–304. [DOI] [PubMed] [Google Scholar]
- Brahem M., Hlel K., Ayadi A., Bedoui A., Hmila F., Mahjoub B., Boussoffara R., Sfar M.-T. Médecine et Maladies Infectieuses. 8. Vol. 36. Elsevier BV; 2006. Kyste hydatique cérébral de l'enfant : à propos de quatre observations; pp. 434–437. [DOI] [PubMed] [Google Scholar]
- Saqui Abderrazzak El, Aggouri Mohamed, Benzagmout Mohamed, Chakour Khalid, Faiz Mohamed El. Pan African Medical Journal. Vol. 26. Pan African Medical Journal; 2017. Kystes hydatiques cérébraux de l’enfant: à propos de 15 cas; pp. 205–205. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Binesh F., Mehrabanian M., Navabii H. Case Reports. mar05 1. Vol. 2011. BMJ; 2011. Primary brain hydatosis; pp. bcr0620103099–bcr0620103099. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Bükte Y, Kemanog S. Cerebral hydatid disease: CT and MR imaging findings. Swiss Med Wkly. 2004;134:459–67. doi: 10.57187/smw.2004.10711. [DOI] [PubMed] [Google Scholar]
- Basraoui D., El Idrissi I., Jalal H., Hiroual M., Essadki O., Ousehal A., Aniba K., Ghannane H., Lmejjati M., Ait Benali S. Journal de Radiologie. 3. Vol. 91. Elsevier BV; 2010. Kystes hydatiques cérébraux de l’enfant (à propos de 9 cas) pp. 293–296. [DOI] [PubMed] [Google Scholar]
- Basraoui D, El Idrissi I, Jalal H, Hiroual M, Essadki O, Ousehal A, Aniba K, Ghannane H, Lmejjati M, Benali S Ait. Journal de Radiologie. 3. Vol. 91. Elsevier; 2010. Kystes hydatiques cérébraux de l’enfant (à propos de 9 cas) pp. 293–296. [DOI] [PubMed] [Google Scholar]
- Alkhotani Afnan, Butt Babar, Khalid Muhammad, Binmahfoodh Mohammed. International Journal of Surgery Case Reports. Vol. 55. Elsevier BV; 2019. Peripontomedullary hydatid cyst: Case report and literature review; pp. 23–27. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Belahcen Mohamed, Khattala Khalid, Elmadi Aziz, Bouabdellah Youssef. Pan African Medical Journal. Vol. 17. Pan African Medical Journal; 2014. Kyste hydatique cérébral chez l’enfant: à propos de 5 cas; pp. 149–149. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Bagheri A B, Zibaei M, Arasteh M T. Cystic Echinococcosis: A Rare Case of Brain Localization. Iran J Parasitol. 2017;12(1):152–155. [PMC free article] [PubMed] [Google Scholar]
- Lakhdar F., Arkha Y., Bougrine M., Derraz S., El Ouahabi A., El Khamlichi A. Neurochirurgie. 5. Vol. 56. Elsevier BV; 2010. Kyste hydatique intra- et extracrânien de la fosse cérébrale postérieure (à propos d’un cas) pp. 391–394. [DOI] [PubMed] [Google Scholar]
- Tlili-Graiess K., El-Ouni F., Gharbi-Jemni H., Arifa N., Moulahi H., Mrad-Dali K., Guesmi H., Abroug S., Yacoub M., Krifa H. Journal of Neuroradiology. 5. Vol. 33. Elsevier BV; 2006. Hydatidose cérébrale; pp. 304–318. [DOI] [PubMed] [Google Scholar]
- Brunetti Enrico, Kern Peter, Vuitton Dominique Angèle. Acta Tropica. 1. Vol. 114. Elsevier BV; 2010. Expert consensus for the diagnosis and treatment of cystic and alveolar echinococcosis in humans; pp. 1–16. [DOI] [PubMed] [Google Scholar]
- Ghannane H., Aniba K., Haddi M., Naji R., Jalal H., El Idrissi N., Lmejjati M., Oussehal A., Ait Benali S. Archives de Pédiatrie. 2. Vol. 14. Elsevier BV; 2007. Kyste hydatique cérébral chez l'enfant: à propos de 6 cas; pp. 196–197. [DOI] [PubMed] [Google Scholar]
- Yadav Vikas K., Sudhakar Sniya Valsa, Panwar Jyoti. Acta Neurologica Belgica. 3. Vol. 116. Springer Science and Business Media LLC; 2016. Pathognomonic MRI and MR spectroscopy findings in cerebral hydatid cyst; pp. 353–355. [DOI] [PubMed] [Google Scholar]
- Nabarro L. E., Amin Z., Chiodini P. L. Clinical Infectious Diseases. 5. Vol. 60. Oxford University Press (OUP); 2015. Current Management of Cystic Echinococcosis: A Survey of Specialist Practice; pp. 721–728. [DOI] [PubMed] [Google Scholar]
- Ben Jemaa M, Marrakchi C, Maaloul I, Mezghanni S, Khemakhem B, Ben Arab N, Ayadi A, Ben Hamed S. Médecine et Maladies Infectieuses. 9. Vol. 32. Elsevier BV; 2002. Traitement médical du kyste hydatique : évaluation de l’albendazole chez 3 patients (22 kystes) pp. 514–518. [DOI] [Google Scholar]
- Chen Shu, Li Ning, Yang Feifei, Wu Jiqin, Hu Yuekai, Yu Shenglei, Chen Qi, Wang Xuan, Wang Xinyu, Liu Yuanyuan, Zheng Jianming. BMC Infectious Diseases. 1. Vol. 18. Springer Science and Business Media LLC; 2018. Medical treatment of an unusual cerebral hydatid disease; pp. 12–12. [DOI] [PMC free article] [PubMed] [Google Scholar]
- Tuzun Yusuf, Solmaz Ilker, Sengul Goksin, Izci Yusuf. Child's Nervous System. 1. Vol. 26. Springer Science and Business Media LLC; 2010. The complications of cerebral hydatid cyst surgery in children; pp. 47–51. [DOI] [PubMed] [Google Scholar]


