Abstract
« Nous sommes en guerre ! » a déclaré le président Emmanuel Macron lors d’un discours à la nation le 16 mars 2020. Dans le cadre de cette résilience nationale, le service de santé des armées (SSA) s’est engagé dans la lutte contre le COVID-19. Cette revue générale a pour objectif de décrire et de détailler les actions que le SSA a mené dans le cadre de la lutte nationale contre la pandémie de COVID-19 en France, ainsi qu’à l’étranger. Des experts de chaque domaine ont rapporté les actions majeures menées par le SSA lors de la pandémie de COVID-19. En quelques semaines seulement, le SSA a développé des capacités médicales ad hoc pour soutenir les autorités sanitaires nationales. Il a également mis en œuvre des capacités d’évacuations médicales collectives par voie aérienne et maritime. Un hôpital militaire de campagne dédié aux soins intensifs a également été déployé en soutien de l’hôpital civil à Mulhouse. Plus tard, des modules militaires de réanimation ont aidé des centres hospitaliers débordés par l’afflux de malades COVID-19 en Guadeloupe, en Martinique, en Guyane, à Mayotte et en Nouvelle-Calédonie. Une cellule de crise COVID-19 a permis de coordonner les actions des forces armées françaises dans le cadre de la lutte contre la pandémie. Le centre d’épidémiologie et de santé publique des armées a fourni toutes les informations nécessaires pour guider les processus de prises de décisions. Les centres médicaux des armées ont organisé les soins primaires pour les patients militaires, avec un large recours à la télémédecine. Les services de secours de la Brigade des sapeurs-pompiers de Paris et du Bataillon des marins-pompiers de Marseille ont assuré la prise en charge préhospitalière des patients atteints de COVID-19. Les huit hôpitaux d’instruction militaires français ont coopéré avec les agences régionales de santé pour permettre la prise en charge hospitalière des patients les plus graves, mais aussi créer de novo des centres de vaccination. La chaîne de ravitaillement médical des armées a soutenu tous les déploiements d’unités médicales opérationnelles en France et à l’étranger, faisant face à une pénurie croissante de matériel médical. L’institut de recherche biomédicale des armées a réalisé des diagnostics, s’est engagé dans de multiples projets de recherche, a mis à jour quotidiennement la revue de la littérature scientifique sur le COVID-19 et a fourni des recommandations d’experts sur la biosécurité. Enfin, les étudiants des écoles militaires de santé de Lyon-Bron se sont portés volontaires pour participer à la lutte contre la pandémie de COVID-19. En conclusion, dans une crise médicale sans précédent, le SSA a engagé de multiples actions innovantes et adaptatives, toujours en cours, dans la lutte contre le COVID-19. La collaboration entre les systèmes de santé militaires et civils a renforcé l’objectif commun de « sauver le plus grand nombre ».
Mots-clés: COVID-19, Service de santé des armées
Abstract
“We are at war!” declared President Emmanuel Macron during a speech to the nation on March 16, 2020. As part of this national resilience, the French Military Medical Service was engaged in the fight against COVID-19. This general review aims to describe and detail the actions undertaken by the French Military Medical Service in the national fight against the COVID-19 pandemic in France, as well as abroad. Experts in each field reported on the major actions taken by the French Military Medical Service during the COVID-19 pandemic in France, both domestically and overseas, beginning in spring 2020. In just a few weeks, the French Military Medical Service developed ad hoc medical capabilities to support the national health authorities. It has also implemented collective medical evacuation capabilities by air and sea. A military field hospital dedicated to intensive care was also deployed to support the civilian hospital in Mulhouse. Later, military intensive care modules helped hospitals overwhelmed by the influx of COVID-19 patients in Guadeloupe, Martinique, Guyana, Mayotte and New Caledonia. A COVID-19 crisis unit coordinated the actions of the French armed forces in the fight against the pandemic. The French military center for epidemiology and public health provided all the necessary information to guide the public health and medical decision-making processes. Army medical centers organized primary care for military patients, with extensive use of telemedicine. The emergency medical services of the Paris Fire Brigade and the Marseille Marine Fire Battalion provided pre-hospital care for patients with COVID-19. The eight French military training hospitals cooperated with the civilian regional health agencies to provide hospital care for the most severe patients, but also to create de novo vaccination centers. The military medical supply chain has supported all deployments of operational medical units in France and abroad, facing a growing shortage of medical equipment. The Armed forces Biomedical Research Institute performed diagnostics, engaged in multiple research projects, updated the scientific literature review on COVID-19 daily, and provided expert recommendations on biosecurity. Finally, students from the Lyon-Bron military health schools volunteered to participate in the fight against the COVID-19 pandemic. In conclusion, in an unprecedented medical crisis, the French military medical service engaged in multiple innovative and adaptive actions, which are still ongoing, in the fight against COVID-19. Collaboration between military and civilian health systems has reinforced the common goal of “saving the most.”.
Keywords: COVID-19, French Military Medical Service
Introduction
Soigner au plus près des combats, telle est la mission du service de santé des armées (SSA) français [1], [2]. Au-delà de cette mission, le SSA participe de manière significative à la santé publique et à la conception des plans gouvernementaux de gestion des risques, destinés à faire face aux crises sanitaires et aux menaces terroristes, y compris pour les risques nucléaires, radiologiques, biologiques et chimiques, et aux catastrophes naturelles, ou encore aux épidémies [3], [4], [5], [6], [7], [8]. Au printemps 2020, la France, comme plusieurs autres nations dans le monde, a connu une crise de santé publique sans précédent. « Nous sommes en guerre ! », a déclaré le président français, Emmanuel Macron, dans un discours à la nation le 16 mars 2020. « L’ennemi est invisible, et il nécessite notre mobilisation générale. ». À la mi-avril 2020, plus de 100 000 cas de COVID-19 ont été confirmés en France [9], [10], [11]. Dans le cadre de l’effort national, le SSA a été engagé dans la lutte contre la COVID-19, en impliquant toutes ses composantes: la direction de la médecine des forces, la direction des hôpitaux des armées, la direction de la formation, de la recherche et de l’innovation, la direction des systèmes d’information numérique et la direction des ressources humaines. Ainsi, au cours des cinq vagues successives du COVID, les missions suivantes ont été réalisées: rapatriement de ressortissants français de Wuhan en Chine ; prise en charge des patients dans les huit hôpitaux d’instruction des armées (HIA) ; déploiement des modules militaires de réanimation ; transferts interrégionaux de patients en réanimation ; mise en place des centres de vaccination, et tout récemment, renforcement des centres civils de vaccination ; et enfin transport et liaisons logistiques. Ces missions ont notamment été réalisées dans le cadre de l’opération RÉSILIENCE, tout en prenant en compte la menace COVID interne aux armées et en assurant le soutien des forces en opération. Cette revue générale a pour objectif de décrire les actions menées par le SSA dans le cadre de la lutte nationale contre la pandémie de COVID-19 en France, sur le territoire national mais aussi outre-mer [12].
Observations
Cellule de crise COVID-19 du SSA
Dès le 6 février 2020, le SSA français a initié une cellule de crise COVID-19 pour coordonner les actions [13], [14]. L’objectif de cette cellule de crise était d’assurer la continuité du soutien médical des forces armées, tout en répondant aux demandes d’assistance des autorités de santé publique [15], [16], [17]. Ce double défi consistait à maintenir les capacités opérationnelles des forces armées sur le territoire national et en opérations, tout en assurant la santé du personnel militaire. Une politique innovante a été rapidement mise en œuvre, avec l’utilisation généralisée du télétravail par le personnel du SSA et des téléconsultations. Du 26 mars au 14 avril 2020, plus de 10 000 téléconsultations ont été réalisées [18]. L’utilisation du télétravail a permis aux équipes militaires et médicales de préserver les ressources humaines et de mener toutes les missions essentielles des forces armées françaises, dans le cadre de l’opération RESILIENCE [19]. En opération, la doctrine du SSA français a pour principal objectif d’apporter les soins aux blessés de guerre. Cette doctrine est basée sur une réanimation et une chirurgie de damage control précoces, associées à des évacuations aéromédicales précoces [2], [20]. Une stratégie a été mise en œuvre pour l’évacuation aéromédicale précoce et systématique de tous les patients atteints de COVID-19 présentant des symptômes respiratoires sévères, ainsi que de ceux présentant des formes plus légères de la maladie ou des facteurs de risque [21].
Évacuations aéromédicales collectives de patients atteints de COVID-19
Le gouvernement français a décidé de transférer les patients gravement atteints de COVID-19 des unités de réanimation saturées de l’Est de la France vers d’autres régions. Pour ce faire, l’armée de l’air et le SSA français ont déployé un système d’évacuation aéromédicale collective (aéro-MEDEVAC). Ce système a utilisé un Airbus A330 Multi-Role Tanker Transport, équipé d’un Module de Réanimation pour Patient à Haute Élongation d’Évacuation (MoRPHEE), qui a transformé l’avion en véritable réanimation volante (Fig. 1 ) [22], [23]. Au total, six missions ont été réalisées pour un total de 36 patients COVID-19, avec une mission par jour les 18, 21, 24, 27, 31 mars et 3 avril 2020. Ces 36 patients de réanimation ont été transférés de l’Est de la France vers l’Ouest, le Sud-Ouest, le Sud de la France et le Nord de l’Allemagne. En ce qui concerne la prise en charge à bord, tous les patients ont reçu une ventilation mécanique protectrice. Deux patients ont connu des épisodes d’hypoxémie sévère, définis par une SpO2 < 90 % pendant au moins cinq minutes. Aucun autre événement indésirable respiratoire grave n’est survenu, et aucun événement mettant en jeu le pronostic vital n’a été signalé. Devant ce besoin, le SSA a conduit une opération de développement capacitaire d’urgence visant à équiper l’avion A400 M de modules de réanimation (MEROPE). MEROPE a servi pour la première fois en Guyane au mois de juin 2020 pour y effectuer des transferts de patients vers la Martinique. D’autres vecteurs aériens ont été utilisés pour des transferts de patients civils, surtout pendant la première vague: avions FALCON et CASA, mais aussi hélicoptères NH90, CARACAL, ou PUMA. Au total, la crise sanitaire a permis d’accélérer la mise en service opérationnelle de l’A400 M dans sa version « réanimation ». L’action du SSA a démontré l’intérêt des MEDEVAC collectives de patients de réanimation repris au cours des missions Hippocampe.
Figure 1.
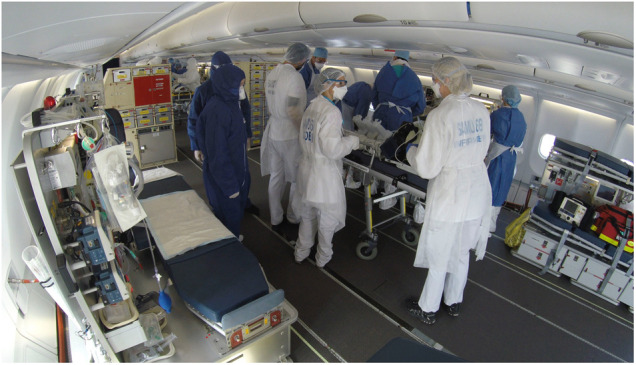
Évacuation aéromédicale collective de patients graves atteints de COVID-19.
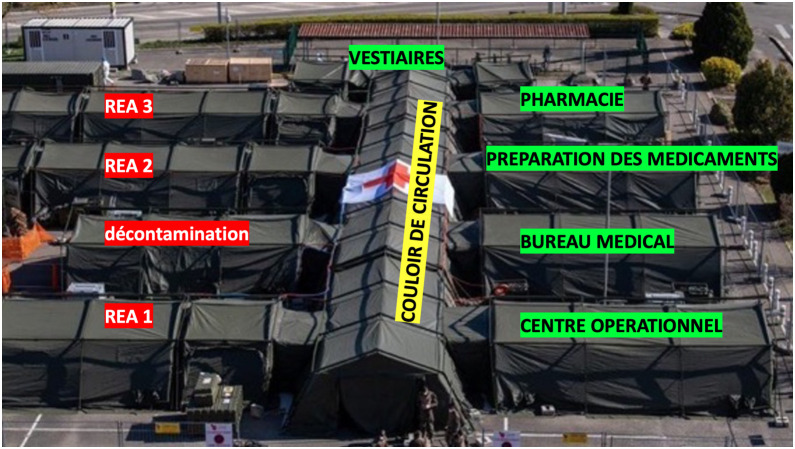
Conception et déploiement d’un hôpital militaire de campagne de 30 lits de réanimation dans l’Est de la France, puis déploiement de modules militaires de réanimation outre-mer
En moins de sept jours, la construction et le déploiement de cet hôpital à Mulhouse étaient terminés. De manière inédite, l’élément militaire de réanimation du SSA (EMRSSA) rejoint et soutenu l’hôpital Émile Muller de Mulhouse (850 lits). Avant le déploiement, l’hôpital Émile Muller avait augmenté le nombre de lits de réanimation disponibles de 36 à 62. L’EMR SSA a offert 30 lits supplémentaires de réanimation. L’équipe avait deux objectifs principaux: traiter des patients graves et protéger les soignants [24], [25]. Les équipes militaires du SSA et du régiment médical ont construit, testé et sécurisé l’EMRSSA, du 21 au 23 mars 2020. Entièrement équipé de dispositifs de haut niveau pour la réanimation, trois unités de réanimation ont été progressivement mises en place [26], [27]. La Fig. 2 montre une vue d’ensemble de l’EMRSSA, et la Fig. 3 montre une vue d’une de ses trois unités de réanimation. Au cours des trois premières semaines, plus de 40 patients graves atteints de COVID-19 ont été pris en charge [28]. Tous les patients présentaient un SDRA associé au COVID-19 et nécessitaient une ventilation mécanique protectrice. Pour chaque unité de réanimation, une équipe était présente, composée d’un anesthésiste-réanimateur, de trois infirmières (dont une infirmière anesthésiste diplômée d’état) et de trois aides-soignantes, provenant des huit HIA. Chaque unité de réanimation répondait ainsi aux exigences structurelles et organisationnelles des unités de réanimation [29], [30]. Sur les conseils d’une équipe d’hygiène hospitalière, déjà expérimentée avec la gestion de la crise Ébola en Guinée en 2015, l’EMRSSA a été séparée en trois zones différentes selon différents niveaux de protection: une zone verte (port d’un masque chirurgical), une zone orange (port d’un masque FFP2), et une zone rouge (port d’un équipement de protection individuelle complet: masque FFP2 ou FFP3, blouse, gants, lunettes et tablier) [31]. A partir de mai 2020, des modules militaires de réanimation ont été déployés outre-mer : à Mayotte(10 lits du 01/06/20 au 04/07/20 ; 5 puis 10 lits 05/02/21 au 01/04/21), en Guyane (10 lits du 12/07/20 au 14/08/20 ; 10 lits du 07/05/21 au 21/07/21), en Guadeloupe (5 lits du 29/09/20 au 30/10/20), en Martinique (20 lits du 03/08/21 au 08/10/21) et en Nouvelle-Calédonie (5 lits du 25/10/21 au 13/12/21) [32]. Sept cent cinquante-trois militaires ont été déployés dans ce cadre depuis le début de la crise; ils ont permis la prise en charge de 318 patients de réanimation.
Figure 2.
Vue générale de l’EMRSSA.
Figure 3.
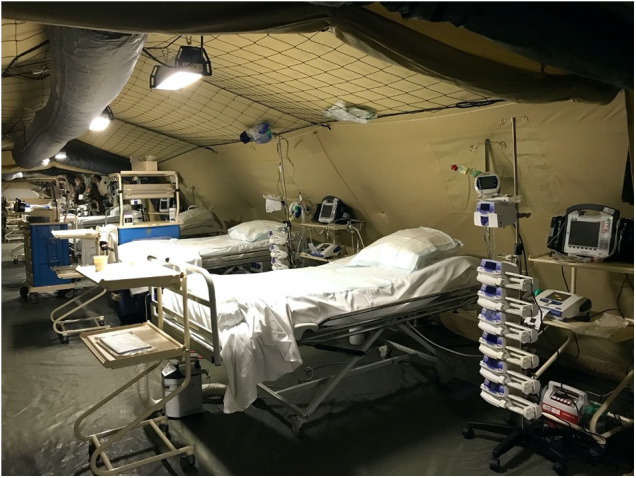
Vue intérieure d’une unité de réanimation de l’ERM SSA.
Évacuation maritime de patients civils atteints de COVID-19
Le porte-hélicoptères amphibie Le Tonnerre de la marine nationale a été déployé le 22 mars 2020 pour procéder à une évacuation sanitaire maritime de 12 patients graves atteints de COVID-19, depuis des hôpitaux de Corse vers différentes unités de réanimation à Marseille. Pour cette évacuation, les capacités hospitalières du navire ont été améliorées et réorganisées en une unité de réanimation, en prenant également en compte les contraintes liées aux risques biologiques [33], [34]. L’équipement médical a été mis à niveau pour la prise en charge de 12 patients graves, atteints du SDRA associé au COVID-19, notamment des respirateurs, des moniteurs de surveillance et des analyseurs de gaz sanguins portables. L’équipe médicale, comprenant habituellement un médecin généraliste et deux infirmiers diplômés d’état, a été renforcée par une équipe de réanimation civilo-militaire, comprenant six médecins anesthésistes-réanimateurs, deux internes d’anesthésie-réanimation, un médecin urgentiste, un biologiste, quatre infirmiers anesthésistes diplômés d’état, six infirmiers de réanimation, un manipulateur en électro-radiologie médicale et un technicien de laboratoire. Le délai total de transfert a été de moins de 20 heures entre l’embarquement et le débarquement.
La cellule de crise COVID-19 des forces armées françaises en interaction avec le Centre militaire d’épidémiologie et de santé publique français.
La cellule de crise COVID-19 a coordonné la gestion sanitaire des forces armées. Cette cellule de crise a fourni des recommandations de santé publique et a proposé des stratégies aux autorités et décideurs militaires et civils. Elle a rédigé les propositions de recommandations de santé publique avant leur validation par les autorités institutionnelles. Ces experts étaient en contact étroit avec leurs homologues sur le terrain, travaillant au centre d’épidémiologie et de santé publique (CESPA). Le CESPA, chargé de la surveillance épidémiologique, de l’information médicale et de la promotion de la santé au sein des forces armées, fournit toutes les informations nécessaires pour guider le processus de décision au niveau stratégique. Dans ce contexte, le CESPA a rapidement mis en place un bulletin épidémiologique quotidien. Il a également mené des enquêtes épidémiologiques autour de chaque cas et des clusters survenus au sein des armées. Dès les premiers stades de l’épidémie, plusieurs membres du CESPA ont été déployés au sein d’équipes mobiles d’investigation pour enquêter autour des cas militaires suspects de COVID-19 signalés, par exemple, sur une base de l’armée de l’air située près de Paris ou parmi l’équipage du porte-avions Charles de Gaulle. Exemple de coopération étroite entre les différents services du SSA, ces équipes mobiles d’investigation ont été renforcées par des experts en biosécurité et virologie de l’institut de recherche biomédicale des armées. En mars 2020, un centre d’appels géré par cinq à dix experts en santé publique a été chargé du suivi quotidien de tous les contacts identifiés au sein du ministère des armées, pour identifier leurs éventuels symptômes de COVID-19 et leur prodiguer des conseils de prévention et d’autosurveillance. Simultanément, les experts du CESPA ont fourni des conseils pratiques aux commandants des unités militaires et au personnel des antennes médicales. Enfin, ces experts ont également été impliqués dans plusieurs projets de recherche, pour mieux comprendre la maladie et décrire ses caractéristiques épidémiologiques et biologiques.
Réorganisation de la médecine des forces pour les soins primaires aux patients militaires et la continuité du soutien sanitaire des armées
Les centres médicaux des armées ont organisé les soins primaires pour les patients militaires et leurs familles. Ainsi, tous les centres médicaux des armées ont mis en place deux circuits de consultation médicale: un pour les patients suspects d’être positifs au COVID-19 et un second pour les patients non suspects d’être positifs au COVID-19. Les centres médicaux des armées ont pu réaliser des téléconsultations. Sur le terrain, les équipes ont contribué au transport médicalisé des patients graves évacués à bord d’avions ou d’hélicoptères, des navires, des trains ou des ambulances. Des équipes médicales de la médecine des forces ont été formées pour armer des capacités de réanimation projetables dans le cadre de la lutte contre la pandémie de COVID-1 en opérations. Enfin, les équipes médicales de la médecine des forces ont proposé au commandement militaire des stratégies de prévention pour limiter le risque de contamination de la population militaire.
Prise en charge préhospitalière des patients COVID-19 par les équipes médicales de la Brigade des Sapeurs-Pompiers de Paris et du Bataillon des Marins-Pompiers de Marseille
Au début de la pandémie COVID-19, entre le 1er février et le 20 avril 2020, les équipes de secours de la brigade des sapeurs-pompiers de Paris (BSPP) ont pris en charge 9445 patients atteints de COVID-19, conduisant à 6044 hospitalisations et 3401 sorties à domicile. Au cours de la même période, les équipes médicales de la BSPP ont pris en charge 353 patients atteints de COVID-19 en milieu préhospitalier, dont 76 cas graves nécessitant une intubation trachéale préhospitalière, une ventilation mécanique invasive et une admission en réanimation. En outre, en raison du manque de lits disponibles dans les unités de réanimation, ces équipes médicales de la BSPP ont également participé à 48 évacuations aéromédicales de patients hospitalisés, de la région parisienne vers d’autres régions françaises. Le centre opérationnel de la BSPP a reçu et traité tous les appels transmis par les numéros d’urgence 18 et 112, et a contribué directement à la résolution des situations opérationnelles et à une synergie entre les différents services qui ont participé à la gestion de la crise dans la zone parisienne. Le centre de traitement des alertes a reçu plus de 6000 appels par jour et a engagé les équipes de secours environ 1 400 fois.
Le bataillon des marins-pompiers de Marseille (BMPM) a adapté ses procédures et son matériel ambulancier pour faire face aux défis de la crise COVID-19. Entre le 1er février et le 30 avril 2020, les équipes de secours ont pris en charge 1185 patients suspects de COVID-19. Parmi ceux-ci, 125 patients ont nécessité l’intervention d’une équipe médicale. Les équipes médicales ont également contribué au dépistage diagnostique de COVID-19 dans les maisons de retraite pour aider les services de santé civils; plus de 900 résidents et travailleurs sociaux ont participé à cet effort. En outre, elles ont effectué des dépistages diagnostiques et des consultations de santé à bord de navires de croisière. Un expert médical en défense nucléaire-radiologique-biologique-chimique a également contribué au développement du projet COVID-19 Marseille Environmental Testing (COMETE). Ce projet a visé à détecter le SRAS-CoV-2 dans l’environnement en réalisant une RT-PCR sur des échantillons, améliorant ainsi les protocoles de décontamination. Certains lieux stratégiques ont pu être dépistés: casernes de pompiers, navires militaires et administrations publiques.
Les huit hôpitaux d’instruction des armées en interaction avec le système hospitalier civil
Les huit HIA sont répartis sur l’ensemble du territoire français. Le médecin-chef de chacun d’entre eux est le représentant du SSA auprès des agences régionales de santé. Il veille à l’interaction entre les besoins de santé publique et les capacités militaires, sous les ordres du général commandant les forces armées régionales. Les collaborations mises en œuvre dans l’Est de la France dès mars 2020 ont illustré ces interactions. Du 18 mars au 3 avril 2020, le médecin-chef de l’hôpital d’instruction des armées Legouest (Metz) a collaboré à la mise en place d’évacuations sanitaires aériennes pour 90 patients des réanimations de l’hôpital civil de Mulhouse vers d’autres réanimations dans le Sud et l’Ouest de la France, ainsi que des réanimations allemandes, luxembourgeoises, suisses et autrichiennes. Dans le contexte de la pandémie COVID-19, les experts des huit HIA et de l’école du Val-de-Grâce ont proposé à la société française d’anesthésie et de réanimation une stratégie organisationnelle de crise dédiée [35]. Comme dans de nombreux autres hôpitaux, l’objectif était d’augmenter le nombre de lits de réanimation disponibles pour servir le plus grand nombre de patients. De nouveaux lits de réanimation ont été créés en dehors du périmètre habituel des réanimations, par exemple dans des unités de soins continus, dans des salles de surveillance post-interventionnel et même dans les salles d’opération des blocs opératoires. Dans chaque HIA, le nombre de lits de réanimation a été multiplié par 1,5 à 2, pour atteindre un total de plus de 150 lits. En réponse à l’inquiétude suscitée par l’afflux massif, les HIA ont mis en place des unités de sevrage de la ventilation mécanique pour évacuer au plus tôt les patients des réanimations surchargées, alors qu’ils étaient encore ventilés, comme cela avait déjà été proposé pour les patients victimes de traumatismes [36]. L’innovation était double: libérer un lit de réanimation et libérer un respirateur de réanimation en étant ventilés avec des respirateurs à domicile sur canule de trachéotomie. Depuis le début de la crise en 2020, c’est près de 60 000 patients civils qui ont été accueillis pour suspicion de COVID dans les HIA. Plus de 20 000 y ont été hospitalisés dont 9000 pour COVID confirmés et parmi eux 1300 en réanimation.
Le soutien de la chaîne de ravitaillement médical des armées
Les missions de la chaîne de ravitaillement médical des armées sont d’acquérir des produits de santé, d’approvisionner les unités médicales militaires sur le territoire national ainsi que dans le cadre des opérations, et d’assurer la maintenance des stocks stratégiques et des équipements médicaux. À partir du 7 mars 2020, la chaîne de ravitaillement médical des armées a intégré la cellule de crise COVID-19 des armées. Par ailleurs, elle a mené des procédures d’approvisionnement d’urgence répétées pour faire face aux tensions sur l’approvisionnement en produits de santé. Elle a participé au développement et à l’EMRSSA. Ainsi, en moins d’une semaine, cet EMR a été déployé, entièrement équipé de capacités de réanimation et utilisant trois concentrateurs d’oxygène de type « module de production d’oxygène grande capacité » (250 litres par minute) utilisés pour la première fois pour soutenir l’EMRSSA de 30 lits de réanimation. Ainsi, faisant face à une pénurie croissante de matériel médical, cette chaine a réussi à préparer et à gérer les crises COVID-19 successives, tout en jouant un rôle majeur dans la régénération des capacités médicales des forces armées françaises lors des déploiements d’unités médicales opérationnelles en France et à l’étranger.
Les actions de l’institut de recherche biomédicale des armées
Dès janvier 2020, l’institut de recherche biomédicale des armées (IRBA) s’est engagé avec l’analyse de la littérature scientifique et le conseil spécialisé aux autorités, notamment lors de l’évacuation des ressortissants français de Chine. Lorsque la pandémie a sévèrement touché la France, les activités de l’IRBA ont toutes été réorientées pour aider les HIA, et les forces armées à faire face au virus. La réponse de la recherche était triple:
-
•
mettre en place une capacité de diagnostic RT-PCR à grande échelle;
-
•
concevoir et mener plusieurs projets de recherche;
-
•
aider les acteurs de soins médicaux en diffusant une analyse documentaire.
Dès le 11 mars 2020, l’institut de recherche biomédicale des armées a aidé à mettre en place les capacités de diagnostic RT-PCR des HIA en mettant à disposition des équipements et du personnel de soutien. Il a également augmenté sa productivité à 800 analyses RT-PCR par jour. Ces capacités ont été utilisées pour maintenir les capacités stratégiques opérationnelles. L’IRBA a également développé des projets de recherche en virologie. Il a participé à plus de 20 projets de recherche directement liés à la pandémie COVID-19. Enfin, un groupe de travail a été mis en place pour impliquer davantage les effectifs de l’IRBA et fournir des analyses bibliographiques. L’expertise est l’une des missions essentielles de l’IRBA. Aussi, ses équipes ont été chargées d’évaluer les contraintes physiologiques de différents prototypes de masques de ventilation modifiés. Certains spécialistes en biosécurité ont donné des avis d’expertise et des formations pour la mise en place et le retrait des équipements de protection individuelle et le prélèvement d’échantillons par écouvillonnage nasopharyngé [37]. Ils ont également émis des recommandations en matière de biosécurité pour l’aéro-MEDEVAC et l’EMRSSA à Mulhouse.
Engagement des élèves des écoles militaires de santé de Lyon-Bron
Tous les élèves se sont portés volontaires, affirmant ainsi leur vocation de soignants. Les élèves de la deuxième à la sixième année d’études de médecine ou de pharmacie, et les étudiants en soins infirmiers de deuxième et troisième année ont été impliqués. Pour la plupart, ce déploiement à travers le territoire national était leur toute première participation à une opération militaire. Selon leur niveau d’étude, ils ont été employés en tant que brancardiers-secouristes, aides-soignants, infirmiers, étudiants en médecine ou en pharmacie, la plupart du temps dans les services d’urgence ou les unités de réanimation des HIA, et à l’EMRSSA. Dès le 24 mars 2020, 266 élèves ont été envoyés en renfort des unités médicales, soit 30 % des élèves des écoles militaires de santé au 15 avril. Ensuite, les remplacements et les renforts se sont succédés, permettant d’ajuster quotidiennement la ressource selon l’évolution des besoins mais aussi d’assurer des remplacements pour préserver la formation universitaire des élèves. Cette souplesse d’utilisation, alors que les transports publics étaient largement compromis par le confinement du pays, a été rendue possible par l’utilisation de transports sanitaires militaires. Ainsi, tout en poursuivant leur cursus universitaire, certains élèves ont même réalisé un second déploiement.
Vaccinations
En tant qu’acteur du service public de santé, le SSA, à travers ses hôpitaux militaires, a joué un rôle majeur dans la vaccination de la population à partir du mois de janvier 2021. En outre, et dans le cadre de l’opération RESILIENCE, le SSA a activé huit centres militaires de vaccination qui ont administré près de 650 000 doses vaccinales au profit de la population civile. Dans le même temps, les armées ont encadré et géré trois points militaires de vaccination dans lesquels la main d’œuvre médicale était fourni par le ministère des solidarités et de la santé, et ont ainsi permis l’administration de près de 483 000 doses vaccinales au profit de la population civile. Enfin, fin décembre 2021, le chef d’état-major des armées a décidé d’associer une nouvelle fois les armées à l’effort national de vaccination dans le cadre de la campagne de la troisième dose en renforçant les centres de vaccination civil par du personnel militaire du SSA. La médecine des forces a vacciné ses ayants droit ce qui représente à ce jour plus de 470 000 injections. Ainsi, c’est bien plus de 1 500 000 doses vaccinales qui ont été administrées avec le concours direct des forces armées au profit de la population française.
Conclusion
Dans une crise médicale sans précédent, le SSA français a engagé de multiples actions dans la lutte contre la COVID-19 en France. Au sein d’un système médical global, des interventions innovantes ont permis d’apporter des solutions adaptées aux problèmes rencontrés lors de la pandémie de COVID-19: gestion de la crise, politiques de santé publique, recherche scientifique, approvisionnement en matériel médical, prise en charge des soins intensifs en milieu préhospitalier, hospitalier et sur le terrain, et engagement des étudiants de santé militaire. De même, dans cette lutte contre la COVID-19, la collaboration entre les systèmes de santé civils et militaires a renforcé leur objectif commun: sauver le plus grand nombre de vies.
Déclaration de liens d’intérêts
Les opinions exprimées dans ce manuscrit sont celles des auteurs et ne reflètent pas la politique officielle du SSA.
Les auteurs déclarent ne pas avoir de liens d’intérêts.
Remerciements
Les auteurs remercient l’ensemble des acteurs du SSA qui ont été et sont toujours engagés dans la lutte contre la COVID-19.
Les auteurs remercient plus particulièrement les contributeurs suivants : médecin en chef A Luft, médecin en chef J Gillard, médecin en chef (Pr) M Boutonnet, médecin principal C Vallet, médecin en chef J-M Pontier, médecin en chef S Duron-Martinaud, médecin en chef A Dia, médecin en chef L Puyeo, médecin en chef F Debrus, médecin en chef (Pr) B Prunet, médecin en chef S Beaume, médecin-général (Pr) G Pelée de Saint Maurice, médecin en chef (Pr) C Ficko, médecin-chef des services (Pr) A Merens, pharmacien en chef G Raharisson, pharmacien en chef B Conte, pharmacien-général (Pr) F Dorandeu, médecin-chef des services (Pr) F Canini, médecin-chef des services (Pr) R Michel, médecin-général (Pr) S Ausset.
Déclaration de liens d’intérêts
Les opinions exprimées dans ce manuscrit sont celles des auteurs et ne reflètent pas la politique officielle du SSA.
Les auteurs déclarent ne pas avoir de liens d’intérêts.
Footnotes
Séance du 24/05/2022.
Références
- 1.Ministère des Armées. Les missions du SSA. [En ligne] Disponible sur : https://www.defense.gouv.fr/sante/nos-missions/missions-du-ssa.(accessed 23 mars 2022).
- 2.Pasquier P., Dubost C., Boutonnet M., Chrisment A., Villevieille T., Batjom E., et al. Predeployment training for forward medicalisation in a combat zone: the specific policy of the French Military Health Service. Injury. 2014;45:1307–1311. doi: 10.1016/j.injury.2014.05.037. [DOI] [PubMed] [Google Scholar]
- 3.Swiech A., de Rocquigny G., Martinez T., Loarer G., Vico S., Planchon J., et al. Terrorist threat: Creating a nationwide damage control training program for non-trauma care providers. Anaesth Crit Care Pain Med. 2020;39:59–64. doi: 10.1016/j.accpm.2019.09.011. [DOI] [PubMed] [Google Scholar]
- 4.Calamai F., Derkenne C., Jost D., Travers S., Klein I., Bertho K., et al. The chemical, biological, radiological and nuclear (CBRN) chain of survival: a new pragmatic and didactic tool used by Paris Fire Brigade. Crit Care. 2019;23:66. doi: 10.1186/s13054-019-2364-2. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Leone M., Bernard L., Brouqui P. Ebola virus outbreak: Tribute to the French Army Health Services. Anaesth Crit Care Pain Med. 2015;34:307–308. doi: 10.1016/j.accpm.2015.12.002. [DOI] [PubMed] [Google Scholar]
- 6.Pohl J.B., Mayet A., Bédubourg G., Duron S., Michel R., Deparis X., et al. The 2009 A(H1N1) influenza pandemic in the French Armed Forces: epidemiological surveillance and operational management. Mil Med. 2014;179:183–189. doi: 10.7205/MILMED-D-13-00261. [DOI] [PubMed] [Google Scholar]
- 7.Gache K., Mayet A., Manet G., Ligier C., Piarroux M., Faure N., et al. The 2009 A(H1N1) influenza pandemic in the French Armed Forces: evaluation of three surveillance systems. Eur J Public Health. 2013;23:653–658. doi: 10.1093/eurpub/cks111. [DOI] [PubMed] [Google Scholar]
- 8.Julien H. [Current organization of disaster medicine] Bull Acad Natl Med. 2013;197:1727–1737. discussion 1737-9. [PubMed] [Google Scholar]
- 9.Moatti J.P. The French response to COVID-19: intrinsic difficulties at the interface of science, public health, and policy. Lancet Public Health. 2020;5:e255. doi: 10.1016/S2468-2667(20)30087-6. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.Peiffer-Smadja N., Lucet J.C., Bendjelloul G., Bouadma L., Gerard S., Choquet C., et al. Challenges and issues about organising a hospital to respond to the COVID-19 outbreak: experience from a French reference centre. Clin Microbiol Infect. 2020;26:669–672. doi: 10.1016/j.cmi.2020.04.002. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.Santé publique France. L’épidémie de COVID-19 en France. [En ligne] Disponible sur: https://www.santepubliquefrance.fr/dossiers/coronavirus-covid-19.(accessed 23 mars 2022).
- 12.Pasquier P., Luft A., Gillard J., Boutonnet M., Vallet C., Pontier J.M., et al. How do we fight COVID-19? Military medical actions in the war against the COVID-19 pandemic in France. BMJ Mil Health. 2021;167:269–274. doi: 10.1136/bmjmilitary-2020-001569. [DOI] [PubMed] [Google Scholar]
- 13.Pearce A.P., Naumann D.N., O’Reilly D. Mission command: applying principles of military leadership to the SARS-Cov-2 (covid-19) crisis. BMJ Mil Health. 2021;167:3–4. doi: 10.1136/bmjmilitary-2020-001485. [DOI] [PubMed] [Google Scholar]
- 14.Gauss T., Pasquier P., Joannes-Boyau O., Constantin J.M., Langeron O., Bouzat P., et al. Preliminary pragmatic lessons from the SARS-CoV-2 pandemic in France. Anaesth Crit Care Pain Med. 2020;39:329–332. doi: 10.1016/j.accpm.2020.05.005. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 15.Code de la défense. Article R3232-11. Décret 1195-2018 (20 décembre 2018). https://www.legifrance.gouv.fr/affichCodeArticle.do?idArticle=LEGIARTI000037908079&cidTexte=LEGITEXT000006071307&dateTexte=20190701.(accessed 23 mars 2022).
- 16.Code de la santé publique. Article R6147-133. Loi 290-2020 (23 mars 2020). https://www.legifrance.gouv.fr/affichCodeArticle.do?idArticle=LEGIARTI000041748508&cidTexte=LEGITEXT000006072665&dateTexte=20200324 (accessed 23 mars 2022).
- 17.Guéhenno JM and al. Livre blanc sur la défense et la sécurité nationale. 1st ed. Paris:La documentation française; 2013. http://www.livreblancdefenseetsecurite.gouv.fr/index.html.(accessed 23 mars 2022).
- 18.Hollander J.E., Carr B.G. Virtually Perfect? Telemedicine for Covid-19. N Engl J Med. 2020;382:1679–1681. doi: 10.1056/NEJMp2003539. [DOI] [PubMed] [Google Scholar]
- 19.https://www.defense.gouv.fr/operations/operation-resilience (accessed: 23 mars 2022).
- 20.Luft A., Corcostegui S.P., Millet M., Gillard J., Boissier J., Rondy P., et al. Aeromedical Evacuations Within the French Armed Forces: Analysis of 2,129 Patients. Mil Med. 2020;185:468–476. doi: 10.1093/milmed/usz268. [DOI] [PubMed] [Google Scholar]
- 21.Jordan R.E., Adab P., Cheng K.K. Covid-19: risk factors for severe disease and death. BMJ. 2020;368 doi: 10.1136/bmj.m1198. m1198. [DOI] [PubMed] [Google Scholar]
- 22.Boutonnet M., Raynaud L., Pasquier P., Vitiello L., Coste S., Ausset S. Critical Care Skill Triad for Tactical Evacuations. Air Med J. 2018;37:362–366. doi: 10.1016/j.amj.2018.07.028. [DOI] [PubMed] [Google Scholar]
- 23.Boutonnet M., Pasquier P., Raynaud L., Vitiello L., Bancarel J., Coste S., et al. Ten years of en route critical care training. Air Med J. 2017;36:62–66. doi: 10.1016/j.amj.2016.12.004. [DOI] [PubMed] [Google Scholar]
- 24.Marini J.J., Gattinoni L. Management of COVID-19 Respiratory Distress. JAMA. 2020;323:2329–2330. doi: 10.1001/jama.2020.6825. [DOI] [PubMed] [Google Scholar]
- 25.Cook T.M. Personal protective equipment during the COVID-19 pandemic - a narrative review. Anaesthesia. 2020;75:920–927. doi: 10.1111/anae.15071. [DOI] [PubMed] [Google Scholar]
- 26.Danguy des Déserts M., Mathais Q., Luft A., Escarment J., Pasquier P. Conception and deployment of a 30-bed field military intensive care hospital in Eastern France during the 2020 COVID-19 pandemic. Anaesth Crit Care Pain Med. 2020;39:361–362. doi: 10.1016/j.accpm.2020.04.008. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 27.Kuteifan K., Pasquier P., Meyer C., Escarment J., Theissen O. The outbreak of COVID-19 in Mulhouse: Hospital crisis management and deployment of military hospital during the outbreak of COVID-19 in Mulhouse France. Ann Intensive Care. 2020;10:59. doi: 10.1186/s13613-020-00677-5. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 28.Danguy des Déserts M., Mathais Q., Morvan J.B., Rager G., Escarment J., Pasquier P. Outcomes of COVID-19-Related ARDS Patients Hospitalized in a Military Field Intensive Care Unit. Mil Med. 2021 doi: 10.1093/milmed/usab268. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 29.Valentin A., Ferdinande P. ESICM Working Group on Quality Improvement. Recommendations on basic requirements for intensive care units: structural and organizational aspects. Intensive Care Med. 2011;37:1575–1587. doi: 10.1007/s00134-011-2300-7. [DOI] [PubMed] [Google Scholar]
- 30.Leone M., Constantin J.M., Dahyot-Fizelier C., et al. French intensive care unit organisation. Anaesth Crit Care Pain Med. 2018;37:625–627. doi: 10.1016/j.accpm.2018.10.011. [DOI] [PubMed] [Google Scholar]
- 31.Berger F., Bédubourg G., Facon A., Boyavalle S., Michel H., Velut G., et al. Force health protection during the Ebola crisis: French experience in Guinea. J R Army Med Corps. 2017;163:223. doi: 10.1136/jramc-2016-000749. [DOI] [PubMed] [Google Scholar]
- 32.Mathais Q., Swiech A., De Rocquigny G., Thill C., Aries P. Deployment of a mobile military ICU embedded in a civilian hospital during the second COVID-19 outbreak in Mayotte France. Anaesth Crit Care Pain Med. 2021;40:100888. doi: 10.1016/j.accpm.2021.100888. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 33.Lohezic S., Fouilland X., Janicki A., Lefort H. [The nurse at the heart of combat rescue in the navy] Rev Infirm. 2019;68:35–38. doi: 10.1016/j.revinf.2018.11.009. [DOI] [PubMed] [Google Scholar]
- 34.Chong S.J., Jiang L., Chow W.E. Challenges of forward naval surgical support for maritime forces. Mil Med. 2015;180:888–891. doi: 10.7205/MILMED-D-14-00532. [DOI] [PubMed] [Google Scholar]
- 35.Service de santé des armées – Toulon. Principes d’organisation afflux massif SSA. [En ligne] Disponible sur:https://sfar.org/principes-dorganisation-afflux-massif-ssa/.(accessed: 23 mars 2022).
- 36.deBoisblanc M.W., Goldman R.K., Mayberry J.C., Brand D.M., Pangburn P.D., Soifer B.E., et al. Weaning injured patients with prolonged pulmonary failure from mechanical ventilation in a non-intensive care unit setting. J Trauma. 2000;49:224–230. doi: 10.1097/00005373-200008000-00007. discussion 230-1. [DOI] [PubMed] [Google Scholar]
- 37.Marty F.M., Chen K., Verrill K.A. How to Obtain a Nasopharyngeal Swab Specimen. N Engl J Med. 2020;382:e76. doi: 10.1056/NEJMvcm2010260. [DOI] [PubMed] [Google Scholar]