RESUMEN
Objetivo.
Evaluar la eficacia de un protocolo estandarizado y simplificado basado en los pilares técnicos de la Iniciativa HEARTS para el control de pacientes hipertensos del Programa de Salud Cardiovascular en el primer nivel de atención de salud en Chile.
Métodos.
Estudio observacional longitudinal (cohorte histórica), en 2 centros de salud familiar del primer nivel de atención en Santiago, que comparó el control de presión arterial en adultos hipertensos logrado con el protocolo estandarizado y simplificado, frente al protocolo habitual, según las guías nacionales. Las innovaciones del protocolo estandarizado incluyeron cambios en la coordinación del equipo de salud, inicio de tratamiento farmacológico inmediatamente después de confirmación diagnóstica, tratamiento farmacológico estandarizado con combinación de al menos 2 o 3 fármacos antihipertensivos en un sólo comprimido, en una toma diaria. Se realizó seguimiento por 1 año para evaluar el porcentaje de adherencia al tratamiento y cumplimiento de metas de control de presión arterial (menor a 140/90 mmHg).
Resultados.
Se evaluaron 1 490 pacientes: 562 que utilizaron el protocolo estandarizado y simplificado y 928 tratados con el protocolo habitual (centros de salud familiar-1: 650, centros de salud familiar -2: 278). A 1 año de seguimiento, los pacientes del grupo del protocolo estandarizado y simplificado tuvieron mayor proporción de cumplimiento de metas de control de presión arterial (65% versus 37% y 41%, p<0,001) y mayor porcentaje de adherencia al tratamiento en comparación con aquellos con el protocolo habitual (71% versus 18% y 23%, p<0,001).
Conclusiones.
Los resultados muestran que el protocolo estandarizado y simplificado es más efectivo que el protocolo habitual en el control de hipertensión arterial en pacientes en tratamiento en el primer nivel de atención en Chile. Su implementación a nivel nacional podría contribuir a la disminución de eventos cardiovasculares mayores.
Palabras clave: Hipertensión, monitoreo ambulatorio de la presión arterial, calidad de la atención de salud, Américas, Chile
ABSTRACT
Objective.
To evaluate the effectiveness of a standardized and simplified protocol based on the technical pillars of the HEARTS Initiative for the control of hypertensive patients in the Cardiovascular Health Program at the first level of care in Chile.
Methods.
Longitudinal observational study (historical cohort) in two family health centers at the first level of care in Santiago. The control of blood pressure in hypertensive adults using a standardized and simplified protocol was compared to the usual protocol based on national guidelines. Innovations in the standardized protocol included changes in how the health team is coordinated, initiation of pharmacological treatment immediately after confirmed diagnosis, standardized pharmacological treatment with a combination of at least two or three antihypertensive drugs taken daily in a single tablet. Follow-up was conducted after one year to assess the percentage of adherence to treatment and achievement of blood pressure control targets (< 140/90 mmHg).
Results.
A total of 1490 patients were evaluated: 562 who followed the standardized and simplified protocol, and 928 who were treated with the usual protocol (family health centers: 650; family health centers: 278). After one year, patients in the standardized and simplified protocol group had a higher proportion of adherence to blood pressure control targets (65% versus 37% and 41%, p<0.001) and higher adherence to treatment compared to those following the usual protocol (71% versus 18% and 23%, p<0.001).
Conclusions.
The results show that the standardized and simplified protocol is more effective than the usual protocol in controlling arterial hypertension in patients undergoing treatment at the first level of care in Chile. Its implementation at the national level could contribute to a decrease in major cardiovascular events.
Keywords: Hypertension; blood pressure monitoring, ambulatory; quality of health care; Americas; Chile
RESUMO
Objetivo.
Avaliar a eficácia de um protocolo padronizado e simplificado, com base nos pilares técnicos da iniciativa HEARTS, para o controle de pacientes com hipertensão arterial do Programa de Saúde Cardiovascular na atenção primária à saúde do Chile.
Métodos.
Estudo observacional longitudinal (coorte histórica) em 2 centros de atenção primária de saúde da família em Santiago, que comparou o controle da pressão arterial em adultos com hipertensão, atingido com o protocolo padronizado e simplificado, versus o protocolo habitual, de acordo com as diretrizes nacionais. As inovações do protocolo padronizado incluíram mudanças na coordenação da equipe de saúde, início do tratamento farmacológico imediatamente após a confirmação do diagnóstico e tratamento farmacológico padronizado com associação de pelo menos 2 ou 3 anti-hipertensivos em um único comprimido, tomados uma vez ao dia. O acompanhamento foi realizado por 1 ano para avaliar o percentual de adesão ao tratamento e o cumprimento das metas de controle da pressão arterial (menor que 140/90 mmHg).
Resultados.
Foram avaliados 1.490 pacientes: 562 que utilizaram o protocolo padronizado e simplificado e 928 que foram tratados com o protocolo habitual (unidade de saúde da família 1: 650, unidade de saúde da família 2: 278). Em 1 ano de seguimento, os pacientes do grupo do protocolo padronizado e simplificado apresentaram maior proporção de cumprimento das metas de controle da pressão arterial (65% versus 37% e 41%, p<0,001) e maior percentual de adesão ao tratamento, em comparação com aqueles que utilizaram o protocolo habitual (71% versus 18% e 23%, p<0,001).
Conclusões.
Os resultados mostram que o protocolo padronizado e simplificado é mais eficaz que o protocolo habitual no controle da hipertensão arterial em pacientes que estão em tratamento na atenção primária do Chile. Sua implementação no nível nacional poderia contribuir para a redução de eventos cardiovasculares maiores.
Palavras-chave: Hipertensão, monitorização ambulatorial da pressão arterial, qualidade da assistência à saúde, Américas, Chile
La hipertensión arterial es un importante problema de salud en Chile, con una prevalencia del 27,6% entre personas de 15 años o más (1). Es el principal factor de riesgo aislado para enfermedad cardiovascular (2-6), responsable del 7,7% del total de años de vida saludables perdidos por mortalidad prematura o discapacidad (1,6).
En Chile se han implementado políticas sanitarias específicas para el control de la hipertensión durante los últimos 20 años. Estas incluyen la incorporación de la hipertensión en un Plan de Garantías Explícitas en Salud (GES), que es un conjunto de beneficios garantizados por ley para las personas afiliadas al seguro público y privado de salud y que cuenta con el desarrollo y difusión de guías clínicas y orientaciones técnicas del Programa de Salud Cardiovascular del Ministerio de Salud, con la disponibilidad de equipos multiprofesionales y tratamiento personalizado acorde a riesgo cardiovascular individual, así como la disponibilidad y entrega garantizada de medicamentos antihipertensivos en el primer nivel de atención (7,8). Asociado a estas políticas, Chile aumentó el porcentaje de control de hipertensión desde 17,3% en 2010 a 33,4% en 2017 (1). Sin embargo, el porcentaje de control se estabilizó durante el periodo 2013-2016 y continúa siendo muy inferior al que muestran otros países desarrollados del continente (9,10).
La dificultad en mejorar el porcentaje de control de la hipertensión motivó la participación de nuestro país en la Iniciativa Global HEARTS (11,12). En la etapa inicial del proyecto se identificaron los principales problemas de los protocolos habituales aplicados en el primer nivel de atención chileno y, considerando los pilares técnicos de la Iniciativa HEARTS (13-16), se diseñó un protocolo estandarizado para el tratamiento de la hipertensión (figura 1) en pacientes inscritos del Programa de Salud Cardiovascular del primer nivel de atención. El protocolo estandarizado fue implementado inicialmente en centros de salud familiar (CESFAM) del primer nivel de atención, considerados centros de demostración (2016-2019).
FIGURA 1. Algoritmo de estandarización del diagnóstico empleado en el tratamiento estandarizado de la hipertensión arterial.
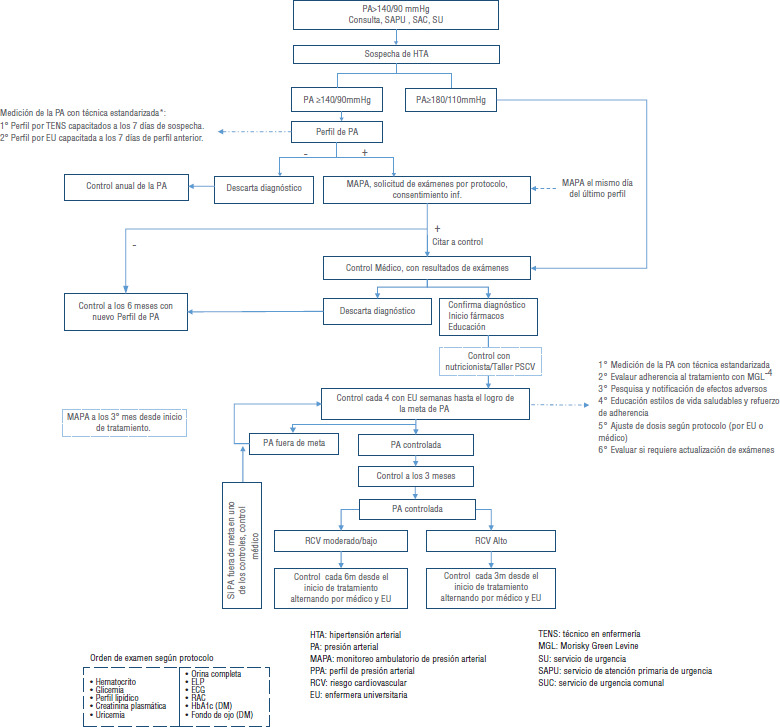
El objetivo del presente estudio fue evaluar la efectividad en el control de la hipertensión arterial lograda durante el primer año de la implementación de protocolo estandarizado y simplificado en comparación con el control de la hipertensión logrado con el protocolo habitual en dos centros del nivel primario de atención del área suroriente de Santiago.
MATERIALES Y MÉTODOS
Se realizó un estudio observacional longitudinal (cohorte histórica), en 2 centros del nivel primario de atención en la ciudad de Santiago, Chile (Centros de Salud Familiar – CESFAM): CESFAM La Florida y CESFAM José Alvo, desde enero 2016 a enero 2019). Ambos centros estaban bajo la asesoría técnica del Servicio de Salud Metropolitano Sur Oriente (SSMSO), uno de los 29 servicios de salud del país. La población beneficiaria del SSMSO es de aproximadamente 1 357 000 habitantes. Se seleccionaron estos centros ya que se encontraban en la Región Metropolitana, en una comuna con población de nivel socioeconómico medio-bajo, con compromiso para la implementación del protocolo estandarizado y simplificado de las autoridades del Servicio de Salud, comunales y de los directores del Programa de Salud Cardiovascular de los CESFAM. Se recolectaron datos clínicos y de laboratorio a partir del registro clínico electrónico de los CESFAM.
Los pacientes seleccionados fueron de 15-79 años con hipertensión diagnosticada por primera vez, o con diagnóstico de hipertensión previa, sin tratamiento farmacológico durante al menos 3 meses (con hipertensión arterial confirmada de modo similar a pacientes diagnosticados por primera vez), o hipertensos en seguimiento en el Programa de Salud Cardiovascular durante al menos 6 meses y cifras de presión arterial mayor a 160/100 mmHg, o hipertensos de alto riesgo cardiovascular con más de 6 meses de tratamiento y cifras de presión arterial mayor a 150/90 mmHg. Se excluyeron del estudio personas con indicación perentoria de tratamiento farmacológico específico por daño órgano blanco, cardiovascular o renal (infarto agudo al miocardio, insuficiencia cardíaca; enfermedad renal crónica etapas 4 o 5), personas con antecedentes de alergia a los medicamentos antihipertensivos utilizados en el presente estudio y mujeres embarazadas. Los pacientes que aceptaron participar en el estudio firmaron un consentimiento informado.
Para la medición de presión arterial se utilizó el método oscilométrico (equipo automatizado validado, Omron HEM-907, Omron Healthcare, Bannockburn, IL), con observador presente, según recomendaciones HEARTS (17). Se obtuvieron tres lecturas consecutivas con intervalos de 1 minuto en cada visita, registrándose en la ficha clínica como cifras de presión arterial sistólica y diastólica el valor promedio de presión, obtenido a partir de la segunda y tercera medición. El diagnóstico de hipertensión fue realizado si en dos visitas consecutivas para medición de presión arterial realizadas (periodo <15 días) la presión arterial sistólica fue ≥ 140 mmHg o la presión arterial diastólica fue ≥ 90mmHg (18).
Respecto a los protocolos de tratamiento, se comparó el porcentaje de pacientes que logró control de presión arterial con el protocolo estandarizado (CESFAM La Florida) frente al protocolo habitual, según las Guías GES de Hipertensión Arterial del Ministerio de Salud 2010 (18). El ingreso de los pacientes a alguno de los protocolos de tratamiento fue definido por los médicos tratantes. No hubo intervención de los investigadores en esta decisión. Las innovaciones del protocolo estandarizado en relación con el protocolo habitual incluyeron: a) protocolo simplificado y estandarizado de tratamiento farmacológico, a ser aplicado desde el momento de diagnóstico; en los protocolos habituales se podía comenzar con indicación de cambios en el estilo de vida, iniciando el tratamiento farmacológico en una segunda consulta de control, según los resultados de la presión arterial; b) tratamiento farmacológico con fármacos en combinación a dosis fija de dos o tres antihipertensivos en un solo comprimido en una toma diaria, en el protocolo habitual se recomendaba monoterapia; c) tarea compartida entre el médico y de enfermería en el control de pacientes en tratamiento; en el protocolo habitual los controles eran realizados solo por el médico; d) protocolo de seguimiento abreviado, buscando el logro de la meta de control (menor a 140/90 mmHg) o derivación a nivel de mayor complejidad en un plazo menor a 90 días; en el protocolo habitual la primera consulta de control podía realizarse hasta 90 días después de la confirmación diagnóstica, según riesgo cardiovascular. Para la comparación, se evaluaron 2 grupos control tratados según el protocolo habitual: CESFAM La Florida (el mismo centro donde se implementó el protocolo estandarizado y simplificado) y CESFAM José Alvo. La meta de control de presión arterial fue presión sistólica < 140 mmHg y presión arterial diastólica <90 mmHg.
En los pacientes del grupo protocolo estandarizado y simplificado del presente estudio, se utilizó la combinación valsartan/amlodipino (medicamento original, no bioequivalente/genérico). La dosis inicial fue 80/5 mg; en una toma diaria, con intensificación progresiva del tratamiento cada 4 semanas si no había logro de la meta de control de presión arterial: 160/5 mg, 160/10 mg y en el cuarto y último paso se agregaba hidroclorotiazida 160/10/12,5 mg, siempre el tratamiento era de un solo comprimido en una toma diaria (figuras 1 y 2). El control era realizado por un médico o personal de enfermería de grado universitario. En el caso de presentar una presión arterial por sobre la meta de control, el personal médico o de enfermería, siguiendo el protocolo previamente recetado, lo comunicaba al paciente y pasaba al paso siguiente del protocolo. Se requería un control médico para agregar hidroclorotiazida al tratamiento que formaba parte del mismo comprimido. Una vez lograda la meta de control, la frecuencia de los controles se ajustó de acuerdo con el perfil de riesgo cardiovascular del paciente (cada 3 meses para riesgo cardiovascular alto; cada 6 meses para riesgo cardiovascular moderado; cada 12 meses para riesgo cardiovascular bajo). Los medicamentos disponibles para el protocolo habitual incluyeron losartán, enalapril, hidroclorotiazida, bloqueadores de canales de calcio y bloqueadores betaadrenérgicos. Los pacientes con hipertensión y riesgo cardiovascular bajo, la recomendación era iniciar tratamiento con educación para cambio de estilo de vida (hasta 90 días), y si al cabo de ese plazo no había respuesta clínica, iniciar tratamiento farmacológico; en pacientes con riesgo cardiovascular moderado además de la educación para cambio de estilo de vida, iniciar tratamiento farmacológico con una droga. En los pacientes con riesgo cardiovascular alto se recomendaba iniciar el tratamiento farmacológico con combinación de dos fármacos a dosis bajas.
FIGURA 2. Algoritmo de estandarización de la terapia farmacológica empleada en el Tratamiento Estandarizado de la Hipertensión Arterial.
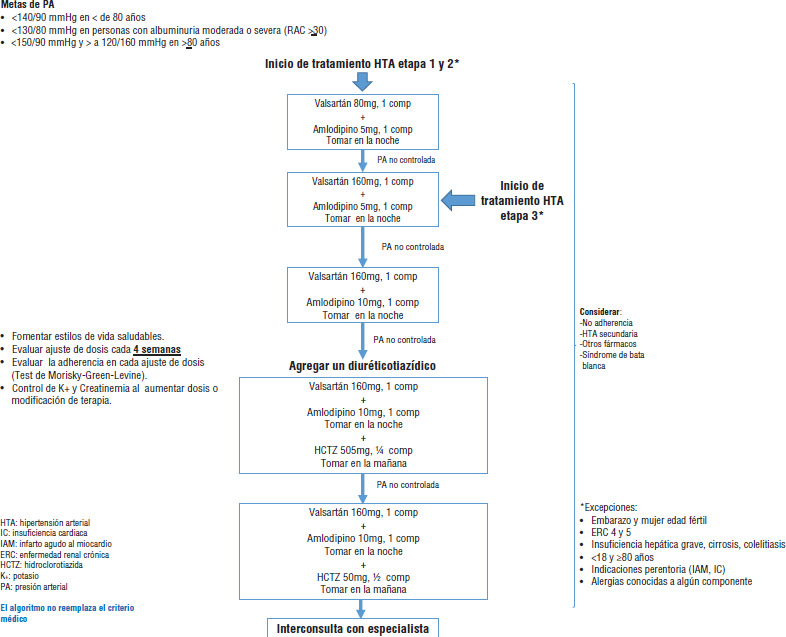
El diagnóstico, tratamiento y seguimiento de otros factores de riesgo o patologías (ej. obesidad, tratamiento de la dislipidemia, diabetes, etc.) se realizó según las directrices técnicas del Ministerio de Salud utilizadas habitualmente en cada CESFAM.
En este estudio se analizaron: sexo, edad al inicio del estudio, peso, estatura, índice de masa corporal (IMC), circunferencia abdominal, estado nutricional, tabaquismo, diabetes, enfermedad renal crónica (incluyendo etapa), dislipidemia, riesgo cardiovascular, creatinina sérica, potasio sérico, sodio sérico, cloruro sérico, colesterol total, colesterol LDL, colesterol HDL, triglicéridos, hematocrito, glicemia, hemoglobina glicosilada, presión arterial sistólica, presión arterial diastólica. Además, se incluyó, número y tipo de fármacos antihipertensivos utilizados, tiempo desde diagnóstico a control de salud.
Como desenlace primario se evaluó el porcentaje de pacientes con control adecuado de presión arterial (presión arterial <140/90 mmHg) a 12 meses desde el ingreso al protocolo de tratamiento. Como desenlaces secundarios se evaluaron las diferencias de presión arterial sistólica (PAS) y diastólica (PAD) de las personas que ingresan al Programa de Salud Cardiovascular entre el diagnóstico (basal) y los controles sucesivos, la proporción de personas con cifras de presión arterial mayor a 160/100 mmHg en controles sucesivos desde el inicio de la aplicación del protocolo de tratamiento, el tiempo desde el diagnóstico hasta adherencia al tratamiento farmacológico (retiro de medicamentos en farmacia del CESFAM), hospitalización por eventos cardiovasculares y cerebrovasculares.
Análisis estadísticos: para el análisis de variables continuas, se evaluó distribución paramétrica mediante prueba de Shapiro-Wilk. Para la comparación entre los diferentes grupos, en variables discretas se realizó prueba de Chi cuadrado, y para variables continuas se realizó prueba ANOVA de una vía, con test post-hoc de Bonferroni para comparación entre grupos. Para la comparación de cambios de presión arterial en el mismo grupo (variable continua) se empleó prueba ANOVA de pruebas pareadas, con test post-hoc de Bonferroni para comparación entre grupos. Para la evaluación del desenlace primario, se empleó test de rango logarítmico y curvas de sobrevida de Kaplan-Meier, y se calcularon cociente de riesgos (HR por sus siglas en inglés), (Stata SE v17.0 y GraphPad Prism v.8.4).
El estudio fue aprobado por el Comité de Ética del Servicio de Salud Metropolitano Sur Oriente, se obtuvo el consentimiento informado de todos los participantes y se tomaron las medidas necesarias para el cumplimiento de los requisitos éticos de la investigación (garantía de anonimato).
RESULTADOS
Se evaluaron 562 pacientes que recibieron el tratamiento según protocolo estandarizado y simplificado (CESFAM La Florida) y 928 pacientes que recibieron el tratamiento según protocolo habitual (650 pacientes del CESFAM La Florida y 278 pacientes del CESFAM José Alvo). El cuadro 1 describe los datos basales de los pacientes estudiados: 52% del sexo femenino, edad promedio de 62,9 años, IMC promedio de 30,4 kg/m2, 79% presentaban dislipidemia, 36,6% diabetes, 8,2% enfermedad renal crónica, y 57% riesgo cardiovascular alto, según lo registrado por el médico en el expediente clínico electrónico. La presión arterial sistólica inicial fue de: 151,6 ± 15.1 mmHg (rango: 126-238) y la presión arterial diastólica inicial de 88,0 ± 11,3 mmHg (rango: 48-141).
CUADRO 1. Características demográficas y clínicas basales de los pacientes en tratamiento según protocolo estandarizado y protocolo habitual.
|
Variable |
CESFAM |
CESFAM |
P frente a La Florida protocolo estandarizado |
CESFAM |
P frente a La Florida protocolo estandarizado |
|---|---|---|---|---|---|
|
La Florida protocolo estandarizado |
La Florida protocolo habitual |
José Alvo protocolo habitual |
|||
|
Total pacientes, n (%) |
562 (100%) |
650 (100%) |
|
278 (100%) |
|
|
Sexo femenino, n (%) |
297 (52,8%) |
343 (52,8%) |
ns |
162 (58,3%) |
ns |
|
Edad al inicio del estudio [años] |
62,9 ± 11,8 |
61,4 ± 14,1 |
ns |
60,7 ± 13,1 |
ns |
|
15-19 años |
0 (0,0%) |
3 (0,5%) |
|
1 (0,4%) |
|
|
20-29 años |
3 (0,5%) |
12 (1,8%) |
|
4 (1,4%) |
|
|
30-49 años |
81 (14,4%) |
109 (16,8%) |
|
38 (13,7%) |
|
|
50-64 años |
202 (35,9%) |
231 (35,5%) |
|
130 (46,8%) |
|
|
>65 años |
276 (49,1%) |
295 (45,4%) |
|
105 (37,8%) |
|
|
Peso[kg] |
78,2 ± 15,8 |
79,1 ± 18,5 |
ns |
80,1 ± 17,1 |
ns |
|
Estatura [m] |
1,60 ± 0,10 |
1,60 ± 0,10 |
ns |
1,59 ± 0,09 |
ns |
|
IMC [kg/m2] |
30,4 ± 5,0 |
30,5 ± 5,8 |
ns |
31,6 ± 6,0 |
0,01 |
|
Circunferencia abdominal [cm] |
101,0 ± 11,6 |
101,1 ± 14,3 |
ns |
102,6 ± 13,8 |
ns |
|
Estado nutricional, n/total (%) |
|
|
ns |
|
< 0,001 |
|
Bajo peso |
4/425 (0,9%) |
7/433 (1,6%) |
|
3/245 (1,2%) |
|
|
Normal |
102/425 (24,0%) |
95/433 (21,9%) |
|
23/245 (9,4%) |
|
|
Sobrepeso |
151/425 (35,5%) |
150/433 (34,6%) |
|
36/245 (14,7%) |
|
|
Obesidad |
168/425 (39,5%) |
181/433 (41,8%) |
|
183/245 (74,7%) |
|
|
Tabaquismo, n (%) |
62 (11,0%) |
172 (26,5%) |
|
92 (33,1%) |
|
|
Diabetes, n (%) |
200 (35,6%) |
184 (28,3%) |
|
76 (27,3%) |
|
|
Enfermedad renal crónica, n/total (%) |
46 (8,2%) |
108 (16,6%) |
< 0,001 |
88 (31,7%) |
< 0,001 |
|
Etapa 1 |
29 (63,0%) |
47 (43,5%) |
|
23 (26,1%) |
|
|
Etapa 2 |
11 (23,9%) |
38 (35,2%) |
|
40 (45,5%) |
|
|
Etapa 3 |
6 (13,0%) |
23 (21,3%) |
|
25 (28,4%) |
|
|
Dislipidemia, n (%) |
448 (79,7%) |
464 (71,4%) |
< 0,001 |
214 (77,0%) |
ns |
|
Riesgo cardiovascular, n/total (%) |
|
|
< 0,001 |
|
0,02 |
|
Bajo |
63/444 (14,2%) |
136/635 (21,4%) |
|
44/274 (16,1%) |
|
|
Moderado |
128/444 (28,8%) |
245/635 (38,6%) |
|
102/274 (37,2%) |
|
|
Alto |
253/444 (57,0%) |
254/635(40,0%) |
|
128/274 (46,7%) |
|
|
Creatinina sérica [mg/dL] |
0,88 ± 0,2 |
0,88 ± 0,3 |
ns |
0,88 ± 0,3 |
ns |
|
Potasio [mEq/L] |
4,5 ± 0,4 |
4,5 ± 0,5 |
ns |
4,5 ± 0,5 |
ns |
|
Sodio [mEq/L] |
138,9 ± 3,5 |
139,5 ± 2,8 |
ns |
139,1 ± 2,8 |
ns |
|
Cloruro [mEq/L] |
103,3 ± 3,2 |
103,6 ± 3,0 |
ns |
104,2 ± 3,0 |
ns |
|
Colesterol total [mg/dL] |
187,0 ± 43,7 |
193,1 ± 43,5 |
0,038 |
188,8 ± 41,2 |
ns |
|
Colesterol HDL [mg/dL] |
47,9 ± 19,0 |
45,6 ± 13,8 |
0,036 |
46,1 ± 14,7 |
ns |
|
Colesterol LDL [mg/dL] |
109,2 ± 37,9 |
114,9 ± 38,1 |
0,024 |
111,8 ± 36,5 |
ns |
|
Triglicéridos [mg/dL] |
160,0 ± 110,6 |
166,8 ± 100,9 |
ns |
159,9 ± 88,5 |
ns |
|
Hematocrito [%] |
43,6 ± 6,1 |
43,4 ± 5,3 |
ns |
43,7 ± 3,8 |
ns |
|
Glicemia [mg/dL] |
112,0 ± 41,7 |
113,2 ± 47,9 |
ns |
119,4 ± 57,3 |
ns |
|
Hemoglobina glicosilada en diabéticos [HbA1c%] |
6,5 ± 1,4 (200) |
7,7 ± 1,9 (184) |
<0,001 |
7,7 ± 2,0 (76) |
ns |
|
Presión arterial [mmHg] |
|
|
|
|
|
|
Sistólica |
151,6 ± 15,1 |
151,2 ± 14,9 |
ns |
151,9 ± 15,9 |
ns |
|
Rango |
(126-238) |
(113-218) |
|
(120-220) |
|
|
Diastólica |
88,0 ± 11,3 |
87,4 ± 11,3 |
ns |
89,4 ± 10,5 |
ns |
|
Rango |
(48-141) |
(54-125) |
|
(60-122) |
|
Fuente: datos obtenidos desde ficha clínica electrónica RAYEN.
Las variables continuas se expresan como media aritmética +/- desviación estándar. Se muestra el valor-p entre el grupo de pacientes tratados con el protocolo estandarizado frente a los 2 grupos que recibieron tratamiento de acuerdo al protocolo habitual.
CESFAM: centros de salud familiar
ns: diferencia estadísticamente no significativa.
La proporción de control de presión arterial a 1 año (presión arterial < 140/90 mmHg), en el grupo de protocolo estandarizado y simplificado fue de 65% (figura 3A), un valor significativamente mayor respecto al logrado en los pacientes de los grupos en tratamiento según protocolo habitual: 41% en CESFAM La Florida y 37% en CESFAM José Alvo (HR frente a CESFAM La Florida: 0,47 (0,40-0,55), p < 0,001. HR frente a CESFAM José Alvo: 0,39 (0,32-0,47), p < 0,001). Un análisis multivariado mostró al uso de PE como el principal factor asociado al logro de control de presión arterial.
FIGURA 3. Proporción de pacientes que alcanzan la meta de control de presión arterial durante el primer año de diagnóstico.
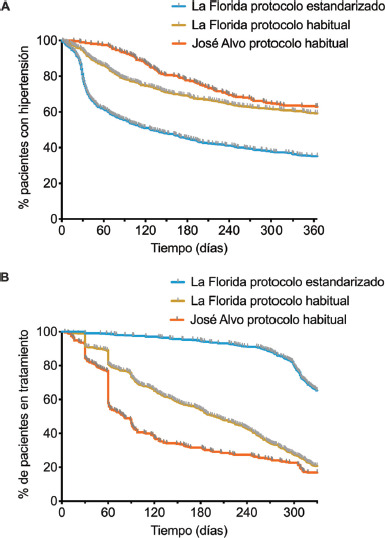
A, Análisis de Kaplan-Meier de la proporción de pacientes que lograron la meta de control de PA (PAS < 140 mmHg y PAD < 90 mmHg). B, Análisis de Kaplan-Meier de la proporción de pacientes en tratamiento anti-hipertensivo, independiente del logro de meta de control de hipertensión arterial. En La Florida, protocolo estandarizado en línea azul, La Florida, protocolo habitual en línea mostaza, y José Alvo, protocolo habitual en línea anaranjada. *= P<0,05 frente a protocolo estandarizado de La Florida.
El tiempo promedio desde la confirmación diagnóstica hasta la primera consulta clínica fue de 34 días (rango: 26-66 días) en el grupo de protocolo estandarizado y simplificado; de 92 días (rango: 49-216 días en el grupo en tratamiento según protocolo habitual del CESFAM La Florida; p<0,001 frente a protocolo estandarizado); y de 31 días (rango: 35-82, p no diferencia significativa frente al protocolo estandarizado de La Florida) en el grupo en tratamiento según protocolo habitual del CESFAM José Alvo. El tiempo transcurrido entre consultas sucesivas (segunda, tercera y cuarta visita) continuó siendo menor para los pacientes en tratamiento en La Florida con el protocolo estandarizado y José Alvo protocolo de tratamiento habitual, en comparación con el grupo de La Florida protocolo de tratamiento habitual.
Con relación a la adherencia al tratamiento, 71% de los pacien-tes que ingresaron al protocolo estandarizado y simplificado continuaban retirando sus medicamentos al año de seguimiento (figura 3B); en contraste, en los grupos en tratamiento según protocolo de tratamiento habitual solamente 23% y 18% de los pacientes del CESFAM La Florida y José Alvo, respectivamente, (HR versus CESFAM La Florida: 0,24 (0,20-0,28), p<0,001. HR versus CESFAM José Alvo: 0,19 (0,13-0,36), p<0,001).
Los esquemas farmacológicos que se utilizaron para el trata-miento de los pacientes del grupo protocolo estandarizado y simplificado y para los pacientes de los grupos en protocolo habitual se describen en los cuadros 2 y 3. Tanto en el grupo de protocolo estandarizado como en los grupos en protocolo habitual inicialmente se realizó tratamiento con una sola tableta en todos los pacientes. No encontramos diferencias estadísticamente significativas en la magnitud de disminución de PAS o PAD de los pacientes que lograron control al comparar los valores del grupo en protocolo estandarizado con los de los grupos en tratamiento según el protocolo habitual.
CUADRO 2. Descripción de tratamiento farmacológico de los pacientes en tratamiento según protocolo estandarizado y protocolo habitual.
|
Terapia farmacológica |
CESFAM |
CESFAM |
CESFAM |
|---|---|---|---|
|
La Florida, protocolo estandarizado |
La Florida, protocolo habitual |
José Alvo, protocolo habitual |
|
|
Incluye Losartán, n (%) |
0 |
424 (65,2%) |
241 (86,7%) |
|
Incluye Enalapril, n (%) |
0 |
231 (35,5%) |
190 (68,3%) |
|
Incluye Atenolol, n (%) |
0 |
40 (6,2%) |
61 (21,9%) |
|
Incluye Nifedipino, n (%) |
0 |
11 (1,7%) |
34 (12,2%) |
|
Incluye Propranolol, n (%) |
0 |
8 (1,2%) |
5 (1,8%) |
|
Incluye Isosorbide, n (%) |
0 |
2 (0,3%) |
2 (0,7%) |
|
Incluye Amlodipino, n (%) |
562 (100%) |
2 (0,3%) |
40 (14,4%) |
|
Incluye Valsartan, n (%) |
562 (100%) |
0 |
0 |
|
Incluye Hidroclorotiazida, n (%) |
28 (4,9%) |
0 |
0 |
Fuente: datos obtenidos desde ficha clínica electrónica RAYEN.
n: número de pacientes que retiran la prescripción. En paréntesis se indica el porcentaje de pacientes que retira el fármaco enunciado del total de pacientes en tratamiento en cada grupo.
CESFAM: centros de salud familiar.
CUADRO 3. Descripción de tratamiento farmacológico en grupo La Florida Protocolo Estandarizado consulta inicial.
|
Fármacos y dosis |
CESFAM |
|---|---|
|
La Florida, protocolo estandarizado | |
|
Valsartán 80 mg o 160 mg solo |
5 (0,9%) |
|
Valsartán 80 mg / Amlodipino 5 mg |
341 (60,7%) |
|
Valsartán 160 mg / Amlodipino 5 mg |
149 (26,5%) |
|
Valsartán 160 mg / Amlodipino 10 mg |
43 (7,7%) |
|
Valsartán 160 mg / Amlodipino 10 mg / Hidroclorotiazida 12,5 mg |
24 (4,3%) |
Fuente: datos obtenidos desde ficha clínica electrónica RAYEN.
Finalmente, en forma exploratoria, se evaluó la proporción de eventos adversos cardiovasculares desarrollados durante 1 año. En el grupo tratado con el protocolo estandarizado hubo 2 eventos (1,7%; 2 ACV); en el grupo en tratamiento según el protocolo habitual del CESFAM La Florida 8 eventos (1,4%; 4 ACV y 4 IAM) y en grupo en tratamiento según protocolo habitual del CESFAM José Alvo también fue de 8 eventos (2,3%; 3 ACV y 5 IAM).
DISCUSIÓN
En el presente estudio se analizó la eficacia de un protocolo estandarizado y del protocolo habitual para el tratamiento de la hipertensión arterial en el nivel primario de atención en Chile. Los resultados muestran que la proporción de control de hipertensión al año (presión arterial menor a 140/90 mmHg) fue mayor en las personas tratadas de acuerdo al protocolo estandarizado (65%, CESFAM La Florida) en comparación al porcentaje de control logrado con el protocolo habitual (41%-37%, CESFAM La Florida y CESFAM José Alvo respectivamente). La proporción del control de hipertensión lograda con el protolo estandarizado también es mayor que la que han encontrado estudios recientes en diversos países de Latinoamérica incluyendo Chile, que muestran porcentajes de control entre 17% y 25%, (19,20). El protocolo estandarizado logró además un importante aumento de la adherencia al tratamiento, que al año de seguimiento fue más de 3 veces mayor en comparación con los grupos en tratamiento con el protocolo habitual.
En comparación con los protocolos habituales, se presenta un protocolo simplificado y estandarizado de tratamiento farmacológico, a ser aplicado desde el momento de diagnóstico. El algoritmo de intensificación de tratamiento del protocolo estandarizado es lineal, de pocas etapas y desde el inicio contempla el uso de combinación de 2 o 3 fármacos antihipertensivos. En contraste, el protocolo habitual, indicaba iniciar el tratamiento con recomendación de cambios del estilo de vida o monoterapia farmacológica, recomendando el uso de combinaciones en etapas secundarias de tratamiento. La evidencia disponible muestra que más del 60% de los pacientes hipertensos requiere de la combinación de fármacos antihipertensivos para el logro de control (21,22). La combinación de principios activos en un solo comprimido es una recomendación de tratamiento antihipertensivo de primera línea, de mayor eficacia de acuerdo con la evidencia de la literatura (23-26). Estos antece-dentes sugieren que el uso de combinación farmacológica desde el inicio, podría contribuir a la mayor eficacia del control en el grupo en uso de protocolo estandarizado que muestran los resultados del presente estudio.
Estudios de previos han demostrado que la percepción por parte del paciente de logro rápido de la meta terapéutica es un factor contribuyente a una mayor adherencia al tratamiento, independiente de la familia farmacológica que se utilice para el tratamiento antihipertensivo (27,28). Considerando esta evidencia, el protocolo de seguimiento abreviado del protocolo estandarizado, con control cada 4 semanas y buscando el logro de la meta de control en un plazo menor a 90 días también sería un factor que contribuye a mejorar la proporción de control.
Otro factor que puede contribuir a la mayor eficacia del protocolo estandarizado en comparación con el protocolo habitual es que la tarea de control para el logro de meta de control de presión arterial fue compartida por personal de enfermería y médico; en los grupos tratados de acuerdo con el protocolo habitual, el control lo realizaba exclusivamente el médico. La innovación del protocolo estandarizado, ampliando el papel del personal de enfermería en el tratamiento de la hipertensión permitió controles más frecuentes hasta el logro de la meta de control de presión arterial, con la participación de personal que no participaba en esta tarea en el caso del protocolo habitual. La inclusión del personal de enfermería introduce una modificación en el personal del equipo de salud que participa en el seguimiento en el protocolo estandarizado en comparación con el protocolo de tratamiento habitual. Es probable que este sea un factor importante para el aumento del porcentaje de control que observamos en el protocolo estandarizado, acorde con la experiencia internacional que muestra que esta estrategia contribuye a mejorar la calidad de la atención y lograr mejor proporción de control (29). Una revisión sistemática y metaanálisis reciente sobre la efectividad de la integración de miembros del equipo de salud no-médicos para el logro del control de la presión arterial en países de ingreso medio y bajo (31 estudios), mostró mayores reducciones (superiores a 8 mmHg de presión arterial sistólica) cuando se compartía la tarea con personal de enfermería (30). Considerando las ventajas que podría presentar para la asignación de recursos en el primer nivel de atención, un estudio que incluya un periodo de seguimiento más largo permitirá evaluar si compartir la tarea de control por médico y personal de enfermería continúa manteniendo mayor efectividad de control.
Como fortalezas del estudio, éste involucra una evalua-ción del impacto del protocolo estandarizado realizada en el primer nivel de atención en uno de los primeros centros de salud que lo implementó en Chile. Los resultados del protocolo estandarizado se comparan con los resultados de 2 grupos de pacientes en tratamiento de acuerdo al protocolo habitual, uno dentro del mismo CESFAM que realizó el protocolo individualizado y un segundo grupo en un CESFAM que aplicaba únicamente el protocolo habitual. Los CESFAM escogidos para el estudio se encuentran en el área metropolitana de Santiago, en una comuna de nivel socioeconómico medio-bajo, que es representativa de gran parte de la población en atención del sistema público de salud en Chile. Como limitaciones, éste es un estudio observacional basado en los registros clínicos electrónicos obtenidos de los CESFAM en estudio. Es posible que algunas variables confundentes no hubieran sido registradas. Además, el presente estudio utilizó la medición de presión arterial asistida y automatizada en consultorio. Esta innovación fue realizada en todos ambos CESFAM, tanto para los pacientes que recibieron tratamiento de acuerdo con el protocolo habitual como para aquellos que fueron tratados de acuerdo al protocolo estandarizado. La aplicación de esta metodología requirió la renovación del equipamiento para toma de presión de cada CESFAM (equipos validados) y permitió la estandarización de la toma de presión. Sin embargo, un análisis previo de un subgrupo de pacientes del presente estudio, combinando resultados obtenidos con medición de presión arterial asistida y automatizada en consultorio y valores obtenidos mediante monitoreo ambulatorio de presión arterial de 24 horas para la confirmación diagnóstica de hipertensión, mostró concordancia en el diagnóstico de hipertensión arterial por ambos métodos un poco mayor al 60%, asociado con la presencia de hipertensión de bata blanca en el 26,5% de los pacientes (17). Desconocemos si estas diferencias estaban presentes en todos los pacientes incluidas en el presente estudio y si se modificaron durante el seguimiento. Finalmente, el tiempo de observación (1 año) no permite asegurar que se mantenga una mayor proporción de control de presión arterial o seguimiento en el largo plazo para pacientes en el protocolo estandarizado, ni tampoco si este se asocia a una disminución de los eventos cardiovasculares y cerebrovasculares.
En conclusión, los resultados indican que el protocolo estandarizado, que incluye combinación de fármacos antihiper-tensivos en dosis fijas, un protocolo de seguimiento que busca el logro de control en plazo < a 90 días y las tareas de control compartidas entre el médico y el personal de enfermería , es más efectivo en el logro de metas de control de presión arterial que la estrategia previamente utilizada en pacientes del nivel primario de atención en Chile.
Declaración.
Las opiniones expresadas en este manuscrito son responsabilidad del autor y no reflejan necesariamente los criterios ni la política de la RPSP/PAJPH o de la Organización Panamericana de la Salud (OPS).
Agradecimientos.
Agradecemos al personal de salud de los CESFAM La Florida y José Alvo por su trabajo con los pacientes, la implementación de los protocolos y el registro de datos.
Funding Statement
Agradecemos al personal de salud de los CESFAM La Florida y José Alvo por su trabajo con los pacientes, la implementación de los protocolos y el registro de datos.
Footnotes
Contribución de los autores.
LM, MP, MCE y EL participaron en la conceptualización del trabajo, la metodología del estudio, el análisis de los resultados, la elaboración de gráficos, la búsqueda bibliográfica y la escritura del manuscrito. NA, DC, PM participaron en el registro de datos y seguimiento de los pacientes. LM y LT participaron en el análisis de los resultados y la escritura de la primera versión del manuscrito. Todos los autores revisaron, corrigieron y aprobaron la versión final.
Conflicto de intereses.
Ninguno declarado por los autores.
REFERENCIAS
- 1.Ministerio de Salud . Informe Encuesta Nacional de Salud 2016-2017: Estado Nutricional. Santiago de Chile: MINSAL; 2018. [Acceso el 6 de marzo 2022]. p. 15. p. Disponible en https://goo.gl/oe2iVt. [Google Scholar]; Ministerio de Salud. Informe Encuesta Nacional de Salud 2016-2017: Estado Nutricional. Santiago de Chile: MINSAL; 2018, 15p. Disponible en: https://goo.gl/oe2iVt. Acceso el 6 de marzo 2022.
- 2.Wajngarten M, Silva GS. Hypertension and Stroke: Update on Treatment. Eur Cardiol. 2019;14(2):111–115. doi: 10.15420/ecr.2019.11.1. [DOI] [PMC free article] [PubMed] [Google Scholar]; Wajngarten M, Silva GS. Hypertension and Stroke: Update on Treatment. Eur Cardiol. 2019;14(2):111-115. doi: 10.15420/ecr.2019.11.1. [DOI] [PMC free article] [PubMed]
- 3.Arima H, Barzi F, Chalmers J. Mortality patterns in hypertension. J Hypertens. 2011 Dec 29;(Suppl 1):S3–S7. doi: 10.1097/01.hjh.0000410246.59221.b1. [DOI] [PubMed] [Google Scholar]; Arima H, Barzi F, Chalmers J. Mortality patterns in hypertension. J Hypertens. 2011 Dec;29 Suppl 1:S3-7. doi: 10.1097/01.hjh.0000410246.59221.b1. [DOI] [PubMed]
- 4.GBD 2016 Risk Factors Collaborators Global, regional, and national comparative risk assessment of 84 behavioural, environmental and occupational, and metabolic risks or clusters of risks, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet. 2017;390(10100):1345–1422. doi: 10.1016/S0140-6736(17)32366-8. [DOI] [PMC free article] [PubMed] [Google Scholar]; GBD 2016 Risk Factors Collaborators. Global, regional, and national comparative risk assessment of 84 behavioural, environmental and occupational, and metabolic risks or clusters of risks, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet. 2017;390(10100):1345-1422. doi: 10.1016/S0140-6736(17)32366-8. [DOI] [PMC free article] [PubMed]
- 5.Forouzanfar MH, Liu P, Roth GA, Ng M, Biryukov S, Marczak L, et al. Global burden of hypertension and systolic blood pressure of at least 110 to 115 mm Hg, 1990-2015. JAMA. 2017;317(2):165–182. doi: 10.1001/jama.2016.19043. [DOI] [PubMed] [Google Scholar]; Forouzanfar MH, Liu P, Roth GA, Ng M, Biryukov S, Marczak L, et al. Global burden of hypertension and systolic blood pressure of at least 110 to 115 mm Hg, 1990-2015. JAMA 2017 ;317(2):165-182. doi: 10.1001/jama.2016.19043. [DOI] [PubMed]
- 6.Marczak L, Williams J, Loeffler M. For the Institute for Health Metrics and Evaluation. Global deaths attributable to high systolic blood pressure, 1990-2016. JAMA. 2018;319(21):2163. doi: 10.1001/jama.2018.5119. [DOI] [PubMed] [Google Scholar]; Marczak L, Williams J, Loeffler M, For the Institute for Health Metrics and Evaluation. Global deaths attributable to high systolic blood pressure, 1990-2016. JAMA. 2018;319(21):2163. doi: 10.1001/jama.2018.5119 [DOI] [PubMed]
- 7.Herrera P, Fajreldin V, Rodríguez MF, Kraemer P, Mendoza C, Pineda I, et al. Guías de práctica clínica: estudio cualitativo sobre su implementación en el sistema de salud de Chile. Rev Panam Salud Publica. 2017;41:e67. doi: 10.26633/RPSP.2017.67. [DOI] [PMC free article] [PubMed] [Google Scholar]; Herrera P, Fajreldin V, Rodríguez MF, Kraemer P, Mendoza C, Pineda I, et al. Guías de práctica clínica: estudio cualitativo sobre su implementación en el sistema de salud de Chile. Rev Panam Salud Publica. 2017;41: e67. doi: 10.26633/RPSP.2017.67 [DOI] [PMC free article] [PubMed]
- 8.Bossert TJ, Leisewitz T. Innovation and Change in the Chilean Health System. N Engl J Med. 2016;374(1):1–5. doi: 10.1056/NEJMp1514202. [DOI] [PubMed] [Google Scholar]; Bossert TJ, Leisewitz T. Innovation and Change in the Chilean Health System. N Engl J Med. 2016;374(1):1-5. doi: 10.1056/NEJMp1514202 [DOI] [PubMed]
- 9.Chobufo MD, Gayam V, Soluny J, Rahman EU, Enoru S, Foryoung JB, et al. Prevalence and control rates of hypertension in the USA: 2017-2018. Int J Cardiol Hypertens. 2020 Jul 31;6 doi: 10.1016/j.ijchy.2020.100044. 100044. [DOI] [PMC free article] [PubMed] [Google Scholar]; Chobufo MD, Gayam V, Soluny J, Rahman EU, Enoru S, Foryoung JB, et al. Prevalence and control rates of hypertension in the USA: 2017-2018. Int J Cardiol Hypertens. 2020 Jul 31;6:100044. doi: 10.1016/j.ijchy.2020.100044 [DOI] [PMC free article] [PubMed]
- 10.Leung AA, Bell A, Tsuyuki RT, Campbell NRC. Refocusing on hypertension control in Canada. CMAJ. 193(23):E854–E855. doi: 10.1503/cmaj.210140. 202. [DOI] [PMC free article] [PubMed] [Google Scholar]; Leung AA, Bell A, Tsuyuki RT, Campbell NRC. Refocusing on hypertension control in Canada. CMAJ. 202;193(23):E854-E855. doi: 10.1503/cmaj.210140. [DOI] [PMC free article] [PubMed]
- 11.Patel P, Ordunez P, DiPette D, Escobar MC, Hassell T, Wyss F, et al. Improved blood pressure control to reduce cardiovascular disease morbidity and mortality: The standardized hypertension treatment and prevention project. J Clin Hypertens (Greenwich) 2016;18(12):1284–1294. doi: 10.1111/jch.12861. [DOI] [PMC free article] [PubMed] [Google Scholar]; Patel P, Ordunez P, DiPette D, Escobar MC, Hassell T, Wyss F, et al. Improved blood pressure control to reduce cardiovascular disease morbidity and mortality: The standardized hypertension treatment and prevention project. J Clin Hypertens (Greenwich). 2016;18(12):1284-1294. doi: 10.1111/jch.12861. [DOI] [PMC free article] [PubMed]
- 12.Campbell NRC, Ordunez P, DiPette DJ, Giraldo GP, Angell SY, Jaffe MG, et al. Monitoring and evaluation framework for hypertension programs. A collaboration between the Pan American Health Organization and World Hypertension League. J Clin Hypertens (Greenwich) 2018;20(6):984–990. doi: 10.1111/jch.13307. [DOI] [PMC free article] [PubMed] [Google Scholar]; Campbell NRC, Ordunez P, DiPette DJ, Giraldo GP, Angell SY, Jaffe MG, et al. Monitoring and evaluation framework for hypertension programs. A collaboration between the Pan American Health Organization and World Hypertension League. J Clin Hypertens (Greenwich). 2018;20(6):984-990. doi: 10.1111/jch.13307. [DOI] [PMC free article] [PubMed]
- 13.Maher D, Harries AD, Zachariah R, Enarson D. A global framework for action to improve the primary care response to chronic non-communicable diseases: a solution to a neglected problem. BMC Public Health. 2009 Sep 22;9:355. doi: 10.1186/1471-2458-9-355. [DOI] [PMC free article] [PubMed] [Google Scholar]; Maher D, Harries AD, Zachariah R, Enarson D. A global framework for action to improve the primary care response to chronic non-communicable diseases: a solution to a neglected problem. BMC Public Health. 2009 Sep 22;9:355. doi: 10.1186/1471-2458-9-355. [DOI] [PMC free article] [PubMed]
- 14.Jaffe MG, Young JD. The kaiser permanente northern California story: Improving hypertension control from 44% to 90% in 13 years (2000 to 2013) J Clin Hypertens (Greenwich) 2016 Apr 18;(4):260–261. doi: 10.1111/jch.12803. [DOI] [PMC free article] [PubMed] [Google Scholar]; Jaffe MG, Young JD. The kaiser permanente northern California story: Improving hypertension control from 44% to 90% in 13 years (2000 to 2013). J Clin Hypertens (Greenwich). 2016 Apr;18(4):260-1. doi: 10.1111/jch.12803. [DOI] [PMC free article] [PubMed]
- 15.Jaffe MG, Lee GA, Young JD, Sidney S, Go AS. Improved blood pressure control associated with a large-scale hypertension program. JAMA. 2013;310(7):699–705. doi: 10.1001/jama.2013.108769. [DOI] [PMC free article] [PubMed] [Google Scholar]; Jaffe MG, Lee GA, Young JD, Sidney S, Go AS. Improved blood pressure control associated with a large-scale hypertension program. JAMA. 2013;310(7):699-705. doi: 10.1001/jama.2013.108769. [DOI] [PMC free article] [PubMed]
- 16.Sim JJ, Handler J, Jacobsen SJ, Kanter MH. Systemic implementation strategies to improve hypertension: the Kaiser Permanente Southern California experience. Can J Cardiol. 2014 May;30(5):544–552. doi: 10.1016/j.cjca.2014.01.003. [DOI] [PubMed] [Google Scholar]; Sim JJ, Handler J, Jacobsen SJ, Kanter MH. Systemic implementation strategies to improve hypertension: the Kaiser Permanente Southern California experience. Can J Cardiol. 2014 May;30(5):544-52. doi: 10.1016/j.cjca.2014.01.003. [DOI] [PubMed]
- 17.Michea L, Toro L, Alban N, Contreras D, Morgado P, Paccot M, et al. Attended automated office blood pressure measurement versus ambulatory blood pressure monitoring in a primary healthcare setting in Chile. South Med J. 2021 Feb;114(2):63–69. doi: 10.14423/SMJ.0000000000001206. [DOI] [PubMed] [Google Scholar]; Michea L, Toro L, Alban N, Contreras D, Morgado P, Paccot M, et al. Attended automated office blood pressure measurement versus ambulatory blood pressure monitoring in a primary healthcare setting in Chile. South Med J. 2021 Feb;114(2):63-69. doi: 10.14423/SMJ.0000000000001206. [DOI] [PubMed]
- 18.Ministerio de Salud [Acceso el 6 de marzo 2022];Guía Clínica de Hipertensión Arterial Primaria o Esencial en personas de 15 años y más. Disponible en: https://www.minsal.cl/portal/url/item/7220fdc4341c44a9e04001011f0113b9.pdf https://goo.gl/oe2iVt. [Google Scholar]; Ministerio de Salud. Guía Clínica de Hipertensión Arterial Primaria o Esencial en personas de 15 años y más. Disponible en: https://www.minsal.cl/portal/url/item/7220fdc4341c44a9e04001011f0113b9.pdf https://goo.gl/oe2iVt. Acceso el 6 de marzo 2022.
- 19.Lanas F, García MS, Paccot M, Peña J, Torres P, Beaney T, et al. May Measurement Month 2017 in Chile-Americas. Eur Heart J Suppl. 2019;21(Suppl D):D34–D36. doi: 10.1093/eurheartj/suz082. [DOI] [PMC free article] [PubMed] [Google Scholar]; Lanas F, García MS, Paccot M, Peña J, Torres P, Beaney T, et al. May Measurement Month 2017 in Chile-Americas. Eur Heart J Suppl. 2019;21(Suppl D):D34-D36. doi: 10.1093/eurheartj/suz082 [DOI] [PMC free article] [PubMed]
- 20.Lamelas P, Diaz R, Orlandini A, Avezum A, Oliveira G, Mattos A, et al. Prevalence, awareness, treatment and control of hypertension in rural and urban communities in Latin American countries. J Hypertens. 2019 Sep;37(9):1813–1821. doi: 10.1097/HJH.0000000000002108. [DOI] [PubMed] [Google Scholar]; Lamelas P, Diaz R, Orlandini A, Avezum A, Oliveira G, Mattos A, et al. Prevalence, awareness, treatment and control of hypertension in rural and urban communities in Latin American countries. J Hypertens. 2019 Sep;37(9):1813-1821. doi: 10.1097/HJH.0000000000002108. [DOI] [PubMed]
- 21.Salam A, Huffman MD, Kanukula R, Hari Prasad E, Sharma A, Heller DJ, et al. Two-drug fixed-dose combinations of blood pressure-lowering drugs as WHO essential medicines: An overview of efficacy, safety, and cost. J Clin Hypertens (Greenwich) 2020 Oct;22(10):1769–1779. doi: 10.1111/jch.14009. [DOI] [PMC free article] [PubMed] [Google Scholar]; Salam A, Huffman MD, Kanukula R, Hari Prasad E, Sharma A, Heller DJ, et al. Two-drug fixed-dose combinations of blood pressure-lowering drugs as WHO essential medicines: An overview of efficacy, safety, and cost. J Clin Hypertens (Greenwich). 2020 Oct;22(10):1769-1779. doi: 10.1111/jch.14009 [DOI] [PMC free article] [PubMed]
- 22.An J, Derington CG, Luong T, Olson KL, King JB, Bress AP, et al. Fixed-dose combination medications for treating hypertension: A review of effectiveness, safety, and challenges. Curr Hypertens Rep. 2020 Oct 14;22(11):95. doi: 10.1007/s11906-020-01109-2. [DOI] [PubMed] [Google Scholar]; An J, Derington CG, Luong T, Olson KL, King JB, Bress AP, et al. Fixed-dose combination medications for treating hypertension: A review of effectiveness, safety, and challenges. Curr Hypertens Rep. 2020 Oct 14;22(11):95. doi: 10.1007/s11906-020-01109-2. [DOI] [PubMed]
- 23.Tsioufis K, Kreutz R, Sykara G, van Vugt J, Hassan T. Impact of single-pill combination therapy on adherence, blood pressure control, and clinical outcomes: a rapid evidence assessment of recent literature: A rapid evidence assessment of recent literature. J Hypertens. 2020;38(6):1016–1028. doi: 10.1097/HJH.0000000000002381. J. [DOI] [PMC free article] [PubMed] [Google Scholar]; Tsioufis K, Kreutz R, Sykara G, van Vugt J, Hassan T. Impact of single-pill combination therapy on adherence, blood pressure control, and clinical outcomes: a rapid evidence assessment of recent literature: A rapid evidence assessment of recent literature. J Hypertens. 2020 J;38(6):1016-1028. doi: 10.1097/HJH.0000000000002381. [DOI] [PMC free article] [PubMed]
- 24.Xie L, Frech-Tamas F, Marrett E, Baser O. A medication adherence and persistence comparison of hypertensive patients treated with single-, double- and triple-pill combination therapy. Curr Med Res Opin. 2014 Dec;30(12):2415–2422. doi: 10.1185/03007995.2014.964853. [DOI] [PubMed] [Google Scholar]; Xie L, Frech-Tamas F, Marrett E, Baser O. A medication adherence and persistence comparison of hypertensive patients treated with single-, double- and triple-pill combination therapy. Curr Med Res Opin. 2014 Dec;30(12):2415-22. doi: 10.1185/03007995.2014.964853 [DOI] [PubMed]
- 25.Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 2018 Sep 1;39(33):3021–3104. doi: 10.1093/eurheartj/ehy339. [DOI] [PubMed] [Google Scholar]; Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 2018 Sep 1;39(33):3021-3104. doi: 10.1093/eurheartj/ehy339. [DOI] [PubMed]
- 26.Campana E, Cunha V, Glaveckaite S, Gruev I, Lamirault G, Lehmann E, et al. The use of single-pill combinations as first-line treatment for hypertension: translating guidelines into clinical practice: Translating guidelines into clinical practice. J Hypertens. 2020;38(12):2369–2377. doi: 10.1097/HJH.0000000000002598. [DOI] [PubMed] [Google Scholar]; Campana E, Cunha V, Glaveckaite S, Gruev I, Lamirault G, Lehmann E, et al. The use of single-pill combinations as first-line treatment for hypertension: translating guidelines into clinical practice: Translating guidelines into clinical practice. J Hypertens. 2020;38(12):2369-2377. doi: 10.1097/HJH.0000000000002598. [DOI] [PubMed]
- 27.Law MR, Wald NJ, Morris JK, Jordan RE. Value of low dose combination treatment with blood pressure lowering drugs: analysis of 354 randomised trials. BMJ. 2003 Jun 28;326(7404):1427. doi: 10.1136/bmj.326.7404.1427. [DOI] [PMC free article] [PubMed] [Google Scholar]; Law MR, Wald NJ, Morris JK, Jordan RE. Value of low dose combination treatment with blood pressure lowering drugs: analysis of 354 randomised trials. BMJ. 2003 Jun 28;326(7404):1427. doi: 10.1136/bmj.326.7404.1427 [DOI] [PMC free article] [PubMed]
- 28.Egan BM, Bandyopadhyay D, Shaftman SR, Wagner CS, Zhao Y, Yu-Isenberg KS. Initial monotherapy and combination therapy and hypertension control the first year. Hypertension. 2012;59(6):1124–1131. doi: 10.1161/HYPERTENSIONAHA.112.194167. [DOI] [PMC free article] [PubMed] [Google Scholar]; Egan BM, Bandyopadhyay D, Shaftman SR, Wagner CS, Zhao Y, Yu-Isenberg KS. Initial monotherapy and combination therapy and hypertension control the first year. Hypertension. 2012;59(6):1124-31. doi: 10.1161/HYPERTENSIONAHA.112.194167 [DOI] [PMC free article] [PubMed]
- 29.Himmelfarb CRD, Commodore-Mensah Y, Hill MN. Expanding the role of nurses to improve hypertension care and control globally. Ann Glob Health. 2016 Mar-Apr;82(2):243–253. doi: 10.1016/j.aogh.2016.02.003. [DOI] [PubMed] [Google Scholar]; Himmelfarb CRD, Commodore-Mensah Y, Hill MN. Expanding the role of nurses to improve hypertension care and control globally. Ann Glob Health. 2016 Mar-Apr;82(2):243-53. doi: 10.1016/j.aogh.2016.02.003. [DOI] [PubMed]
- 30.Anand TN, Joseph LM, Geetha AV, Prabhakaran D, Jeemon P. Task sharing with non-physician health-care workers for management of blood pressure in low-income and middle-income countries: a systematic review and meta-analysis. Lancet Glob Health. 2019;7(6):e761–e771. doi: 10.1016/S2214-109X(19)30077-4. [DOI] [PMC free article] [PubMed] [Google Scholar]; Anand TN, Joseph LM, Geetha AV, Prabhakaran D, Jeemon P. Task sharing with non-physician health-care workers for management of blood pressure in low-income and middle-income countries: a systematic review and meta-analysis. Lancet Glob Health. 2019;7(6):e761-e771. doi: 10.1016/S2214-109X(19)30077-4. [DOI] [PMC free article] [PubMed]


