Resumen
Introducción:
La diabetes mellitus gestacional (DMG) se define como la intolerancia a la glucosa diagnosticada en el embarazo. Esta patología puede asociarse a complicaciones maternas y feto-neonatales, tanto a corto como a largo plazo. La prevalencia de DMG en Argentina (basada en el criterio diagnóstico de la Asociación Latinoamericana de Diabetes (ALAD), se estima entre 7,5-10% de las mujeres embarazadas. Es escasa la información en Argentina sobre la incidencia de DMG. El objetivo de este trabajo fue estimar la incidencia de DMG, evaluar su tratamiento y la frecuencia de tamizaje para reclasificación postparto de la diabetes en una población de mujeres embarazadas atendidas en un hospital privado de la ciudad de Buenos Aires.
Materiales y métodos:
cohorte retrospectiva de embarazadas evaluadas en el Hospital Italiano de Buenos Aires, Argentina entre los años 2015 a 2018.
Resultados:
La incidencia acumulada de DMG fue 7,6 % (IC 95% 7,0-8,2). Todas las pacientes recibieron consejo nutricional (plan alimentario). Del total de embarazadas estudiadas requirieron tratamiento farmacológico 229 (39.3%); recibieron insulina 97 (16,7%) y 132 metformina (22,7%). En cuanto al seguimiento de la patología, entre las seis semanas y el año postparto realizaron tamizaje de diabetes para reclasificación 267 mujeres (45,9%). La frecuencia de tamizaje fue mayor en el grupo tratado con insulina. De las pacientes que realizaron el tamizaje, presentaron glucemia alterada en ayuno 36 mujeres (13,5%), tolerancia a la glucosa alterada 16 mujeres (6,0%) y 3 mujeres (1,1%) fueron diagnosticadas con diabetes mellitus tipo 2.
Conclusión:
la incidencia de DMG fue 7,6%. Menos de la mitad de las mujeres diagnosticadas con DMG requirió tratamiento farmacológico. La frecuencia de tamizaje de diabetes hasta el año postparto para la reclasificación similar a la reportada.
Palabras clave: diabetes gestacional, incidencia, estudios de cohortes
Abstract
Introduction:
Gestational diabetes mellitus (GDM) is defined as glucose intolerance diagnosed during pregnancy. This pathology can be associated with maternal and feto-neonatal complications, both in the short and long term. The prevalence of GDM in Argentina (based on the diagnostic criteria of the Latin American Diabetes Association (ALAD), is estimated between 7.5-10% of pregnant women. Information in Argentina on the incidence of GDM is scarce. The objective of this work was to estimate the incidence of GDM, evaluate its treatment and the frequency of screening for postpartum reclassification of diabetes in a population of pregnant women treated at a private hospital in the city of Buenos Aires.
Materials and methods:
Retrospective cohort of pregnant women evaluated at the Hospital Italiano de Buenos Aires, Argentina between 2015 and 2018.
Results:
The cumulative incidence of GDM was 7.6% (95% CI 7.0-8, two). All patients received nutritional advice (food plan). Of the total number of pregnant women studied 229 (39.3%) required pharmacological treatment; Of these, 97 patients received insulin (16.7%) and 132 metformin (22.7%). Regarding the follow-up of the pathology, between six weeks and one year postpartum, 267 women (45.9%) underwent diabetes screening for reclassification. Screening frequency was higher in the insulin-treated group. Of the patients who underwent screening, 36 women (13.5%) had impaired fasting blood glucose, 16 women (6.0%) had impaired glucose tolerance, and 3 women (1.1%) were diagnosed with type 2 diabetes mellitus. two.Of these, 36 women (13.5%) had impaired fasting blood glucose, 16 women (6.0%) had impaired glucose tolerance, and 3 women (1.1%) were diagnosed with type 2 diabetes mellitus.
Conclusion:
GDM incidence was 7.6%. Less than half of the women diagnosed with GDM required pharmacological treatment. The frequency of diabetes screening up to one year postpartum for reclassification was similar to that reported.
Keywords: diabetes gestational, incidence, cohort studies
Resumo
Introdução:
O diabetes mellitus gestacional (DMG) é definido como a intolerância à glicose diagnosticada durante a gravidez. Esta patologia pode estar associada a complicações maternas e feto-neonatais, tanto a curto como a longo prazo. A prevalência de DMG na Argentina (com base nos critérios diagnósticos da Associação Latino-Americana de Diabetes (ALAD) é estimada entre 7,5-10% das gestantes. As informações na Argentina sobre a incidência de DMG são escassas. O objetivo deste trabalho foi estimar a incidência de DMG, avaliar seu tratamento e a frequência de rastreamento para reclassificação pós-parto de diabetes em uma população de gestantes atendidas em um hospital privado da cidade de Buenos Aires.
Materiais e métodos:
coorte retrospectiva de gestantes avaliadas no Hospital Italiano de Buenos Aires, Argentina entre 2015 e 2018.
Resultados:
A incidência cumulativa de DMG foi de 7,6% (IC 95% 7,0-8,2). Todos os pacientes receberam orientação nutricional (plano alimentar). Do total de gestantes estudadas, 229 (39,3%) necessitaram de tratamento farmacológico; 97 (16,7%) receberam insulina e 132 metformina (22,7%). Em relação ao seguimento da patologia, entre seis semanas e um ano pós-parto, 267 mulheres (45,9%) foram submetidas ao rastreamento do diabetes para reclassificação. A frequência de triagem foi maior no grupo tratado com insulina. Dos pacientes que realizaram a triagem, 36 mulheres (13,5%) apresentavam glicemia de jejum alterada, 16 mulheres (6,0%) tinham tolerância à glicose diminuída e 3 mulheres (1,1%) foram diagnosticadas com diabetes mellitus tipo 2
Conclusão:
o a incidência de DMG foi de 7,6%. Menos da metade das mulheres diagnosticadas com DMG necessitaram de tratamento farmacológico. A frequência de rastreamento de diabetes até um ano pós-parto para reclassificação foi semelhante à relatada.
Palavras-chave: diabetes gestacional, incidência, estudos de coortes
Este trabajo de cohorte permitió estimar la incidencia de diabetes en el embarazo. Se observa la presentación de casos nuevos a lo largo de un periodo de seguimiento, así como su tratamiento y frecuencia de tamizaje para evaluar la persistencia de la diabetes al finalizar el embarazo. La incidencia de diabetes mellitus gestacional fue 7,6 %, el 39% requirió tratamiento farmacológico y el 46% le realizó tamizaje para reclasificación de la diabetes al finalizar el embarazo.
Conceptos clave
Qué se sabe sobre el tema:
La prevalencia de diabetes mellitus gestacional en Argentina se estima entre 7,5-10%. Esta patología puede afectar tanto a la embarazadas como a su descendencia, resultando en patologías crónicas que constituyen un problema sanitario relevante para la salud pública. Sin embargo, la información sobre tres aspectos claves relativos a la diabetes mellitus gestacional: su incidencia, su tratamiento y la frecuencia de tamizaje para la reclasificación de la diabetes entre los 6 meses y el año de la finalización del embarazo es escasa
Qué aporta este trabajo:
En este trabajo, la incidencia de diabetes mellitus gestacional fue 7,6 %. El 39% de las embarazadas con diabetes mellitus gestacional recibió tratamiento farmacológico (metformina e insulina) y al 46% se le realizó tamizaje de diabetes para la reclasificación de la enfermedad al finalizar el embarazo.
La responsabilidad del trabajo es exclusiva de los autores. Este estudio no recibió ningún tipo de financiación ni fuentes de apoyo específicas.
INTRODUCCIÓN
La diabetes mellitus gestacional (DMG) se define como la disminución de la tolerancia a la glucosa que se manifiesta durante el embarazo 1 . En aproximadamente el 10% de las mujeres embarazadas con diabetes, el diagnóstico ocurre antes de la concepción, situación que se define como diabetes mellitus pregestacional (DMPG) 1 . En Latinoamérica, la prevalencia de DMG varía dependiendo del país. En Brasil es del 5,4% 2 ; en Chile, del 11% 3 ; en Perú es del 4% 4 y en Colombia, de 4,7% 5 . En lo que respecta a Argentina, en el año 2018 un estudio realizado en Tierra del Fuego reportó una prevalencia del 7,5% 6 , y más recientemente, otro estudio multicéntrico demostró una prevalencia de 9,8% 7 . Son escasos los datos sobre incidencia de DMG en Argentina 7 basados en estudios de cohorte que permitan observar la presentación de casos nuevos a lo largo de un periodo de seguimiento 7 partiendo de poblaciones susceptibles libres del evento.
Con respecto al tratamiento de la DMG, se sabe que éste disminuye la mortalidad fetal y complicaciones perinatales 8 . Además, reduce la frecuencia de recién nacidos de talla grande para la edad gestacional (de 22% a 13%) y con peso al nacer igual o mayor a 4000 gramos (de 21% a 10%) 8 ; también disminuye la frecuencia de preeclampsia (de 18% a 12%) 8 . Todas las embarazadas deben recibir consejo nutricional y un plan alimentario adecuado 1 . En los casos de DMG en donde no se alcanza el control metabólico, la insulina es el patrón de referencia para el tratamiento 9 . La prescripción de otros fármacos se ha incrementado en las últimas décadas, como es el caso de la metformina, la cual está indicada en pacientes con DMG en varias guías de cuidados obstétricos 10 11 . La DMG puede asociarse a complicaciones maternas y feto-neonatales, tanto a corto como a largo plazo 12 13 . Además, las mujeres con DMG tienen un riesgo elevado de volver a desarrollar DMG, prediabetes o diabetes mellitus después del parto, por lo que es necesario la reclasificación de la enfermedad mediante una prueba de tolerancia oral a la glucosa entre las seis semanas y el año luego de finalizado el embarazo 1 . Las cifras de resultados anormales de la reclasificación son variables, siendo la prevalencia de nueva DMG entre el 16% y el 60%, entre el 22% y 28% de prediabetes y entre el 8% y 41% de diabetes mellitus 14-16 . Por otra parte, la frecuencia de tamizaje para la reclasificación de la diabetes postparto también es variable, siendo entre 19-73% 14-16 . El tamizaje para la reclasificación es importante por el aumento de las complicaciones fetales y maternas de una nueva DMG no diagnosticada y las consecuencias a largo plazo conocidas en la población adulta con diabetes mellitus tipo 2 17 .
El objetivo de este estudio consistió en estimar la incidencia de DMG, describir su tratamiento y determinar la frecuencia de tamizaje para la reclasificación de la diabetes luego del parto en una cohorte de embarazadas evaluadas en el Hospital Italiano de Buenos Aires entre los años 2015 a 2018.
MATERIALES Y MÉTODOS
Diseño
Se realizó un estudio observacional y analítico de una cohorte retrospectiva de embarazadas, en las cuales se observó la presentación de casos de DMG a lo largo del período de seguimiento. El protocolo fue aprobado por el Comité de Ética de Protocolos de Investigación del Hospital Italiano de Buenos Aires.
Ámbito
El estudio se llevó a cabo en el Hospital Italiano de Buenos Aires (HIBA). El HIBA es un sistema de salud que incluye dos hospitales universitarios privados, uno de ellos está ubicado en la Ciudad Autónoma de Buenos Aires, el otro está localizado en La Matanza. Además de estos dos centros de internación, la institución posee 25 centros de atención periféricos distribuidos en el Área Metropolitana de Buenos Aires (AMBA). Se realizan mensualmente 300 partos y se presta asistencia a 73 sistemas de medicina prepaga y obras sociales. Las mujeres que asisten residen predominantemente en Ciudad Autónoma de Buenos Aires, en AMBA y en el resto de la provincia de Buenos Aires. En menor medida se atienden pacientes que provienen de otras provincias de Argentina.
Población de estudio
Se incluyeron todas las embarazadas mayores a 18 años con una gesta única y tamizaje para DMG según el criterio ALAD en el período de tiempo comprendido entre el 01/06/2015 al 01/06/2018.
Se consideró como diabetes en el embarazo a la suma de DMPG y DMG. La DMPG fue definida como aquella diagnosticada antes del embarazo. El diagnóstico de DMG y de DMPG fue realizado según los criterios de la Asociación Latinoamericana de Diabetes (ALAD) 1 . Los datos de las embarazadas (tamizaje para DMG, edad, índice de masa corporal, fecha de última menstruación, tratamiento de la DMG, fecha de parto, tamizaje para reclasificación de la diabetes luego del parto) fueron recolectados a partir de la historia clínica electrónica y validados por médicos especialistas en medicina interna, obstetricia y diabetes.
Para mantener la independencia de los datos, en el caso de las mujeres con más de un embarazo en el periodo 2015-2018, se consideró el embarazo con diagnóstico de DMG; en las mujeres sin DMG o con más de un embarazo con DMG, se evaluó el último embarazo.
La búsqueda del diagnóstico de diabetes y embarazo se realizó en base a cinco fuentes de datos: 1) valores de laboratorio: glucemias y pruebas de tolerancia oral a la glucosa; 2) problema cargado en la historia clínica (diabetes/ diabetes gestacional/ hiperglucemia/ diabetes tipo 1 / diabetes tipo 2; 3) evoluciones del servicio de endocrinología y diabetes; 4) listado de obstetras; 5) tratamiento (insulina/metformina).
Para la validación de los datos recopilados se empleó el método de captura y recaptura (MCR) 18 . Los métodos MCR son métodos analíticos en los cuales se utilizan diferentes fuentes de datos que registran por separado un mismo evento. Se aplicó el MCR para estimar la cantidad de embarazadas con diabetes no detectadas por ninguna de las cinco fuentes consideradas.
En cuanto al seguimiento de los datos, todas las pacientes fueron seguidas desde la primera consulta/laboratorio en el embarazo hasta el diagnóstico de DMG o hasta la fecha de parto, lo que ocurriera primero. En el grupo de DMG el seguimiento se prolongó hasta el año postparto.
Análisis estadístico
No se realizó cálculo del tamaño muestral ya que se incluyeron en el análisis todas las mujeres evaluadas. A partir de los datos recopilados, se estimó la incidencia de diabetes y embarazo, de DMPG y de DMG por criterio ALAD. Todas las incidencias se expresaron como porcentaje con sus respectivos intervalos de confianza del 95% (IC 95%), los cuales fueron estimados utilizando la aproximación de Wilson. Otras variables cuantitativas se expresaron como la media y desvío estándar (DE). El análisis estadístico se realizó con el software R, versión 4.0.2.
RESULTADOS
Incidencia de diabetes y embarazo
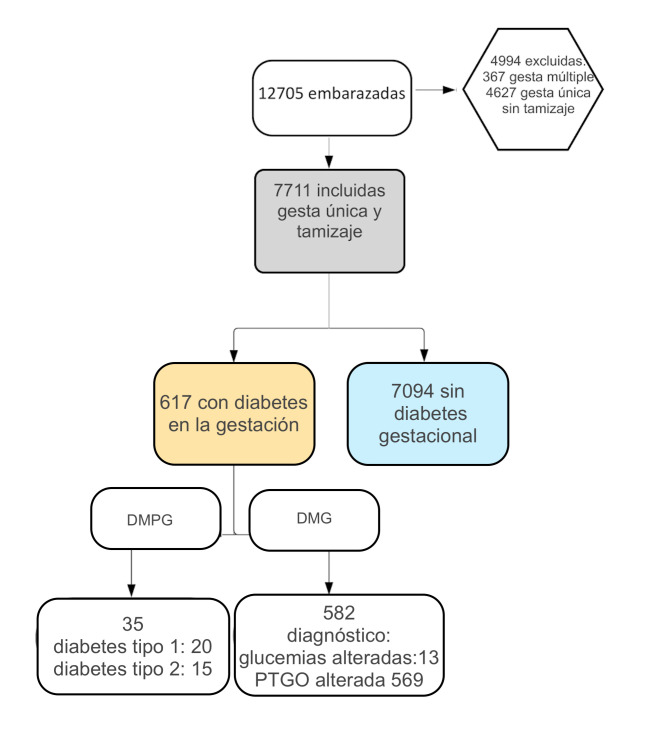
Se obtuvo un listado de 12705 embarazadas en el período de tiempo comprendido entre el 01/06/2015 al 31/06/2018. En la figura 1 se describe el flujograma de las pacientes. La prevalencia de tamizaje para DMG fue 63,9 % (7711 gestas únicas con tamizaje/12075 gestas únicas).
Figura Nº1. Flujograma de las pacientes incluidas.
DMPG: diabetes mellitus pregestacional; DMG: diabetes mellitus gestacional; PTGO: prueba de tolerancia oral a la glucosa.
De un total de 7711 embarazadas, se detectaron por validación manual 617 casos nuevos de diabetes y embarazo (8,0%). Luego de aplicar el método captura-recaptura, la estimación de los casos de diabetes y embarazo varió de 617 a 620,23 con un mínimo de 2,3 y un máximo de 4,2 casos, con un porcentaje estimado de 8,0 % (IC95% 7,4 a 8,7%).
De los 617 casos de diabetes y embarazo, fueron diagnosticados como DMG 582 y como DMPG 35. En la tabla 1 se muestra la incidencia de cada tipo de diabetes cada 100 embarazadas, con el numerador y denominador que se utilizó para calcularla y su correspondiente intervalo de confianza.
Tabla N° 1. Incidencias acumuladas cada 100 embarazadas.
| Incidencia | numerador | denominador | incidencia/100 | IC 95% |
|---|---|---|---|---|
| Diabetes y embarazo | 617 | 7711 | 8 | 7,4-8,7 |
| Diabetes mellitus gestacional | 582 | 7676 | 7,6 | 7,0-8,2 |
| Diabetes pregestacional | 35 | 617 | 5,7 | 4,0-7,8 |
IC: 95%: intervalo de confianza del 95%
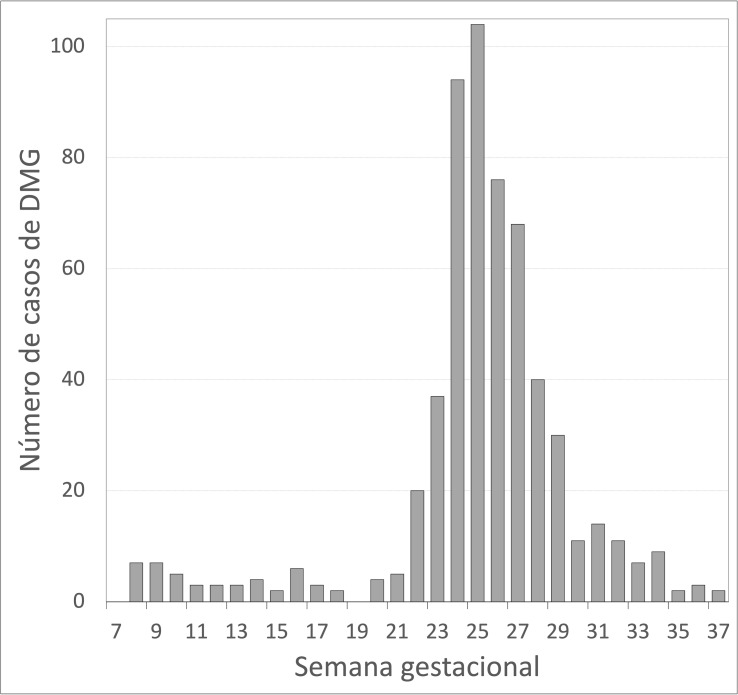
Al evaluar el tiempo en el análisis de incidencia para DMG, se observó la mayor incidencia entre las semanas gestacionales 24 a 30. La incidencia en la semana 24 fue 4,2% (IC95% 3,7-4,7) y en la semana 30 fue 9,4% (IC95% 8,6-10,0). En la figura 2 se observa la distribución de los casos de DMG en las semanas de gestación en que se realizó el diagnóstico. De los 582 casos de DMG, cuarenta y seis (7,9%) fueron detectados antes de la semana 20 de gestación. De acuerdo con la forma de presentación, estos 46 casos fueron considerados como casos nuevos y, por lo tanto, incluidos en el grupo de DMG. La media de edad de las mujeres con DMG fue 34,4 años (DE 5,5), eran primigestas 192 pacientes (33,0%) y 182 tenían obesidad (31,3%).
Figura Nº2. Distribución de los casos de diabetes mellitus gestacional en las semanas de gestación en que se realizó el diagnóstico.
DMG: diabetes mellitus gestacional
Tratamiento y reclasificación de mujeres con DMG
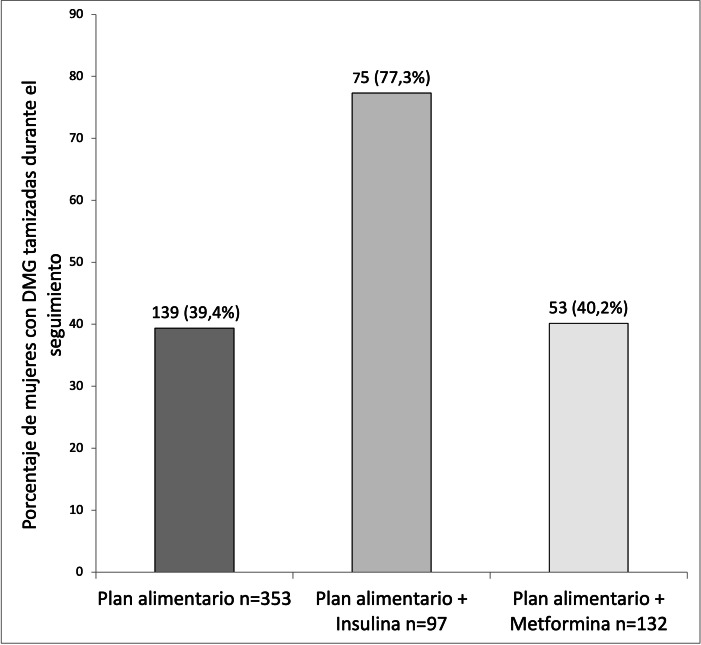
Las 582 embarazadas con diagnóstico de DMG recibieron consejo nutricional, es decir un plan alimentario. De ellas, requirieron además tratamiento farmacológico 229 (39,3%). En estos casos, noventa y siete mujeres (16,7%) fueron tratadas con insulina y 132 con metformina (22,7%). De las pacientes tratadas con metformina, cincuenta y dos (39,4%) recibieron también insulina, pero sólo en las últimas semanas del embarazo, por lo cual se incluyeron en el grupo de metformina. En cuanto al tamizaje de diabetes para la reclasificación de la DMG entre las seis semanas y el año postparto, del total de embarazadas diagnosticadas, lo realizaron 267 (45,9%). De ellas, presentaron glucemia alterada en ayuno 36 mujeres (13,5%); dieciséis (6,0%) tuvieron tolerancia a la glucosa alterada, y solo 3 mujeres (1,1%) cumplieron criterios diagnósticos de diabetes mellitus tipo 2. Estos 3 casos ocurrieron en mujeres que requirieron tratamiento farmacológico durante el embarazo. En la figura 3 se observa la distribución de la frecuencia de tamizaje para reclasificación de la diabetes según el tratamiento recibido.
Figura Nº3. Distribución de la frecuencia de tamizaje para reclasificación entre las seis semanas y el año postparto en las 267 mujeres con diabetes mellitus gestacional según el tratamiento recibido.
DMG: diabetes mellitus gestacional
En la figura se muestra en la ordenada la frecuencia relativa en porcentajes de las mujeres con diabetes mellitus gestacional. Dentro de cada columna se observa la frecuencia absoluta y entre paréntesis la frecuencia relativa en porcentajes del total de cada grupo de tratamiento.
DISCUSIÓN
Incidencia de DMG
La población de este estudio se conformó por embarazadas con una gesta única y con tamizaje para DMG según el criterio ALAD. En base a esto, el porcentaje de embarazadas con tamizaje fue 62%, un valor inferior al reportado en otros estudios 19 . Sin embargo, una investigación que evaluó la tendencia de diabetes gestacional en los años 2005-2018 en Buenos Aires, demostró una prevalencia de tamizaje al inicio del período de 34%, con un incremento anual de casi 3% entre los años 2011 y 2018, alcanzando un valor de 74% en el 2018 20 .
De la totalidad de los embarazos evaluados, el 8% presentó diabetes, de los cuales el porcentaje de DMPG fue 0,5% y de DMG 7,5%. El porcentaje de DMPG encontrado fue similar a lo reportado en otros estudios, oscilando entre un 0,5 y 1,3% 19 21 .
La incidencia acumulada de DMG fue 7,6%. Se observó que la mayoría de los casos se diagnosticaron en la semana 24 de gestación, y que en la semana 30 hubo un aumento considerable de la detección. Esto podría ser explicado por la propia evolución de la resistencia a la insulina, ya que a medida que el embarazo progresa, las hormonas placentarias, incluyendo estrógenos, progesterona, leptina, cortisol y la hormona de crecimiento placentaria, actuando en forma conjunta, promueven un estado de resistencia a la insulina 22 . Por otro lado, este incremento en la detección de casos en la semana 30 podría interpretarse como una consecuencia de la falta de detección precoz, con el consiguiente retraso en el diagnóstico y en el tratamiento de la DMG. Al respecto, varios autores concluyen que el incremento en la incidencia de DMG observada en otros estudios, posiblemente se deba a una combinación de detección y a un aumento de la incidencia de obesidad, uno de los principales factores de riesgo(20-21,23-25).
En cuanto a la comparación de la incidencia de DMG estimada en este trabajo respecto a otros estudios llevados a cabo en Argentina, no se encontraron en la literatura estudios de cohorte que hayan reportado la incidencia de DMG. Un único estudio de cohorte multicéntrico realizado en 11 centros obstétricos de 5 provincias de Argentina, demostró una prevalencia de 9,8%.
Como limitaciones de este estudio debemos mencionar que el mismo incluyó una población acotada, representada por mujeres evaluadas en un hospital universitario, la mayoría residentes en AMBA y que presentaban algún tipo de cobertura en salud, incluyendo no sólo los sistemas de medicina prepaga sino una gran variedad de obras sociales. Por lo tanto, si bien estas características no permiten generalizar los resultados a los hospitales públicos de la ciudad de Buenos Aires y de las provincias, donde probablemente las poblaciones de mujeres que asisten tienen otras características sociales, étnicas y económicas, este trabajo brinda información relevante para un sector representativo de la región metropolitana de Buenos Aires. Por otra parte, se utilizó una base de datos secundaria de los registros electrónicos con la consiguiente limitación que esto representa. Sin embargo, este registro es un sistema sólido de datos, con alta calidad e información precisa del seguimiento de las 1588 embarazadas que permitió estimar la incidencia acumulada de DMG, así como también su incidencia de acuerdo con la semana gestacional en que se realizó el diagnóstico. Sería de gran valor ampliar esta información con datos provenientes de otros establecimientos de salud.
Tratamiento y reclasificación de mujeres con DMG
Se sabe que el tratamiento adecuado de la DMG se asocia a la disminución de las complicaciones maternas y fetoneonatales 8 . La insulina es el patrón de referencia para el tratamiento de casos de DMG resistentes a las medidas no farmacológicas, con el beneficio de que no cruza la barrera placentaria 9 . Sin embargo, la prescripción de otros fármacos como las sulfonilureas y, sobre todo, la metformina, se ha incrementado en las últimas décadas. En esta cohorte, el 61% de las mujeres fueron tratadas sólo con plan alimentario, el 23% con metformina y el 17% con insulina. Ninguna fue tratada con sulfonilureas.
La metformina está indicada en pacientes con DMG en varias guías de cuidados obstétricos 10 11 . Una revisión sistemática que comparó el tratamiento con insulina y metformina, no demostró diferencias en el control glucémico materno, el peso fetal, la macrosomía, distocia de hombros y el porcentaje de cesárea 26 . Es más, en los grupos tratados con metformina hubo menos ganancia de peso materno y de casos de hipertensión inducida por el embarazo, aunque también hubo más partos prematuros 26 .
Con respecto a los efectos a largo plazo de la DMG, el más relevante es la alta frecuencia de diabetes mellitus tipo 2 27 . En esta cohorte, de las 582 mujeres con DMG, el 46% realizó tamizaje para reclasificación de la diabetes entre las seis semanas y el año postparto, y la frecuencia fue mayor en las que requirieron tratamiento con insulina. Un reciente metanálisis demostró que el riesgo de diabetes tipo 2 se incrementa de forma lineal 0,96 % por cada año adicional de seguimiento luego del diagnóstico de DMG 27 .
En esta investigación, de las 267 mujeres que realizaron la reclasificación postparto con la prueba de tolerancia oral a la glucosa, el 13% tuvo glucemia alterada en ayuno y el 6% tuvo tolerancia a la glucosa alterada. Solo 3 mujeres tuvieron diabetes mellitus tipo 2, lo que constituye un 1%, valor inferior a lo encontrado en otros estudios 27 . A pesar de la recomendación de realizar una prueba de tolerancia oral a la glucosa entre las 6 y las 12 semanas postparto, y repetir la prueba cada tres años en las mujeres con resultados posparto normales 1 , la tasa de tamizaje posparto es variable, entre 19-73% 14-16 .
Como éste es un estudio retrospectivo, no se pudo obtener información sobre los factores que impidieron la realización de tamizaje para la reclasificación en las mujeres que tuvieron DMG y que no la realizaron (54%). Sin embargo, dentro del grupo que sí realizó tamizaje de diabetes postparto, la frecuencia fue mayor en los grupos que requirieron tratamiento farmacológico en comparación con las que fueron sólo tratadas con plan alimentario. Esto sugiere que las mujeres que requirieron tratamiento farmacológico podrían haber solicitado o recibido más información sobre las consecuencias de la DMG, generando un mayor compromiso con el seguimiento de la enfermedad. Mientras que las mujeres que fueron tratadas sólo con plan alimentario, quizás al considerar que su DMG no era un riesgo para el desarrollo de diabetes tipo 2, no priorizaron la realización de los controles una vez finalizado el embarazo 28 29 . Otras barreras relacionadas con la oportunidad para la realización de la prueba de tolerancia o del conocimiento de los médicos tratantes sobre las recomendaciones en relación con el tema, también pudieron haber contribuido a estas diferencias entre ambos grupos. En este contexto, sería de gran valor la información proveniente de estudios cualitativos que ayuden a profundizar el análisis y proporcionen un enfoque de la perspectiva de las mujeres y de los integrantes del equipo de salud.
CONCLUSIONES
La incidencia de DMG fue 7,6% y se observó que la mayoría de los casos se diagnosticaron en las semanas de gestación 24 y 30. El 39% de las mujeres diagnosticadas con DMG requirió, además del plan alimentario, tratamiento farmacológico. Los fármacos empleados fueron insulina y metformina. El 46% realizó la reclasificación de la enfermedad entre las seis semanas y el año postparto mediante una prueba de tolerancia oral a la glucosa. La frecuencia de tamizaje fue mayor en el grupo de embarazadas que requirieron tratamiento con insulina. La DMG es un problema de salud pública por las complicaciones a corto y largo plazo que tiene asociada, tanto para la madre como para el recién nacido.
Agradecimientos:
A Gabriela Blugerman, a Marcela Martínez y Adrián Gómez por proveer los datos de la historia clínica electrónica.
Footnotes
Limitaciones de responsabilidad:
La responsabilidad del trabajo es exclusivamente de quienes colaboraron en la elaboración del mismo.
Conflicto de interés:
Ninguno.
Fuentes de apoyo:
La presente investigación no contó con fuentes de financiación.
Originalidad:
Este artículo es original y no ha sido enviado para su publicación a otro medio de difusión científica en forma completa ni parcialmente.
Cesión de derechos:
Quienes participaron en la elaboración de este artículo, ceden los derechos de autor a la Universidad Nacional de Córdoba para publicar en la Revista de la Facultad de Ciencias Médicas y realizar las traducciones necesarias al idioma inglés.
Contribución de los autores:
Quienes participaron en la elaboración de este artículo, han trabajado en la concepción del diseño, recolección de la información y elaboración del manuscrito, haciéndose públicamente responsables de su contenido y aprobando su versión final.
Contributor Information
Vanina Pagotto, Email: vanina.pagotto@hospitalitaliano.org.ar.
María Lourdes Posadas Martínez, Email: maria.posadas@hospitalitaliano.org.ar.
Susana Salzberg, Email: susalzaberg@gmail.com.
Pablo Andrés Pochettino, Email: pablo.pochettino@hospitalitaliano.org.ar.
BIBLIOGRAFÍA
- 1.Salzberg S, Alvariñas J, López G, Gorbán de Lapertosa S, Linari MA, Falcón E, Juárez XE, Valinotti E, Marmol M, Rodriguez J, Gama M, Cerdas S, Báez S, Orozco R, Larrabure G, Rivas A, Cárdenas A, Camacho M, Barbero R, Vergara P, Seoane B, Hallens N, Lijerón L, Mercado N, Fierro A, Blanco P, Pérez LS, Barragan D, Rombalde E, Durand M, Barba AM. Guías de diagnóstico y tratamiento de diabetes gestacional. Rev ALAD. 2016;6:155–69. Disponible en: https://www.revistaalad.com/abstract.php?id=343 . [Google Scholar]
- 2.Dos Santos PA, Madi JM, da Silva ER, Vergani DOP, de Araújo BF, Garcia RMR. Gestational Diabetes in the Population Served by Brazilian Public Health Care. Prevalence and Risk Factors. Rev Bras Ginecol Obstet. 2020 Jan;42(1):12–18. doi: 10.1055/s-0039-1700797. English. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.Huidobro MA, Fulford A, Carrasco PE. Incidencia de diabetes gestacional y su relación con obesidad en embarazadas chilenas. Rev méd Chile. 2004;132(8):931–8. doi: 10.4067/S0034-98872004000800004. [DOI] [PubMed] [Google Scholar]
- 4.Huillca-Briceño A. La multiparidad como factor de riesgo de diabetes mellitus gestacional. Rev Cub Obstet Ginecol. 2016;42(2):189–98. Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=68893 . [Google Scholar]
- 5.Ruiz-Hoyos BM, Londoño-Franco ÁL LE, Ramírez-Aristizábal RA. Prevalencia de Diabetes Mellitus Gestacional por curva de tolerancia a la glucosa en semanas 24 a 28. Cohorte prospectiva en Armenia Colombia, 2015-2016. Rev Colomb Obstet Ginecol. 2018 Jun 29;69(2):108–16. doi: 10.18597/rcog.3056. [DOI] [Google Scholar]
- 6.Shocron R, Bustos O, Nasif B. Prevalencia de Diabetes Gestacional en el Hospital Regional de Río Grande - Tierra del Fuego - Argentina. Colegio Profesional de ciencias bioquímicas de la Provincia de Córdoba [Internet]; 2015. Disponible en: http://www.cobico.com.ar/wp-content/archivos/2015/03/PREVALENCIA-DE-DIABETES-GESTACIONAL-FINAL-2.pdf . [Google Scholar]
- 7.Gorban de Lapertosa S, Sucani S, Salzberg S, Alvariñas J, Faingold C, Jawerbaum A, Rovira G, DPSG-SAD Group Prevalence of gestational diabetes mellitus in Argentina according to the Latin American Diabetes Association (ALAD) and International Association of Diabetes and Pregnancy Study Groups (IADPSG) diagnostic criteria and the associated maternal-neonatal complications. Health Care Women Int. 2021;42(4-6):636–656. doi: 10.1080/07399332.2020.1800012. [DOI] [PubMed] [Google Scholar]
- 8.Crowther CA, Hiller JE, Moss JR, McPhee AJ, Jeffries WS, Robinson JS, Australian Carbohydrate Intolerance Study in Pregnant Women (ACHOIS) Trial Group Effect of treatment of gestational diabetes mellitus on pregnancy outcomes. N Engl J Med. 2005 Jun 16;352(24):2477–86. doi: 10.1056/NEJMoa042973. [DOI] [PubMed] [Google Scholar]
- 9.Rowan JA, Hague WM, Gao W, Battin MR, Moore MP, MiG Trial Investigators Metformin versus insulin for the treatment of gestational diabetes. N Engl J Med. 2008 May 08;358(19):2003–15. doi: 10.1056/NEJMoa0707193. Erratum in: N Engl J Med. 2008 Jul 3;359(1):106. [DOI] [PubMed] [Google Scholar]
- 10.National Institute for Health and Care Excellence. Diabetes In pregnancy: management from preconception to the postnatal period. [Internet]. NICE guidline. 2015. Disponible en: https://www.nice.org.uk/guidance/ng3/resources/diabetes-in-pregnancy-management-from-preconception-to-the-postnatal-period-pdf-51038446021 . [PubMed]
- 11.Gandhi A, Malhotra N, Malhotra J, Gupta N, Malhotra Bora M. Principles of Critical Care in Obstetrics. Springer; 2016. 376 p [Google Scholar]
- 12.Arizmendi J, Carmona Pertuz V, Colmenares A, Gómez Hoyos D, Palomo T. Diabetes gestacional y complicaciones neonatales. Revista Med. 2012;20(2):50–59. doi: 10.18359/rmed.1200. [DOI] [Google Scholar]
- 13.Plows JF, Stanley JL, Baker PN, Reynolds CM, Vickers MH. The Pathophysiology of Gestational Diabetes Mellitus. Int J Mol Sci. 2018 Oct 26;19(11):3342. doi: 10.3390/ijms19113342. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.El Ouahabi H, Doubi S, Boujraf S, Ajdi F. Gestational Diabetes and Risk of Developing Postpartum Type 2 Diabetes: How to Improve Follow-up? Int J Prev Med. 2019 May 06;10:51. doi: 10.4103/ijpvm.IJPVM_3_17. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 15.Russell MA, Phipps MG, Olson CL, Welch HG, Carpenter MW. Rates of postpartum glucose testing after gestational diabetes mellitus. Obstet Gynecol. 2006 Dec;108(6):1456–62. doi: 10.1097/01.AOG.0000245446.85868.73. [DOI] [PubMed] [Google Scholar]
- 16.Blatt AJ, Nakamoto JM, Kaufman HW. Gaps in diabetes screening during pregnancy and postpartum. Obstet Gynecol. 2011 Jan;117(1):61–68. doi: 10.1097/AOG.0b013e3181fe424b. [DOI] [PubMed] [Google Scholar]
- 17.Vounzoulaki E, Khunti K, Abner SC, Tan BK, Davies MJ, Gillies CL. Progression to type 2 diabetes in women with a known history of gestational diabetes: systematic review and meta-analysis. BMJ. 2020 May 13;369:m1361. doi: 10.1136/bmj.m1361. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 18.Schmid B, da Silva NN. Estimação de sub-registro de nascidos vivos pelo método de captura e recaptura, Sergipe. Revista de Saúde Pública. 2011;45(6):1088–98. doi: 10.1590/S0034-89102011000600011. [DOI] [PubMed] [Google Scholar]
- 19.Lawrence JM, Contreras R, Chen W, Sacks DA. Trends in the prevalence of preexisting diabetes and gestational diabetes mellitus among a racially/ethnically diverse population of pregnant women, 1999-2005. Diabetes Care. 2008 May;31(5):899–904. doi: 10.2337/dc07-2345. [DOI] [PubMed] [Google Scholar]
- 20.Pagotto V, Martínez MLP, Giunta DH, Pochettino PA, Salzberg S. Evaluación de la tendencia de diabetes gestacional en un período de 11 años en Buenos Aires, Argentina. Rev Méd Chile. 2020;148(8):1068–74. doi: 10.4067/s0034-98872020000801068. [DOI] [PubMed] [Google Scholar]
- 21.Dabelea D, Snell-Bergeon JK, Hartsfield CL, Bischoff KJ, Hamman RF, McDuffie RS, Kaiser Permanente of Colorado GDM Screening Program Increasing prevalence of gestational diabetes mellitus (GDM) over time and by birth cohort: Kaiser Permanente of Colorado GDM Screening Program. Diabetes Care. 2005 Mar;28(3):579–84. doi: 10.2337/diacare.28.3.579. [DOI] [PubMed] [Google Scholar]
- 22.Catalano PM, Tyzbir ED, Roman NM, Amini SB, Sims EA. Longitudinal changes in insulin release and insulin resistance in nonobese pregnant women. Am J Obstet Gynecol. 1991 Dec;165(6 Pt 1):1667–72. doi: 10.1016/0002-9378(91)90012-g. [DOI] [PubMed] [Google Scholar]
- 23.Kim SY, England L, Wilson HG, Bish C, Satten GA, Dietz P. Percentage of gestational diabetes mellitus attributable to overweight and obesity. Am J Public Health. 2010 Jun;100(6):1047–52. doi: 10.2105/AJPH.2009.172890. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 24.Kautzky-Willer A, Harreiter J, Winhofer-Stöckl Y, Bancher-Todesca D, Berger A, Repa A, Lechleitner M, Weitgasser R. Gestationsdiabetes (GDM) (Update 2019) [Gestational diabetes mellitus (Update 2019)] Wien Klin Wochenschr. 2019 May;131(Suppl 1):91–102. doi: 10.1007/s00508-018-1419-8. German. [DOI] [PubMed] [Google Scholar]
- 25.Chu SY, Callaghan WM, Kim SY, Schmid CH, Lau J, England LJ, Dietz PM. Maternal obesity and risk of gestational diabetes mellitus. Diabetes Care. 2007 Aug;30(8):2070–6. doi: 10.2337/dc06-2559a. [DOI] [PubMed] [Google Scholar]
- 26.Gui J, Liu Q, Feng L. Metformin vs insulin in the management of gestational diabetes: a meta-analysis. PLoS One. 2013 May 27;8(5):e64585. doi: 10.1371/journal.pone.0064585. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 27.Li Z, Cheng Y, Wang D, Chen H, Chen H, Ming WK, Wang Z. Incidence Rate of Type 2 Diabetes Mellitus after Gestational Diabetes Mellitus: A Systematic Review and Meta-Analysis of 170,139 Women. J Diabetes Res. 2020 Apr 27;2020:3076463. doi: 10.1155/2020/3076463. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 28.Kim C, McEwen LN, Piette JD, Goewey J, Ferrara A, Walker EA. Risk perception for diabetes among women with histories of gestational diabetes mellitus. Diabetes Care. 2007 Sep;30(9):2281–6. doi: 10.2337/dc07-0618. [DOI] [PubMed] [Google Scholar]
- 29.Hjelm K, Bard K, Berntorp K, Apelqvist J. Beliefs about health and illness postpartum in women born in Sweden and the Middle East. Midwifery. 2009 Oct;25(5):564–75. doi: 10.1016/j.midw.2007.08.007. [DOI] [PubMed] [Google Scholar]