Abstract
目的
探讨改良关节镜下线袢法Latarjet术治疗复发性肩关节前脱位的近期疗效。
方法
2019年1月—2020年11月,采用改良关节镜下线袢法Latarjet术治疗36例复发性肩关节前脱位患者。男26例,女10例;年龄18~36岁,平均27.8岁。肩关节脱位3~12次,平均6.5次。病程5~36个月,平均16.2个月。术前肩关节恐惧试验阳性,关节松弛度Beighton评分0~4分,平均1.3分。影像学检查示患侧肩胛盂骨缺损宽度达16%~28%,平均21.5%。记录术后并发症以及肩关节再脱位、半脱位及不稳等发生情况;检查肩关节活动度,包括前屈上举、体侧外旋、外展90° 外旋和内旋,采用肩关节Walch-Duplay评分、美国肩肘外科协会评分(ASES)、ROWE评分评估肩关节功能;摄肩关节X线片及CT,观察喙突骨块塑形情况。
结果
术后切口均Ⅰ期愈合,无血管、神经损伤等并发症发生。患者均获随访,随访时间12~28个月,平均19.9个月。随访期间无肩关节再脱位发生,肩关节恐惧试验均为阴性。末次随访时,肩关节前屈上举、体侧外旋、外展90° 外旋以及内旋与术前比较,差异均无统计学意义(P>0.05);肩关节功能Walch-Duplay评分、ASES评分、ROWE评分均较术前改善(P<0.05)。术后影像学检查示喙突骨块与肩胛盂齐平33例(91.7%)、偏内侧1例(2.8%)、偏外侧2例(5.6%);骨块中心位于3点至5点范围33例(91.7%),高于3点位置1例(2.8%),低于5点位置2例(5.6%);随访期间未见盂肱关节明显退变,喙突骨块塑形与肱骨头运动轨迹逐渐匹配。
结论
改良关节镜下线袢法Latarjet术可有效治疗复发性肩关节前脱位,术后喙突骨块可达到良好位置,近期疗效满意。
Keywords: 肩关节前脱位, 关节镜, 线袢法, Latarjet术
Abstract
Objective
To evaluate the short-term effectiveness of modified arthroscopic Latarjet procedure with double EndoButtons for recurrent anterior shoulder dislocation.
Methods
Between January 2019 and November 2020, 36 patients with recurrent anterior shoulder dislocation were treated by modified arthroscopic Latarjet procedure with double EndoButtons. There were 26 males and 10 females, with an average age of 27.8 years (range, 18-36 years). The number of shoulder dislocations ranged from 3 to 12 times, with an average of 6.5 times. The disease duration ranged from 5 to 36 months, with an average of 16.2 months. Preoperative shoulder fear test was positive, and the Beighton score of joint relaxation was 0-4, with an average of 1.3. Imaging examination showed that the defect width of the ipsilateral glenoid bone was 16%-28%, with an average of 21.5%. Postoperative complications, recurrent dislocation, subluxation, and instability of shoulder joint were recorded. Shoulder range of motion was examined, including forward flexion, external rotation at side, external rotation at 90° abduction, and internal rotation. Shoulder joint function was evaluated by Walch-Duplay score, American Association for Shoulder and Elbow Surgery Score (ASES), and ROWE score. X-ray film and CT images were taken to observe the shaping of coracoid process graft.
Results
All incisions healed by first intention, and no vascular or nerve injury occurred. All patients were followed up 12-28 months, with an average of 19.9 months. During follow-up, no shoulder dislocation recurred, and shoulder fear test was negative. At last follow-up, there was no significant difference in shoulder forward flexion, external rotation at side, external rotation at 90° abduction, and internal rotation when compared with preoperative values (P>0.05). The Walch-Duplay score, ASES score, and ROWE score of shoulder function significantly improved (P<0.05). Postoperative imaging examination showed that coracoid process graft was at the same level with the glenoid in 33 cases (91.7%), medial in 1 case (2.8%), and lateral in 2 cases (5.6%); the center of coracoid process graft was mainly located between 3 to 5 o’clock in 33 cases (91.7%), higher than 3 o’clock in 1 case (2.8%), and lower than 5 o’clock in 2 cases (5.6%). There was no obvious glenohumeral joint degeneration during follow-up, and the coracoid process graft gradually formed concentric circles with the humeral head.
Conclusion
The modified arthroscopic Latarjet procedure with double EndoButtons can effectively treat recurrent anterior shoulder dislocation, and the short-term effectiveness is satisfactory, and the position of coracoid process graft is accurate.
Keywords: Anterior shoulder dislocation, arthroscopy, double EndoButtons, Latarjet procedure
肩关节前脱位是肩关节常见运动损伤类型,脱位达2次以上称为复发性脱位。此类患者常存在Bankart损伤、Hill-Sachs损伤、肩胛盂骨缺损和关节囊盂肱下韧带复合体功能缺陷等病理改变。复发性肩关节前脱位合并明显肩胛盂骨缺损时,采用Latarjet术治疗可获得满意疗效[1-2]。关节镜下Latarjet术需要2枚螺钉固定转位的喙突,存在螺钉松动、断裂、撞击等相关并发症[3-4]。为解决上述问题,Boileau等[5]提出了关节镜下线袢法Latarjet术,改用缝线固定不仅能获得与螺钉固定相似的疗效,还避免了螺钉固定相关并发症的发生,术后影像学评估提示骨块定位准确性更高。但该术式仍是在关节镜下获取喙突,手术耗时长。为了缩短手术时间,陆伟教授团队在其基础上进一步改良了喙突截取方法,采用小切口截取、修整喙突,临床效果满意[6]。2019年1月—2020年11月,我院采用上述改良喙突截取方法制备喙突,于关节镜下行线袢法Latarjet术,治疗36例复发性肩关节前脱位患者,获得满意近期疗效。报告如下。
1. 临床资料
1.1. 患者选择标准
纳入标准:① 复发性肩关节前脱位;② 肩胛盂骨缺损宽度>20%;③ 肩胛盂骨缺损宽度>15%且肩关节不稳定严重指数评分(ISIS)>5分或存在off-track;④ 合并关节囊盂肱下韧带复合体功能不全;⑤ Bankart损伤修复失效。
排除标准:① 全身多发韧带松弛及肩关节多向不稳定;② 合并明显肩关节退行性改变;③ 合并同侧肩袖损伤。
2019年1月—2020年11月,共36例患者符合选择标准纳入研究。
1.2. 一般资料
本组男26例,女10例;年龄18~36岁,平均27.8岁。左肩28例,右肩8例。肩关节脱位3~12次,平均6.5次。病程5~36个月,平均16.2个月。入院检查:肩关节恐惧试验为阳性,肩关节Walch-Duplay评分、美国肩肘外科协会评分(ASES)、ROWE评分以及肩关节活动度见表1;关节松弛度Beighton评分0~4分,平均1.3分。行患侧肩关节正位X线片、CT平扫+三维重建及MRI检查,参照健侧肩关节图像,评估患侧肩胛盂骨缺损宽度达16%~28%,平均21.5%。
表 1.
Comparison of range of motion and function scores of shoulder joint between pre- and post-operation (n=36,  )
)
手术前后肩关节活动度及功能评分比较(n=36, )
)
| 时间 Time |
前屈上举(°) Forward flexion (°) |
体侧外旋(°) External rotation at side (°) |
外展90° 外旋(°) External rotation at 90° abduction (°) |
内旋 Internal rotation |
Walch-Duplay评分 Walch-Duplay score |
ASES评分 ASES score |
ROWE评分 ROWE score |
| 术前 Preoperative |
168.42±5.57 | 61.19±5.02 | 83.44±3.90 | 7.83±1.68 | 60.0±5.2 | 65.6±6.4 | 39.7±5.8 |
| 末次随访 Last follow-up |
166.81±4.56 | 59.28±5.06 | 82.61±4.16 | 8.25±1.62 | 93.0±3.7 | 93.9±3.7 | 89.7±3.8 |
| 统计值 Statistic |
t=−1.344 P=0.183 |
t=−1.561 P=0.116 |
t=−0.873 P=0.390 |
t=−1.080 P=0.294 |
t=−31.222 P<0.001 |
t=−23.030 P<0.001 |
t=−43.257 P<0.001 |
1.3. 手术方法
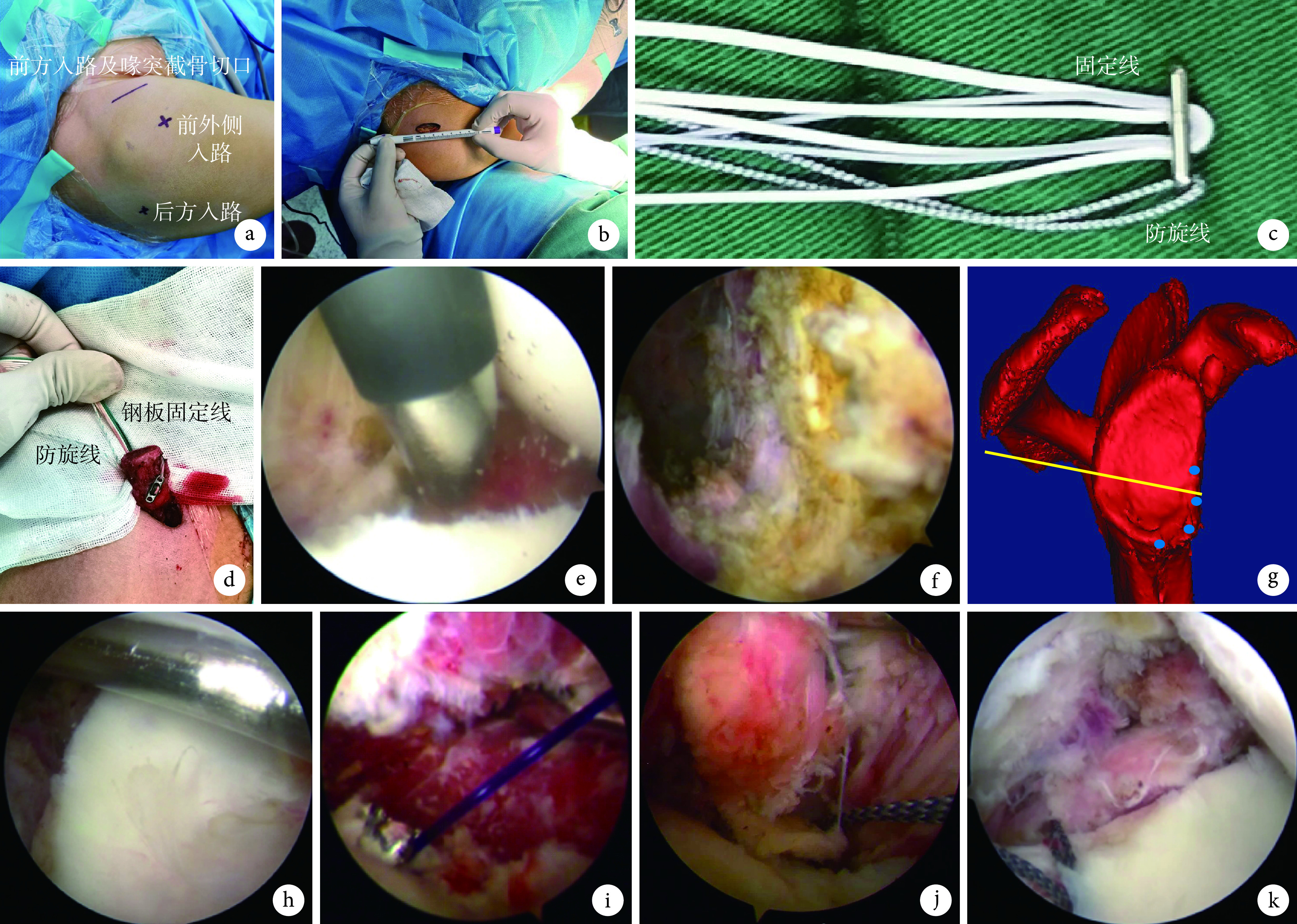
手术操作参照文献 [6-7] 报道技术。全身麻醉下,患者取侧卧位。术中控制性降压,维持动脉压达90~100 mm Hg(1 mm Hg=0.133 kPa)。关节镜手术采用3个入路,分别为前方入路、肩峰前外侧入路、后方入路,其中前方截骨切口截取喙突后用作关节镜前方入路。
1.3.1. 喙突准备
自喙突尖向下作长2.5~3.0 cm切口显露喙突,切断喙肩韧带及胸小肌止点,保留联合腱止点。设计垂直于喙突上表面的截骨面,截骨部位距离喙突尖2.0 cm,分离联合腱周围软组织至软组织蒂长度达4.0~5.0 cm,使用关节镜磨钻打磨喙突下表面新鲜化处理。自喙突上表面中点使用3 mm克氏针垂直于上表面制作固定用骨隧道,于喙突内侧面距离截骨面约3 mm处使用2 mm克氏针垂直于内侧面制作防旋用骨隧道。采用EndoButton(强生公司,美国)固定喙突,其钢板为4孔微型钢板,包括两端2孔及中间2孔;将1根不可吸收缝线穿钢板中间2孔中的1孔后,从另一中间孔穿出并对折,用作固定线;另取1根不可吸收缝线从钢板两端孔中的1孔穿出并对折,用作防旋线。将固定线自喙突表面引入固定用骨髓道、防旋线自喙突内侧面引入防旋用骨隧道。将喙突回纳入切口,关闭部分切口后作为关节镜前方入路。
1.3.2. 肩胛下肌腱准备及骨床准备
建立肩关节后方入路,置入关节镜探查肩胛盂骨缺损及Hill-Sachs损伤情况。清理肩袖间隙及肩胛下肌腱滑囊侧部分软组织,以利于喙突骨块通过肩胛下肌软组织通道。于肩胛盂约4点钟位置标记后,使用射频消融刀头自肩胛下肌腱关节侧向滑囊侧沿肩胛下肌走行方向劈开肩胛下肌腱,宽度约1.5 cm,以能容纳喙突骨块通过即可;注意依次劈开至滑囊侧肌肉组织表面筋膜时停止使用射频消融刀头,改用9寸血管钳自肩胛下肌腱滑囊侧钝性穿入关节侧并撑开扩大软组织隧道。建立肩峰前外侧入路,置入关节镜观察通道;于前方入路置入射频消融刀头清理骨床后,使用磨钻新鲜化肩胛盂骨床。
1.3.3. 肩胛盂骨隧道制作与喙突固定
经肩关节后方入路置入肩胛盂骨隧道定位器,并钻入2 mm克氏针作为导针,使用4.5 mm空心钻钻取骨隧道,保留4.5 mm空心钻并将单股PDS线自空心钻后方穿入至肩胛盂骨隧道口内侧,使用抓线器经肩胛下肌腱软组织隧道抓取PDS线并引出体表。将EndoButton钢板的固定线及防旋线在引导线牵引下穿肩胛下肌软组织隧道,引入肩胛盂骨隧道内侧口并于后方引出,将防旋线自前外侧入路引出后使用“跷跷板”技术将喙突骨块引入关节腔并贴合于肩胛盂骨床,收紧后于肩胛盂骨隧道后方使用1枚EndoButton钢板进行固定,再次评估及调整喙突与肩胛盂骨面关系后,使用复合可吸收骨锚钉(锐适公司,美国)将近端防旋线锚钉固定于肩胛盂,防止喙突旋转。见图1。
图 1.
Schematic diagram of surgical operation
手术操作示意图
a. 手术入路;b. 喙突截骨切口;c. EndoButton准备示意图;d. 喙突准备示意图;e. 关节镜下标记肩胛下肌腱;f. 关节镜下劈开肩胛下肌腱;g. 肩胛盂骨隧道示意图;h. 关节镜下置入肩胛盂骨隧道定位器;i. 关节镜下制作骨隧道并穿入PDS线;j. 关节镜下喙突骨块引入关节腔;k. 关节镜下喙突骨块固定
a. Surgical approaches; b. Incision of coracoid process osteotomy; c. Schematic diagram of EndoButton preparation; d. Schematic diagram of coracoid process preparation; e. Marked the subscapularis tendon under arthroscope; f. Split the subscapularis tendon under arthroscope; g. Schematic diagram of glenoid tunnel; h. Inserted the glenoid tunnel locator under arthroscope; i. The glenoid tunnel was drilled and PDS was passed under arthroscope; j. The coracoid process graft was pulled into the glenohumeral joint under arthroscope; k. Coracoid process graft was fixed under arthroscope
1.4. 术后处理
术后支具固定肩关节于外旋中立位及外展位4周,避免肩关节主、被动活动;第2天开始患肢腕关节和肘关节锻炼,注意避免肘关节抗阻屈曲锻炼;4周后开始肩关节被动活动锻炼,6周内避免过度外旋及主动活动,6个月内避免体育锻炼,术后8~9个月逐渐恢复至伤前运动水平。
1.5. 疗效评价指标
记录切口感染及血管、神经损伤等并发症,以及肩关节再脱位、半脱位及不稳等发生情况。随访时检查肩关节活动度,包括前屈上举、体侧外旋、外展90° 外旋和内旋。其中,内旋以平胸椎棘突水平计数,达T1水平记1分,以此类推,达T12水平记12分。采用Walch-Duplay评分、ASES评分和 ROWE评分评估肩关节功能。行肩关节X线片、CT平扫+三维重建复查,观察骨块愈合情况、骨块与肩胛盂位置关系、骨块塑形情况。
1.6. 统计学方法
采用SPSS18.0统计软件进行分析。计量资料行正态性检验均符合正态分布,数据以均数±标准差表示,手术前后比较采用配对t检验;计数资料手术前后比较采用χ2检验;检验水准取双侧α=0.05。
2. 结果
2.1. 临床疗效评价
术后切口均Ⅰ期愈合,无血管、神经损伤等并发症发生。患者均获随访,随访时间12~28个月,平均19.9个月。随访期间无肩关节再脱位发生,肩关节恐惧试验均为阴性。末次随访时,患者均恢复正常运动,肩关节无活动障碍,肩关节前屈上举、体侧外旋、外展90° 外旋以及内旋与术前比较,差异均无统计学意义(P>0.05);肩关节功能Walch-Duplay评分、ASES评分、ROWE评分均较术前改善,差异有统计学意义(P<0.05)。见表1。
2.2. 影像学评价
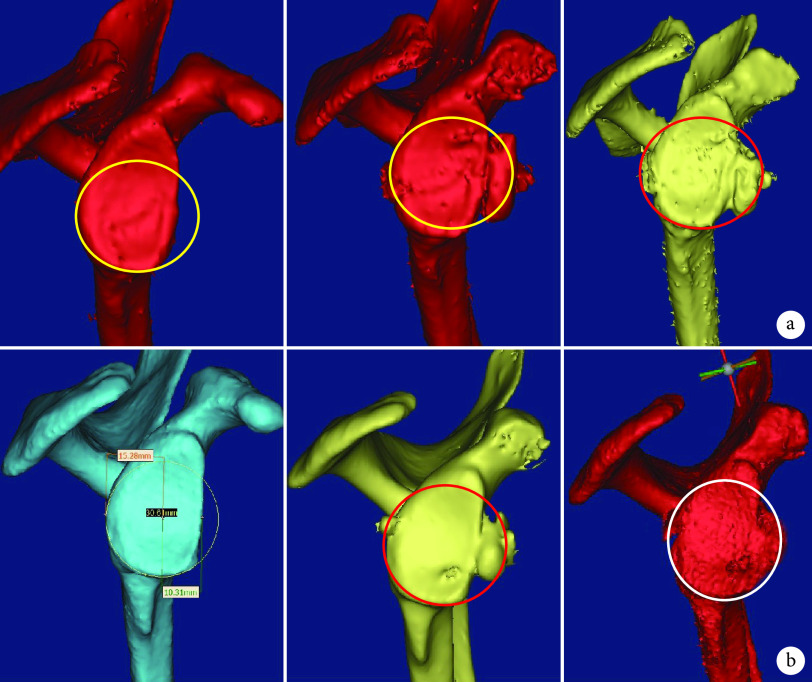
术后1 d肩关节CT横断面示喙突骨块与肩胛盂齐平33例(91.7%)、偏内侧1例(2.8%)、偏外侧2例(5.6%);三维重建示骨块中心主要位于3点至5点范围(33例,91.7%),高于3点位置1例(2.8%),低于5点位置2例(5.6%)。随访期间未见盂肱关节明显退变改变;喙突骨块与肱骨头运动轨迹逐渐匹配,在轴位平面呈现与肱骨头相适应的弧形肩胛盂骨面,在矢状面肩胛盂下方最适圆之外骨质存在不同程度吸收、最适圆内骨质出现不同程度爬行填充塑形,最终肩胛盂下方逐渐形成正梨形,即“圆外吸收”和“圆内填充”现象。见图2、3。
图 2.
Postoperative CT cross-sectional images
术后CT横断面图像
a、b. 偏外固定喙突骨块;c、d. 喙突骨块与肩胛盂同一平面,骨块与肩胛盂逐渐塑形成弧形关节面
a, b. Coracoid process graft was externally fixed; c, d. The coracoid process graft was in the same plane as the glenoid of the scapula, and the glenoid and coracoid process graft were gradually shaped to form an arc-shaped articular surface
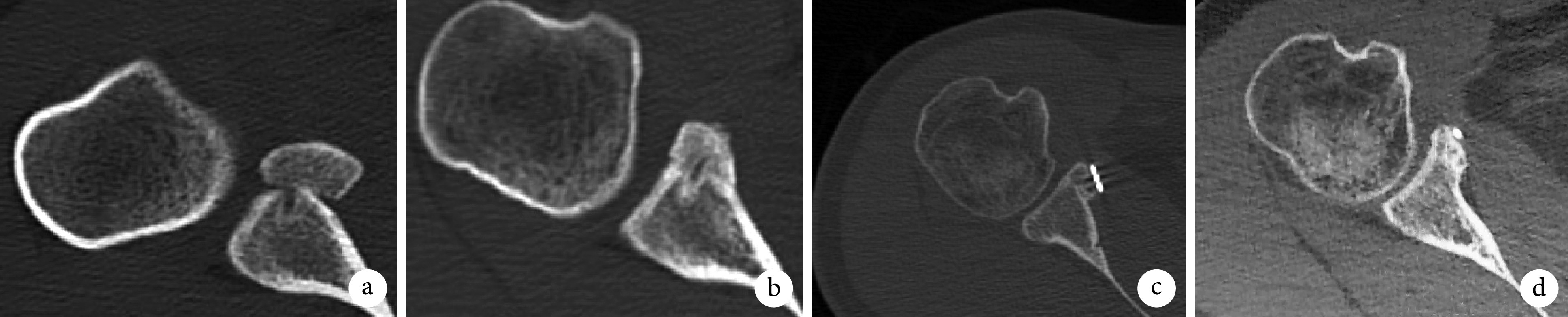
图 3.
Pre- and post-operative three-dimensional CT reconstruction images
手术前后CT三维重建
从左至右分别为术前及术后3个月、1年 a. 喙突骨块在最适圆外发生骨质吸收现象;b. 喙突骨块在最适圆内出现骨质填充现象
From left to right for the images before operation and at 3 months, 1 year after operation, respectively a. The bone resorption occurred in the coracoid process graft outside of the “best-fit” circle; b. Bone filling occurred in the coracoid process graft inside of the “best-fit” circle
3. 讨论
早期Latarjet术主要用于治疗合并明显肩胛盂骨缺损的患者,随着手术技术发展以及关节镜技术的应用,目前关节镜下Latarjet术适应证已扩大,可用于治疗Bankart损伤修复失败、前下关节囊软组织质量差、合并肩胛盂明显骨缺损以及运动需求高的复发性肩关节脱位患者[8-10]。关节镜下 Latarjet术中最费时的步骤是截取及准备喙突骨块,该步骤需要6~7个手术入路,操作过程中存在神经、血管损伤等风险。本组参照陆伟教授团队[6],[11]介绍的方式,于喙突前方作小切口截取及准备喙突骨块,切口长度仅2.5~3.0 cm,可于直视下进行喙突基底新鲜化,将喙突骨块回纳至关节腔后,该切口还可用作关节镜前方入路,喙突准备15~20 min 即可完成,手术仅需3个入路即可完成。
传统Latarjet术采用2枚螺钉固定喙突骨块,存在与螺钉固定相关的并发症,例如喙突骨吸收、骨不连及喙突骨折,以及螺钉本身并发症,例如螺钉松动、退出及撞击等[3-4]。此外,喙突骨块位置是决定手术成功的关键因素,如偏外固定,肩关节活动中可能发生肱骨头与螺钉撞击,进而导致关节退变。Lädermann等 [12]对117例接受Latarjet术治疗患者进行长期随访,发现在喙突骨块偏外固定患者中,高达82.4%患者出现了肩关节退变,即使固定未偏外侧,仍有30.4%患者出现肩关节退变,因此建议喙突骨块应放置于不高于肩胛盂软骨平面位置。朱以明等[13]对63例肩关节前脱位患者行开放Latarjet术,术后随访显示90%以上患者出现不同程度喙突骨块吸收,9.5%患者合并有固定螺钉外露,在肩关节活动时与肱骨头发生撞击并引起关节退变。随着关节镜下Latarjet术的开展,Zhu等[14]进行了一项前瞻性对照研究,发现关节镜下与开放Latarjet术均能恢复肩关节功能,但关节镜下Latarjet术后1年喙突骨块吸收率更低。
Alp等[15]通过有限元分析发现,Latarjet术后喙突骨块的骨溶解与螺钉固定导致的骨块与接触面位移丧失及不合理应力分布相关。之后,其他学者的研究也得出相似结论[16-17]。生物力学研究显示, Latarjet术中采用线袢固定可以提供足够固定强度[18],而且线袢固定属于弹性固定,肩关节活动过程中允许喙突骨块与肩胛盂间存在微动,根据“Woff定律”有利于骨折愈合过程中骨痂产生。传统Latarjet术中喙突骨块偏外放置是引起术后肩关节退变的危险因素,但采用线袢固定的Latarjet术后随访发现,喙突骨块偏外放置患者术后早期未出现肩关节退变影像学表现,在轴位平面上骨块塑形时高于肩胛盂的部分逐渐吸收,趋向于形成符合肱骨头运动的弧形肩胛盂,在矢状面喙突骨块与肩胛盂逐渐塑形成肩胛盂下方最适圆[7, 19-20]。结合本组患者资料分析,术后1 d肩关节CT横断面上喙突骨块偏外侧2例、偏内侧1例。随访期间患者喙突骨块均逐渐塑形并与肱骨头运动轨迹匹配,均无肩关节退变表现。33例患者喙突骨块中心主要位于3点至5点范围,重建的骨块塑形呈现逐渐趋向于肩胛盂最适圆的特点。本组弹性固定喙突骨折能获得满意疗效,分析可能与以下因素有关。首先,弹性固定无螺钉撞击相关并发症;其次,术后早期偏外侧固定的喙突骨块存在微动,从而减轻喙突对肱骨头撞击及引起的软骨损伤;最后,微动的喙突骨块可作为骨痂生长的有效力学刺激,肱骨头在类似于正梨形的肩胛盂内活动,其中下方圆形结构的受力高于上方结构,因此喙突骨块下方逐渐塑形成肩胛盂最适圆结构,上方及偏外侧的骨块逐渐吸收塑形,即“圆外吸收”和“圆内填充”的塑形特点。本组患者术后肩关节功能明显改善,功能评分显著提高,未出现再脱位及不稳定表现。
综上述,改良关节镜下线袢法Latarjet术能有效修复肩关节盂骨缺损,术后骨块可有效塑形重建盂肱关节对合关系,恢复肩关节稳定性,改善肩关节功能。但本研究纳入患者少,随访时间短,缺少对照,远期疗效及盂肱关节骨软骨情况需进一步随访观察。
利益冲突 在课题研究和文章撰写过程中不存在利益冲突
伦理声明 研究方案经遵义医科大学附属医院医疗技术临床应用伦理委员会批准(20200201);患者均签署知情同意书
作者贡献声明 仲鹤鹤:研究设计及文章撰写;金瑛、向宽:数据收集整理及统计分析;吴术红:指导手术实施;彭笳宸、刘毅:文章审校
References
- 1.Castricini R, Castioni D, De Benedetto M, et al. Arthroscopic Latarjet for primary shoulder instability with off-track lesions or revision surgery yields satisfactory clinical results and reliable return to sport and work at minimum 3-year follow-up: A single surgeon’s experience on 95 cases. Arthroscopy, 2022. doi: 10.1016/j.arthro.2022.04.004.
- 2.Shao Z, Zhao Y, Luo H, et al. Clinical and radiologic outcomes of all-arthroscopic Latarjet procedure with modified suture button fixation: Excellent bone healing with a low complication rate. Arthroscopy, 2022. doi: 10.1016/j.arthro.2022.01.020.
- 3.Hurley ET, Schwartz LB, Mojica ES, et al Short-term complications of the Latarjet procedure: a systematic review. J Shoulder Elbow Surg. 2021;30(7):1693–1699. doi: 10.1016/j.jse.2021.01.024. [DOI] [PubMed] [Google Scholar]
- 4.Cho CH, Na SS, Choi BC, et al. Complications related to Latarjet shoulder stabilization: a systematic review. Am J Sports Med, 2021. doi: 10.1177/03635465211042314.
- 5.Boileau P, Gendre P, Baba M, et al A guided surgical approach and novel fixation method for arthroscopic Latarjet. J Shoulder Elbow Surg. 2016;25(1):78–89. doi: 10.1016/j.jse.2015.06.001. [DOI] [PubMed] [Google Scholar]
- 6.Xu J, Liu H, Lu W, et al Modified arthroscopic Latarjet procedure: Suture-button fixation achieves excellent remodeling at 3-year follow-up. Am J Sports Med. 2020;48(1):39–47. doi: 10.1177/0363546519887959. [DOI] [PubMed] [Google Scholar]
- 7.Xu J, Liu H, Lu W, et al. Clinical outcomes and radiologic assessment of a modified suture button arthroscopic Latarjet procedure. BMC Musculoskelet Disord, 2019, 20(1): 173. doi: 10.1186/s12891-019-2544-x.
- 8.Baverel L, Colle PE, Saffarini M, et al Open Latarjet procedures produce better outcomes in competitive athletes compared with recreational athletes: A clinical comparative study of 106 athletes aged under 30 years. Am J Sports Med. 2018;46(6):1408–1415. doi: 10.1177/0363546518759730. [DOI] [PubMed] [Google Scholar]
- 9.Ranne JO, Kainonen TU, Lehtinen JT, et al Modified arthroscopic latarjet procedure with coracoid exteriorization for treatment of anterior glenohumeral instability. Arthrosc Tech. 2013;2(4):e361–e365. doi: 10.1016/j.eats.2013.05.003. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.Sakeb N, Islam MA, Jannat SN Outcome of modified Bristow-Laterjet procedure in post-traumatic recurrent anterior shoulder dislocation in young population. Mymensingh Med J. 2015;24(1):74–83. [PubMed] [Google Scholar]
- 11.覃其煌, 梁新枝, 梁达强, 等 改良关节镜下弹性固定 Latarjet 手术中移植骨块偏外放置对肩关节退变影响的影像学研究. 中国修复重建外科杂志. 2021;35(4):414–419. [Google Scholar]
- 12.Lädermann A, Lubbeke A, Stern R, et al Risk factors for dislocation arthropathy after Latarjet procedure: a long-term study. Int Orthop. 2013;37(6):1093–1098. doi: 10.1007/s00264-013-1848-y. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 13.朱以明, 姜春岩 评估Latarjet手术后移位喙突骨块吸收情况的CT分型系统的一致性研究. 中华肩肘外科电子杂志. 2015;(1):35–42. [Google Scholar]
- 14.Zhu Y, Jiang C, Song G Arthroscopic versus open Latarjet in the treatment of recurrent anterior shoulder dislocation with marked glenoid bone loss: A prospective comparative study. Am J Sports Med. 2017;45(7):1645–1653. doi: 10.1177/0363546517693845. [DOI] [PubMed] [Google Scholar]
- 15.Alp NB, Doğan O, Yılmaz TG, et al Understanding the causes behind coracoid graft osteolysıs in latarjet procedure (finite element analysis and comparison of three fixation methods) Orthop Traumatol Surg Res. 2020;106(1):53–59. doi: 10.1016/j.otsr.2019.11.007. [DOI] [PubMed] [Google Scholar]
- 16.Haeni DL, Opsomer G, Sood A, et al Three-dimensional volume measurement of coracoid graft osteolysis after arthroscopic Latarjet procedure. J Shoulder Elbow Surg. 2017;26(3):484–489. doi: 10.1016/j.jse.2016.08.007. [DOI] [PubMed] [Google Scholar]
- 17.Kee YM, Kim JY, Kim HJ, et al Fate of coracoid grafts after the Latarjet procedure: will be analogous to the original glenoid by remodelling. Knee Surg Sports Traumatol Arthrosc. 2018;26(3):926–932. doi: 10.1007/s00167-017-4808-z. [DOI] [PubMed] [Google Scholar]
- 18.梁达强, 蒯声政, 李瑛, 等 Latarjet手术治疗肩关节前向脱位中螺钉固定与纽扣固定的生物力学对比分析. 中国修复重建外科杂志. 2020;34(5):602–607. doi: 10.7507/1002-1892.201909124. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 19.柳海峰, 陆伟, 许鉴, 等 改良线袢法Latarjet技术治疗肩关节复发性脱位的中期疗效及移植骨块塑形模式分析. 中国内镜杂志. 2019;25(6):1–8. doi: 10.3969/j.issn.1007-1989.2019.06.001. [DOI] [Google Scholar]
- 20.Dalmas Y, Thélu CE, Laumonerie P, et al. Arthroscopic double-button Latarjet osteolysis and remodeling at 1-year follow-up. J Shoulder Elbow Surg, 2022. doi: 10.1016/j.jse.2022.04.004.