Zusammenfassung
Hintergrund Um die Covid-19-Pandemie in Deutschland im März 2020 in den Griff zu bekommen, hat die Regierung nicht-pharmazeutische Interventionen wie Schulschließungen, fallbezogene Maßnahmen, soziale Distanzierung und ein Verbot aller öffentlichen Veranstaltungen eingeführt. Angesichts dieser Umstände empfahlen Fachgesellschaften und Verbände des Gesundheitswesens den Einsatz von Videosprechstunden. Ziel dieser Analyse war es, statistisch relevante Erkenntnisse über den Einsatz von Videosprechstunden vor und während der Covid-19-Pandemie zu gewinnen
Methoden Diese Studie basiert auf der Analyse eines umfassenden Datensatzes, der anonymisierte Daten von 5,6 Millionen Leistungsempfängern einer großen deutschen Krankenkasse enthält. Der Datensatz umfasste Gesundheitsleistungen vom 1. Januar 2019 bis zum 30. Juni 2020 mit 29 464 913 Patientenkontakten. Die Ansprüche wurden in Videosprechstunden und Face-to-Face-Konsultationen unterteilt. In diesem Beitrag werden deskriptive Statistiken vorgestellt und Zusammenhänge zwischen Variablen analysiert
Ergebnisse Bei 8 077 aller Kontakte hatte eine Videokonsultation stattgefunden. Dies entspricht 3,12 von 10 000 Kontakten. Es gab keinen signifikanten Unterschied in der Nutzung von Videosprechstunden nach Geschlecht. Das Alter unterschied sich jedoch signifikant (Chi-Quadrat=2280,01, Sig. 0,000) zwischen den Kontakten mit und ohne Nutzung der Videosprechstunde. Es ist ein signifikanter Anstieg von bis zur 27fachen Nutzung von Videosprechstunden im ersten Lockdown im Vergleich zum Jahr 2019 zu verzeichnen.
Schlussfolgerungen Die offensichtlich höhere Nutzung der Telemedizin in der Altersgruppe der 50- bis 64-Jährigen und die sehr geringe Nutzung in den nachfolgenden Gruppen der 65- bis 74-Jährigen zeigt, dass die Nutzung der Videokonsultation altersabhängig ist und Gegenstand einer zielgerichteten Implementierung telemedizinischer Angebote sein sollte. Es wird von vielen vermutet, dass die Videosprechstunde durch die Covid-19-Pandemie dramatisch angestiegen ist. In diesem großen Datensatz gibt es dafür aber bislang keine Belege, denn der Anstieg ist im Verhältnis zu den Patientenkontakten zwar signifikant in absoluten Zahlen aber verschwindend gering. Qualitative Forschung zur Ermittlung der Faktoren für Patienten und Hausärzte, die zur Nutzung der Videosprechstunde führen oder sie behindern, sollte helfen, die scheinbar langsame Digitalisierung im ambulanten Sektor in Deutschland zu verbessern.
Schlüsselwörter: Covid-19, Videosprechstunde, Telemedizin, Allgemeinmediziner, Hausarzt
Abstract
Background In order to manage the Covid-19 pandemic in Germany in March 2020, the government implemented non-pharmaceutical interventions including school closures, case-based measures, social distancing, and a ban of all public events. Under these circumstances, professional societies and associations in the healthcare sector recommended the use of video consultations. The objective of this analysis was to generate statistically relevant insights into the use of video consultations before and during the Covid-19 pandemic
Methods This study is based on the analysis of a comprehensive claims data set comprising anonymized data of 5.6 million beneficiaries of a large German health insurance fund. The dataset encompassed healthcare claims from 1 January 2019 to 30 June 2020 covering 29,464,913 patient contacts. The claims were divided into video consultations and face-to-face consultations. This paper presents descriptive statistics and analyses associations between variables.
Results In 8,077 out of all contacts, a video consultation had taken place. This translates into 3.12 of 10,000 contacts. There was no significant difference in the utilization of video consultations by gender. However, the age differed significantly (Chi-square:2280.01, Sig: 0.000) between the contacts with or without use of video consultation. There is a significant increase of up to 27 times the use of video consultation in the first lockdown compared to the same month in 2019.
Conclusions Apparent higher usage of telemedicine by patients in the age group 50 to 64 years and the very low usage in the group of 65 to 74 years shows that the use of video consultation is age sensitive and should be subject to goal-oriented implementation of telemedical offers. The observed increase, however, is small relative to the total number of patient contacts and is not significant. Thus, there is no evidence in this large dataset to support the claim that video consultation had risen dramatically through the Covid-19 pandemic. Qualitative research to determine the factors for patients and general practitioners that lead to or hinder the use of video consultation should help in addressing the slow digitalization in the outpatient sector in Germany.
Key words: Covid-19, teleconsultation, telemedicine, general practitioner
Hintergrund
Nach der Ausbreitung des schweren akuten respiratorischen Syndroms Coronavirus 2 (SARS-CoV-2) im Jahr 2020 haben viele Länder nicht-pharmazeutische Maßnahmen ergriffen, um Infektionen zu verhindern, indem sie den Kontakt zwischen den Menschen reduzieren 1 . Auch die Patienten reduzierten ihre Kontakte, denn die Kassenärztliche Bundesvereinigung (KBV) stellte einen Rückgang der Konsultationen in der Primärversorgung fest 2 . Mehrere medizinische Fachgesellschaften sahen die Notwendigkeit, die Patienten aufzufordern, ihre Termine zur Behandlung ihrer Krankheiten wahrzunehmen 3 . In dieser Situation wurde das Bundesministerium für Gesundheit aktiv, indem es die Einschränkung aufhob, dass Ärzte nur bis zu 20 Prozent ihrer Behandlungen über Videosprechstunde (VSP) abrechnen und nur 20 Prozent ihrer Patienten über VSP behandeln durften 4 .
Die VSP wird in Deutschland als ein Teilaspekt der Telemedizin betrachtet. Von den schätzungsweise über 200 Projekten, die versuchen, komplementäre und substitutive telemedizinische Dienste einzuführen, haben sich nur wenige in das System integriert, das weiterhin auf den Besuch der Patienten in den Arztpraxen angewiesen ist 5 . Bei dieser Analyse setzt der VSP voraus, dass ein Patient einen Termin beim Arzt hat. Während dieser Sitzung bleibt der Patient zu Hause und der Arzt in seiner Praxis. Die Kommunikation umfasst eine Live-Video- und Audioübertragung.
Es gibt nach unserem Wissen keine Analyse eines großen Datensatzes aus der gesetzlichen Krankenversicherung, die einen Einblick in die Entwicklung der VSP vor und nach der Covid-19-Pandemie in der Hausärztlichen Versorgung ermöglicht.
Die Daten schließen den ersten Lockdown vom 22. März 2020 bis zum 04. Mai 2020 mit ein.
Methoden
Für die Analyse wurden anonymisierte Daten von 5,6 Millionen Leistungsempfängern einer großen deutschen Krankenversicherung verwendet. Der Datensatz enthält Gesundheitsleistungen vom 1. Januar 2019 bis zum 30. Juni 2020 und umfasst 29 464 913 Patientenkontakte durch Allgemeinmediziner und Kinderärzte. Daten mit unbekanntem Alter oder Geschlecht wurden von der Analyse ausgeschlossen. Ebenfalls ausgeschlossen wurden Kontakte von Patienten mit der Geschlechtskategorie „divers“ (125 Patientenkontakte), diese waren ausschließlich in dem Datensatz zu finden, in dem keine Videosprechstunde stattfand.
In die Analyse gingen somit 25 901 826 Arzt-Patientenkontakte ein. Die Ansprüche wurden in Patienten mit einer VSP und Patienten ohne VSP unterteilt.
Es wurde eine deskriptive statistische Analyse durchgeführt und Korrelationen wurden mit SPSS Statistics [IBM, New York] berechnet. Die Analyse wurde anhand der Best-Practice-Anleitung für Sekundärdatenanalysen geplant und durchgeführt 6 . Die abhängige Variable von Interesse „Nutzung von Videosprechstunden“ war bivariat mit den Ergebnissen 0 für „keine Videosprechstunde“ und 1 für „Videosprechstunde“. Daher wurden in erster Linie Kreuztabellen und logistische Regressionen berechnet. Das Signifikanzniveau wurde im Vorfeld auf 5% festgelegt.
Patientinnen und Patienten in Baden-Württemberg wurden im Jahr 2019 in ein Pilotprojekt zur Videosprechstunde eingeschrieben und erklären damit die geringen, aber vorhandenen Videosprechstunden im Jahr 2019.
Ergebnisse
Von 25 901 826 abgerechneten Arztkontakten in der Stichprobe wurden 8077 identifiziert, die über VSP erfolgten. Von diesen 8077 Kontakten hatten 1839 keinen weiteren Kontakt zum Arzt im selben Quartal und wurden als reine VSP-Kontakte definiert. Während des 18-monatigen Zeitraums fanden 3,12 Konsultationen pro 10 000 Personen über VSP statt. Von allen VSPs wurden 1392 in Baden-Württemberg abgerechnet. Einen Überblick über alle Arzt-Patientenkontakte in diesem Zeitraum gibt Tab. 1 , differenziert nach Geschlecht und Altersgruppe.
Tab. 1 Struktur der Daten zu Arzt-Patientenkontakten.
| Beschreibung | Häufigkeit | Prozent |
|---|---|---|
| Geschlecht | ||
| Männlich | 9972203 | 38,5% |
| Weiblich | 15929623 | 61,5% |
| Altersgruppe | ||
| 0 Jahre | 246739 | 1,0% |
| 1–5 Jahre | 980154 | 3,8% |
| 6–12 Jahre | 913713 | 3,5% |
| 13–17 Jahre | 699155 | 2,7% |
| 18–24 Jahre | 1232472 | 4,8% |
| 25–29 Jahre | 865037 | 3,3% |
| 30–34 Jahre | 996332 | 3,8% |
| 35–39 Jahre | 1098806 | 4,2% |
| 40–44 Jahre | 1081492 | 4,2% |
| 45–49 Jahre | 1243020 | 4,8% |
| 50–54 Jahre | 1756082 | 6,8% |
| 55–59 Jahre | 2051319 | 7,9% |
| 60–64 Jahre | 2138443 | 8,3% |
| 65–69 Jahre | 2229597 | 8,6% |
| 70–74 Jahre | 2034069 | 7,9% |
| 75–79 Jahre | 2529037 | 9,8% |
| 80–84 Jahre | 2185497 | 8,4% |
| 85–89 Jahre | 1009224 | 3,9% |
| 90–94 Jahre | 478729 | 1,8% |
| 95 und Älter | 132909 | 0,5% |
| Gesamt | 25901826 | 100% |
61,5 Prozent der Arztkontakte wurden von weiblichen Patienten wahrgenommen. Die Altersgruppen wurden aufgrund spezifischer Angaben in den Abrechnungsdaten gebildet. Am häufigsten waren Arztbesuche damit im Alter von 75–79 Jahren.
Ergebnisse der Kreuztabellen
Das Geschlecht hatte keinen signifikanten Zusammenhang mit der Nutzung von VSP. Das Chi-Quadrat betrug 1,959 und war damit kleiner als der kritische Wert, was zu einem Signifikanzniveau von 0,162 und damit zu einem nicht signifikanten Ergebnis führt.
Im Einklang mit anderen Studien nutzten ältere Patienten die Videosprechstunde allerdings weniger als die jüngere Bevölkerung, was in Abb. 1 in Prozent der Altersgruppe dargestellt ist. Insgesamt fanden in der Altersgruppe der 25- bis 29-jährigen Patienten 5 von 10 000 Kontakten online statt, während es in der Gruppe der 75- bis 79-jährigen Patienten nur etwas mehr als 1 von 10 000 war. Diese Ergebnisse waren hochsignifikant mit einem Chi-Quadrat-Wert von 2.280,08 und einem daraus resultierenden P-Wert von 0,000. Unabhängig vom Signifikanzniveau ist das Ergebnis aufgrund des geringen Anteils der Patienten, die Videosprechstunde in der Bevölkerung nutzen, schwach. Obwohl das Ergebnis statistisch signifikant ist, sind das Alter und die Nutzung der Videosprechstunde nur schwach assoziiert.
Abb. 1.
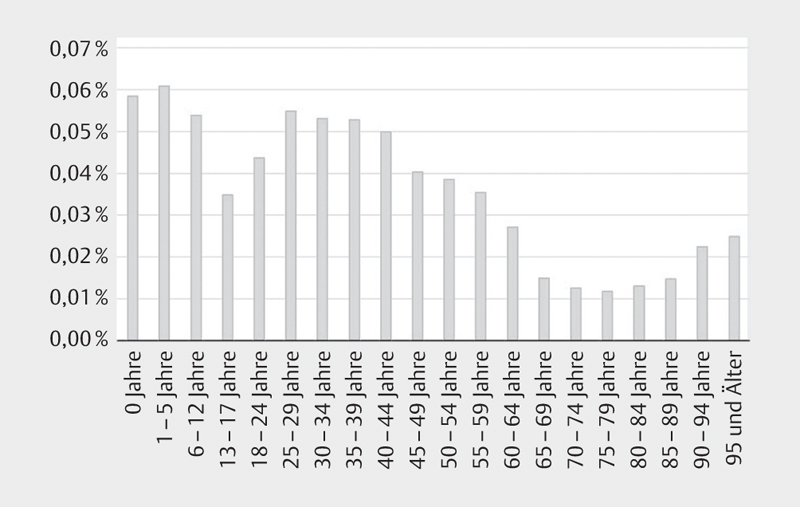
Anteil der VSP in Abhängigkeit von der Altersgruppe.
Das zeigt sich auch in der daraufhin durchgeführten logistischen Regression in der die Altersgruppen als Dummy Kodierung aufgenommen wurden. Nagelkerkes R² erreichte hierbei lediglich einen Erklärungswert der Signifikanz von 0,016 also 1,6%. Das Modell war allerdings ebenfalls signifikant. Bei den signifikanten Altersgruppen zeigte sich die geringste Teilnahme wir auch bei der o.g. Grafik zu sehen ab einem Alter von 65 Jahren.
Von unter 0,52 pro 10 000 im ersten Quartal 2019 stiegen die Konsultationen über VSP im zweiten Quartal 2020 auf 14,3 Kontakte pro 10 000. Allerdings waren die Patientenkontakte insgesamt in den ersten beiden Quartalen des Jahres 2019 deutlich höher als in den beiden Quartalen des Jahres 2020.
Dies zeigt Abb. 2 , bei der der Zeitverlauf der Arzt- Patientenkontakte mit und ohne VSP deckungsgleich dargestellt wird. Die absoluten Fälle im Zeitverlauf, hier als Balken dargestellt, zeigen im April und Mai auch unabhängig der Covid-19 Pandemie bereits 2019 eine geringere Fallzahl als in den Vormonaten.
Abb. 2.
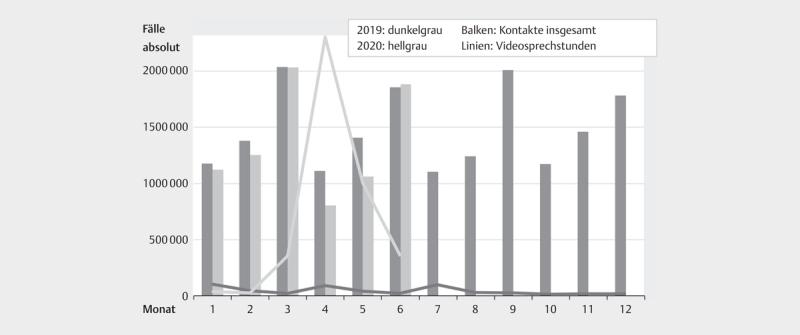
Entwicklung der Fallzahlen und VSP.
Die Auswirkungen, dass unter Covid-19 weniger Patienten den Hausarzt aufsuchen, lässt sich hier bei den helleren Balken des Jahres 2020 im Vorjahresvergleich allerdings schon erkennen. Der Effekt ist im Juni allerdings bereits nicht mehr zu erkennen.
Die beiden Kurven zeigen für beide Jahre die Inanspruchnahme von Videosprechstunden in Prozent aller Fälle im entsprechenden Monat. Sie sind denselben Monaten zugeordnet und die hellere Linie stellt die Inanspruchnahme der Videosprechstunde im Jahr 2020 dar. Allerdings entsprechen die Werte nicht der Größenordnung der Y-Achse sondern sind aufgrund der grafischen Darstellbarkeit in dieses Diagramm eingefügt worden. Es soll hier also nur die Entwicklung der Patientenkontakte im Verlauf mit den Videosprechstunden dargestellt werden.
Diese zeitlich kongruente Darstellung zeigt, dass im April, in dem die Fälle insgesamt am stärksten zurückgegangen sind, gleichzeitig die Nutzung von Videosprechstunden verhältnismäßig stark gestiegen ist bis zum Höhepunkt, an dem 0,39% der Patientenkontakte als Videosprechstunde absolviert wurden.
Dies ist, wie wir im Folgenden in der logistischen Regression sehen können, nicht nur der geringeren Fallzahl geschuldet. Abb. 3 macht sichtbar, dass ein signifikanter Anstieg im Zeitverlauf zu sehen ist. Dieser ist beim Einschluss einer einzigen Variable per Dummy Kodierung mit einem R² von 0,155 also 15,5% Erklärungswert der Varianz und einem insgesamt signifikanten logistischen Regressionsmodell nachweisbar.
Abb. 3.
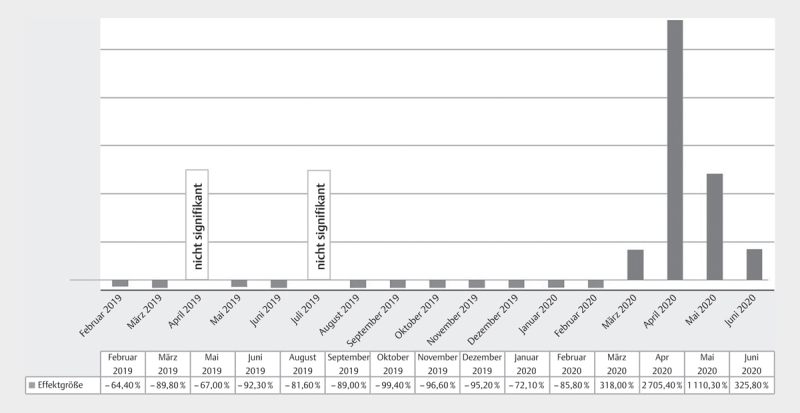
Prozentualer Anteil der VSP-Nutzung im Zeitverlauf.
Hierbei zeigt sich eine deutliche Steigerung der Nutzung der Videosprechstunde, vor allem im Monat April der komplett im ersten Lockdown lag. Es zeigt sich eine fast 27fache Erhöhung der bisherigen Inanspruchnahme von Videosprechstunden. Der Effekt ist in den Monaten nach dem Lockdown ebenfalls noch zu sehen, aber stark rückläufig.
Diskussion
Die Leistungsdaten lagen nicht auf Patientenebene vor. Das bedeutet, dass es keine Verbindung zwischen verschiedenen Besuchen auf Patientenebene gab. Somit konnten Zusammenhänge nicht analysiert werden. Daten über Diagnosen oder die Ursache für den Arztkontakt wurden nicht analysiert, da dies einen Ansatz auf Patientenebene erfordert hätte und eine Analyse, die die geringe Anzahl von VSP-Kontakten in nicht aussagekräftige Untergruppen aufgeteilt hätte.
Der Anstieg der VSP in den 18 Monaten ist nicht nur auf die Pandemie zurückzuführen. Die Aufhebung der Beschränkung für die Abrechnung von VSP im April 2020 als Reaktion auf die Pandemie hat wahrscheinlich wesentlich zu dieser Entwicklung beigetragen. Allerdings wurde die Einschränkung nur vorübergehend aufgehoben und immer wieder, aktuell bis 31. März 2022 verlängert.
Ein Grund für das anhaltend niedrige Niveau der VSP könnte in weiteren fehlenden Regelungen liegen, da die elektronischen Rezepte ab Mitte des Jahres 2021 zur Verfügung stehen und ab 2022 verpflichtend sind. Eine solche Kombination würde einen vollständig digitalen Arztbesuch ermöglichen, so muss das Rezept allerdings noch abgeholt oder verschickt werden 7 . Eine digitale Arbeitsunfähigkeitsbescheinigung sollte ebenfalls 2022 kommen. Diese ist aktuell ebenfalls noch physisch abzuholen bzw. zu übermitteln. Ob diese mit einer VSP kombiniert werden kann, ist noch umstritten 8 . Im Projekt in Baden-Württemberg waren beide digitalen Bescheinigungen inbegriffen. Trotzdem bleibt die Videosprechstunde 2019 auf einem sehr niedrigen Niveau.
Auch ist unklar und nicht untersucht, ob im gleichen Zeitraum auch die Zahl der telefonischen Beratungen gestiegen ist.
Es wird vermutet, dass Covid-19 die Digitalisierung des deutschen Gesundheitswesens vorangetrieben hat 9 . Die Digitalisierung des Arztkontaktes hat im Kontext der hausärztlichen Versorgung, wie in dieser Untersuchung gezeigt, zwar signifikant zugenommen allerdings auf einem verschwindend geringen Niveau.
Ein Ansatz von Scherer et al. mit einem Fragebogen für 1400 Trauma- und Orthopädiepatienten ergab, dass sich die Bereitschaft, eine VSP aufzusuchen, durch die Auswirkungen der Covid-19-Pandemie nicht signifikant verändert hat 10 . Da sich damit mutmaßlich die Einstellung zur VSP nicht wesentlich geändert hat, hat sich auch die Realität der VSPs in Deutschland scheinbar nicht geändert. Dieselbe Umfrage zeigt, dass jüngere Patienten eher eine VSP nutzen als ältere, was mit den Ergebnissen dieser Analyse übereinstimmt 10 .
Mit einer nur vorübergehend aufgehobenen Einschränkung der Abrechnungsmöglichkeiten für VSPs werden Investitionen in die Technologien und die Implementierung von VSPs in die Standardversorgung durch diese pandemische Situation jedoch nicht wesentlich gefördert.
Schlussfolgerungen
Im Vergleich zu vorangegangenen Analysen ermöglichte diese große Datenbasis die Aufstellung einer ersten Hypothese zum Effekt der Covid-19-Pandemie auf die Inanspruchnahme von VSPs.
Die Ergebnisse dieser Analyse deckt sich mit den Erkenntnissen von Scherer et al. und belegt eine auch in der Pandemie-Situation langsame Entwicklung von VSP in der Hausarztversorgung Deutschland. Auch wenn die Rate der Patientenkontakte bei älteren Menschen höher ist, bleibt die Inanspruchnahme von VSP in diesen Altersgruppen besonders gering.
Da der Umfang dieser Untersuchung weder die diagnosebezogene Nutzung telemedizinischer Dienste noch eine Unterscheidung zwischen ländlichen und städtischen Gebieten umfasste, ist weitere Forschung in diesem Bereich erforderlich. Dazu gehört auch die Identifizierung von hinderlichen Faktoren für eine verstärkte Nutzung von VSP durch qualitative Analysen.
Auch wurden die Daten einer einzigen Krankenversicherung ausgewertet, was Verzerrungen zur Folge haben kann. Weiterhin wünschenswert wären darüber hinaus qualitative Bewertungen, insbesondere bezogen auf die Versicherten.
Footnotes
Interessenkonflikt Die Autorinnen/Autoren geben an, dass kein Interessenkonflikt besteht.
Literatur
- 1.Flaxman S, Mishra S, Gandy A et al. Estimating the effects of non-pharmaceutical interventions on COVID-19 in Europe. Nature. 2020 doi: 10.1038/s41586-020-2405-7. [DOI] [PubMed] [Google Scholar]
- 2.Mangiapane S, Zhu L, Kretschmann J Veränderung der vertragsärztlichen Leistungsinanspruchnahme während der COVID-Krise – Tabellarischer Trendreport für das Jahr 2020. Zentralinstitut für die kassenärztliche Versorgung; 2021.
- 3.Scheidt-Nave C, Barnes B, Beyer A-K et al. Versorgung von chronisch Kranken in Deutschland – Herausforderungen in Zeiten der COVID-19-Pandemie. JoHM. 2020 doi: 10.25646/7167. [DOI] [Google Scholar]
- 4.GKV-Spitzenverband und Kassenärtzliche Bundesvereinigung Vereinbarung über die Anforderungen an die technischen Verfahren zur Videosprechstunde gemäß § 365 (2021). Im Internet:https://www.kbv.de/media/sp/Anlage_31b_Videosprechstunde.pdf; Stand 06.04.2022
- 5.Kuhn B, Kleij K-S, Liersch S et al. Which strategies might improve local primary healthcare in Germany? An explorative study from a local government point of view. BMC Family Practice. 2017 doi: 10.1186/s12875-017-0696-z. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Diekmann A. Empirische Sozialforschung: Grundlagen, Methoden, Anwendungen. Hamburg Rowohlt Taschenbuch Verlag; 2017.
- 7.[Anonym] Digital statt Papier; Elektronisches Rezept. Gesundh ökon Qual manag 2020; 272–283
- 8.Siglmüller J. Springer; 2020. § 27 Arbeitsunfähigkeitsbescheinigung ohne vormaligen direkten Arzt-Patienten-Kontakt; pp. 169–283. [DOI] [Google Scholar]
- 9.Straub C. Das Virus und die Digitalisierung: Treibt Corona die digitale Evolution des deutschen Gesundheitswesens voran? Gesundh ökon Qual manag. 2020 doi: 10.1055/a-1287-3142. [DOI] [Google Scholar]
- 10.Scherer J, Back D A, Thienemann F et al. The effect of Covid-19 on the willingness to use video consultations among orthopedic and trauma outpatients: a multi-center survey in 1400 outpatients. European Journal of Trauma and Emergency Surgery. 2021 doi: 10.1007/s00068-021-01774-1. [DOI] [PMC free article] [PubMed] [Google Scholar]


