| Posicionamento sobre a Saúde Cardiovascular nas Mulheres – 2022 | |
|---|---|
|
| |
| O relatório abaixo lista as declarações de interesse conforme relatadas à SBC pelos especialistas durante o período de desenvolvimento deste posicionamento, 2022 | |
|
| |
| Especialista | Tipo de relacionamento com a indústria |
| Alexandra Oliveira de Mesquita | Nada a ser declarado |
| Alexandre Jorge Gomes de Lucena | Nada a ser declarado |
| Andréa Araujo Brandão |
|
| Ariane Vieira Scarlatelli Macedo |
|
| Carisi Anne Polanczyk | Nada a ser declarado |
| Carla Janice Baister Lantieri | Nada a ser declarado |
| Carlos Japhet da Matta Albuquerque | Nada a ser declarado |
| Celi Marques Santos | Nada a ser declarado |
| Cláudia Maria Vilas Freire | Nada a ser declarado |
| Daniel Born | Nada a ser declarado |
| Eduardo Belisario Falchetto | Nada a ser declarado |
| Elizabeth Regina Giunco Alexandre |
|
| Érika Olivier Vilela Bragança |
|
| Fabiana Goulart Marcondes Braga | Nada a ser declarado |
| Fernanda M. Consolim Colombo |
|
| Gláucia Maria Moraes de Oliveira | Nada a ser declarado |
| Ieda Biscegli Jatene |
|
| Isabela Bispo Santos da Silva Costa | Nada a ser declarado |
| Ivan Romero Rivera | Nada a ser declarado |
| Jaqueline Ribeiro Scholz | Nada a ser declarado |
| José Xavier de Melo Filho | Nada a ser declarado |
| Lucelia Batista Neves Cunha Magalhães | Nada a ser declarado |
| Ludhmila Abrahão Hajjar | Nada a ser declarado |
| Magaly Arrais dos Santos |
|
| Marcia de Melo Barbosa | Nada a ser declarado |
| Maria Alayde Mendonça Rivera | Nada a ser declarado |
| Maria Cristina Costa de Almeida | Nada a ser declarado |
| Maria Cristina de Oliveira Izar |
|
| Maria Elizabeth Navegantes Caetano Costa |
|
| Maria Fátima de Azevedo |
|
| Maria Sanali Moura de Oliveira Paiva | Nada a ser declarado |
| Marildes Luiza de Castro |
|
| Milena dos Santos Barros Campos | Nada a ser declarado |
| Olga Ferreira de Souza | Nada a ser declarado |
| Orlando Otávio de Medeiros | Nada a ser declarado |
| Regina Coeli Marques de Carvalho | Nada a ser declarado |
| Sheyla Cristina Tonheiro Ferro da Silva |
|
| Stéphanie Itala Rizk | Nada a ser declarado |
| Thais de Carvalho Vieira Rodrigues |
|
| Thaís Rocha Salim | Nada a ser declarado |
| Viviana de Mello Guzzo Lemke | Nada a ser declarado |
| Walkiria Samuel Avila | Nada a ser declarado |
| Lista de Abreviaturas e Siglas | |
|---|---|
| AAS | Ácido Acetilsalicílico |
| Angio-TC | Angiotomografia de Coronárias |
| APS | Atenção Primária a Saúde |
| AVC | Acidente Vascular Cerebral |
| CAC | Escore de Cálcio Coronariano |
| CC | Cardiopatia Congênita |
| CDI | Cardiodesfibrilador Implantável |
| CV | Cardiovascular |
| DA | Doença de Alzheimer |
| DAC | Doença Arterial Coronariana |
| DALYs | Anos de vida ajustados por incapacidade (do inglês, Disability-Adjusted Life Years ) – 1 DALY representa a perda do equivalente a 1 ano de saúde completa |
| DAP | Doença Arterial Periférica |
| DApC | Doenças do Aparelho Circulatório |
| DCR | Doença Cardíaca Reumática |
| DCV | Doenças Cardiovasculares |
| DEAC | Dissecção Espontânea da Artéria Coronária |
| DG | Diabetes Gestacional |
| DHG | Doença Hipertensiva da Gravidez |
| DIC | Doença Isquêmica do Coração |
| DM | Diabetes mellitus |
| DMV | Doença Microvascular |
| DOACs | Anticoagulantes de ação direta |
| DPP-4 | Dipeptidil Peptidase-4 |
| DRC | Doença Renal Crônica |
| DSS | Determinantes Sociais de Saúde |
| ECG | Eletrocardiograma |
| EMI | Espessura do Complexo Médio-Intimal |
| FA | Fibrilação Atrial |
| FEVE | Fração de Ejeção do Ventrículo Esquerdo |
| FPR | Fatores Potencializadores de Risco |
| FR | Fatores de Risco |
| FRCV | Fatores de Risco Cardiovasculares |
| GBD | Do inglês: Global Burden of Disease |
| HAS | Hipertensão Arterial Sistêmica |
| HG | Hipertensão Gestacional |
| HVE | Hipertrofia Ventricular Esquerda |
| IAM | Infarto Agudo do Miocárdio |
| IAMSSST | Infarto Agudo do Miocárdio Sem Supra do Segmento ST |
| IC | Insuficiência Cardíaca |
| ICFEp | Insuficiência Cardíaca com Fração de Ejeção Preservada |
| ICFEr | Insuficiência Cardíaca com Fração de Ejeção Reduzida |
| II | Intervalo de Incerteza |
| IMC | Índice de Massa Corporal |
| IMCSST | Infarto do Miocárdio Com Supra de ST |
| INOCA | Isquemia na ausência de obstrução arterial coronariana |
| INRA | Inibidores da neprilisina/bloqueadores de angiotensina II |
| IRM | Índice de Resistência Microvascular |
| LDL-c | Colesterol da lipoproteína de baixa densidade |
| MAC | Malformações do Aparelho Circulatório |
| MINOCA | Infarto do miocárdio na ausência de obstrução arterial coronária |
| MSC | Morte Súbita Cardíaca |
| NT-proBNP | Fragmento N-terminal do peptídeo natriurético tipo B |
| OCDE | Organização para Cooperação e Desenvolvimento Econômico |
| OMS | Organização Mundial da Saúde |
| PA | Pressão Arterial |
| PE | Pré-Eclâmpsia |
| PNS | Pesquisa Nacional em Saúde |
| QT | Quimioterápico |
| QV | Qualidade de Vida |
| RCV | Risco Cardiovascular |
| RMC | Ressonância Magnética Cardíaca |
| RVM | Revascularização Miocárdica |
| SBC | Sociedade Brasileira de Cardiologia |
| SCA | Síndrome Coronariana Aguda |
| SGLT2 | Do inglês: Sodium-Glucose Cotransporter-2 |
| SLG | Strain Longitudinal Global |
| SOP | Síndrome dos Ovários Policísticos |
| TC | Transplante Cardíaco |
| TE | Teste Ergométrico |
| THM | Terapia Hormonal na Menopausa |
| VPC | Vasoespasmo Coronariano |
Legendas para as tabelas de recomendação e nível de evidência:
| Classe de recomendação: | |
|---|---|
 |
I – Condições para as quais há evidências conclusivas ou, em sua falta, consenso geral de que o procedimento é seguro e útil/eficaz. |
 |
II – Condições para as quais há evidências conflitantes e/ou divergência de opinião sobre segurança, e utilidade/eficácia do procedimento. |
| IIA – Peso ou evidência/opinião a favor do procedimento. A maioria aprova | |
| IIB – Segurança e utilidade/eficácia menos bem estabelecida, não havendo predomínio de opiniões a favor. | |
 |
III – Condições para as quais há evidências e/ou consenso de que o procedimento não é útil/ eficaz e, em alguns casos, pode ser prejudicial. |
| Nível de evidência: | |
| Nível A | Dados obtidos a partir de múltiplos estudos randomizados de bom porte, concordantes e/ou de metanálise robusta de estudos clínicos randomizados. |
| Nível B | Dados obtidos a partir de metanálise menos robusta, a partir de um único estudo randomizado ou de estudos não randomizados (observacionais). |
| Nível C | Dados obtidos de opiniões consensuais de especialistas. |
Sumário
Introdução 822
1. Destaques deste Posicionamento 823
2. Epidemiologia das Doenças Cardiovasculares nas Mulheres 827
2.1. Doenças do Aparelho Circulatório em Crianças e Adolescentes do Sexo Feminino no Brasil 835
3. Fatores de Risco Cardiovascular 837
3.1. Introdução 837
4. Doenças Cardiovasculares nas Mulheres 844
4.1. Doença Isquêmica do Coração 844
4.1.1. Doença Arterial Coronariana 844
4.1.2. Isquemia na Ausência de Obstrução Arterial Coronariana 846
4.1.3. Infarto do Miocárdio na Ausência de Obstrução Arterial Coronariana 846
4.1.4. Dissecção Espontânea de Artéria Coronária 846
4.1.5. Doença Microvascular 846
4.1.6. Vasoespasmo Coronariano 846
4.1.7. Trombose/Embolia Coronariana 846
4.2. Insuficiência Cardíaca 846
4.2.1. Tratamento Farmacológico e Não Farmacológico da ICFEr e ICFEp 847
4.3. Arritmias 850
4.3.1. Taquicardia Ventricular e Morte Súbita Cardíaca 850
4.3.2. Fibrilação Atrial 850
4.4. Doença Cardiovascular e Câncer 851
4.5. Acidente Vascular Cerebral 853
4.6. Doença Arterial Periférica 853
4.7. Demência 854
4.8. Doenças Valvares 856
4.8.1. Estenose Aórtica 856
4.8.2. Doença Valvar Mitral 857
4.8.3. Doença Reumática 858
4.9. Diabetes Mellitus, Pré-eclâmpsia e Doenças Hipertensivas na Gravidez 858
4.9.1. Diabetes Mellitus 858
4.9.2. Doenças Hipertensivas na Gravidez 859
4.10. Gravidez na Adolescência 859
5. Peculiaridades dos Métodos Propedêuticos nas Mulheres 863
5.1. Eletrocardiograma 864
5.2. Teste Ergométrico 864
5.3. Ultrassonografia de Carótidas 864
5.4. Ecocardiografia 864
5.5. Cintilografia Miocárdica 864
5.6. Escore de Cálcio e Angiotomografia de Coronárias 865
5.7. Ressonância Magnética Cardíaca 865
5.8. Coronariografia 865
6. Representação de Mulheres nos Estudos Clínicos sobre Fatores de Risco e Doença Cardiovascular 867
7. Medidas de Prevenção Primária nas Mulheres 869
8. Burnout, Qualidade de Vida e Espiritualidade nas Mulheres 869
8.1. Burnout 869
8.2. Qualidade de Vida 870
8.3 Espiritualidade 871
9. Implicações Cardiovasculares da COVID-19 na Gestação 872
10. Perspectivas Futuras para a Melhoria do Cuidado
Cardiovascular das Mulheres 874
Referências 875
Introdução
Entre as doenças crônicas não transmissíveis, as DCV constituem a principal causa de morte no mundo e no Brasil, que apresenta uma das mais altas taxas de mortalidade da América do Sul. 1 As DCV respondem por um terço das mortes por todas as causas e acometem homens e mulheres em todas as faixas etárias, representando mais do que o dobro das mortes por todas as neoplasias associadas. 1 Nas mulheres, observa-se aumento da prevalência de DCV e de morte por DCV após a menopausa, o que agrava as perspectivas em futuro próximo pelo envelhecimento e adoecimento da população feminina no Brasil.
Atualmente a DIC é responsável pela maioria das mortes em todas as unidades da federação, seguida pelas doenças cerebrovasculares. 1 Um aspecto particular é a desigualdade de acometimento entre as regiões, no acesso tanto ao diagnóstico como ao tratamento, de acordo com as particularidades determinadas pelos indicadores sociais e econômicos, nas macrorregiões, estados e cidades de diferentes portes no Brasil. Cerca de metade da mortalidade por DCV antes dos 65 anos pode ser atribuída à pobreza e às desigualdades sociais. 2 Alimentação inadequada, baixa atividade física, consumo de álcool e tabagismo são outros importantes FR para as DCV em mulheres, mais prevalentes nas classes sociais menos favorecidas da população, incluindo as crianças e as adolescentes brasileiras. 3 Assim, os programas de prevenção primária e secundária, bem como o maior acesso ao diagnóstico, nessa camada da população poderão ter impacto ainda maior na morbimortalidade por DCV.
Na maioria das vezes, as DCV podem ser prevenidas por ações de saúde pública que envolvem o controle de FR e o manejo clínico otimizado dos pacientes. A redução das DCV em mulheres no Brasil e no mundo é uma tarefa complexa, que depende de inúmeros agentes e de um esforço continuado.
A SBC, que reúne a maioria dos cardiologistas brasileiros e tem em seus quadros um terço de cardiologistas mulheres, vem desenvolvendo ações continuadas para a diminuição da morbimortalidade por DCV através do Departamento de Cardiologia da Mulher.
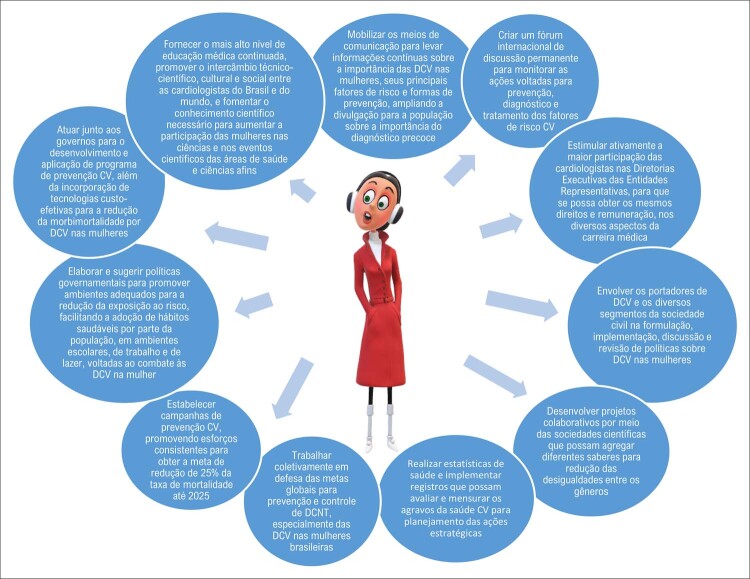
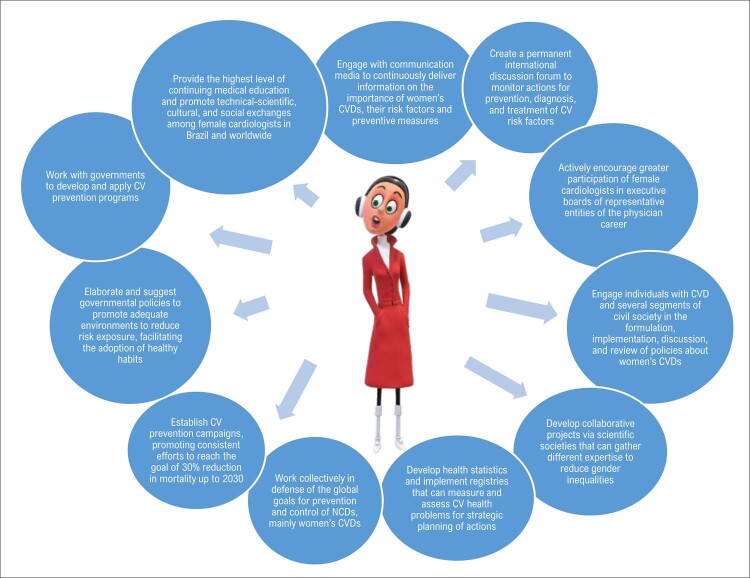
Desse modo, foi publicada, nos Arquivos Brasileiros de Cardiologia , a “Carta das Mulheres”, 4 que avançou em estabelecer deliberações de ações concretas para diminuir a morbimortalidade por DCV em mulheres. Dentre elas destacam-se: trabalhar coletivamente em defesa das metas globais para prevenção e controle de doenças crônicas não transmissíveis, especialmente as DCV nas brasileiras; estabelecer campanhas de prevenção cardiovascular, promovendo esforços consistentes para obter a meta de redução de 30% da taxa de mortalidade até 2030; elaborar e sugerir políticas governamentais para promover ambientes adequados para a redução da exposição ao risco, facilitando a adoção de hábitos saudáveis em ambientes escolares, de trabalho e de lazer, voltadas ao combate às DCV na mulher; atuar junto aos governos para o desenvolvimento e a aplicação de programa de prevenção cardiovascular, além da incorporação de tecnologias custo-efetivas para a redução da morbimortalidade por DCV nas mulheres; mobilizar os meios de comunicação para levar informações continuadas sobre a importância das DCV nas mulheres, seus principais FR e formas de prevenção, ampliando a divulgação para a população sobre a importância do diagnóstico precoce; fornecer o mais alto nível de educação médica continuada; promover o intercâmbio técnico-científico, cultural e social entre as cardiologistas do Brasil e do mundo; e fomentar o conhecimento científico necessário para aumentar a participação das mulheres nas ciências e nos eventos científicos das áreas de saúde e ciências afins.
Mesmo tendo em vista os enormes avanços científicos e tecnológicos já alcançados ou em perspectiva na cardiologia, precisamos modificar o paradigma de saúde e doença, com o objetivo de abordagem populacional, que viabilize o benefício de tais conquistas a toda a população. Para tanto, faz-se necessário um grande pacto entre a sociedade civil, as sociedades de especialidades, o governo e a comunidade para que seja implementada uma reforma na educação médica e na educação dos demais profissionais da saúde, paralelamente a uma ampla discussão na sociedade, contribuindo para conscientização, prevenção, diagnóstico e tratamento das doenças que mais causam mortes em homens e mulheres no Brasil.
O Brasil, ao estabelecer na Constituição Federal o compromisso inalienável com a preservação da dignidade da pessoa humana, definiu a saúde como direito social, assegurando o acesso universal, integral e gratuito a todos os brasileiros.
Mesmo com as garantias constitucionais, as iniquidades em relação às mulheres persistem e ainda espreitam a sociedade brasileira. Por isso, necessário se faz, por intermédio de ações afirmativas, remarcar a necessidade de assegurar a igualdade imprescindível entre homens e mulheres, particularmente em relação à conscientização das DCV na mulher, que lamentavelmente ainda são negligenciadas no Brasil. 2
Desse modo, foi proposto o “Dia Nacional de Conscientização das Doenças Cardiovasculares nas Mulheres” pelos autores da “Carta das Mulheres”, aprovado pela Lei 14.320 de 2022, sancionada pelo presidente da República e publicada no Diário Oficial da União de 1º de abril. Esse dia teve origem no Projeto de Lei 1.136/2019, de autoria da deputada federal e cardiologista Mariana Carvalho. Será comemorado no dia 14 de maio em homenagem ao nascimento da médica Bettina Ferro de Souza, que foi a primeira presidente mulher da SBC.
É fundamental promover iniciativas para aumentar o conhecimento sobre a importância da saúde cardiovascular ao longo da vida da mulher. Além disso, é fundamental compreender melhor as disparidades locais na saúde cardiovascular das mulheres para definir políticas públicas e assistência à saúde, reduzir lacunas e promover a equidade de sexo na atenção à saúde brasileira.
Nesse sentido, o Departamento de Cardiologia da Mulher da SBC apresenta seu Posicionamento sobre a Saúde Cardiovascular nas Mulheres com foco na prevenção primária. Com esse documento, pretendemos contribuir para atingir o objetivo que traçamos na “Carta das Mulheres” de exercer um papel de liderança nas políticas brasileiras para a saúde, fornecendo aos gestores uma visão geral da relevância das DCV nas mulheres. Tal visão vai permitir a eles traçar ações estratégicas para reduzir a prevalência de FR, melhorar o diagnóstico e a abordagem terapêutica, reduzindo assim os desfechos cardiovasculares, com impacto na saúde física, mental e espiritual das mulheres brasileiras.
1. Destaques deste Posicionamento
Neste capítulo 1, apresentamos os principais destaques dos capítulos 2 a 10 deste documento.
Epidemiologia das doenças cardiovasculares nas mulheres
Houve aumento da prevalência de DCV nos últimos 30 anos nos jovens de 15-49 anos, de ambos os sexos, bem como maior prevalência porcentual das DCV nas mulheres em relação aos homens até o ano de 2011, a partir do qual, a prevalência de DCV nos homens foi proporcionalmente maior. 1
As DCV são a principal causa de morte em adultos de ambos os sexos, representadas nesse segmento etário principalmente pela DIC e pela doença cerebrovascular. A DIC foi responsável por porcentual de óbitos similares em mulheres e homens, enquanto o porcentual dos óbitos por AVC foi maior em mulheres do que em homens. 5
Nas demais faixas etárias, do nascimento ao início da vida adulta, as malformações cardíacas, as complicações cardíacas da febre reumática e as cardiomiopatias, dentre outras, têm papel importante na mortalidade da população em ambos os sexos. 6
Entre os FR tradicionais, o excesso de peso, a obesidade e o diabetes mellitus foram mais frequentes nas mulheres. Cabe ressaltar também que a prevalência de HAS autorreferida no Brasil foi maior no sexo feminino do que no masculino.
Fatores de risco cardiovascular nas mulheres
O reconhecimento dos FR da mulher, quer específicos, mais prevalentes ou similares aos dos homens, assim como o conhecimento do risco de 10 anos para DCV aterosclerótica, é um passo fundamental na estratificação de risco das DCV no sexo feminino. 2
Nas mulheres, os FR tradicionais para DCV mais impactantes incluem: diabetes mellitus, HAS, dislipidemia, tabagismo, obesidade e sedentarismo.
A prevalência dos FR tradicionais citados vem aumentando mesmo em mulheres mais jovens e, quando associados a FR específicos do sexo, contribuem para o aumento da morbimortalidade; em geral, porém, não são considerados na estratificação de RCV. 7 , 8
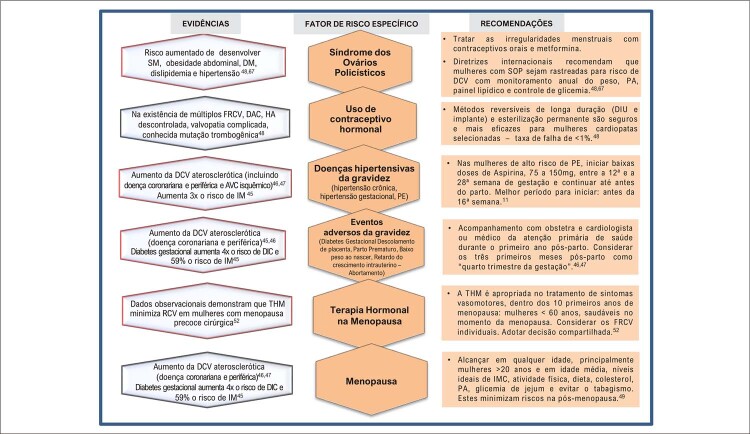
Fatores de risco específicos do sexo, como síndrome dos ovários policísticos, uso de contraceptivo hormonal, doença hipertensiva da gravidez, eventos adversos da gravidez, THM, riscos agregados às doenças inflamatórias e autoimunes (artrite reumatoide, lúpus eritematoso sistêmico) e distúrbios depressivos são considerados FPR. 8
Na avaliação de RCV nas mulheres, devem-se considerar, além dos estratificadores de risco, os agravantes de risco associados com diabetes mellitus, os FPR e os FR inerentes ao sexo, a fim de instituir mudança do estilo de vida e recomendar medidas de prevenção primária das DCV, com o objetivo de identificar e tratar mais precocemente um maior número de mulheres em risco. 7 , 8
Doenças cardiovasculares nas mulheres
1 – Doença isquêmica do coração
Atualmente são bem definidos mecanismos adicionais de isquemia coronariana, sendo mais apropriado falar em DIC por se referir às diversas afecções coronárias geradoras de isquemia, como o infarto do miocárdio na ausência de obstrução arterial coronária, isquemia coronária não obstrutiva, dissecção espontânea da artéria coronária, doença microvascular, vasoespasmo coronariano e embolia/trombose coronariana. Nas mulheres, muitos dos mecanismos fisiopatológicos de DIC estão relacionados a uma ou mais dessas afecções, que podem estar presentes mesmo nas mais jovens e gestantes.
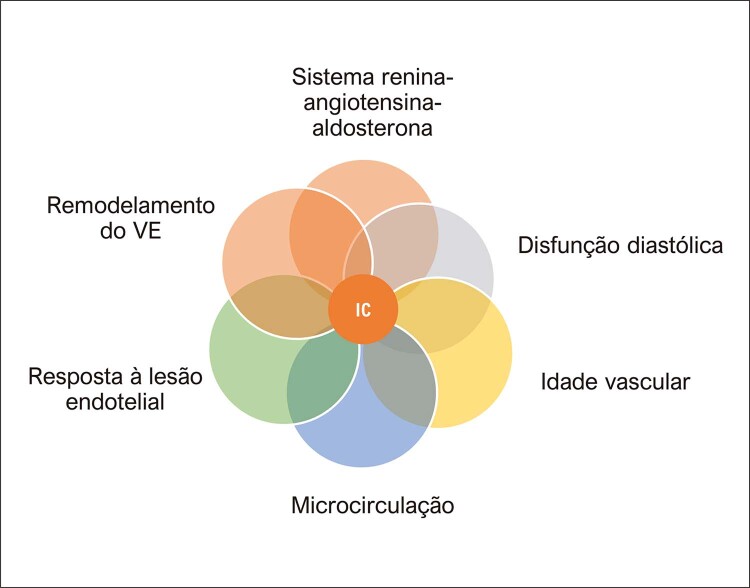
2 – Insuficiência cardíaca
Em relação à fisiopatologia da IC, devido às respostas hormonais, as mulheres mostram diferenças quanto a epidemiologia, apresentação clínica, desfechos e tratamento da doença. 9 , 10 Existem fenótipos de IC mais prevalentes em mulheres, como a síndrome de Takotsubo, e específicos, como a cardiomiopatia periparto. Porém, tanto na IC crônica quanto na aguda, ensaios clínicos/registros voltados especialmente para mulheres são escassos e as evidências são provenientes de subanálise de grandes estudos em que as mulheres estão sub-representadas. Registros prospectivos multicêntricos poderiam trazer evidências mais precisas na população feminina, com o envolvimento de maior número de mulheres tanto na IC com fração de ejeção reduzida, quanto na IC com fração de ejeção preservada.
3 – Arritmias
As mulheres têm mais taquicardia sinusal e taquicardia por reentrada nodal, sendo que a gravidez aumenta o risco de taquicardias supraventriculares. 11
Na síndrome do QT longo tipo 2, é conhecido um maior risco de morte súbita entre as mulheres e um maior risco de pró-arritmia. No puerpério, o QT longo aumenta o risco de torsades de pointes. 12
Nas mulheres, a morte súbita de etiologia cardíaca ocorre mais por causas não isquêmicas, sendo os homens mais reanimados e tratados com desfibrilador. O implante de cardiodesfibrilador implantável, como prevenção tanto primária quanto secundária, é mais comum nos homens, porém o risco de complicações relacionadas ao procedimento é maior nas mulheres. 13
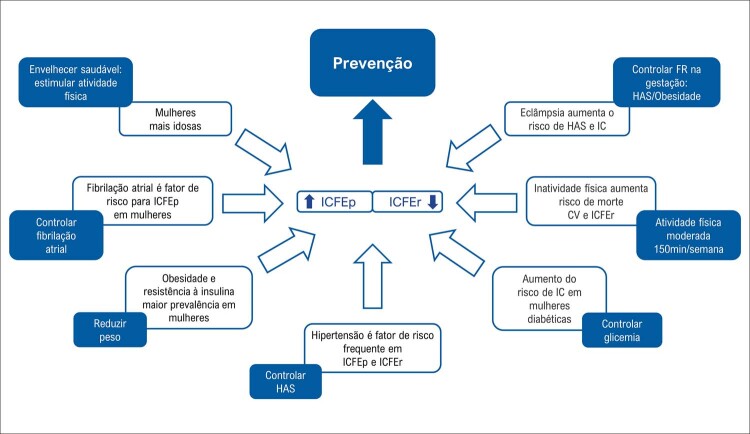
Embora a incidência de FA seja maior nos homens, as mulheres mais idosas têm mais FA, mais sintomas e pior qualidade de vida. A HAS e a obesidade são fortes preditores de risco de FA nas mulheres. Elas mais frequentemente apresentam FA paroxística, AVC, tromboembolismo, IC e hospitalizações, além de maior CHA 2 DS 2 -VASc e maior risco de mortalidade cardiovascular e por todas as causas. 14 , 15
4 – Doença cardiovascular e câncer
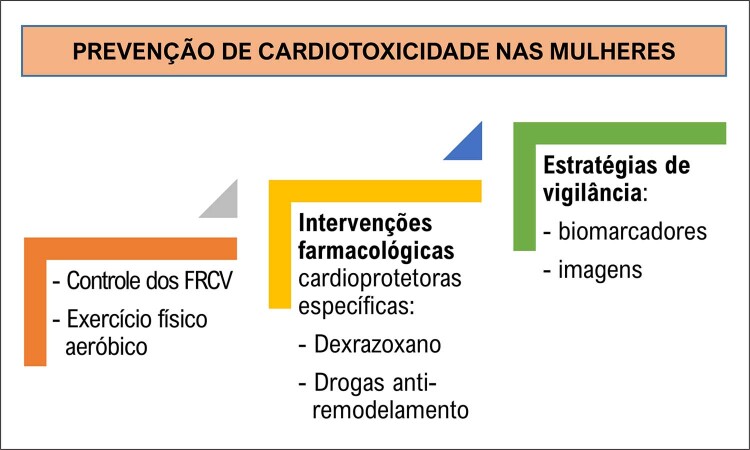
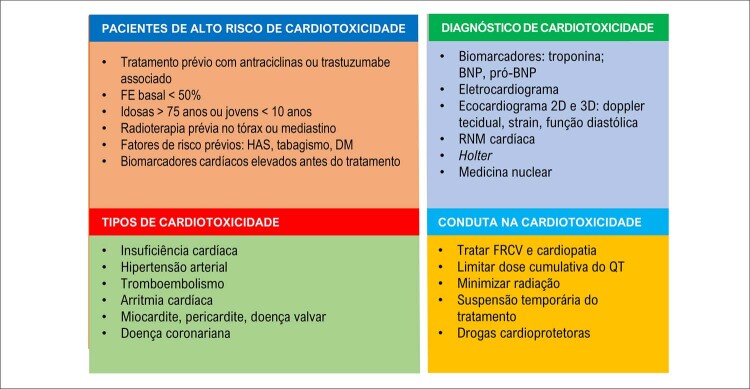
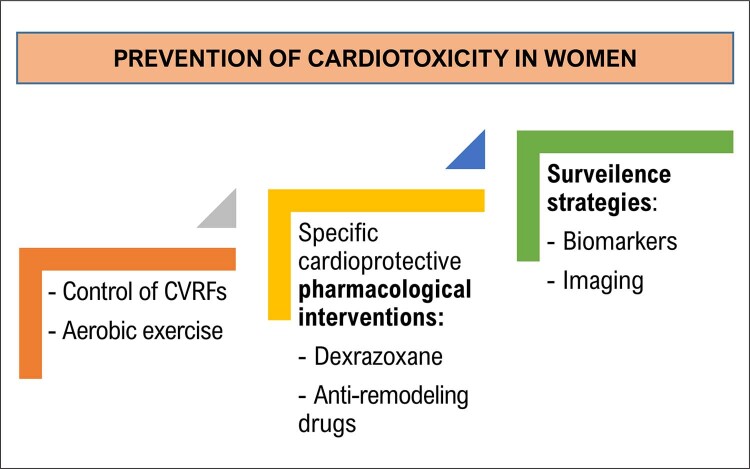
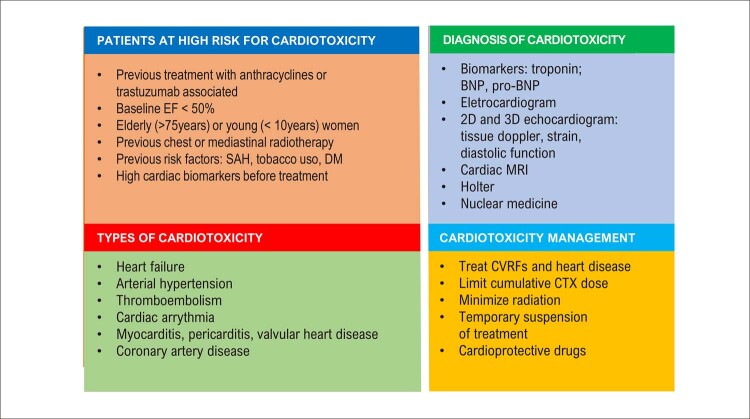
A cardiotoxicidade é um desafio no tratamento dos cânceres na mulher, especialmente o de mama, por ser um dos mais frequentes e por levar à incidência aumentada de eventos cardiovasculares e de mortalidade cardiovascular e por todas as causas em comparação a mulheres sem neoplasia. Os riscos variam de acordo com o tratamento do câncer. Esse pode agredir o sistema cardiovascular levando a disfunção ventricular, desde assintomática e reversível até IC sintomática e irreversível, síndrome coronariana aguda, pericardite, miocardite, arritmias ventriculares, HAS, doença vascular periférica, entre outras. Variantes genéticas são fatores relacionados ao risco de cardiomiopatia, explicando porque pacientes com o mesmo perfil desenvolvem cardiotoxicidade e outras não.
A análise dos FR cardiovasculares antes, durante e após o diagnóstico e o tratamento oncológico, a intervenção nos FR modificáveis de forma efetiva, além do diagnóstico e do tratamento precoces de cardiotoxicidade dos quimioterápicos irão impactar o prognóstico dessas pacientes.
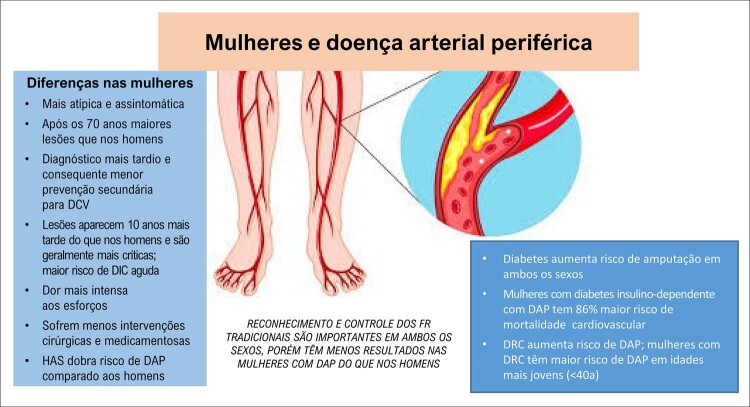
5 – AVC, doença arterial periférica e demência
Pesquisas futuras voltadas para o reconhecimento dos FR de AVC específicos do sexo feminino e uma pontuação para identificação desse grupo de maior risco são urgentemente necessárias para elaborar estratégias de prevenção do AVC nas mulheres.
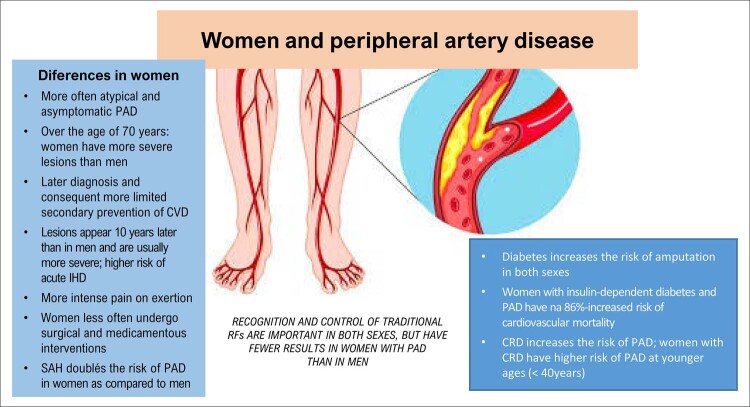
A doença arterial periférica tem correlação com DIC e, na sua vigência, o tratamento dos FR tradicionais é medida preventiva em ambos os sexos. O reconhecimento de FR específicos da mulher, como gravidez e suas complicações, ou de fatores predominantemente femininos pode permitir uma adequada estratificação de risco e a adoção de medidas de prevenção precoces.
As mulheres parecem ter maior risco de desenvolver demência e alterações de memória relacionadas à idade do que os homens. Apesar de existirem estudos mostrando que o estrogênio tem papel importante na função cognitiva em mulheres, a THM não demonstrou efeito benéfico em reduzir essas alterações, mesmo em mulheres mais jovens. 16
Em pacientes com menos de 55 anos, independentemente do sexo, as principais causas de alterações cognitivas e demência são doença de Alzheimer, demência vascular, demência frontoparietal e demência relacionada ao alcoolismo.
Existem FR vasculares relacionados a demência precoce, como AVC, ataque isquêmico transitório, doença renal, DCV, HAS, alcoolismo crônico e intoxicação por drogas. O controle de FR cardiovascular tem importante papel na prevenção de doenças demenciais e cognitivas, principalmente em mulheres mais jovens.
6 – Doenças valvares
O seguimento das mulheres portadoras de estenose aórtica ou doença valvar mitral exige cuidadoso e contínuo julgamento sobre o melhor modelo de tratamento. As decisões quanto à conduta clínica ou intervencionista dependem do diagnóstico anatômico e funcional da doença e da cuidadosa avaliação da paciente.
Quando comparadas aos homens, considerando o mesmo grau de calcificação valvar, as mulheres apresentam uma tendência a maior gravidade da estenose aórtica em razão da fibrose do aparelho valvar, que é mais pronunciada do que a calcificação. Apresentam também perfis distintos relacionados à apresentação clínica, à resposta ao tratamento e aos resultados após intervenção valvar. 17
Nas substituições valvares aórticas transcateter, mulheres são mais idosas e apresentam melhor função ventricular esquerda e menor prevalência de doença arterial coronariana; contudo, apresentam comorbidades, como diabetes mellitus e FA. Características anatômicas do sexo feminino, tais como menor distância entre os óstios coronarianos e o anel valvar e maior prevalência de calcificação valvar e da aorta, são responsáveis pela maior incidência de obstrução coronariana durante o procedimento. O menor diâmetro dos vasos periféricos também causa maiores complicações vasculares e sangramento. 18
Dentre as medidas preventivas nas doenças valvares, destacam-se a prevenção primária e secundária da doença reumática e a profilaxia antibiótica da endocardite infecciosa, notadamente no parto. A doença valvar nas mulheres tem características peculiares com impacto significativo nos resultados do tratamento e prognóstico da doença.
As indicações de profilaxia de endocardite infecciosa na gravidez são: mulheres portadoras de valvopatia reumática, próteses valvares, cardiopatia congênita cianogênica e passado de endocardite infecciosa.
7 – Diabetes mellitus, pré-eclâmpsia e doenças hipertensivas na gravidez
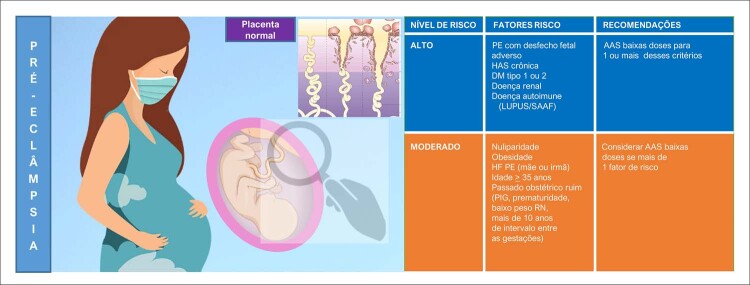
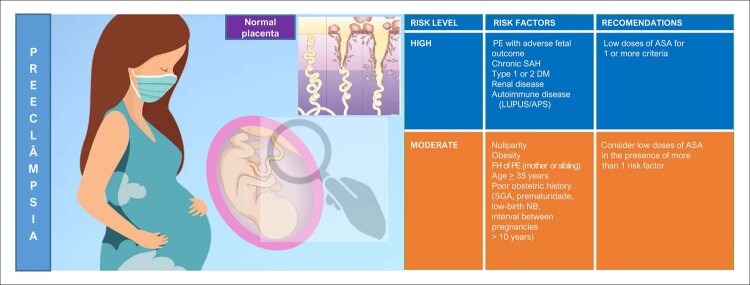
Diabetes gestacional está associada a complicações materno-fetais, tais como PE, prematuridade e morte perinatal. Mudança de estilo de vida, como atividade física regular na gravidez, na ausência de contraindicações obstétricas ou cardiovasculares, reduz os riscos dessas complicações de forma substancial. 19
A hipertensão na gravidez como FR para DCV no futuro está bem embasada na literatura; mulheres primigestas que desenvolveram HG tiveram maior risco de DCV no futuro, notadamente após a menopausa. Portanto, a melhor recomendação é iniciar a prevenção da PE e outras formas de HG antes da gravidez, incluindo peso corporal adequado, dieta saudável e orientada, além de exercícios físicos regulares. Nas mulheres de alto risco, o uso do ácido acetilsalicílico no primeiro trimestre e a reposição de cálcio nas gestantes com baixa ingesta diária devem ser indicados. 20
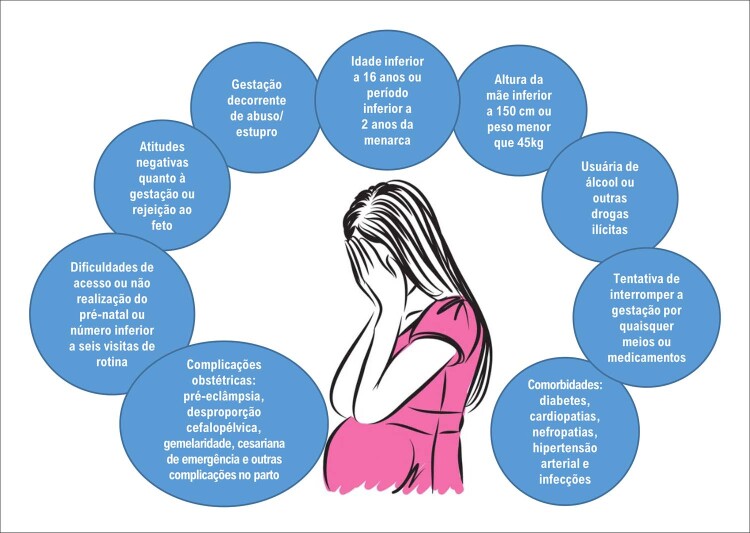
8 – Gravidez na adolescência
A gravidez na adolescência aumenta complicações maternas, fetais e neonatais, além de agravar problemas socioeconômicos previamente existentes e influenciar o futuro de gerações, devendo assim, ser abordada de forma eficiente e contínua em todos os níveis socioeconômicos de nossa sociedade.
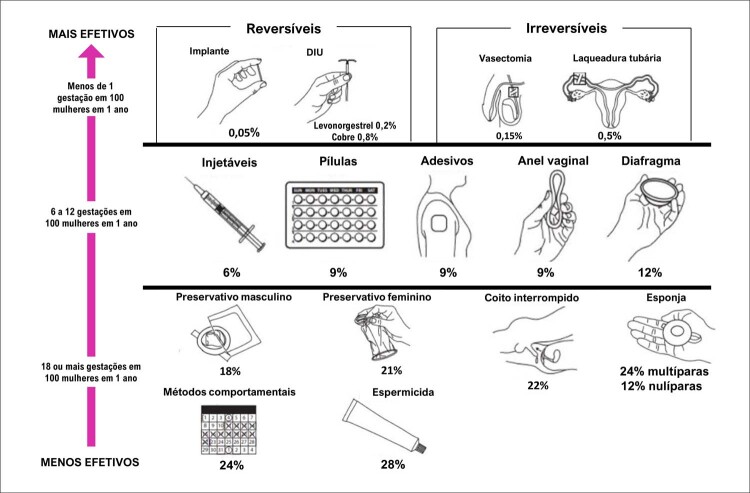
Um dos mais importantes fatores de prevenção da gravidez na adolescência é a educação sobre a sexualidade e a saúde reprodutiva, apoiada em evidências científicas e em programas de promoção à saúde. 21 A instrução deve ser direcionada a aspectos biológicos, respeito recíproco, atividades sexuais com responsabilidade e uso de métodos contraceptivos seguros e eficazes na prevenção da gravidez e na proteção contra infecções sexualmente transmissíveis. 22
Adolescentes que são orientados por provedores determinados a enfrentar temas difíceis, como prevenção da gravidez e contracepção, estão mais engajados em seu bem-estar. A orientação qualificada e bem feita sobre a sexualidade na adolescência é um investimento para um futuro com mais saúde, proveito e autoestima.
Peculiaridades dos métodos propedêuticos nas mulheres
O eletrocardiograma nas mulheres difere em relação à magnitude dos sinais elétricos, com menor amplitude do QRS, do ponto J e da onda T e maior intervalo QT corrigido. A inversão da onda T anterior, isso é, além de V1, ocorre em cerca de 2,3% da população e é mais comum em mulheres, independentemente do status de atividade física. É um padrão benigno desde que ocorra em assintomáticas e de baixo risco, pois estudos com RMC sugerem que possa refletir um deslocamento lateral do ventrículo direito. 23 Alterações eletrocardiográficas são observadas em 45% das portadoras de implantes mamários: inversão de ondas T, depressão do segmento ST inferolateral, baixa progressão de R de V1-V4, intervalo QT prolongado e hipertrofia ventricular esquerda, podendo assim levar a interpretações enganosas. 24
No TE, as mulheres mostram mais depressão do segmento ST de caráter falso-positivo e a acurácia varia com a probabilidade pré-teste de DIC. Nas mulheres, a associação de cintilografia miocárdica de estresse ao TE tem melhor acurácia diagnóstica do que o TE isoladamente. Essa associação tem excelente valor preditivo negativo em mulheres de risco pré-teste intermediário/alto. 25
A medida da espessura médio-intimal para a reclassificação de risco pode ser utilizada em mulheres com pelo menos dois FR cardiovascular. 3 , 4 A presença de placa como fator agravante para estratificação de risco pode ser usada em mulheres com risco intermediário. 26
Mulheres com escore de cálcio maior que zero e calcificação arterial mamária têm risco de eventos isquêmicos maior do que homens. A angiotomografia coronariana evidencia o padrão não obstrutivo de coronárias, que é mais prevalente em mulheres. 26 , 27
Coronárias normais na coronariografia são mais comuns em mulheres. O risco de complicações vasculares da coronariografia é maior entre as mulheres, que apresentam maior tendência para desenvolver lesão renal aguda após contraste. 28
A RMC é excelente opção para as mulheres, especialmente em idade fértil, em gestantes e naquelas em tratamento de câncer de mama. Além disso, pode evidenciar alterações perfusionais e/ou miocárdicas, auxiliando no diagnóstico diferencial da dor torácica e sendo particularmente útil na abordagem da DIC em mulheres.
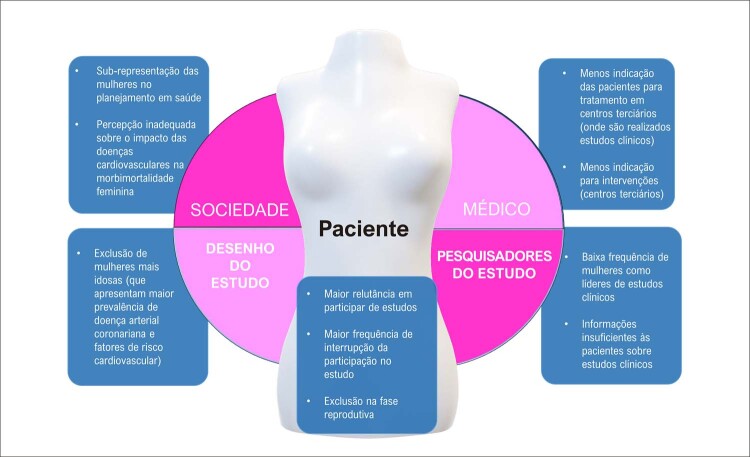
Representação das mulheres nos estudos clínicos sobre fatores de risco e doença cardiovascular
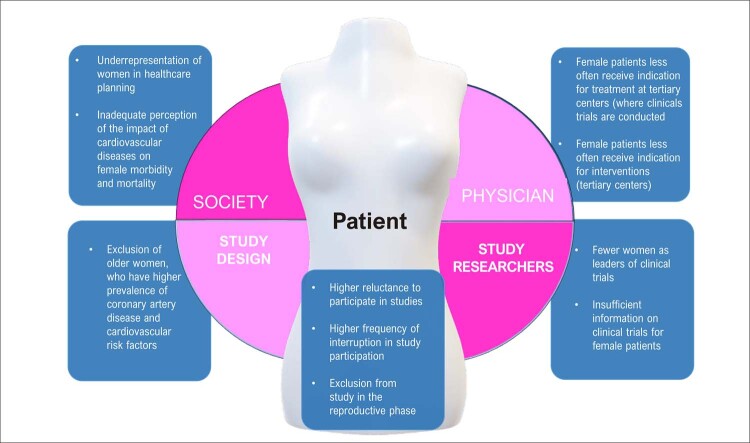
A DCV é a maior causa de morte no mundo e cada vez mais reconhecida como tendo características específicas em relação ao sexo quanto aos processos de adoecer, manifestações clínicas e resultados dos tratamentos. A identificação de diferenças na expressão da DCV em homens e mulheres determina, portanto, que as mulheres devam ser igualmente representadas em ensaios clínicos cardiovasculares.
Apesar do aumento da representação das mulheres nos estudos clínicos mais recentes, isso não ocorreu em todas as áreas de investigação da DCV. As mulheres permanecem em minoria nos estudos de arritmias, doença arterial coronariana aguda e crônica e IC, em especial naqueles que envolvem intervenções com o uso de dispositivos implantáveis e procedimentos de alta complexidade.
A identificação das barreiras a serem transpostas, para que se obtenha equidade no cenário da representação dos sujeitos nos estudos clínicos, oferece inúmeras oportunidades para que a sua resolução permita a equidade na seleção e manutenção das mulheres como sujeitos de estudos clínicos sobre DCV e seus FR.
Essa equidade é necessária para o acurado conhecimento da expressão da DCV e seus FR nas mulheres, bem como do impacto do tratamento no prognóstico cardiovascular das mulheres.
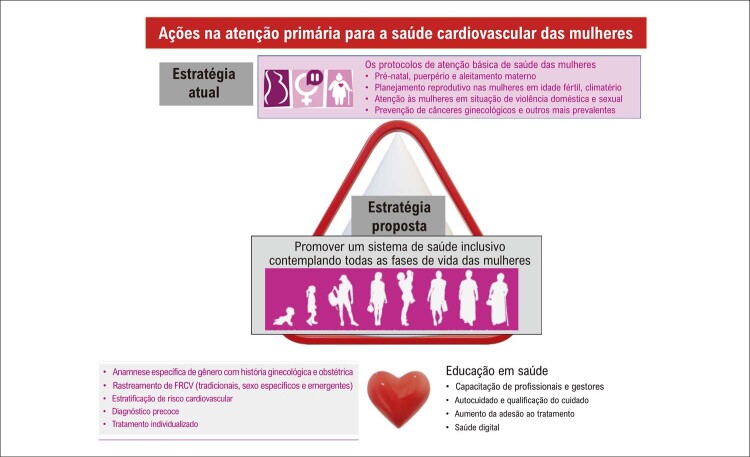
Medidas de prevenção primária nas mulheres
A APS é geralmente o primeiro contato da mulher com o setor saúde e ocorre de forma eletiva ou por busca ativa dos agentes comunitários de saúde. As equipes de APS devem contemplar todo o curso de vida das mulheres, com ações voltadas para a promoção da saúde integral, com ênfase no bem-estar físico, mental e espiritual.
Ao longo do tempo, observou-se uma descentralização dos serviços públicos iniciada pelo Programa de Assistência Integral à Saúde da Mulher e consolidada pela Política de Atenção à Saúde da Mulher. A garantia do acesso das mulheres a todos os níveis de atenção à saúde e a integração das ações e dos serviços permanecem como desafio, assim como o planejamento local e o monitoramento dos indicadores para promover a redução de agravos e de óbitos evitáveis.
Faz-se necessária uma mudança de paradigma nas políticas públicas voltadas para a saúde integral das mulheres, especialmente quando consideramos que as DCV são a principal causa de morte das mulheres, na maior parte de seu ciclo de vida.
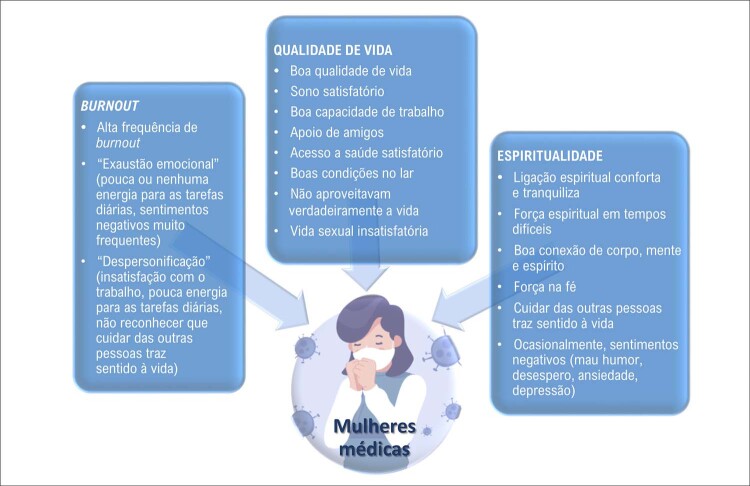
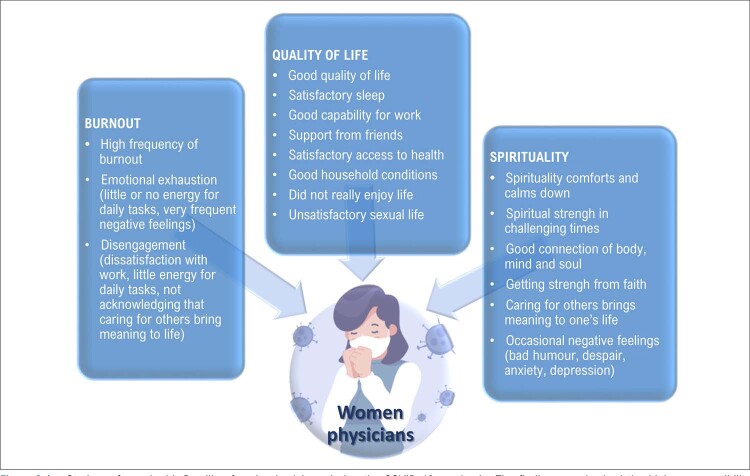
Burnout , qualidade de vida e espiritualidade nas mulheres
Burnout associa-se positivamente com o consumo de bebidas alcoólicas, distúrbios do sono, depressão, sedentarismo, obesidade e dores musculoesqueléticas, sendo um preditor significativo de hipercolesterolemia e diabetes tipo 2, relacionando-se com maior incidência de DIC e hospitalizações por DCV. 29
As condições de trabalho têm impacto conhecido na saúde dos trabalhadores e as mulheres, por estarem mais inseridas no mercado de trabalho e sobrecarregadas com atividade laboral dupla, apresentam altas taxas de burnout .
O curso de vida das mulheres é permeado por experiências de perda, estresse, ansiedade e medo, que aumentam a vulnerabilidade psicológica e facilitam o aparecimento de sintomas de ansiedade-depressão. Entretanto, resiliência, espiritualidade e crenças pessoais parecem desempenhar um papel mediador em algumas dessas variáveis psicológicas, associando-se com melhor qualidade de vida e menor frequência de DCV nas mulheres.
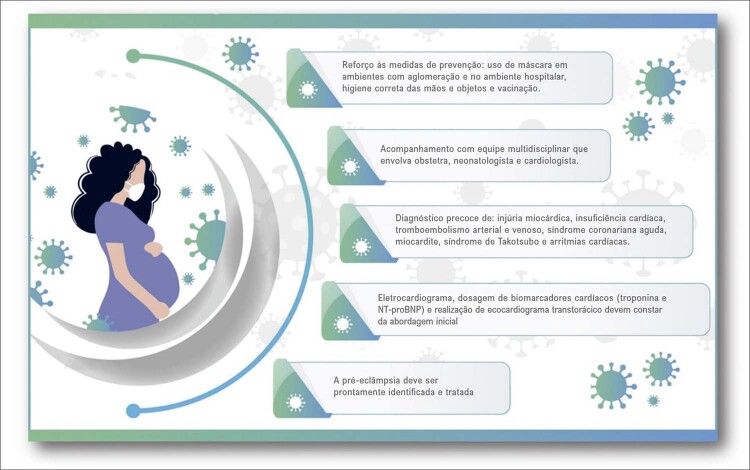
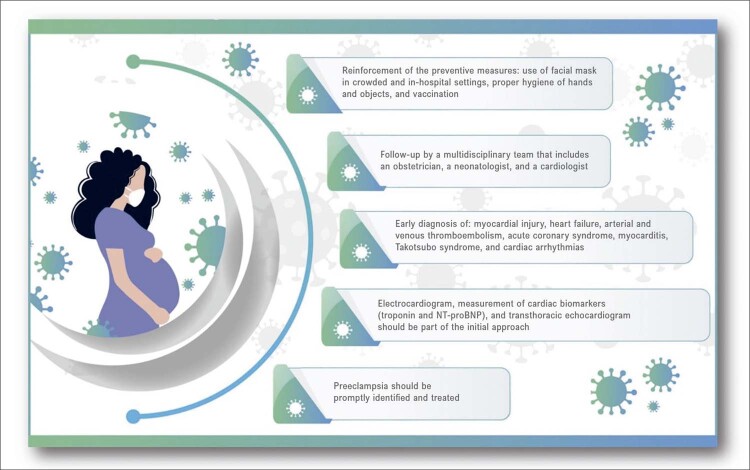
Implicações cardiovasculares da COVID-19 na gestação
A gravidade da infecção por SARS-CoV-2 é maior em mulheres grávidas em comparação com não grávidas, com admissão em unidades de terapia intensiva, uso de ventilação mecânica e aumento da mortalidade e morbidade, incluindo infarto do miocárdio, eventos tromboembólicos venosos e outros eventos trombóticos, PE, trabalho de parto e parto prematuros. 30 Além disso, a COVID-19 foi associada a uma taxa mais alta (e proporções combinadas) de parto prematuro, PE, cesariana e morte perinatal. 31
O manejo das complicações cardíacas na gravidez deve envolver o acompanhamento multidisciplinar com cardiologista, obstetra e neonatologista.
A infecção por SARS-CoV-2 na gravidez é importante no diagnóstico diferencial com outras complicações, como dissecção coronariana e cardiomiopatia periparto. 32
O início e a duração da anticoagulação profilática na gravidez associada com infecção por SARS-CoV-2 devem considerar a gravidade da doença, a necessidade de internação, a relação temporal entre a ocorrência da doença e o momento do parto e o risco pró-trombótico conferido pelas comorbidades adicionais. 31
Nessa população, deve-se reforçar a vacinação, principal forma de prevenção de complicações relacionadas à COVID-19. As medidas de prevenção, como uso de máscara, higiene das mãos e evitar aglomeração, devem ser mantidas.
Perspectivas futuras para a melhoria do cuidado cardiovascular das mulheres
As taxas de mortalidade por DCV nas mulheres permanecem elevadas e estagnadas na maioria das regiões do mundo, com pequena ou nenhuma redução nos últimos anos. O RCV na mulher ainda é subestimado pela população em geral e, em especial, pelas próprias mulheres e pelos profissionais de saúde. A não implementação das diretrizes de prevenção de DCV em mulheres retarda o diagnóstico de várias DCV, em especial da cardiopatia isquêmica, que é frequentemente negligenciada nas mulheres. 33
A compreensão clara das disparidades de sexo e de gênero na mortalidade prematura por DCV é essencial para o desenvolvimento de ações preventivas e de controle dessas doenças. A falta de estudos clínicos robustos e a sub-representação do sexo feminino nos ensaios clínicos contribuem para o escasso conhecimento sobre as DCV nas mulheres. 34 É mandatório investir em mais pesquisas sobre o papel dos hormônios sexuais no RCV global feminino.
Reduzir a carga de DCV em mulheres até 2030 é uma meta ambiciosa, porém um imperativo, especialmente porque, em grande parte, os FR cardiovasculares podem ser modificados e mitigados.
2. Epidemiologia das Doenças Cardiovasculares nas Mulheres
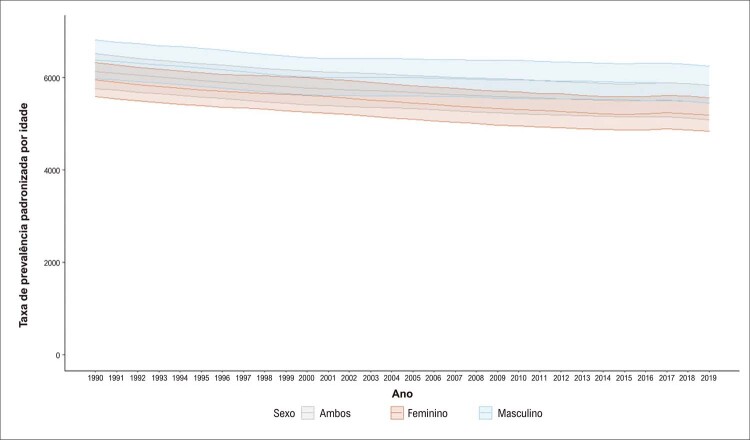
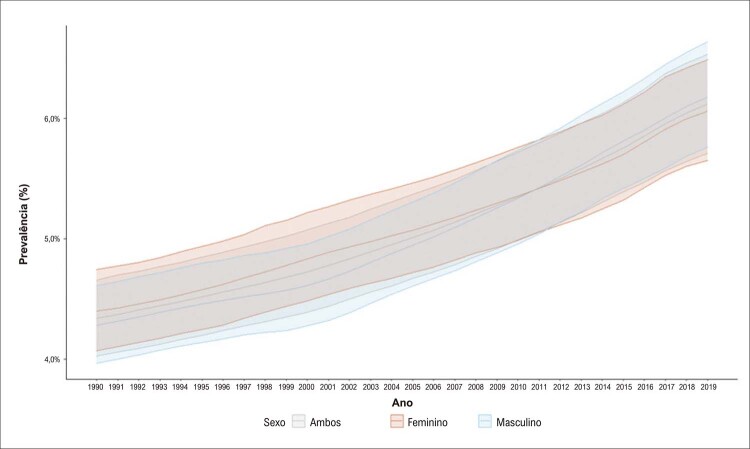
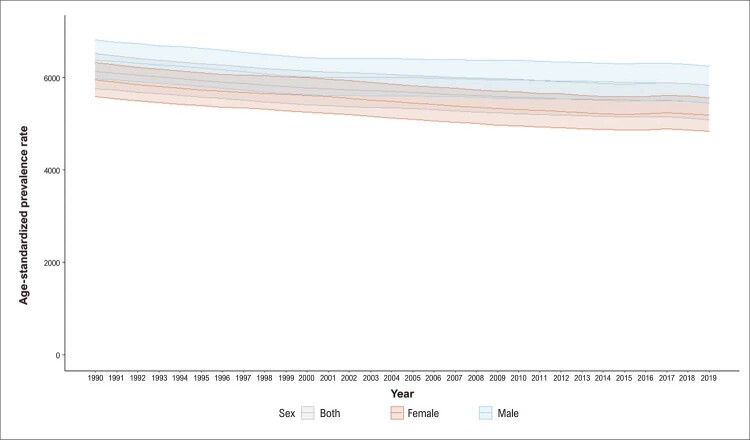
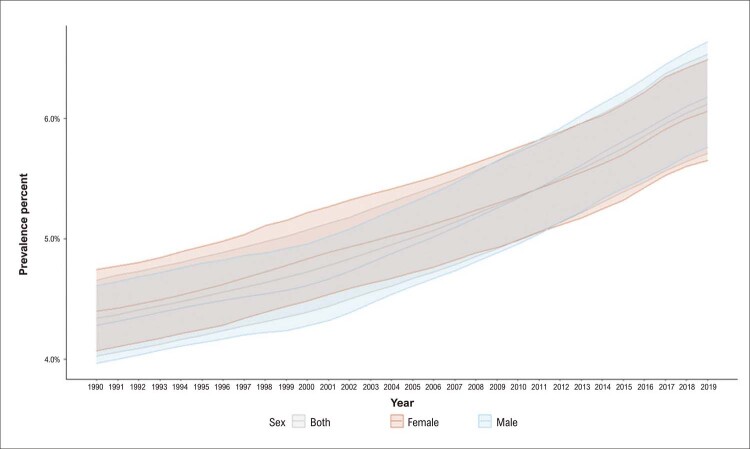
A prevalência de DCV, segundo o Estudo GBD 2019, foi de 6,1% da população em 2019, 12.946.932 (II 95%, 11.899.752 – 13.617.524) indivíduos, sendo 51% do sexo masculino. Os homens apresentaram maior taxa de prevalência padronizada por idade do que as mulheres em 2019 ( Figura 2.1 ). Entre 1990 e 2019, houve redução da taxa de prevalência de 8,7% nos homens, que foi menor do que a das mulheres, 12,8%. Houve aumento da prevalência de DCV nesse período nos jovens de 15-49 anos de ambos os sexos, bem como maior prevalência das DCV nas mulheres até o ano de 2011, a partir do qual a prevalência das DCV nos homens foi maior ( Tabela 2.1 e Figura 2.2 ). 1 , 5
Figura 2.1. Taxas de prevalência de doença cardiovascular padronizadas por idade, por 100 mil habitantes, por sexo, Brasil, 1990-2019.
Fonte: Estudo Global Burden of Disease (GBD) 2019. 1
Tabela 2.1. Número de casos e taxas de prevalência, incidência, mortes e DALYs de doença cardiovascular padronizadas por idade nas mulheres, por 100 mil habitantes, e variação percentual das taxas, por grupo etário, no Brasil, em 1990 e 2019.
| Grupos Etários | 1990 | 2019 | Variação percentual (II 95%) | ||
|---|---|---|---|---|---|
|
| |||||
| Número (II 95%) | Taxa (II 95%) | Número (II 95%) | Taxa (II 95%) | ||
| PREVALÊNCIA | |||||
| 15-49 anos | 81840.1 (71524.9;92783.6) | 210.2 (183.7;238.3) | 105700 (92430.3;120336.2) | 180.7 (158.1;205.8) | -14 (-16.8;-10.9) |
| 50-69 anos | 102496.1 (91526.7;114514.7) | 1255.7 (1121.3;1402.9) | 208399.3 (186607.1;232143.7) | 973.2 (871.4;1084) | -22.5 (-25;-19.8) |
| 5-14 anos | 26514.1 (17557.2;37666.8) | 151.7 (100.4;215.5) | 24476.1 (16014.6;34617.6) | 154.6 (101.1;218.6) | 1.9 (-1.4;5.7) |
| 70+ anos | 77895.9 (69702.8;86822.5) | 3321.7 (2972.3;3702.4) | 200343.1 (180509.1;222408) | 2653.3 (2390.6;2945.5) | -20.1 (-22.9;-17.2) |
| Padronizada por idade | 294962.9 (275518.3;317426.8) | 557.5 (523.8;597.3) | 544515.2 (512491.4;581529.1) | 437.4 (411;468.6) | -21.5 (-23.3;-20) |
| Todas as idades | 294962.9 (275518.3;317426.8) | 391.9 (366;421.7) | 544515.2 (512491.4;581529.1) | 491.1 (462.3;524.5) | 25.3 (21.7;29.1) |
| Abaixo de 5 | 6216.7 (4434;8521.4) | 74.5 (53.1;102.1) | 5596.8 (3974;7644) | 73.8 (52.4;100.8) | -1 (-4;2.2) |
| INCIDÊNCIA | |||||
| 15-49 anos | 81840.1 (71524.9;92783.6) | 210.2 (183.7;238.3) | 105700 (92430.3;120336.2) | 180.7 (158.1;205.8) | -14 (-16.8;-10.9) |
| 50-69 anos | 102496.1 (91526.7;114514.7) | 1255.7 (1121.3;1402.9) | 208399.3 (186607.1;232143.7) | 973.2 (871.4;1084) | -22.5 (-25;-19.8) |
| 5-14 anos | 26514.1 (17557.2;37666.8) | 151.7 (100.4;215.5) | 24476.1 (16014.6;34617.6) | 154.6 (101.1;218.6) | 1.9 (-1.4;5.7) |
| 70+ anos | 77895.9 (69702.8;86822.5) | 3321.7 (2972.3;3702.4) | 200343.1 (180509.1;222408) | 2653.3 (2390.6;2945.5) | -20.1 (-22.9;-17.2) |
| Padronizada por idade | 294962.9 (275518.3;317426.8) | 557.5 (523.8;597.3) | 544515.2 (512491.4;581529.1) | 437.4 (411;468.6) | -21.5 (-23.3;-20) |
| Todas as idades | 294962.9 (275518.3;317426.8) | 391.9 (366;421.7) | 544515.2 (512491.4;581529.1) | 491.1 (462.3;524.5) | 25.3 (21.7;29.1) |
| Abaixo de 5 | 6216.7 (4434;8521.4) | 74.5 (53.1;102.1) | 5596.8 (3974;7644) | 73.8 (52.4;100.8) | -1 (-4;2.2) |
| MORTES | |||||
| 15-49 anos | 769476.9 (739810.4;801490.1) | 1976.3 (1900.1;2058.5) | 679263.9 (631272.6;728617.3) | 1161.5 (1079.5;1245.9) | -41.2 (-44.5;-37.8) |
| 50-69 anos | 1154563.6 (1117881.8;1194713.4) | 14144.8 (13695.4;14636.7) | 1485239.2 (1407973.4;1568445) | 6935.6 (6574.8;7324.2) | -51 (-53.4;-48.4) |
| 5-14 anos | 38226.4 (34169.5;42955.7) | 218.7 (195.5;245.7) | 22398 (18744.9;26627.2) | 141.4 (118.4;168.2) | -35.3 (-42.9;-28.7) |
| 70+ anos | 976778.1 (898018.1;1019807.9) | 41652.6 (38294.1;43487.5) | 1661643.2 (1472104.5;1785160.2) | 22006.3 (19496.1;23642.2) | -47.2 (-50.2;-44.7) |
| Padronizada por idade | 3017512.3 (2897630.7;3117428) | 6191.2 (5895.3;6408.3) | 3875201.6 (3604407.9;4099252.4) | 3019.5 (2810.8;3195.6) | -51.2 (-53.4;-49.1) |
| Todas as idades | 3017512.3 (2897630.7;3117428) | 4008.9 (3849.7;4141.7) | 3875201.6 (3604407.9;4099252.4) | 3495.4 (3251.1;3697.5) | -12.8 (-17;-8.6) |
| Abaixo de 5 | 78467.3 (65203.6;97481.4) | 940.3 (781.4;1168.2) | 26657.3 (21657.1;32912.1) | 351.4 (285.5;433.9) | -62.6 (-73.6;-49.5) |
| DALYs | |||||
| 15-49 anos | 769476.9 (739810.4;801490.1) | 1976.3 (1900.1;2058.5) | 679263.9 (631272.6;728617.3) | 1161.5 (1079.5;1245.9) | -41.2 (-44.5;-37.8) |
| 50-69 anos | 1154563.6 (1117881.8;1194713.4) | 14144.8 (13695.4;14636.7) | 1485239.2 (1407973.4;1568445) | 6935.6 (6574.8;7324.2) | -51 (-53.4;-48.4) |
| 5-14 anos | 38226.4 (34169.5;42955.7) | 218.7 (195.5;245.7) | 22398 (18744.9;26627.2) | 141.4 (118.4;168.2) | -35.3 (-42.9;-28.7) |
| 70+ anos | 976778.1 (898018.1;1019807.9) | 41652.6 (38294.1;43487.5) | 1661643.2 (1472104.5;1785160.2) | 22006.3 (19496.1;23642.2) | -47.2 (-50.2;-44.7) |
| Padronizada por idade | 3017512.3 (2897630.7;3117428) | 6191.2 (5895.3;6408.3) | 3875201.6 (3604407.9;4099252.4) | 3019.5 (2810.8;3195.6) | -51.2 (-53.4;-49.1) |
| Todas as idades | 3017512.3 (2897630.7;3117428) | 4008.9 (3849.7;4141.7) | 3875201.6 (3604407.9;4099252.4) | 3495.4 (3251.1;3697.5) | -12.8 (-17;-8.6) |
| Abaixo de 5 | 78467.3 (65203.6;97481.4) | 940.3 (781.4;1168.2) | 26657.3 (21657.1;32912.1) | 351.4 (285.5;433.9) | -62.6 (-73.6;-49.5) |
Fonte: Estudo Global Burden of Disease (GBD) 2019. Taxa/100 mil habitantes. 1 II: intervalo de incerteza.
Figura 2.2. Prevalência de doença cardiovascular, por sexo, no Brasil, 1990-2019.
Fonte: Estudo Global Burden of Disease (GBD) 2019. 1
Em 2019, no Brasil, as taxas de incidência de DIC, principalmente infarto do miocárdio, padronizadas por idade foram 78 e 148 por 100 mil habitantes em mulheres e homens, respectivamente. Em relação à DIC crônica (infarto do miocárdio prévio, angina estável ou IC isquêmica), as taxas de prevalência padronizadas por idade foram 1.046 e 2.534 por 100 mil em mulheres e homens, respectivamente ( Tabela 2.1 ).
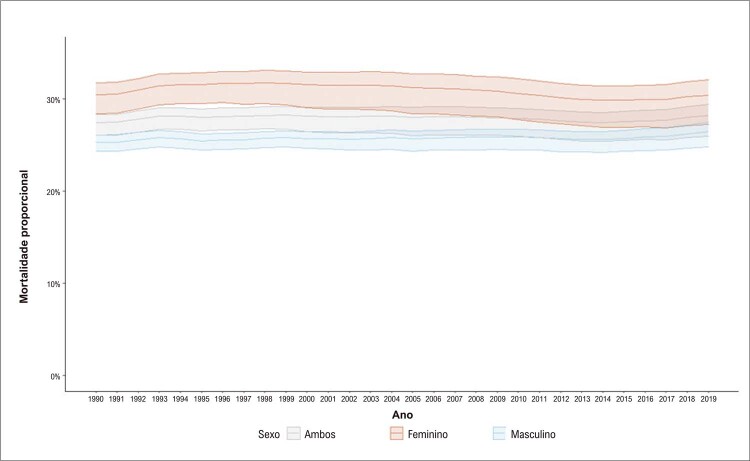
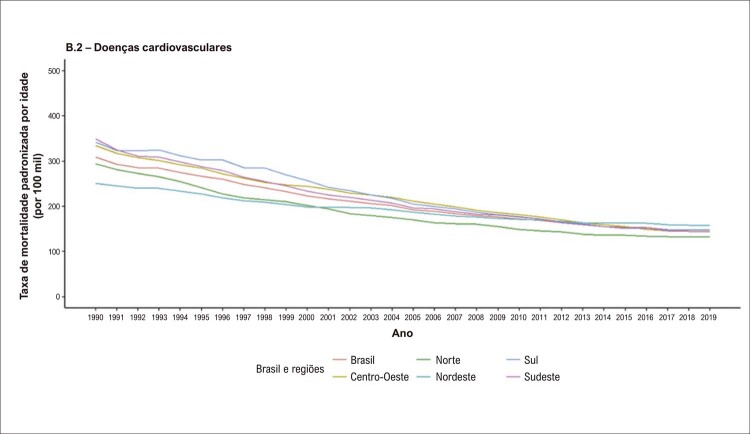
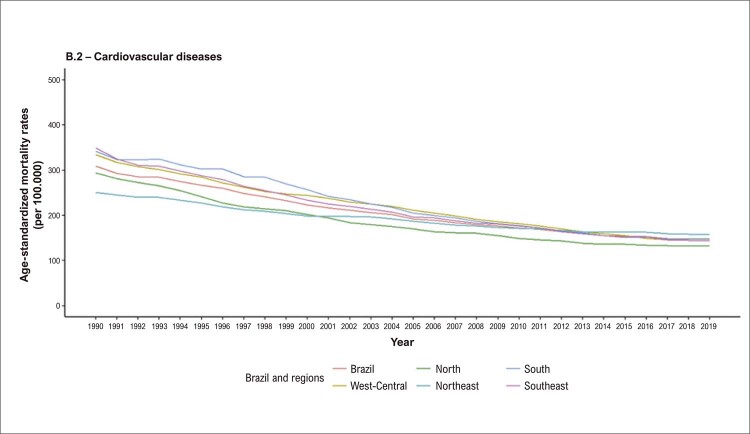
Na análise dos dados do GBD 2019, observa-se redução na taxa de mortalidade por DCV padronizada por idade para mulheres. No início do período, em 1990, existia acentuada diferença entre as regiões geográficas brasileiras, com redução da diferença das taxas de mortalidade ao final do período. Tal fato pode ser explicado por uma redução mais pronunciada no Sudeste e Sul, regiões que concentram as maiores populações e renda, e mais modesta no Norte e Nordeste ( Figuras 2.3 e 2.4 ). 1 , 5
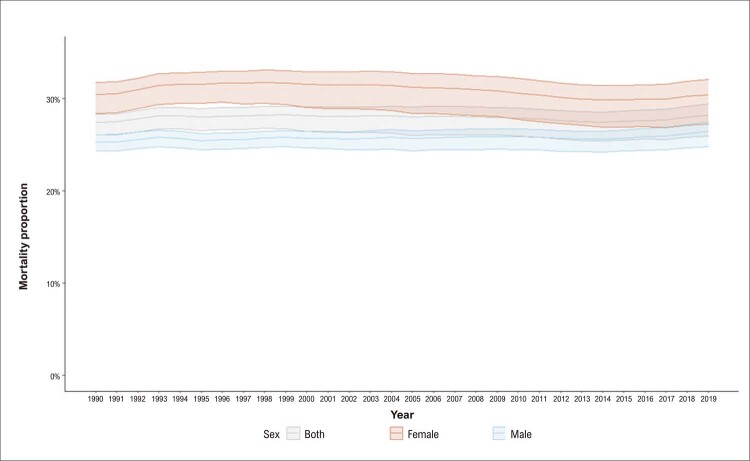
Figura 2.3. Mortalidade proporcional por doença cardiovascular, por sexo, Brasil, 1990-2019.
Fonte: Estudo Global Burden of Disease (GBD) 2019. 1
Figura 2.4. Taxas de mortalidade por doença cardiovascular padronizadas por idade, por 100 mil habitantes, nas mulheres, no Brasil e suas regiões, 1990-2019.
Fonte: Estudo Global Burden of Disease (GBD) 2019. 1
As DCV são a principal causa de morte no Brasil, em mulheres e homens, tendo diminuído 50,6% entre 1990 e 2019 ( Tabela 2.1 ). Embora as taxas de mortalidade padronizadas por idade fossem maiores nos homens em todo o período, a redução porcentual foi similar para ambos os sexos, 48% para homens e 52% para mulheres. A mortalidade proporcional por DCV foi maior nas mulheres durante todo o período de 1990 a 2019 ( Figura 2.3 ). 1 , 5
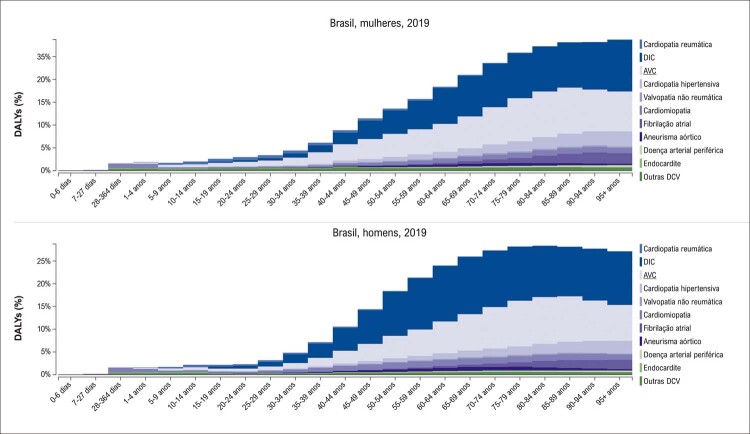
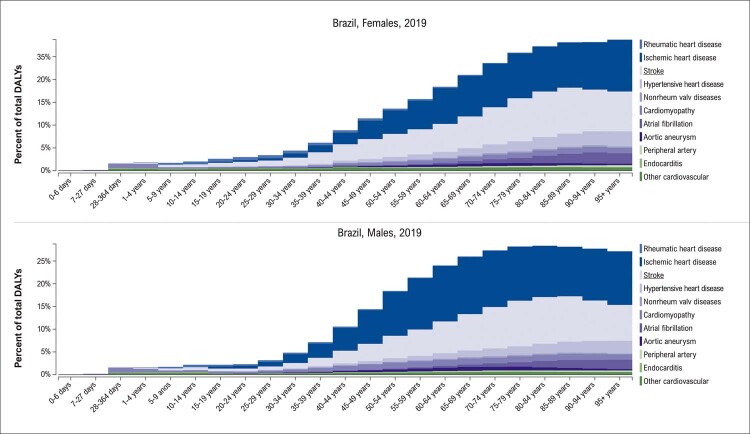
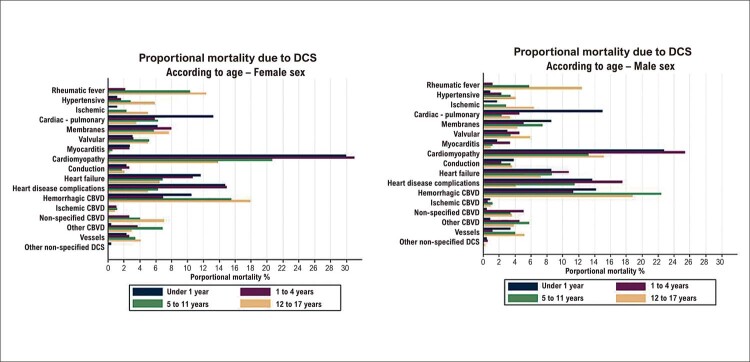
De acordo com as estimativas do Estudo GBD 2019, entre as DCV, a DIC foi a primeira causa de morte no Brasil, seguida pelo AVC. A DIC foi responsável por 12,03% e 12,2% dos óbitos em mulheres e homens, respectivamente, e o porcentual dos óbitos por AVC foi maior em mulheres do que em homens, 10,39% e 8,41%, respectivamente. Os DALYs estimados por DIC foram 1.276,6 (1.165,2;1.359) e 2.179,4 (2.054,4;2.296,3) e por AVC foram 1.235,6 (1.133,8;1.322,5) e 1.410,1 (1.323,5;1.487,9) em mulheres e homens, respectivamente ( Figuras 2.5 e 2.6 ). 1 , 5
Figura 2.5. Mortalidade proporcional por doença cardiovascular nas mulheres (A) e nos homens (B), por faixa etária, no Brasil, 2019.
Fonte: Estudo Global Burden of Disease (GBD) 2019. 1
Figura 2.6. DALYs (%) por doença cardiovascular nas mulheres (A) e nos homens (B), por faixa etária, no Brasil, 2019.
Fonte: Estudo Global Burden of Disease (GBD) 2019. 1
A prevalência de FA e flutter atrial foi maior nos homens em 2019 do que nas mulheres, mas as mulheres apresentaram maior taxa de mortalidade e DALYs padronizada por idade em 2019. A FA ocorre associada com a DCR avançada, especialmente a estenose mitral, mais frequente em mulheres, na razão de 3 para 2.
A prevalência padronizada por idade de DCR apresentou discreto aumento de 2,1%, sendo mais alta nas mulheres (3,5%). No entanto, houve redução das taxas de mortalidade padronizadas por idade atribuíveis à DCR e a redução porcentual foi similar em ambos os sexos nos últimos 30 anos ( Figuras 2.5 e 2.6 ). Também as mulheres apresentaram maior mortalidade proporcional por estenose aórtica no Brasil em 2019. Observam-se ainda taxas decrescentes de DALYs entre 1990 e 2019, que foram similares para homens e mulheres ( Figuras 2.5 e 2.6 ). 1 , 5
Segundo dados do Sistema de Informação sobre Mortalidade do Ministério da Saúde, 1.185.120 óbitos ocorridos entre 1980 e 2018 tiveram a IC listada como sua causa básica (49,3% [584.155] em homens). 35 As razões entre as taxas brutas de mortalidade por IC em ambos os sexos, por grupo etário e região geográfica são mostradas na Tabela 2.2 . Observamos razões maiores ou iguais a 1 em quase todo o período, faixas etárias e regiões geográficas, mostrando maior mortalidade nos homens, exceto nas regiões Norte (1985-1989), Nordeste (1980-1984) e Sul na faixa etária de 60 anos e mais, onde a mortalidade das mulheres foi maior. 35 , 36
Tabela 2.2. Razão entre as taxas brutas de mortalidade nos sexos masculino e feminino, em grupos etários, em períodos de 5 anos, por região geográfica.
| Faixa etária | Região / Período | 1980-1984 | 1985-1989 | 1990-1994 | 1995-1999 | 2000-2004 | 2005-2009 | 2010-2014 | 2015-2018 |
|---|---|---|---|---|---|---|---|---|---|
| 0-29 | Norte | 1,0 | 0,9 | 1,2 | 1,0 | 1,2 | 1,3 | 1,3 | 1,8 |
| Nordeste | 0,9 | 1,0 | 1,0 | 1,1 | 1,1 | 1,4 | 1,4 | 1,5 | |
| Sudeste | 1,1 | 1,2 | 1,3 | 1,3 | 1,2 | 1,6 | 1,5 | 1,8 | |
| Sul | 1,1 | 1,2 | 1,2 | 1,6 | 1,5 | 1,3 | 1,5 | 1,1 | |
| Centro-Oeste | 1,1 | 1,1 | 1,1 | 1,1 | 1,9 | 1,5 | 2,7 | 1,0 | |
| 30-59 | Norte | 1,5 | 1,4 | 1,5 | 1,4 | 1,6 | 1,9 | 1,8 | 1,5 |
| Nordeste | 1,2 | 1,3 | 1,4 | 1,3 | 1,3 | 1,4 | 1,5 | 1,6 | |
| Sudeste | 1,4 | 1,5 | 1,6 | 1,5 | 1,6 | 1,7 | 1,6 | 1,5 | |
| Sul | 1,4 | 1,5 | 1,5 | 1,4 | 1,4 | 1,5 | 1,4 | 1,2 | |
| Centro-Oeste | 1,2 | 1,5 | 1,6 | 1,6 | 1,8 | 1,9 | 1,7 | 1,7 | |
| 60+ | Norte | 1,1 | 1,1 | 1,1 | 1,1 | 1,2 | 1,3 | 1,3 | 1,2 |
| Nordeste | 1,2 | 1,2 | 1,2 | 1,1 | 1,2 | 1,2 | 1,2 | 1,2 | |
| Sudeste | 1,1 | 1,1 | 1,0 | 1,0 | 1,0 | 1,0 | 1,0 | 1,0 | |
| Sul | 1,1 | 1,0 | 1,0 | 0,9 | 0,9 | 0,9 | 0,9 | 0,9 | |
| Centro-Oeste | 1,1 | 1,1 | 1,0 | 1,0 | 1,1 | 1,1 | 1,1 | 1,2 |
Fonte: Sistema de Informação em Saúde-Datasus. 35,36
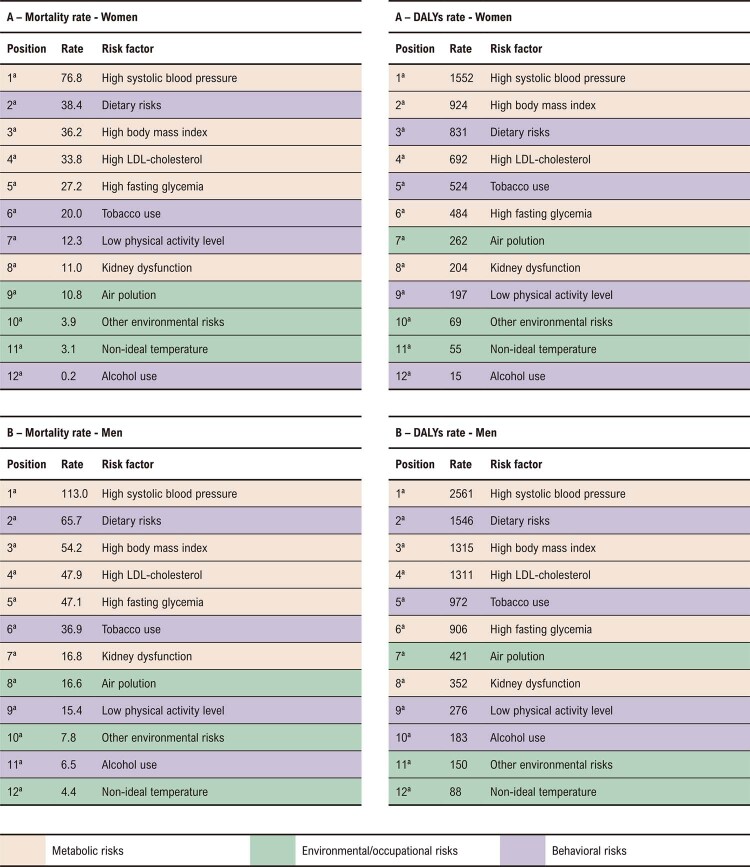
Entre os FR para DCV em brasileiras, destacam-se HAS, riscos dietéticos, obesidade, aumento do colesterol sérico e glicemia de jejum elevada ( Figura 2.7 ). 7 O FR que mais aumentou no Brasil, de 1990 a 2019, foi o IMC elevado. 1 , 7 Os FR específicos nas mulheres com AVC incluem gravidez, pré-eclâmpsia, diabetes gestacional, uso de contracepção oral, uso de hormônios na menopausa e alterações no estado hormonal. 7
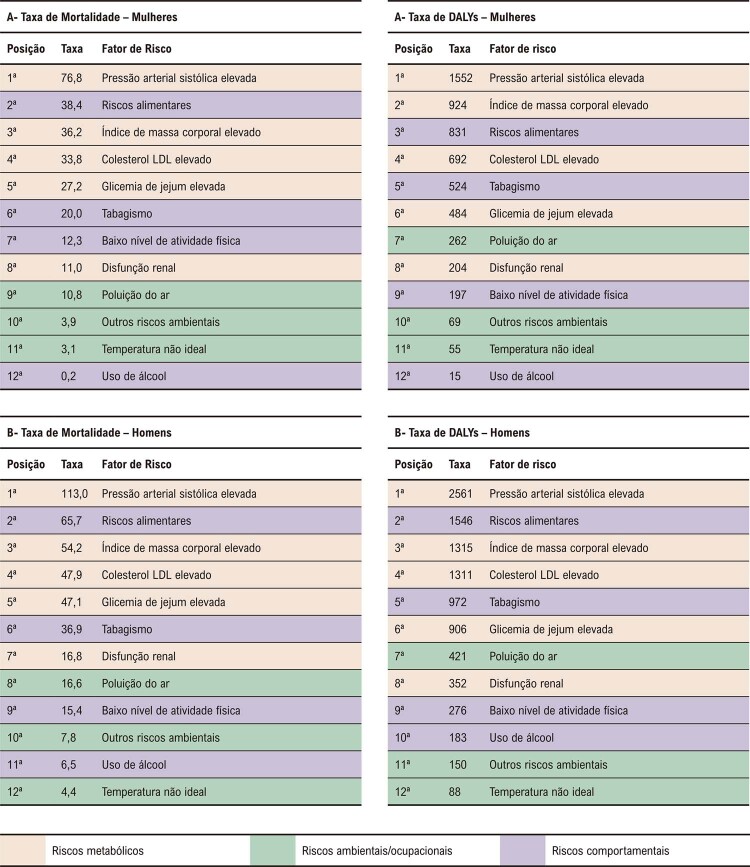
Figura 2.7. Ranking de taxas de mortalidade e de DALYs por doenças cardiovasculares atribuíveis a fatores de risco padronizadas por idade, em 2019, no Brasil, para mulheres (A) e homens (B). DALYs: anos de vida ajustados por incapacidade; DCV: doença cardiovascular; GBD: Global Burden of Disease; LDL: lipoproteína de baixa densidade.
Fonte: Estudo Global Burden of Disease (GBD) 2019. 1,5
A prevalência de HAS autorreferida no Brasil em 2019 foi de 23,9%, maior no sexo feminino do que no masculino (26,4% versus 21,1%, respectivamente). 37 A mortalidade cardiovascular atribuída à HAS foi maior nas mulheres de 65 a 79 anos e nos homens de 50 a 79 anos. 5 Os riscos alimentares foram o segundo FR mais importante para DCV em 2019, respondendo por 5,0% e 5,7% das mortes por DIC e 2,6% e 2,4% das mortes por AVC em mulheres e homens, respectivamente. 2 A inatividade física, outro FR comportamental, aumentou de 1990 a 2019 no Brasil, com predomínio de mulheres, 4,7%, em relação aos homens, 3,1%. 2 Segundo dados do IBGE, no Brasil, em 2019, os porcentuais de adultos (idade ≥18 anos) com excesso de peso e obesidade foram 62,6% e 29,5% para mulheres e 57,5% e 21,8% para homens, respectivamente. Observou-se aumento progressivo da obesidade com o aumento da idade, com maior prevalência de excesso de peso e obesidade nas mulheres em todas as faixas etárias. 5 A prevalência de diabetes aumenta com o aumento da prevalência de obesidade. 5 Dados da PNS de 2014 a 2015, no Brasil, mostraram que a prevalência de diabetes foi maior em mulheres, indivíduos com idade superior a 30 anos e entre aqueles com sobrepeso ou obesidade. 37 O diabetes é um FR para DAC mais importante para as mulheres do que para os homens, mesmo entre mulheres na pré-menopausa. 7 , 37
Ansiedade, depressão e vitimização por violência foram estudadas em 31.847 mulheres provenientes da PNS de 2013. Os episódios depressivos maiores e a ideação suicida foram avaliados com o Patient Health Questionnaire e a vitimização por violência foi autorreferida. As mulheres apresentaram maiores prevalências de episódio depressivo (OR = 2,36; IC 95% 2,03-2,74), ideação suicida (OR = 2,02; IC 95% 1,73-2,36) e vitimização por violência (OR = 1,73; IC 95% 1,45-2,06). 38
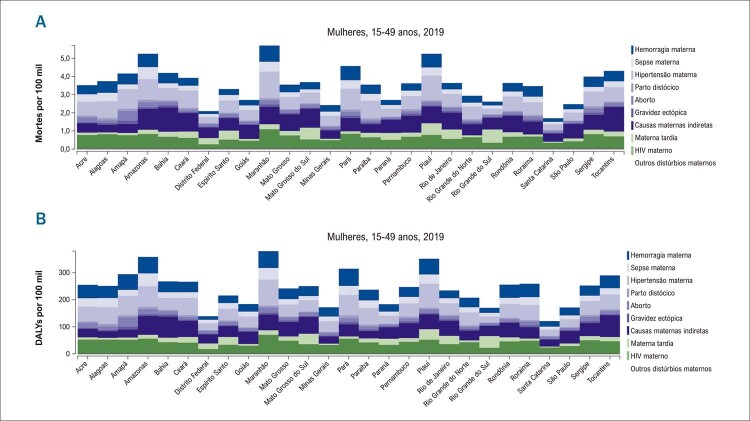
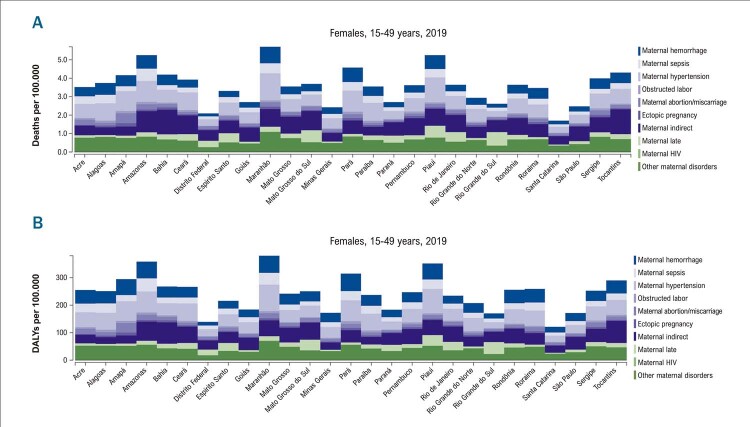
Os fatores inerentes ao sexo são de fundamental importância e irão afetar a ocorrência de DCV ao longo da vida das mulheres. Estudo transversal multicêntrico com 27 maternidades de referência de todas as regiões do Brasil e 82.388 parturientes, de julho de 2009 a junho de 2010, identificou 9.555 casos de morbidade materna grave, 140 mortes e 770 casos de near miss materno. A principal causa determinante de complicação materna foi a doença hipertensiva. 39 Pré-eclâmpsia, diabetes gestacional, hipertensão induzida pela gravidez, parto prematuro e recém-nascido pequeno para a idade gestacional são considerados indicadores precoces de risco cardiovascular materno. Segundo dados do GBD 2019, as doenças hipertensivas da gravidez foram a segunda maior causa de mortalidade e DALYs nas mulheres em idade fértil ( Figura 2.8 ). 1
Figura 2.8. Taxas de mortalidade e DALYs por causas maternas nas unidades federativas, por 100 mil habitantes, nas mulheres, Brasil, 2019. Fonte: Estudo Global Burden of Disease (GBD) 2019. 1 .
2.1. Doenças do Aparelho Circulatório em Crianças e Adolescentes do Sexo Feminino no Brasil
As DApC nos menores de 20 anos, no Brasil, possuem etiologias que variam de acordo com a faixa etária, o sexo e o local de residência. As MAC são a principal causa de óbito até 4 anos, sendo as cardiomiopatias a principal causa de 5 a 19 anos. 40
No Brasil, os óbitos por MAC no período de 2000 a 2015 apresentaram maior ocorrência entre os menores de 4 anos, principalmente no primeiro ano de vida e no sexo masculino ( Tabela 2.3 ). 6 No sexo feminino, as MAC com maior incidência foram persistência do canal arterial, anomalia de Ebstein da valva tricúspide e defeito do septo atrial tipo ostium secundum . As DApC ocorreram mais entre 5 anos e 19 anos, com predomínio no sexo feminino, provavelmente por competição das causas externas de óbito, mais prevalentes no sexo masculino. 6
Tabela 2.3. Mortalidade proporcional e taxa de mortalidade por grupo de causas em crianças, segundo sexo e grupo etário, Brasil, de 2000 a 2015. 6 .
| Causas de óbitos | <20 anos | Masculino | Feminino | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
| ||||||||||||||
| Total | Total | <1ano | 1-4 anos | 5-9 anos | 10-14 anos | 15-19 anos | Total | <1ano | 1-4 anos | 5-9 anos | 10-14 anos | 15-19 anos | ||
| MAC | Óbitos | 57.892 | 31.077 | 26.144 | 2.901 | 766 | 625 | 641 | 26.815 | 22.016 | 2.972 | 728 | 593 | 506 |
| MP(%) | 4,2 | 3,7 | 6,2 | 4,1 | 1,8 | 1,1 | 0,3 | 5,15 | 6,6 | 5,0 | 2,4 | 1,7 | 0,8 | |
| Mort100mil | 5,3 | 5,62 | 107,0 (1) | 2,7 (2) | 0,6 | 0,4 | 0,5 | 5,0 | 94,7 (1) | 2,9 (2) | 0,5 | 0,4 | 0,4 | |
| Outras MC | Óbitos | 86.165 | 45.237 | 39.715 | 3.133 | 956 | 725 | 708 | 40.928 | 35.729 | 3.009 | 870 | 720 | 600 |
| MP(%) | 6,3 | 5,4 | 9,3 | 4,4 | 2,3 | 1,3 | 0,3 | 7,78 | 10,8 | 5,1 | 2,9 | 2,0 | 0,9 | |
| Mort100mil | 7,9 | 8,2 | 162,6 (1) | 2,9 (2) | 0,7 | 0,5 | 0,5 | 7,7 | 153,7 (1) | 2,9 (2) | 0,7 | 0,5 | 0,4 | |
| DApC | Óbitos | 29.904 | 16.706 | 3.735 | 2.084 | 1.493 | 2.749 | 6.645 | 13.198 | 3.280 | 2.045 | 1.376 | 2.197 | 4.300 |
| MP(%) | 2,2 | 2,0 | 0,9 | 2,9 | 3,6 | 4,8 | 2,6 | 2,54 | 1,0 | 3,4 | 4,5 | 6,2 | 6,6 | |
| Mort100mil | 2,8 | 3,0 | 15,3 (1) | 1,9 (2) | 1,1 | 2,0 | 4,7 | 2,5 | 14,1 (1) | 2,0 (2) | 1,0 | 1,6 | 3,1 | |
| Mal definidas | Óbitos | 85.458 | 49.940 | 25.907 | 7.692 | 3.019 | 3.679 | 9.643 | 35.518 | 19.414 | 6.431 | 2.408 | 2.700 | 4.565 |
| MP(%) | 6,2 | 5,9 | 6,1 | 10,9 | 7,2 | 6,5 | 3,8 | 6,82 | 5,9 | 10,8 | 7,9 | 7,7 | 7,0 | |
| Mort100mil | 7,9 | 9,0 | 106,0 (1) | 7,0 (2) | 2,2 | 2,6 | 6,8 | 6,7 | 83,5 (1) | 6,2 (2) | 1,8 | 2,0 | 3,3 | |
| Externas | Óbitos | 340.974 | 274.627 | 10.816 | 16.304 | 16.384 | 29.287 | 201.836 | 66.347 | 7.431 | 10.328 | 8.801 | 11.992 | 27.795 |
| MP(%) | 24,9 | 32,5 | 2,5 | 23,0 | 39,1 | 51,6 | 80,4 | 12,75 | 2,2 | 17,4 | 28,8 | 34,0 | 42,5 | |
| Mort100mil | 31,4 | 49,7 | 44,3 (1) | 15,0 (2) | 11,9 | 20,9 | 142,5 | 12,5 | 32,0 (1) | 9,9 (2) | 6,6 | 8,9 | 20,2 | |
| Todas as causas | Óbitos | 1.367.355 | 845.481 | 424.932 | 70.854 | 41.904 | 56.775 | 251.016 | 521.874 | 331.269 | 59.430 | 30.518 | 35.293 | 65.364 |
| MP(%) | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | |
| Mort100mil | 126,0 | 153,0 | 1.739,3 (1) | 65,2 (2) | 30,4 | 40,5 | 177,3 | 98,0 | 1424,7 (1) | 57,0 (2) | 23,0 | 26,1 | 47,6 | |
MAC: malformações do aparelho circulatório; Outras MC: outras malformações congênitas excluindo as MAC; DApC: doenças do aparelho circulatório; MP(%): mortalidade proporcional em percentual; Mort100mil: taxa de mortalidade por 100mil (1) Mortalidade por 100 mil nascidos vivos (2) Mortalidade por 100 mil na população de 0 a 4 excluídos os nascidos vivos.
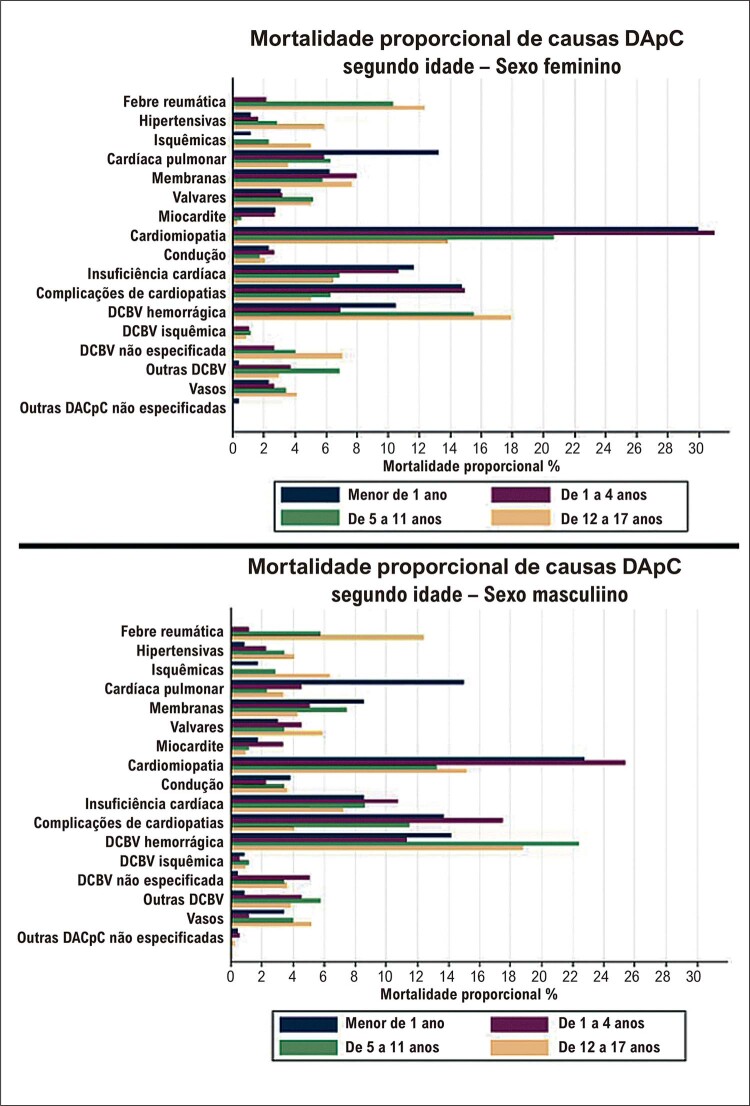
Há aumento em importância dos óbitos por DApC com a progressão da idade ( Figura 2.9 ). 6 , 40 Devemos considerar que crianças que apresentam MAC, até mesmo corrigidas, e que não morreram no primeiro ano de vida poderão apresentar complicações e sequelas, como IC, arritmias, endocardite, com óbito na adolescência. Outra possível explicação é a maior negligência diagnóstica das MAC e DApC no sexo feminino em todas as faixas etárias no Brasil, desencadeada por menor acesso ao sistema de saúde e a recursos diagnósticos em comparação ao sexo masculino. 3 , 6 , 40
Figura 2.9. Mortalidade proporcional anual por causas específicas do aparelho circulatório em crianças e adolescentes, por sexo e grupo etário, no estado do Rio de Janeiro, de 1995 a 2012. 40 DApC: Doenças do Aparelho Circulatório, DCBV: Doenças Cerebrovasculares.
A Tabela 2.4 mostra a mortalidade proporcional atribuída a DApC e MAC nos menores de 1 ano por causas específicas e macrorregião brasileira. 13 Mais de 83% das mortes por DApC foram devidas a MAC em todas as regiões, com ênfase na região Sul, onde aquela porcentagem foi de
Tabela 2.4. Mortalidade proporcional por doenças do aparelho circulatório e malformações do aparelho circulatório, com subdivisão por causas específicas, em menores de 1 ano, sexo feminino, por macrorregião do Brasil, de 2000 a 2015. 41 .
| CAUSAS DE ÓBITOS | Norte | Nordeste | Sudeste | Sul | Centro-Oeste | Total | |
|---|---|---|---|---|---|---|---|
| DOENÇA CARDÍACA PULMONAR E DA CIRCULAÇÃO PULMONAR | Óbitos | 77 | 131 | 244 | 39 | 41 | 532 |
| MP (%) | 3,09 | 1,99 | 2,33 | 1,15 | 1,75 | 2,10 | |
| PERICARDITE E ENDOCARDITE | Óbitos | 13 | 32 | 69 | 9 | 14 | 137 |
| MP (%) | 0,52 | 0,48 | 0,66 | 0,27 | 0,60 | 0,54 | |
| MIOCARDITES | Óbitos | 3 | 14 | 49 | 23 | 4 | 93 |
| MP (%) | 0,12 | 0,21 | 0,47 | 0,68 | 0,17 | 0,37 | |
| CARDIOMIOPATIAS | Óbitos | 130 | 360 | 469 | 61 | 71 | 1091 |
| MP (%) | 5,22 | 5,46 | 4,47 | 1,80 | 3,02 | 4,31 | |
| INSUFICIÊNCIA CARDÍACA | Óbitos | 74 | 170 | 140 | 33 | 25 | 442 |
| MP (%) | 2,97 | 2,58 | 1,33 | 0,98 | 1,06 | 1,75 | |
| DOENÇAS CEREBROVASCULARES E OUTROS VASOS | Óbitos | 46 | 91 | 187 | 31 | 34 | 389 |
| MP (%) | 1,84 | 1,38 | 1,78 | 0,92 | 1,45 | 1,64 | |
| OUTRAS DOENÇAS DO APARELHO CIRCULATÓRIO | Óbitos | 83 | 188 | 243 | 37 | 45 | 596 |
| MP (%) | 3,33 | 2,85 | 2,32 | 1,09 | 1,92 | 2,36 | |
| SUBTOTAL DApC | Óbitos | 426 | 986 | 1401 | 233 | 234 | 3280 |
| MP (%) | 17,11 | 14,97 | 13,36 | 6,89 | 9,96 | 12,97 | |
| CÂMARAS E SEPTOS | Óbitos | 300 | 715 | 1943 | 630 | 370 | 3985 |
| MP (%) | 12,05 | 10,75 | 18,52 | 18,64 | 15,75 | 15,75 | |
| VALVAS | Óbitos | 87 | 196 | 691 | 293 | 138 | 1405 |
| MP (%) | 3,49 | 2,97 | 6,59 | 8,67 | 5,87 | 5,55 | |
| NÃO ESPECIFICADAS | Óbitos | 1284 | 3749 | 4666 | 1733 | 1324 | 12756 |
| MP (%) | 51,57 | 56,90 | 44,48 | 51,27 | 56,36 | 50,43 | |
| OUTRAS | Óbitos | 235 | 547 | 712 | 166 | 126 | 1786 |
| MP (%) | 9,57 | 8,30 | 6,79 | 4,91 | 5,36 | 7,06 | |
| VASOS | Óbitos | 158 | 395 | 1049 | 325 | 157 | 1727 |
| MP (%) | 6,34 | 5,99 | 10,00 | 9,62 | 6,68 | 8,24 | |
| SUBTOTAL MAC | Óbitos | 2064 | 5602 | 7859 | 3147 | 2115 | 22016 |
| MP (%) | 82,89 | 85,04 | 74,93 | 93,11 | 90,04 | 87,03 | |
| TOTAL DApC + MAC | Óbitos | 2490 | 6588 | 10489 | 3380 | 2349 | 25296 |
| MP (%) | 100,00 | 100,00 | 100,00 | 100,00 | 100,00 | 100,00 | |
DApC: doenças do aparelho circulatório; MAC: malformações do aparelho circulatório; MP (%): mortalidade proporcional em percentual.
93%. As MAC não especificadas corresponderam à metade das mortes dos menores de 1 ano no Brasil, sem distinção entre os sexos, com predomínio na região Sudeste (44%). A mortalidade proporcional por DApC foi 2,5 vezes maior na região Norte do que na região Sul, com predomínio no sexo feminino. A cardiomiopatia representou 32% das mortes por DApC, emergindo como a principal causa de morte, em todas as regiões, em ambos os sexos. 41
Na última década o aumento da obesidade, resistência insulínica e HAS em crianças e adolescentes foi um fator que contribuiu para o aumento do risco cardiovascular em jovens. Estima-se que nos próximos anos ocorra um incremento da prevalência da DApC nessa população. 26 , 42
As meninas e adolescentes do sexo feminino morreram mais de DApC do que aqueles do sexo masculino, o que demanda estratégias de saúde pública voltadas para elas, como a equidade de acesso aos recursos de saúde, o diagnóstico precoce e a instituição de medidas terapêuticas específicas para o sexo feminino.
3. Fatores de Risco Cardiovascular
3.1. Introdução
Nas últimas décadas, segundo dados do GBD 2019, houve uma redução global da taxa de mortalidade por DCV, com tendência a estagnação nos últimos anos. 1 Nas mulheres, na faixa etária de 35-54 anos, houve crescente aumento na taxa de mortalidade por DIC nos Estados Unidos da América, 8 , 43 atribuído à maior prevalência dos FRCV tradicionais.
Segundo dados do Estudo GBD 2019, para a mulher brasileira ( Figura 2.7 ), no ranking de taxas de mortalidade e de DALYs por DCV atribuíveis a fatores de risco, padronizadas por idade, destacaram-se em ordem decrescente os seguintes fatores de risco: elevação da pressão arterial sistólica, IMC elevado, riscos alimentares, colesterol LDL elevado, tabagismo e glicemia de jejum elevada. Importante ressaltar o aumento da prevalência de DCV nas mulheres jovens de 15-49 anos, entre 1990 e 2019. 7 , 44
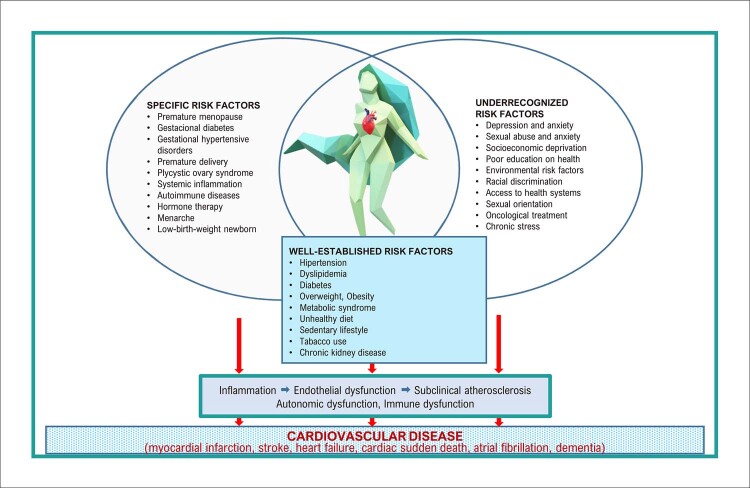
Com relação ao risco de DCV aterosclerótica, as mulheres compartilham alguns FRCV tradicionais com os homens, enquanto outros FRCV são sub-reconhecidos nas mulheres ( Quadro 3.1 e Figura 3.1 ) 2 e outros ainda são específicos do sexo/gênero feminino ( Figura 3.2 ).
Quadro 3.1. Agravantes do risco cardiovascular do diabetes mellitus na mulher. 50 .
| • Idade > 56 anos nas mulheres e tempo de diagnóstico do diabetes >10 anos |
| • História familiar: parente de primeiro grau com DCV prematura (homens <55 anos e mulheres <65 anos) |
| • Tabagismo |
| • Hipertensão arterial sistêmica |
| • Síndrome metabólica |
| • Albuminúria >30 mg/g de creatinina |
| • Taxa de filtração glomerular <60 ml/min |
| • Retinopatia não proliferativa |
| • Neuropatia autonômica cardiovascular incipiente |
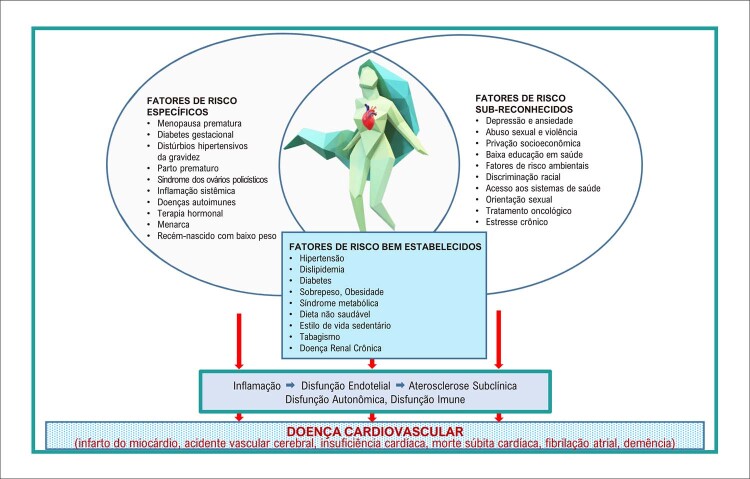
Figura 3.1. Fatores de risco para doença cardiovascular nas mulheres. Os fatores de risco bem estabelecidos, comuns a ambos os sexos, são incorporados nos escores de risco da doença cardiovascular aterosclerótica. Porém, os fatores de risco específicos do sexo e os fatores de risco sub-reconhecidos interagem com os tradicionais, agregando risco especialmente nas mulheres.
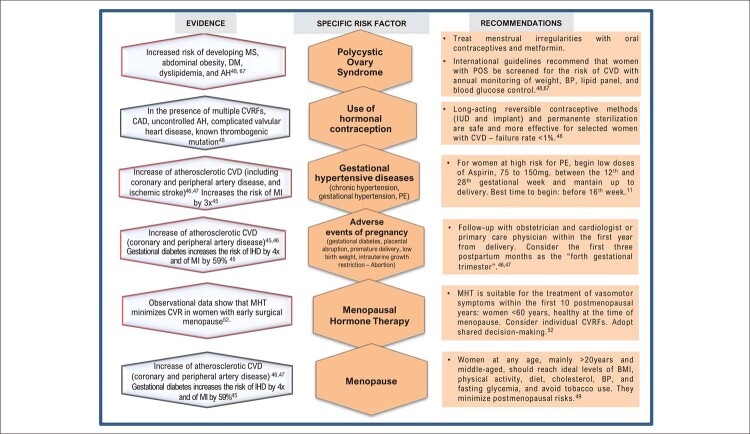
Figura 3.2. Fatores de risco específicos do sexo feminino para doenças cardiovasculares, com evidências e recomendações. 11,45-49 AVC: acidente vascular cerebral; DAC: doença arterial coronariana; DCV: doença cardiovascular; DIC: doença isquêmica do coração; DIU: dispositivo intrauterino; DM: diabetes mellitus; FRCV: fatores de risco cardiovascular; HA: hipertensão arterial; IM: infarto do miocárdio; IMC: índice de massa corporal; PA: pressão arterial; PE: pré-eclâmpsia; RCV: risco cardiovascular; SM: síndrome metabólica; SOP: síndrome de ovários policísticos; THM: terapia hormonal da menopausa.
Nos ensaios clínicos, apesar da importância da relação dos FRCV com DCV, as mulheres são pouco representadas e os escores para estratificação de risco cardiovascular utilizados, Framingham, SCORE ( Systematic COronary Risk Evaluation ), SBC/SBD/SBEM, não contemplam os FRCV específicos do sexo feminino, tais como ( Figura 3.2 ): SOP, uso de contraceptivo hormonal, DHG, eventos adversos da gravidez, terapia hormonal na menopausa, riscos agregados ao status socioeconômico, psicossocial e ambiental. Além disso, os escores não contemplam a associação com doenças inflamatórias (HIV) e autoimunes (artrite reumatoide, lúpus eritematoso sistêmico, psoríase), 8 distúrbios ansiosos-depressivos e DSS, considerados FPR nas mulheres.
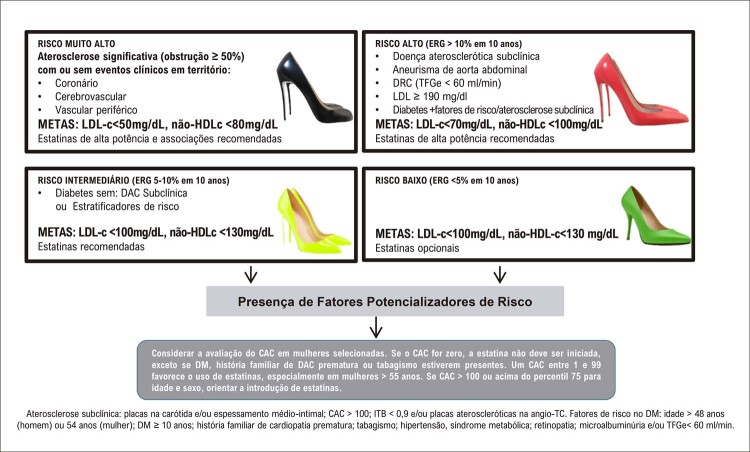
Torna-se fundamental considerar na avaliação do risco cardiovascular, além dos estratificadores de risco ( Figura 3.3 ), os agravantes de risco associados com DM ( Quadro 3.2 ), os FPR e os fatores de risco inerentes ao sexo/gênero. Desse modo, mudanças do estilo de vida podem ser instituídas, além da recomendação de medidas de prevenção primária das DCV, com o objetivo de identificar e tratar mais precocemente um maior número de mulheres em risco. 7 , 8 , 44
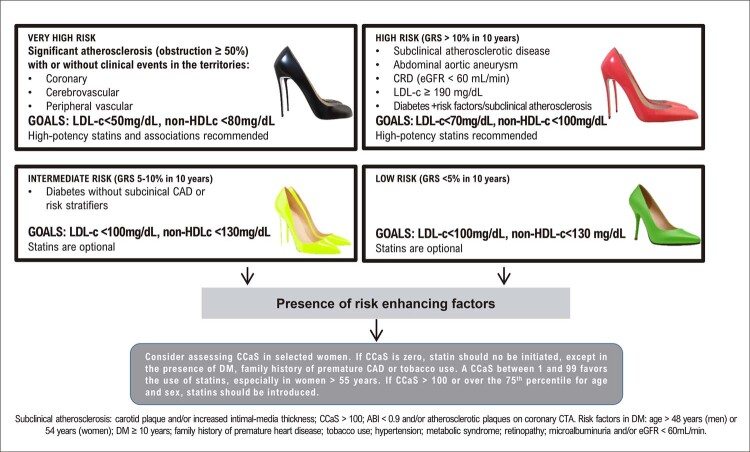
Figura 3.3. Algoritmo para avaliação do risco cardiovascular nas mulheres e recomendação do uso de estatinas. 53 angio-TC: angiotomografia coronariana; CAC: escore de cálcio coronariano; DAC: doença arterial coronariana; DM: diabetes mellitus; DRC: doença renal crônica; ERG: Escore de Risco Global; ITB: índice tornozelo-braquial; TFGe: taxa de filtração glomerular estimada.
Quadro 3.2. Fatores de risco para doença cardiovascular mais prevalentes nas mulheres, além dos fatores de risco semelhantes em homens e mulheres, com evidências. 11,43,45,53,55–58,65–67 .
| Fatores de risco e doenças | > risco para DCV em mulheres | Evidências |
|---|---|---|
| Diabetes mellitus | X |
|
| Hipertensão arterial sistêmica | X |
|
| Dislipidemia (*) |
|
|
| Obesidade (*) |
|
|
| Sedentarismo (*) |
|
|
| Tabagismo (*) |
|
|
| Fibrilação Atrial | X |
|
| Síndrome Metabólica (*) |
|
|
| Artrite Reumatoide |
|
|
| Lúpus Eritematoso Sistêmico |
|
|
| Depressão (**) | X |
|
| Estresse Mental (ansiedade, estresse psicossocial) Exaustão vital | X |
|
| Determinantes Sociais de Saúde |
|
(*) fatores de risco semelhantes em ambos os sexos; (**) Questões básicas: Como você acha que as coisas estarão com sua saúde no futuro? Com que frequência você sente prazer ou felicidade em sua vida? Você já se sentiu grato por sua saúde, já se sentiu grato por outras coisas em sua vida? - analisam otimismo, afeto positivo, gratidão, respectivamente, 56 e podem auxiliar o reconhecimento e a abordagem específica. AVC: acidente vascular cerebral; BRA: bloqueador de receptor de angiotensina; CT: colesterol total; DAC: doença arterial coronariana; DIC: doença isquêmica do coração; DM: diabetes mellitus; DM2: diabetes mellitus tipo 2; DCV: doença cardiovascular; DOAC: anticoagulantes de ação direta; DRC: doença renal crônica; DSS: determinantes sociais de saúde; FA: fibrilação atrial; FR: fator de risco; FRCV: fatores de risco cardiovascular; HAS: hipertensão arterial sistêmica; HDL-c: colesterol da lipoproteína de alta densidade; IC: insuficiência cardíaca; ICFEp insuficiência cardíaca com fração de ejeção preservada; IECA: inibidor da enzima de conversão da angiotensina; IMC: índice de massa corporal; INOCA: isquemia na ausência de obstrução arterial coronariana; LES: lúpus eritematoso sistêmico; LDL-c: colesterol da lipoproteína de baixa densidade; SM: síndrome metabólica.
A estimativa do risco de eventos cardiovasculares na mulher para prevenção primária é limitada. A diretriz do ACC/AHA identifica situações particulares em mulheres aparentemente saudáveis com FPR, nas quais a decisão sobre a utilização de estatina de média potência para risco baixo ou intermediário deve ser compartilhada entre cardiologista, gineco-obstetra e paciente. Não há evidência claramente estabelecida sobre o uso de estatinas e será necessário considerar a avaliação do CAC em mulheres selecionadas. Se o CAC for zero, a estatina não deve ser iniciada, exceto na presença de: DM, história familiar de DAC prematura ou tabagismo. O CAC entre 1 e 99 favorece o uso de estatinas, especialmente em mulheres > 55 anos. Se o CAC > 100 ou acima do percentil 75 para idade e sexo, deve-se orientar a introdução de estatinas ( Figura 3.3 ). 51 , 52
A Diretriz Brasileira de Dislipidemias e Prevenção da Aterosclerose - 2017 53 e a Atualização da Diretriz de Prevenção Cardiovascular da SBC - 2019 26 recomendam o Escore de Risco Global, 54 que estima o risco em 10 anos de infarto do miocárdio e AVC fatais ou não fatais, insuficiência cardíaca e insuficiência vascular periférica. A Figura 3.3 sugere algoritmo para a avaliação do risco cardiovascular nas mulheres e a recomendação do uso de estatinas.
Os distúrbios ansiosos-depressivos, sejam alterações de humor, comportamentos, afeição, acompanhados ou não de alterações somáticas ou déficit de cognição, são causas comuns de incapacidade em países desenvolvidos e são considerados FPR pela AHA/ACC e a Sociedade Europeia de Cardiologia. Mulheres são mais suscetíveis aos distúrbios ansiosos-depressivos, que aumentam duas vezes o risco de DIC. Alterações comportamentais, hormonais, genéticas e psicossociais se sobrepõem e, do ponto de vista fisiopatológico, promovem disfunção endotelial, aterotrombose, disfunção do sistema imunológico e da hemostasia a partir de alterações no eixo hipotálamo-hipófise-adrenal e do sistema nervoso autônomo ( Figura 3.1 ). Ademais, os estrogênios estimulam os linfócitos T e B, propiciando uma maior resposta imune e inflamatória. Essas sobreposições justificam a relação entre a depressão e as DCV, principalmente a DIC. Nesse contexto, o exercício físico tem sido reconhecido como eficaz no tratamento da depressão, à semelhança da psicoterapia e dos inibidores da serotonina. Os exercícios aeróbicos parecem promover melhor benefício. 55
Em relação aos DSS, a diversidade de raça e etnicidade, nível de escolaridade, educação, racismo e discriminação, inacessibilidade aos sistemas assistenciais de saúde, ausência de suporte social, instabilidade econômica, orientação e violência sexual são fatores que conduzem às disparidades, atingem a mulher e geram desfechos negativos, que somados aos FRCV clássicos e específicos do sexo/gênero, promovem inflamação vascular e disfunção endotelial culminando em DCV ( Figura 3.1 ). 26 , 59
Estudo transversal para calcular o risco cardiovascular, utilizando dados laboratoriais de uma subamostra da PNS com 3.584 mulheres, encontrou 58,4% com baixo risco cardiovascular, 32,9% com risco médio e 8,7% com risco alto. O risco aumentou com a idade e foi elevado na população com baixa escolaridade. A proporção dos componentes do modelo de Framingham, por grupos de risco e sexo, mostra que, no risco elevado entre mulheres, os indicadores que mais contribuíram para o risco cardiovascular foram: pressão arterial sistólica, colesterol total, HDL, DM e tabagismo. 64
Os Quadros 3.3 , 3.4 , 3.5 , 3.6 , 3.7 e 3.8 mostram as recomendações para o manejo de dislipidemia, diabetes, síndrome metabólica, tabagismo, sobrepeso e obesidade, hipertensão arterial e atividade física nas mulheres.
Quadro 3.3. Recomendações para o manejo da dislipidemia nas mulheres.
| Recomendações para o manejo da dislipidemia nas mulheres | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Referências |
| A terapia nutricional, a perda de peso e a prática de atividade física devem ser recomendadas a todos os pacientes |

|
A | 26,43,51,67 |
| Reduzir o consumo de sódio e manter adequado consumo de frutas frescas, hortaliças e produtos lácteos com baixo teor de gordura. Manter peso corpóreo e a medida da cintura dentro da normalidade |

|
A | 26,51,53,67 |
| Pelo menos 30 minutos de exercício aeróbico dinâmico de intensidade moderada (caminhada, corrida, ciclismo ou natação) em 5 a 7 dias por semana. Aumento gradual da atividade física aeróbica para 300 minutos por semana de intensidade moderada ou 150 minutos por semana de atividade física aeróbica de intensidade vigorosa, ou uma combinação equivalente dos mesmos, idealmente com exercício diário supervisionado |

|
A | 26,43,51,67 |
| Mulheres de muito alto risco e alto risco cardiovascular: o LDL-c deve ser reduzido para < 50 mg/dL e < 70 mg/dL e o não HDL-c para < 80 mg/dL, e < 100mg/dl, respectivamente |

|
B | 51,52,53, |
| Mulheres de risco cardiovascular intermediário: o LDL-c deve ser reduzido para < 100 mg/dL e o não HDL-c para < 130 mg/dL |

|
A | 51,52,53 |
| Mulheres de baixo risco cardiovascular: a meta de LDL-c deve ser < 130 mg/dL e o não HDL-c < 160 mg/dL |

|
A | 51,52,53 |
| Não é recomendado tratamento medicamentoso nas gestantes |

|
A | 11,43,47,67 |
| Os sequestrantes de ácidos biliares são considerados seguros para uso durante a amamentação |

|
B | 11,43,47,67 |
| Rosuvastatina e pravastatina em baixas doses foram estudadas e podem ser consideradas durante a amamentação se os benefícios superarem os riscos potenciais |

|
B | 11,43,47,67 |
CR: classe de recomendação; NE: nível de evidência; HDL-c: colesterol da lipoproteína de alta densidade; LDL-c: colesterol da lipoproteína de baixa densidade. O tempo de reavaliação após o tratamento medicamentoso deve ser de pelo menos um mês. Adaptado da Atualização da Diretriz de Dislipidemias e Prevenção da Aterosclerose. 53 Semelhantemente ao uso de medicamentos durante a gravidez, os autores deste artigo recomendam a tomada de decisão compartilhada entre paciente e clínico para determinar o curso clínico ideal para pacientes individuais.
Quadro 3.4. Recomendações para o manejo de diabetes e síndrome metabólica nas mulheres.
| Recomendações para o manejo de diabetes e síndrome metabólica nas mulheres | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Referências |
| As estratégias de controle de peso, atividade física, orientação dietética e cessação do tabagismo devem ser oferecidas a todas as mulheres com intolerância a glicose, SM ou DM, de maneira a reduzir o risco CV |

|
A | 26,43,50,51,52,67 |
| Não é recomendável estratificar o risco de eventos coronários por meio de métodos anatômicos ou funcionais em mulheres assintomáticas com SM ou DM |

|
A | 26,43,50,51,52,67 |
| Recomenda-se o uso de CAC em mulheres com DM ou SM e risco CV intermediário (ERG 5-10% em 10 anos). Com CAC = 0, em geral, recomenda-se não iniciar estatina |

|
B | 26,43,50,51,52,53,67 |
| Em prevenção primária, mulheres diabéticas ou com SM cuja terapia com estatina está indicada devem receber doses de alta potência dessas e/ou de ezetimiba, com alvo de LDL-c < 70 mg/dL |

|
A | 26,43,50, 51,52,67 |
| Alternativamente, em mulheres com DM ou SM de risco elevado ou muito elevado, uma meta de LDL-c < 50 mg/dL deve ser buscada |

|
B | |
| O uso de AAS não é recomendado como estratégia de prevenção primária em mulheres com SM ou DM, independentemente do risco CV |

|
A | 26,43,50,51,53,67 |
| O uso de AAS é recomendado como estratégia de prevenção em mulheres com SM ou DM, com alto e muito alto risco, na ausência de contraindicação ou risco de sangramento |
 a
a |
B | 26,43,50,51,52,67 |
| Em relação ao tratamento farmacológico, não há diferença nas recomendações quanto ao gênero, exceto os relacionados com gravidez |

|
A | 11,26,43,50,51,52,67 |
CR: classe de recomendação; NE: nível de evidência; AAS: ácido acetilsalicílico; CAC: escore de cálcio coronariano; CV: cardiovascular; DM: diabetes mellitus; ERG: escore de risco global; LDL-c: colesterol da lipoproteína de baixa densidade; SM: síndrome metabólica.
Quadro 3.5. Recomendações para o manejo do tabagismo nas mulheres.
| Recomendações para o manejo do tabagismo nas mulheres | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Referências |
| Avaliação rotineira do tabagismo e exposição ao tabaco para mulheres em todas as consultas dos profissionais de saúde, com registro no prontuário médico |

|
A | 26,43,51,52,67 |
| Aconselhamento sistemático de todas as mulheres para a cessação do tabagismo |

|
A | 26,43,51,52,67 |
| Recomenda-se para todas as mulheres uma combinação de intervenções cognitivo-comportamentais e farmacológicas para maximizar as taxas de abandono |

|
A | 26,43,51,52,67 |
| Recomenda-se a abstinência do fumo para todas as mulheres com o objetivo de reduzir os riscos cardiovasculares |

|
A | 26,43,51,52,67 |
| Deve-se alocar equipe multidisciplinar para facilitar a cessação do fumo, em todos os sistemas de saúde |
 a
a |
B | 26,43,51,52,67 |
CR: classe de recomendação; NE: nível de evidência.
Quadro 3.6. Recomendações para o manejo de sobrepeso e obesidade nas mulheres.
| Recomendações para o manejo do sobrepeso e obesidade nas mulheres | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Referências |
| Em mulheres com sobrepeso e obesidade, a perda de peso é recomendada para melhorar o perfil de risco cardiovascular |

|
B | 26,43,51,52,67 |
| Aconselhamento e intervenções abrangentes no estilo de vida, incluindo restrição calórica, são recomendados para alcançar e manter a perda de peso nas mulheres com sobrepeso e obesidade Enfatizar a relação de sobrepeso e obesidade com aumento de risco cardiovascular |

|
B | 26,43,51,52,67 |
| Calcular o índice de massa corporal e realizar medidas antropométricas em consultas médicas para identificar mulheres com sobrepeso e obesidade com objetivo de intervenção |

|
C | 26,43,51,52,67 |
| Para o tratamento, sugere-se equipe multidisciplinar, considerando-se tratamento farmacológico e cirurgia bariátrica quando não se consegue a redução adequada. Empregar medicamentos se IMC > 30 ou >27 na presença de comorbidades |

|
B | 26,43,51,52,67 |
| Avaliar a circunferência da cintura para identificar as mulheres com maior risco cardiometabólico |
 a
a |
B | 26,43,51,52,67 |
| Não se recomenda o uso de fármacos para diminuição de peso na gestação e durante a amamentação. Deve-se dar especial atenção a mulheres no período fértil |

|
B | 26,43,51,52,67 |
CR: classe de recomendação; NE: nível de evidência; IMC: índice de massa corporal.
Quadro 3.7. Recomendações para o manejo da hipertensão arterial nas mulheres.
| Recomendações para o manejo da hipertensão arterial nas mulheres | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Referências |
| Para todas as mulheres com PA elevada ou hipertensão, medidas não farmacológicas são indicadas para reduzir a PA: perda de peso, padrão alimentar saudável, redução de sódio, suplementação dietética de potássio, aumento da atividade física com um programa estruturado de exercícios e ingesta limitada de álcool |

|
A | 26,43,51,52,67 |
| Recomenda-se medicação anti-hipertensiva para mulheres com risco estimado ≥ 5% em 10 anos e PA sistólica média ≥ 130 mmHg ou PA diastólica média ≥ 80 mmHg, para prevenção primária de DCV |

|
A | 26,43,51,52,67 |
| Recomenda-se, para mulheres com hipertensão confirmada e risco CV ≥ 10%, PA alvo < 130/80 mmHg |

|
B | 26,43,51,52,67 |
| Recomenda-se, para mulheres com hipertensão arterial e doença renal crônica, meta pressórica < 130/80 mmHg |

|
B | 26,43,51,52,67 |
| Recomenda-se, para mulheres com hipertensão arterial e diabetes tipo 2, meta pressórica < 130/80 mmHg, devendo medicação anti-hipertensiva ser iniciada se PA ≥ 130/80 mmHg |

|
B | 26,43,51,52,67 |
| Recomenda-se medicação anti-hipertensiva para mulheres com risco estimado < 10% em 10 anos e PA ≥ 140/90 mmHg, para prevenção primária de DCV |

|
C | 26,43,51,52,67 |
| Em mulheres com hipertensão confirmada sem marcadores adicionais de aumento do risco CV, a meta pressórica < 130/80 mmHg é recomendada |
 b
b |
B | 26,43,51,52,67 |
| Não utilizar IECA ou BRA em mulheres com idade fértil e perspectivas de engravidar por seus possíveis efeitos teratogênicos |

|
A | 26,43,51,52,67 |
| A hipertensão secundária é comum em mulheres jovens e idosas, devendo-se rastrear adolescentes e adultos jovens com hipertensão, para prevenir complicações CV a longo prazo e iniciar tratamento específico |

|
A | 26,43,51,52,67 |
CR: classe de recomendação; NE: nível de evidência; BRA: bloqueador de receptor de angiotensina; CV: cardiovascular; DCV: doença cardiovascular; IECA: inibidor da enzima de conversão da angiotensina; PA: pressão arterial.
Quadro 3.8. Recomendações para o manejo da atividade física nas mulheres.
| Recomendações para atividade física nas mulheres | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Referências |
| Durante as consultas, médicos devem aconselhar seus pacientes para as práticas de atividade física |

|
B | 26,43,51,52,67 |
| Atividade física semanal ≥ 150 minutos de exercício em intensidade moderada ou 75 minutos de exercícios mais intensos reduz o risco cardiovascular |

|
A | 26,43,51,52,67 |
| Atividade física semanal < 150 minutos de exercício de intensidade moderada ou < 75 minutos de exercícios mais intensos reduz o risco cardiovascular |
 a
a |
B | 26,43,51,52,67 |
| Atividade física semanal > 150 minutos de exercício de intensidade moderada durante toda a gravidez sem complicações |

|
A | 26,43,51,52,67 |
CR: classe de recomendação; NE: nível de evidência.
4. Doenças Cardiovasculares nas Mulheres
4.1. Doença Isquêmica do Coração
Com relação às mortes por DCV em mulheres, a DIC corresponde a 47% e o AVC, a 36%. 1 As particularidades da DIC em relação a fisiopatologia, apresentação clínica, diagnóstico, tratamento e prevenção estão condensadas na Tabela 4.1 .
Tabela 4.1. Características gerais da doença isquêmica do coração.
| DAC 70 | INOCA 69 | MINOCA 71 | DEAC | Vasoespasmo 72 | Doença Microvascular 70 | Trombose/ Embolia Coronária 73 | |
|---|---|---|---|---|---|---|---|
| Fisio patologia |
|
Disfunção microvascular e/ou vasoespasmo epicárdico e microvascular | Vasoespasmo coronariano, disfunção microvascular, trombose coronariana espontânea e êmbolos com recanalização, rotura da placa e dissecção espontânea da artéria coronária |
|
- Vasoconstrição epicárdica ou microvascular relacionada à disfunção endotelial - Múltiplos mecanismos: sistema nervoso autônomo (variação circadiana com predomínio matinal), disfunção endotelial, inflamação crônica, estresse oxidativo e hipercontratilidade do músculo liso |
|
Trombofilia, fibrilação atrial, doença valvar, forame oval patente, endocardite infecciosa e endocardite trombótica não bacteriana |
| Apresentação Clínica |
|
Amplo espectro: desde manifestações clínicas como desconforto torácico até angina e equivalentes anginosos |
|
|
Amplo espectro de manifestações clínicas, desde doença silenciosa até morte súbita cardíaca, angina/IAM | Angina Dispneia aos esforços | IAM |
| Diagnóstico clínico/ exames complementares | Semelhante entre mulheres e homens |
|
|
|
|
|
|
| Prevenção |
|
|
|
|
|
|
|
| Desfechos |
|
|
|
|
|
|
|
CMPP: cardiomiopatia periparto; CV: cardiovascular; DAC: doença arterial coronariana; EP: embolia pulmonar; FFR: reserva de fluxo fracionado; FR: fator de risco; FRCV: fatores de risco cardiovascular; IAM: infarto agudo do miocárdio; IAMSSST: infarto do miocárdio sem supra do segmento ST; IRM: índice de resistência microvascular; PET: PET scan; RFC: reserva de fluxo coronariano; RMC: ressonância magnética cardíaca; SCA: síndrome coronariana aguda; SCC: síndrome coronariana crônica; TCO: tomografia de coronária; USIC: ultrassom intracoronariano.
Atualmente o termo DIC é muito mais adequado para se referir às diversas afecções coronarianas geradoras de isquemia, antes referidas como DAC. A DIC reúne DAC, INOCA, MINOCA, DEAC, DMV, VPC e embolia/trombose coronariana.
4.1.1. Doença Arterial Coronariana
A DAC é a principal causa de infarto na mulher. As diferenças relacionadas a sexo e gênero são especialmente pronunciadas e as peculiaridades estão apresentadas na Tabela 4.1 .
4.1.2. Isquemia na Ausência de Obstrução Arterial Coronariana
A INOCA é mais comum em mulheres do que em homens, com prevalência especialmente alta entre as mulheres com idade de 45-65 anos. Não é uma condição benigna, estando associada a aumento do risco de eventos cardiovasculares adversos. 69 As estratégias de abordagem da INOCA não são bem definidas, principalmente porque não há evidências suficientes sobre o tratamento da disfunção microvascular associada a ela. 70
4.1.3. Infarto do Miocárdio na Ausência de Obstrução Arterial Coronariana
O MINOCA está relacionado a vários mecanismos fisiopatológicos que acometem coronárias, conforme descrito na Tabela 4.1 . Sua prevalência é de 5-10%, considerando-se todos os IAM, sendo que cerca de dois terços dos pacientes apresentam IAMSSST. 69
É mais comum em mulheres mais jovens do que em homens (10,5% vs 3,4%; p<0,0001). Os FRCV podem estar presentes, porém são menos prevalentes do que em pacientes com DAC. 69
O diagnóstico de MINOCA é transitório e requer confirmação das várias causas. Primeiramente, deve-se excluir IAM por obstrução de coronária epicárdica. Posteriormente, é de grande importância buscar a causa subjacente, pois a falha na identificação da causa básica pode resultar em tratamento e informações inadequados. 70
4.1.4. Dissecção Espontânea de Artéria Coronária
A DEAC é causa rara de infarto do miocárdio, representando 1-4% de todas as SCA. Corresponde à ruptura espontânea da íntima ou dos vasa vasorum na parede arterial, resultando no acúmulo de hematoma intramural na falsa luz, que pode comprimir a luz verdadeira, causando isquemia ou infarto do miocárdio.
A DEAC é cada vez mais reconhecida como causa importante de infarto do miocárdio em mulheres com menos de 50 anos. Segundo alguns estudos, 25-35% dos casos de DEAC ocorrem em mulheres antes dos 50 anos e 25% em mulheres com mais de 60 anos. É a causa mais comum de infarto do miocárdio associado a gravidez (até 43% dos infartos do miocárdios na gravidez), ocorrendo principalmente no terceiro trimestre ou no pós-parto. O risco de eventos recorrentes é substancial. 70
4.1.5. Doença Microvascular
A sua fisiopatologia resulta do remodelamento estrutural com consequente redução da condutância ou de distúrbios vasomotores afetando as arteríolas, ou de ambos. A confirmação diagnóstica de DMV deve preencher os seguintes critérios: presença de sintomas (angina e/ou dispneia de esforço); ausência de doença obstrutiva; evidência objetiva de isquemia e de alteração da função microvascular (defeitos reversíveis, anormalidades nos testes funcionais invasivos – IRM > 25). 69
A DMV associa-se a marcadores pró-inflamatórios em mulheres com INOCA, havendo, portanto, maior risco em doenças como lúpus eritematoso sistêmico e artrite reumatoide. Após a menopausa, essas doenças são mais frequentes nas mulheres, o que pode contribuir para as diferenças sexuais da DMV. 69
4.1.6. Vasoespasmo Coronariano
O VPC é definido por vasoconstrição difusa ou focal reversível coronariana, sendo comum entre pacientes com DIC e presente nos mecanismos de INOCA, MINOCA e DMV, independentemente das variações raciais, genéticas e geográficas. É mais prevalente em mulheres de 40-70 anos. 69
O teste provocativo com acetilcolina intracoronariana continua a ser a ferramenta de diagnóstico fundamental para o VPC, sendo que as mulheres têm maior resposta a menores doses. Esse teste permite reproduzir o VPC e avaliar a reatividade aos nitratos.
4.1.7. Trombose/Embolia Coronariana
A embolia de artéria coronária é uma causa subdiagnosticada de SCA, sendo dividida em três tipos: direta, paradoxal (trombo oriundo de trombose venosa profunda que transpõe o forame oval) e iatrogênica. Nessa última, a intervenção coronariana percutânea é a causa mais comum de embolia e o risco é aumentado com técnicas de rotação, valvoplastia e anticoagulação inadequada do procedimento.
4.2. Insuficiência Cardíaca
Estudos epidemiológicos revelam incidência de IC similar em homens e mulheres. No entanto, alterações hormonais especialmente após a menopausa são responsáveis por características peculiares da IC em mulheres, o que contribui para a maior prevalência de ICFEp (FE > 50%) em relação a ICFEr (FE < 40%). 9 , 74 , 75 A Figura 4.1 mostra os mecanismos fisiopatológicos relacionados à IC na mulher decorrentes do ciclo hormonal. 10
Figura 4.1. Mecanismos fisiopatológicos relacionados à insuficiência cardíaca na mulher. VE: ventrículo esquerdo; IC: insuficiência cardíaca.
Existem diferenças relacionadas ao sexo não só em relação à epidemiologia da IC, mas também quanto à apresentação clínica, aos desfechos e ao tratamento da IC ( Figura 4.2 ). 74 , 75 Essas diferenças são ainda mais evidentes quando os diferentes fenótipos da IC são analisados isoladamente: ICFEr (FE ≤ 40%) e ICFEp (FE ≥ 50%). 9
Figura 4.2. Fatores de risco, características, prognóstico e medidas para prevenir ICFEr e ICFEp em mulheres. CV: cardiovascular; FR: fator de risco; HAS: hipertensão arterial sistêmica; IC: insuficiência cardíaca; ICFEp: insuficiência cardíaca com fração de ejeção preservada; ICFEr: insuficiência cardíaca com fração de ejeção reduzida.
Duas condições clínicas que podem cursar com IC na mulher merecem destaque: Takotsubo, que se refere a disfunção ventricular esquerda aguda reversível, em que 90% dos pacientes são mulheres, especialmente pós-menopausa, 10 e a cardiomiopatia periparto, definida como disfunção ventricular esquerda no final da gravidez ou nos primeiros meses pós-parto, sem outra causa evidente. 76 A Tabela 4.2 descreve as principais características dessas patologias.
Tabela 4.2. Características da síndrome de Takotsubo e cardiomiopatia periparto.
| Condição clínica | Síndrome de Takotsubo | Cardiomiopatia Periparto |
|---|---|---|
| Mulheres (%) | Cerca de 90% | 100% |
| Média de idade | Mais idosas – frequentemente após menopausa (90% entre 58 anos e 75 anos) | Idade fértil |
| Definição | Disfunção ventricular esquerda aguda reversível | Disfunção ventricular esquerda no final da gravidez ou primeiros meses após parto |
| Fatores de risco |
|
|
| Características |
|
|
| Diagnóstico |
|
|
| Prevenção | ✓ Está relacionada a menopausa (deficiência de estrogênio, porém a reposição hormonal não tem impacto em redução do risco de IC) | ✓ Controlar fatores de risco que predispõem à CMPP: hipertensão, diabetes, obesidade, eclâmpsia. |
| Tratamento |
|
|
| Prognóstico |
|
|
| Seguimento |
|
|
BIA: balão intra-aórtico; CMPP: cardiomiopatia periparto; DAV: dispositivos de assistência ventricular; ECG: eletrocardiograma; ECMO: membrana de oxigenação extracorpórea; ECO: ecocardiograma; EV: endovenoso; FA: fibrilação atrial; FEVE: fração de ejeção ventricular esquerda; HAS: hipertensão arterial sistêmica; IC: insuficiência cardíaca; IECA: inibidor da enzima de conversão da angiotensina; RNM: ressonância nuclear magnética; SCA: síndrome coronariana aguda; SCM: suporte circulatório mecânico; VD: ventrículo direito; VE: ventrículo esquerdo.
Dados de registros de IC aguda demonstram que mulheres e homens são igualmente afetados (cerca de 50%), não havendo evidências de diferença de mortalidade entre homens e mulheres ( Tabela 4.3 ), 77 embora mulheres tenham perfil de maior risco (maior idade e maior número de comorbidades). No entanto, em estudos clínicos/registros de choque cardiogênico/suporte circulatório mecânico, as mulheres estão sub-representadas.
Tabela 4.3. Diferenças nas características e nos desfechos entre homens e mulheres com insuficiência cardíaca descompensada e/ou choque cardiogênico.
| ESTUDO CLÍNICO | ADHERE IC descompensada | IABP-SHOCK II Choque cardiogênico - BIA | cVAD Registry Choque cardiogênico - IMPELLA |
|---|---|---|---|
| Mulheres (%) | 52% | 31% | 27% |
| Ano | 2001-2004 | 2009-2012 | 2007-2013 |
| Características | Mais idosas (75 x 70 anos) | Mais idosas (74 x 68 anos) | Mais idosas (71 x 64 anos) |
|
|
|
|
| Maior FEVE (42% vs 33%) | Maior FEVE (40% vs 35%) | Maior FEVE (30% vs 24%) | |
| Mortalidade | Sem diferença mortalidade ajustada intra-hospitalar | Sem diferença mortalidade ajustada em 30 dias, 6 meses e 1 ano | Sem diferença mortalidade na alta hospitalar |
BIA: balão intra-aórtico; DM: diabetes mellitus; FEVE: fração de ejeção ventricular esquerda; HAS: hipertensão arterial sistêmica; IC: insuficiência cardíaca.
A melhor forma de prevenir a progressão para IC avançada é a adequada instituição do tratamento da IC. Porém, quando não suficiente, o tratamento padrão-ouro é o TC para ambos os sexos. A sobrevida média em longo prazo é significativamente maior no sexo feminino e a presença de mismatch de sexo (doador feminino/receptor masculino) tem pior prognóstico. 70 Quanto ao uso de dispositivos de assistência ventricular de longa permanência, os resultados têm sido cada vez melhores. Entre as suas indicações estão pacientes com contraindicação para o TC, como hipersensibilização, o que é frequente em multíparas. Mulheres tendem a maior risco de AVC e disfunção de ventrículo direito e são sub-representadas na maioria dos registros. 77
4.2.1. Tratamento Farmacológico e Não Farmacológico da ICFEr e ICFEp
Considerando que a cardiomiopatia isquêmica é a etiologia mais frequente da ICFEr em mulheres, instituir medidas que previnam DAC, como controle de dislipidemia e hipertensão, cessação de tabagismo e estímulo à atividade física, é fundamental ( Figura 4.2 ). O tratamento farmacológico da ICFEr com inibidores da enzima de conversão de angiotensina II, betabloqueadores, antagonistas mineralocorticoides, INRA e inibidores de SGLT2 tem demonstrado impacto inequívoco em redução de morte geral ou mortalidade cardiovascular e hospitalização por IC. 9 Tais benefícios ocorreram de forma semelhante em homens e mulheres e, portanto, a instituição do tratamento farmacológico previne morte súbita e progressão da doença para IC avançada que requer terapias específicas. No entanto, as mulheres estão sub-representadas na grande maioria dos estudos de ICFEr (20-30%) e, portanto, estudos envolvendo maior número de mulheres com ICFEr seriam muito relevantes ( Tabela 4.4 ). 10
Tabela 4.4. Diferenças nos desfechos entre homens e mulheres em estudos de ICFEr.
| ESTUDO CLÍNICO | % Mulheres | DESFECHO | RESULTADO GERAL | HOMENS / MULHERES | P interação |
|---|---|---|---|---|---|
| SOLVD (Enalapril) | 20% | Morte geral | HR 0,84 (0,74 – 0,95) | ----- | ----- |
| CIBIS II (Bisoprolol) | 20% | Morte geral | HR 0,66 (0,54 – 0,81) |
|
NS |
| RALES (Espironolactona) | 27% | Morte geral | HR 0,69 (0,58 – 0,82) |
|
NS |
| PARADIGM-HF (Sacubitril-Valsartana) | 21% | Morte CV ou hospitalização IC | HR 0,80 (0,73 – 0,87) |
|
NS |
| DAPA-HF (Dapagliflozina) | 23% | Morte CV ou hospitalização IC | HR 0,75 (0,65-0,85) |
|
NS |
| EMPEROR-Reduced (Empagliflozina) | 24% | Morte CV ou hospitalização IC | HR 0,75 (0,65– 0,86) |
|
NS |
CV: cardiovascular; H: homens; HR: hazard ratio; IC: insuficiência cardíaca; M: mulheres; NS: não significativo.
Na ICFEp, a fisiopatologia está diretamente ligada a obesidade, resistência a insulina aumentada e síndrome metabólica. Assim, medidas como redução de peso e estímulo à atividade física são essenciais para a prevenção de ICFEp, especialmente em mulheres ( Figura 4.2 ). Quanto ao tratamento farmacológico, as evidências não são tão robustas e, até recentemente, não havia terapia medicamentosa recomendada. 9 Estudos randomizados revelam efeito neutro dos principais fármacos para IC. 77 Subanálises de dois deles, um envolvendo espironolactona (TOPCAT) e outro INRA (PARAGON-HF), sugerem resposta diferente à terapêutica de acordo com o sexo. Além disso, os inibidores SGLT2 demonstraram benefícios na ICFEp com resultado similar em homens e mulheres ( Tabela 4.5 ). 10 Dessa forma, as evidências atuais apontam para benefício de inibidores SGLT2 em ambos os sexos e potencial benefício com espironolactona e sacubitril-valsartana em mulheres. 76 Estudos prospectivos para avaliar diferenças entre os sexos também são necessários.
Tabela 4.5. Diferenças nos desfechos entre homens e mulheres em estudos de ICFEp.
| ESTUDO CLÍNICO | % Mulheres | DESFECHO | RESULTADO GERAL | HOMENS / MULHERES | DIFERENÇAS entre sexos | P interação |
|---|---|---|---|---|---|---|
| TOPCAT (Espironolactona) | 52% | Morte CV ou hospitalização por IC ou PCR | HR 0,89 (0,77 – 1,04) | Morte geral H: p=0,68 M: HR 0,66 (0,48 – 0,90) | Redução significativa de morte geral apenas em mulheres | 0,02 |
| PARAGON-HF (Sacubitril-Valsartana) | 52% | Morte CV ou hospitalização por IC | HR 0,87 (0,75 – 1,01) | H: HR 1,03 (0,85 – 1,25) M: HR 0,73 (0,59 – 0,90) | Redução significativa morte CV ou hospitalização por IC e hospitalizações totais apenas em mulheres | 0,017 |
| EMPEROR-Preserved (Empagliflozina) | 45% | Morte CV ou hospitalização por IC | HR 0,79 (0,69 – 0,90) | H: HR 0,81 (0,69 – 0,96) M: HR 0,75 (0,61 – 0,92) | Redução significativa de morte CV ou hospitalização por IC em homens e mulheres | NS |
| DELIVER (Dapagliflozina) | 44% | Morte CV ou hospitalização por IC ou visita à emergência | Em andamento | |||
CV: cardiovascular; H: homens; HR: hazard ratio; IC: insuficiência cardíaca; M: mulheres; NS: não significativo; PCR: parada cardiorrespiratória.
De maneira geral, tanto na IC crônica quanto na IC aguda, ensaios clínicos voltados especialmente para mulheres são escassos e as evidências são provenientes de subanálise de grandes estudos em que as mulheres estão sub-representadas. No entanto, a identificação de potenciais fatores de risco para o desenvolvimento de IC em mulheres e a instituição de medidas para controlá-los, ou até revertê-los, podem ter impacto prognóstico. Registros prospectivos multicêntricos poderiam trazer evidências mais precisas na população feminina.
4.3. Arritmias
Existem algumas diferenças eletrofisiológicas entre os sexos em relação à ocorrência, aos sintomas clínicos e ao prognóstico das arritmias, podendo afetar tanto a despolarização quanto a repolarização. As mulheres têm mais taquicardia sinusal e taquicardia por reentrada nodal, enquanto arritmias ventriculares são menos comuns. Na síndrome do QT longo tipo 2, é conhecido um maior risco de morte súbita entre as mulheres e um maior risco de pró-arritmia, seja por drogas cardiovasculares seja por drogas não cardiovasculares. A gravidez aumenta o risco de taquicardias supraventriculares e diminui a ocorrência de torsades de pointes, que tem seu risco aumentado na síndrome de QT longo durante o puerpério. 70
4.3.1. Taquicardia Ventricular e Morte Súbita Cardíaca
A MSC é um importante problema de saúde pública, com ampla incidência global. Nos Estados Unidos, em 2016, ocorreram 366.494 casos, sendo 178.823 (48,8%) em mulheres. A DIC é a causa mais comum de MSC; no entanto, nas mulheres, a MSC ocorre mais por causas não isquêmicas. As mulheres têm menos taquicardia/fibrilação ventricular documentada (19,4% mulheres vs homens 26,7%, p<0,001), o que reduz a probabilidade de sobrevivência se comparadas aos homens, que são reanimados e tratados com desfibrilador. 70
O CDI é a terapia de escolha na profilaxia primária ou secundária de MSC. No entanto, as mulheres são sub-representadas nos estudos clínicos (inclusão de mulheres varia entre 16% e 29%) e as análises de subgrupos baseadas no sexo são limitadas. 78 Um registro de 236.084 beneficiários do Medicare de 1991 a 2015 evidenciou que homens receberam mais CDI que mulheres, em prevenção tanto primária (3,2 vezes mais) quanto secundária (2,4 vezes mais). Ademais, mulheres têm maior risco de complicações relacionadas ao procedimento de implante do CDI (7,2% vs 4,8%, p<0,001), particularmente pneumotórax com necessidade de intervenção, tamponamento cardíaco e complicações mecânicas do dispositivo que requeiram revisão. 13
4.3.2. Fibrilação Atrial
Estima-se que 29,4 milhões de mulheres tenham FA em todo o mundo. Embora a incidência seja maior entre os homens, as mais idosas têm mais FA, visto que a expectativa de vida é maior nas mulheres. 1 As mulheres com FA são mais sintomáticas e relatam pior qualidade de vida em relação aos homens ( Figura 4.3 ), 79 além de apresentarem preditores peculiares para FA. Um estudo com 34.221 mulheres observou que HAS foi um preditor de risco, sendo a obesidade outro marcador de risco importante e as mudanças dinâmicas no peso também deletérias. Mulheres que praticam atividade física vigorosa têm redução de incidência de FA em 28%. Entre as saudáveis de meia-idade, foi demonstrada uma incidência aumentada de FA nas que consumiam dois ou mais drinques por dia, sendo o consumo excessivo de álcool um preditor de FA entre elas. Um estudo prospectivo de larga escala demonstrou que a multiparidade associou-se a maior risco. Outro estudo prospectivo avaliou 30.034 mulheres na menopausa, demonstrando que não houve aumento do risco além daquele associado à idade, enquanto a monoterapia com estrogênio associou-se a aumento do risco da arritmia. 80
Figura 4.3. Diferença de sintomas entre mulheres e homens com fibrilação atrial. 72 .
As mulheres têm mais FA paroxística, maior pontuação de CHA 2 DS 2 -VASc, são menos submetidas a cardioversão e a ablação de flutter e FA, são mais submetidas a ablação do nó atrioventricular e implante de marca-passo, têm mais AVC e tromboembolismo e são mais hospitalizadas por todas as causas. 14
Poucos estudos sobre o controle de frequência cardíaca e de ritmo foram avaliados em relação a diferenças entre os sexos. As mulheres são menos submetidas a ablação por cateter com isolamento das veias pulmonares e, em geral, os resultados são piores, seja por indicação mais tardia, por mais comorbidades ou por maior presença de fibrose atrial e focos extra veias pulmonares. 15 Um estudo com 2.789 pacientes com FA de início recente com grande representatividade de mulheres (46%) mostrou que o controle precoce do ritmo foi associado a menor risco de eventos adversos cardiovasculares, sem afetar o tempo de internação. 81
As mulheres com FA têm maior risco de AVC, sendo esse mais severo e ainda mais extenso quando em idade acima de 65 anos. 15 , 70 Os estudos com DOACs (dabigatrana, apixabana, rivaroxabana e edoxabana) demonstraram menor risco de sangramento maior em mulheres, porém maior risco de AVC/embolia sistêmica com o uso de varfarina, apesar de esses estudos avaliarem apenas 35% a 40% de mulheres. 15 Houve redução de mortalidade por todas as causas e redução significativa do risco de hemorragia intracraniana com uso de DOACs em mulheres, comparados à varfarina. Em estudos que avaliaram a oclusão do apêndice atrial esquerdo como opção à anticoagulação na prevenção do AVC em FA, as mulheres foram sub-representadas e o desfecho primário de eficácia composto por AVC, embolia sistêmica e morte cardiovascular não variou entre os sexos. 15 , 70 As mulheres com FA têm maior risco de mortalidade cardiovascular e por todas as causas, além de mais eventos cardíacos, maior risco de AVC e IC. 15 As principais diferenças de sintomas entre os sexos na FA são sumarizadas na Quadro 4.1 .
Quadro 4.1. Resumo das diferenças entre os sexos nos portadores de fibrilação atrial. 15 .
| MULHER | HOMEM | |
|---|---|---|
| EPIDEMIOLOGIA E RISCO | ||
|
Aumento da incidência e prevalência com o tempo |
|
| SINTOMAS E QUALIDADE DE VIDA | ||
|
||
| PREVENÇÃO E RISCO DE AVC | ||
|
|
|
| CONTROLE DE FREQUÊNCIA E RITMO CARDÍACO | ||
|
|
|
AVC: acidente vascular cerebral; DAA: drogas antiarrítmicas; FA: fibrilação atrial.
4.4. Doença Cardiovascular e Câncer
As DCV e o câncer são as principais causas de morte no mundo, compartilhando FR, tais como idade, obesidade, tabagismo, história familiar e dieta.
Os cânceres mais comuns em mulheres são os de mama, pulmão e colorretal, responsáveis por 50% dos novos diagnósticos, dos quais o da mama representa 30%. 82
Avanços no diagnóstico precoce e no tratamento do câncer propiciaram importante redução na mortalidade, principalmente pela percepção de efeitos adversos cardiovasculares, tanto agudos quanto crônicos, decorrentes do tratamento oncológico. Esses efeitos afetam a qualidade e a expectativa de vida das sobreviventes, que necessitam de acompanhamento por toda a sua existência.
Entre as diferentes formas de tratamento, tanto a quimioterapia quanto a radioterapia e outras terapias podem levar a cardiotoxicidade por diferentes mecanismos, sendo o risco diretamente relacionado à detecção de doença cardíaca de base, de fatores de risco cardiovascular e tratamento prévio oncológico cardiotóxico.
Apesar de até o momento não existir nenhum escore de risco validado, sugerem-se dois fortes preditores de risco, a idade e a FEVE previamente ao tratamento. 83
O diagnóstico da cardiotoxicidade pode ser realizado pela confirmação de alteração cardiovascular nova durante ou mesmo anos após o tratamento, seja de natureza clínica e/ou alteração em biomarcadores e/ou imagem cardiovascular, sendo o diagnóstico feito por exclusão após pesquisa de outras etiologias.
Segundo a Diretriz Brasileira de Cardio-Oncologia, disfunção ventricular relacionada à terapia do câncer é definida como uma redução ≥ 10% na FEVE para um valor abaixo do limite inferior da normalidade (FEVE < 50%), devendo ser repetida a imagem cardiovascular em 2 a 3 semanas. 84
A disfunção ventricular pode ocorrer durante a evolução do tratamento bem como anos após o seu fim, motivo pelo qual a vigilância a longo prazo é importante, principalmente naqueles que desenvolvem cardiotoxicidade durante o tratamento ou são de alto risco.
O ecocardiograma é o método de escolha para detecção de disfunção miocárdica antes, durante e após o tratamento do câncer. O ecocardiograma tridimensional tem uma melhor acurácia na avaliação da função ventricular. Em sua ausência, o bidimensional Simpson é recomendado para avaliação dos volumes e da FEVE. O SLG é uma ferramenta que prediz com alta sensibilidade a redução posterior da FEVE. Redução ≥ 15% no SLG em relação ao basal é considerada anormal, sendo um marcador precoce de disfunção ventricular. A ressonância nuclear magnética é o padrão-ouro para avaliação da função cardíaca, sendo indicada em casos com limitação da ecocardiografia. 84
É fundamental detectar anormalidades cardíacas subclínicas que possam influenciar as decisões clínicas quanto à escolha do tratamento, indicação de cardioproteção ou aumento da vigilância (por exemplo, disfunção ventricular assintomática).
A antraciclina é o QT mais comumente utilizado no tratamento do câncer de mama, porém tem efeito cardiotóxico por necrose de cardiomiócitos histologicamente comprovada, levando a lesões irreversíveis. A associação entre doses cumulativas de antraciclina e risco de IC é exponencial, com incidência de 5% de IC com a dose cumulativa de 400 mg/m 2 e incidência de 48% com a dose cumulativa de 700 mg/m 2 . 85
Outro QT usado no tratamento do câncer de mama, o trastuzumabe, pode causar cardiotoxicidade, porém não se associa a necrose de cardiomiócitos, sendo as lesões causadas parcial e totalmente reversíveis após a interrupção do tratamento.
Fluoropirimidina, droga usada no tratamento do câncer colorretal, pode levar a vasoespasmo e consequente isquemia miocárdica, com ou sem alterações eletrocardiográficas. Os sintomas podem aparecer a qualquer momento durante o tratamento, porém injeção em bolus pode ser menos cardiotóxica, uma vez que o vasoespasmo pode estar relacionado a metabólitos acumulados mais do que ao efeito do pico das doses. 86
Caso os pacientes desenvolvam IC e FEVE < 40% durante o tratamento, o QT deve ser suspenso temporariamente, conforme discussão entre o cardiologista e o oncologista, e a terapia para IC deve ser iniciada de acordo com as diretrizes e consensos.
A prevenção da cardiotoxicidade deve ser realizada em todas as pacientes que serão submetidas ao tratamento do câncer. Medidas gerais, como o controle adequado dos fatores de risco, intervenções farmacológicas cardioprotetoras específicas, assim como estratégias de vigilância baseadas em imagens e biomarcadores têm efeito benéfico geral, mas os resultados são heterogêneos, não havendo consenso sobre as recomendações para farmacoterapia cardioprotetora ( Figura 4.4 ). 85
Figura 4.4. Medidas para a prevenção de cardiotoxicidade nas mulheres.
FRCV: fatores de risco cardiovascular
Apesar de as recomendações serem controversas, drogas cardioprotetoras têm sido testadas, como dexrazoxano, um quelante de ferro com comprovada ação cardioprotetora, e outras drogas com efeito bloqueador da resposta neuro-hormonal e consequente ação anti-remodelamento cardíaco, como os inibidores do sistema renina-angiotensina-aldosterona, betabloqueadores e estatinas. 86 Considerar o uso do dexrazoxano em pacientes com câncer de mama metastático com dose cumulativa elevada de antraciclina (doxorrubicina acima de 250 mg/m 2 ). 86
O exercício aeróbico é considerado como estratégia não farmacológica promissora para prevenir e/ou tratar cardiotoxicidade induzida por quimioterapia. Se houver redução da FEVE que atenda à definição de cardiotoxicidade, o tratamento da IC baseado em diretrizes deve ser considerado.
A Figura 4.5 resume os principais aspectos relacionados à cardiotoxicidade.
Figura 4.5. Sumário dos principais aspectos referentes à cardiotoxicidade. 2D: bidimensional; 3D: tridimensional; DM: diabetes mellitus; FE: fração de ejeção; FRCV: fatores de risco cardiovasculares; HAS: hipertensão arterial sistêmica; QT: quimioterápico; RNM: ressonância nuclear magnética.
Os Quadros 4.2 , 4.3 e 4.4 demonstram as recomendações para o manejo da doença isquêmica coronariana, insuficiência cardíaca e arritmia nas mulheres.
Quadro 4.2. Recomendações para o manejo da doença isquêmica do coração nas mulheres.
| Recomendações para o manejo da doença isquêmica do coração nas mulheres | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Referências |
| Na doença coronariana obstrutiva e não obstrutiva, devem-se conhecer as diferenças no quadro clínico das SCA/SCC, aperfeiçoar diagnóstico e tratamento e identificar e tratar FRCV clássicos e FR específicos da mulher |

|
B | 69–73 |
| Na doença coronariana obstrutiva e não obstrutiva, devem-se identificar os fatores potencializadores de risco (fatores psicossociais e determinantes sociais de saúde) |

|
B | 69–73 |
| Na dissecção espontânea, minimizar os gatilhos emocionais, evitar terapia hormonal (isto é, estrogênio, progesterona e gonadotrofina coriônica β-humana), evitar gravidezes futuras, reabilitação cardíaca, preferencialmente com protocolo modificado evitando exercícios isométricos pesados e atividades aeróbicas intensas |

|
B | 69–71,73 |
| No vasoespasmo, evitar fatores agravantes, como o uso de drogas ilícitas, anfetaminas, gás butano, álcool e medicamentos para enxaqueca |

|
B | 69,71–73 |
| Na doença microvascular, importante a modificação dos FRCV (por exemplo, perda de peso e controle do estresse) |

|
B | 69,72 |
| Na trombose e embolia coronariana, diagnóstico precoce das causas subjacentes e profilaxia da trombose/infecção |

|
B | 69,73 |
CR: classe de recomendação; NE: nível de evidência; FR: fatores de risco; FRCV: fatores de risco cardiovascular; SCA/SCC: síndrome coronariana aguda/síndrome coronariana crônica.
Quadro 4.3. Recomendações para o manejo da insuficiência cardíaca nas mulheres.
| Recomendações para o manejo da insuficiência cardíaca nas mulheres | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Referências |
| A síndrome de Takotsubo está relacionada a menopausa (deficiência de estrogênio), porém a reposição hormonal não tem impacto na redução do risco de IC |

|
C | 10,76 |
| Controlar fatores de risco que predispõem à CMPP: hipertensão, diabetes, obesidade, eclâmpsia |

|
B | 10,76 |
| Na ICFEp e na ICFEr, controlar os fatores de risco, como peso e níveis glicêmicos, lipídicos e pressóricos, praticar atividade física regular, cessar tabagismo |

|
B | 10,74–76 |
| Uso de estatina teria potencial benefício, porém existem poucas evidências específicas relacionadas ao sexo, não devendo ser recomendado |

|
C | 10 |
| A identificação de potenciais fatores de risco para o desenvolvimento de IC em mulheres e a instituição de medidas para controlá-los ou até revertê-los podem ter impacto na prevenção |

|
B | 10,70,76 |
CR: classe de recomendação; NE: nível de evidência; CMPP: cardiomiopatia periparto; IC: insuficiência cardíaca; ICFEp: insuficiência cardíaca com fração de ejeção preservada; ICFEr: insuficiência cardíaca com fração de ejeção reduzida.
Quadro 4.4. Recomendações para o manejo das arritmias nas mulheres.
| Recomendações para o manejo das arritmias nas mulheres | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Referências |
| A obesidade e a HAS são preditores de risco para FA nas mulheres; o controle de peso e níveis pressóricos é medida importante na prevenção |

|
B | 14,15,81 |
| A prevalência de FA aumenta com a idade e nas mulheres após a menopausa; a terapia hormonal da menopausa não teria efeito benéfico |

|
C | 80 |
| A atividade física vigorosa parece reduzir a incidência de FA nas mulheres |

|
B | 80 |
| O consumo excessivo de álcool é preditor de FA nas mulheres; o controle do consumo de álcool para menos de 2 drinques/dia pode reduzir o risco |

|
B | 80 |
CR: classe de recomendação; NE: nível de evidência; FA: fibrilação atrial; HAS: hipertensão arterial sistêmica.
4.5. Acidente Vascular Cerebral
As mulheres enfrentam uma carga desproporcional de mortalidade e incapacidade por AVC. 87 Múltiplos FR específicos têm sido observados, como gravidez, PE, DG, uso de contraceptivos orais e de hormônios na pós-menopausa, além das variações hormonais. 88 Os FR para AVC mais fortes ou prevalentes nas mulheres que merecem consideração são: FA, enxaqueca com aura, DM, HAS, depressão e estresse psicossocial. Apesar da maior proporção de AVC ao longo da vida, não há diretrizes específicas de triagem e de tratamento para redução do risco de AVC nas mulheres. 68
É importante reforçar a conscientização e a educação sistemática nas faixas etárias mais jovens, incluindo mulheres na idade reprodutiva, alertando sobre a progressiva incidência de AVC com a idade e sua associação com complicações obstétricas, como HG, parto prematuro e DG, além de contracepção hormonal. O risco é progressivamente maior quando associado a FR clássicos, como obesidade, dislipidemias, HAS e DM, que incidem ao longo da vida, inclusive em idades mais jovens. 87
Embora as mulheres representem mais da metade da ocorrência de AVC na população geral, sua inclusão em ensaios clínicos de tratamento para AVC tem sido menor, o que requer uma melhor representação feminina nesses estudos. 89 , 90
4.6. Doença Arterial Periférica
A DAP é uma condição prevalente que confere morbidade e mortalidade substanciais, sendo pouco diagnosticada e pouco tratada na população geral. 91 Sua frequência em mulheres é igual ou maior do que em homens. 92 Diferenças na fisiopatologia e FR podem contribuir para a apresentação tardia e muitas vezes atípica da DAP em mulheres ( Figura 4.6 ).
Figura 4.6. Diferenças na apresentação da doença arterial periférica em mulheres. 7 DAP: doença arterial periférica; DCV: doença cardiovascular; DIC: doença isquêmica do coração; DRC: doença renal crônica; FR: fatores de risco; HAS: hipertensão arterial sistêmica.
A inadvertência no atendimento da DAP prejudica os resultados em todos os pacientes, mas esses desafios são maiores nas mulheres, que têm dor mais intensa, pior qualidade de vida e maior risco de DCV e seus eventos concomitantes do que os homens. 93 Além disso, há dados demonstrando o menor uso da terapêutica baseada em evidências em mulheres em comparação a homens. 97
Embora o reconhecimento e o controle dos FR tradicionais sejam importantes para ambos os sexos, parecem ter um efeito diferencial e menor significância geral para mulheres com DAP do que para homens. 98 , 99 Como o tratamento dos FR tradicionais confere proteção para ambos os sexos, esforços devem ser feitos para assegurar os cuidados ideais para todos. 100 O reconhecimento de FR específicos do sexo (ex. gravidez) ou de fatores predominantemente femininos (ex. depressão) pode permitir uma adequada estratificação de risco e a adoção de medidas de prevenção precoces. 101 , 102
4.7. Demência
Apesar de não se saber claramente quais os impactos da privação estrogênica da menopausa sobre a função cognitiva da mulher, dados da literatura mostram que as mulheres parecem ter maior risco de desenvolver demência e alterações de memória relacionadas à idade do que os homens e pouco se sabe sobre essas diferenças em idades mais precoces. 16 Estudos mostram que mulheres na perimenopausa respondem melhor a tarefas relacionadas à memória, o que se atenua anos após a menopausa. 16 , 103
Há evidências epidemiológicas e biológicas de que a concentração sérica de estrogênio e, consequentemente, a atividade ovariana têm relação com a melhor performance em relação à memória e à cognição. 16 , 103 Sintomas como mente embotada, esquecimento e dificuldade de achar palavras são comuns nas mulheres na perimenopausa. 16 Além disso, como observado no estudo SWAN, a redução da função cognitiva nas mulheres parece não ter relação com ansiedade e depressão, fatores sabidamente aumentados nessa fase da vida feminina. 65
A DA, uma das causas de demência na população geral, tem como uma de suas principais características patológicas o depósito excessivo de placas de amiloide no sistema nervoso central. Dados de literatura sugerem que o estrogênio possa ter importante papel na prevenção do depósito de amiloide, além de atuar na função cognitiva. 104 Investigadores têm sugerido que a concentração reduzida de hormônios esteroides sexuais após a menopausa possa ser responsável pela maior prevalência e maior gravidade da DA em mulheres. 105 Muitos estudos têm sido realizados para definir se a THM seria uma medida eficaz na prevenção desses distúrbios neurológicos. 105 , 106
Apesar das evidências epidemiológicas conflitantes em relação ao uso de THM como medida preventiva na disfunção cognitiva e na redução da DA na menopausa, uma meta-análise de ensaios clínicos mostrou a ausência desses benefícios. Mulheres com mais de 65 anos sem demência que usaram estrogênio isolado ou associado a progesterona não tiveram evidências consistentes em relação a benefícios, nem mesmo as mais jovens (menopausa precoce e perimenopausa). 106
Assim, sugerimos que a THM não deva ser prescrita para preservação da função cognitiva em mulheres mais velhas na pós-menopausa. Também faltam fortes evidências de benefícios cognitivos para mulheres que usam THM em idades mais jovens (por exemplo, perto da menopausa). Portanto, a THM também não deve ser prescrita para preservação da função cognitiva em mulheres mais jovens. Mesmo resultados do estudo WHI não mostraram que o início precoce da THM seria necessário para obter benefícios cognitivos posteriores nas mulheres, nem mesmo prevenir DIC (“hipótese da janela crítica”). 107
Um estudo de coorte mostrou as principais causas de alterações cognitivas e demência em homens e mulheres mais jovens (menos de 55 anos): DA (34%), demência vascular (18%), demência frontoparietal (12%), demência relacionada a alcoolismo (10%), além de outras, como doença de Parkinson e esclerose múltipla. 108 Na DA, 10% dos casos se relacionaram a mutação genética e a prevalência de demência dobrou a cada 5 anos após os 35 anos de idade.
Existem FR vasculares relacionados a demência precoce como AVC, ataque isquêmico transitório, doença renal, DCV, HAS, alcoolismo crônico e intoxicação por drogas. 109
4.8. Doenças Valvares
A doença reumática é a principal causa de doença valvar adquirida em crianças e adultos jovens com idade inferior a 40 anos nos países emergentes. 110
4.8.1. Estenose Aórtica
Em mulheres jovens, a etiologia da estenose aórtica isolada, na sua totalidade, é congênita e a lesão estrutural é frequentemente a valva bicúspide. 17 A estenose aórtica isolada de etiologia reumática é rara, geralmente concomitante a outras lesões valvares, como insuficiência aórtica ou lesões mitrais. Com o envelhecimento, a calcificação degenerativa valvar é o principal mecanismo da doença. Quando comparadas aos homens, considerando o mesmo grau de calcificação valvar, as mulheres apresentam tendência à maior gravidade da estenose aórtica em razão da fibrose do aparelho valvar, que é mais pronunciada do que a calcificação.
Mulheres portadoras de estenose aórtica de baixo gradiente e baixa fração de ejeção não valorizam os sintomas e apresentam-se em estágios mais avançados da doença, com pior capacidade funcional, quadro de síncope mais frequente e remodelamento mais excêntrico do ventrículo esquerdo. Essas manifestações podem justificar sua maior mortalidade em comparação aos homens ( Figura 4.7 ). 17
Figura 4.7. Diferenças na evolução clínica relacionadas ao sexo na estenose aórtica de baixo gradiente e baixa fração de ejeção. Adaptado de Bartko et al. 110 .
Mulheres encaminhadas para substituição cirúrgica valvar aórtica apresentam dispneia de esforço mais acentuada, escores de fragilidade mais elevados e grau de obstrução valvar mais grave para o mesmo padrão anatômico de área valvar e gradiente médio de pressão transvalvar aórtico dos homens. 18 A menor superfície corpórea das mulheres acarreta intervenções cirúrgicas tecnicamente mais minuciosas, razão da pior sobrevida pós-operatória.
Nas substituições valvares aórticas transcateter, mulheres são mais idosas, apresentam melhor função ventricular esquerda e menor prevalência de DAC, mas têm morbidades associadas como DM e FA. Características anatômicas do sexo feminino, tais como menor distância entre os óstios coronarianos e o anel valvar e maior prevalência de calcificação valvar e da aorta, são responsáveis pela maior incidência de obstrução coronária durante o procedimento. O menor diâmetro dos vasos periféricos também causa maiores complicações vasculares e sangramento. 111
Atualmente não há terapêutica para prevenção da progressão da estenose aórtica. 8 Contudo, ensaios clínicos têm formulado estratégias para retardar o processo de progressão da doença, como os inibidores da DPP-4, 18 testados em idosos e diabéticos, mas sem estudos referenciados para mulheres. A falta de controle de tabagismo, dislipidemia, níveis séricos de creatinina e cálcio plasmático parece propiciar uma redução absoluta e porcentual da área valvar aórtica anual. 111 , 112
4.8.2. Doença Valvar Mitral
A insuficiência mitral tem história natural dependente da etiologia e o acompanhamento clínico exige medidas preventivas fundamentadas na estratificação do grau anatômico da doença. A avaliação periódica exige atenção quanto ao desenvolvimento ou não de alterações anatômicas e/ou funcionais secundárias à doença valvar e ao surgimento de fatores complicadores, uma vez que a insuficiência mitral tem evolução muitas vezes insidiosa. A insuficiência mitral decorrente do prolapso valvar é prevalente entre as mulheres e suas características anatômicas peculiares mostram predomínio de válvulas mixomatosas com prolapso anterior e de folhetos bilaterais, além de espessamento extenso dos folhetos, que são menos flácidos que nos homens. 113
As mulheres apresentam menores volumes de regurgitação e dimensões atriais quando indexadas à superfície corporal; por conseguinte, muitas não alcançam critérios cirúrgicos baseados no aumento das cavidades ventriculares na insuficiência mitral, 113 o que pode resultar em piores resultados após a cirurgia. 114 Contudo, esses dados são controversos porque se fundamentam em estudos retrospectivos e com uma coorte muito limitada ( Figura 4.8 ).
Figura 4.8. Evolução comparativa após cirurgia minimamente invasiva da valva mitral. Adaptado de Seeburger et al. 113 .
No Brasil, a estenose mitral reumática é a principal causa de valvopatia adquirida em mulheres jovens; contudo, a calcificação do aparelho valvar mitral pode surgir com o progredir da idade. Em países industrializados, a erradicação da doença reumática cedeu espaço para as causas degenerativas, 115 em que predominam a calcificação com envolvimento da base dos folhetos e a ausência de fusão comissural, características estruturais que restringem a intervenção percutânea. Por essas razões, a substituição cirúrgica da valva mitral tem sido o tratamento preferível à comissurotomia percutânea/cirúrgica, exceto na presença de associação com morbidades que aumentem o risco operatório.
4.8.3. Doença Reumática
A prevenção primária da febre reumática aguda envolve o diagnóstico imediato e o tratamento antibiótico da infecção por estreptococos do grupo A com penicilina benzatina e outras alternativas. 116 Para ambos os sexos, medidas higiênicas são fundamentais para evitar a disseminação da doença e devem ser reforçadas. Pacientes com história de febre reumática aguda apresentam alto risco de recorrência e acometimento cardíaco com qualquer infecção subsequente por estreptococos do grupo A. Nas pacientes com risco de recorrência, a profilaxia antibiótica secundária deve ser a longo prazo em ambos os sexos, conforme preconizado pelas diretrizes atuais.
Dentre as medidas preventivas em doença valvar nas mulheres, merece destaque a profilaxia da endocardite infecciosa na ocasião do parto. Embora controversa, o Posicionamento sobre Cardiopatia e Gravidez da Sociedade Brasileira de Cardiologia recomenda essa profilaxia em situações de presumível alto risco, indicando antibióticos específicos para o aparelho geniturinário, como ampicilina e gentamicina ou vancomicina, quando houver alergia à penicilina ( Figura 4.9 ). 11
Figura 4.9. Orientações para a profilaxia de endocardite infecciosa na gravidez. EI: endocardite infecciosa.
4.9. Diabetes Mellitus, Pré-eclâmpsia e Doenças Hipertensivas na Gravidez
4.9.1. Diabetes Mellitus
A DM manifesta-se na gravidez como DM tipo 1, DM tipo 2 ou DG, estando associada a complicações materno-fetais, como PE, prematuridade e morte perinatal. A conduta para DM na gravidez deve ser individualizada de acordo com a presença dos fatores determinantes de prognóstico da gravidez, como nível glicêmico, tempo da doença, presença de comorbidades, lesões em órgãos-alvo, polidrâmnio, macrossomia fetal e outras malformações fetais. 19
A prevenção dessas complicações envolve mudança de estilo de vida, destacando-se controle do peso e dieta adequada antes e durante a gravidez. Uma meta-análise com 44 estudos avaliou a influência da atividade física e nutrição para o controle do peso corporal em 7.278 gestantes, mostrando redução média de 1,42 kg no ganho de peso e do risco de PE (RR 0,74, IC 0,60 - 0,92), sem comprometimento fetal. 117
A prática regular de exercício físico melhora a capacidade funcional, reduz o risco de depressão, previne ganho de peso excessivo e auxilia no controle dos distúrbios metabólicos e cardiovasculares, destacando-se PE e outras formas de HAS e de DM desenvolvidas na gravidez. Quando a atividade física é moderada ou alta, há redução do risco de DG em torno de 50% e da ocorrência de PE em 22% e 35%, respectivamente. O risco é ainda menor se a atividade física for iniciada antes e mantida desde o início da gravidez. Estudos mostram que 5 a 6 horas/semana de exercícios reduzem em 40% o risco de PE. Portanto, mulheres sem contraindicações obstétricas ou cardiovasculares devem ser fisicamente ativas durante toda a gravidez. Recomenda-se realizar 150 minutos de exercícios moderados, distribuídos em pelo menos três dias da semana, variando entre aeróbico, de resistência, alongamento e ioga. 118
4.9.2. Doenças Hipertensivas na Gravidez
As doenças hipertensivas na gravidez, que abrangem diferentes formas de HAS, estão entre as principais causas de complicações e mortalidade materna e perinatal em todo o mundo, sendo consideradas um marcador indiscutível de DCV no futuro. 119
Várias estratégias têm sido propostas para a prevenção da PE. Contudo, nenhuma é inequivocamente eficaz. Intervenções nutricionais, como vitaminas C e E, óleo de peixe, suplementação de alho, vitamina D, ácido fólico ou restrição de sódio, 120 não têm eficácia suficientemente comprovada. A reposição de cálcio é uma das poucas estratégias que mostraram benefício nas pacientes de alto risco de HAS ou PE, principalmente nas que consomem quantidade insuficiente de cálcio em sua dieta diária. Uma revisão sistemática de 13 estudos incluindo 15.730 pacientes com baixa ingesta diária de cálcio (< 600 mg/dia) mostrou que a reposição igual ou maior que 1,0 g/dia reduziu o risco relativo em 35% de HAS e em 55% de PE, sendo que doses mais elevadas (≥ 1g) tiveram maior benefício nesses desfechos. 121
O uso do AAS entre 12 e 16 semanas de gravidez nas doses entre 75 mg e 150 mg diárias é considerado moderadamente eficaz em reduzir o risco de PE em pacientes de alto risco ( Figura 4.10 ). 11
Figura 4.10. Recomendações para uso de ácido acetilsalicílico na profilaxia de pré-eclâmpsia. Adaptado do Posicionamento da Sociedade Brasileira de Cardiologia para Gravidez e Planejamento Familiar na Mulher Portadora de Cardiopatia 2020. 11 AAS: ácido acetilsalicílico; DM: diabetes mellitus; HAS: hipertensão arterial sistêmica; HF: história familiar; IMC: índice de massa corpórea; PE: pré-eclâmpsia; PIG: pequeno para idade gestacional; RN: recém-nascido; SAAF: síndrome do anticorpo antifosfolípide.
O estudo ASPRE ( Performance of Screening for Preterm Pre-Eclampsia), utilizando um modelo de predição de PE (ultrassom Doppler no primeiro trimestre, medidas da pressão arterial média e marcadores inflamatórios), mostrou redução do risco relativo de 62% de PE com 150 mg de AAS à noite, com início entre a 11ª e a 13ª semana gestacional e término na 36ª semana gestacional. 122 Recente revisão corroborou redução do risco relativo de proteinúria na PE em 18% e do número necessário para tratar para 61, com baixo risco fetal, neonatal e de sangramento no pós-parto. 123
Em relação à HG como fator de risco para DCV no futuro, uma análise sistemática 20 de estudos mostrou que HG em primigestas foi associada a maior risco de DCV (RR, 1,45; IC 95%, 1,17-1,80) e DIC (RR, 1,46; IC 95%, 1,23-1,73), o que não ocorreu para AVC (RR, 1,26; IC 95%, 0,96-1,65) ou eventos tromboembólicos (RR, 0,88; IC 95%, 0,73–1,07). Mulheres com uma ou mais gestações com HG apresentaram maior risco de DCV (RR, 1,81; IC 95%, 1,42-2,31), DIC (RR, 1,83; IC 95%, 1,33-2,51) e insuficiência cardíaca (RR, 1,77; IC 95%, 1,47-2,13), mas não de AVC (RR, 1,50; IC 95%, 0,75-2,99). Pesquisas adicionais são necessárias para avaliar a correlação entre HG e DCV subsequente.
4.10. Gravidez na Adolescência
Dentre os problemas de saúde na adolescência (indivíduos entre 10 anos e 20 anos incompletos), a gravidez representa 400 mil casos por ano e as crianças nascidas de mães adolescentes representaram 18% dos nascidos vivos no Brasil em 2015, com predominância demográfica na região nordeste. 124 Entre os fatores que contribuem para o aumento da gravidez na adolescência, destacam-se: início precoce da atividade sexual, uso inadequado dos contraceptivos, dificuldades de acesso a programas de planejamento familiar e sobretudo desinformação sobre direitos sexuais e reprodutivos ( Figura 4.11 ). 125
Figura 4.11. Fatores marcantes da gravidez na adolescência. 125 .
De acordo com a OMS, a gravidez na adolescência aumenta complicações maternas, fetais e neonatais, além de agravar problemas socioeconômicos previamente existentes e influenciar o futuro de gerações. 126 Os fatores que contribuem para as complicações maternas da gravidez na adolescência estão demonstrados na Figura 4.12 . 125
Figura 4.12. Fatores que contribuem para as complicações maternas da gravidez na adolescência. 125 .
De acordo com a Sociedade Brasileira de Pediatria, a abstinência sexual isoladamente não é uma estratégia para reduzir as taxas de gravidez na adolescência e estudos têm demonstrado que a abstinência não contribui para retardar o início da vida sexual nem reduzir o número de parceiros entre adolescentes. Segundo os estudos, adolescentes que receberam apenas educação sexual para abstinência não apresentaram efeito significativo na redução de gravidez (OR 0,7; IC 95%, 0,38-1,45; p = 0,38) em comparação àquelas que receberam educação sexual mais abrangente, que foi mais eficaz (OR 0,4; IC 95%, 0,22-0,69; p = 0,001). 21
O Guia Prático sobre Prevenção da Gravidez na Adolescência da Sociedade Brasileira de Pediatria considera que um dos mais importantes fatores de prevenção seja a educação sobre sexualidade e saúde reprodutiva apoiada em evidências científicas e em programas de promoção à saúde. 125 A instrução deve ser direcionada a aspectos biológicos, respeito recíproco, atividades sexuais com responsabilidade, além de uso de métodos contraceptivos seguros e eficazes na prevenção da gravidez e proteção contra infecções sexualmente transmissíveis. 127
A prescrição da contracepção para adolescentes é trabalhosa, pois requer tempo para construir um relacionamento de confiança. Entretanto, provedores pediátricos são os que mais merecem a confiança de adolescentes e familiares, sendo muitas vezes o único vínculo para o aconselhamento reprodutivo. 128 Estratégias para maior comprometimento e sucesso no aconselhamento reprodutivo são destacadas no Quadro 4.5 .
Quadro 4.5. Estratégias para a prevenção da gravidez na adolescência. 125 .
| Reservar espaço da clínica para adolescentes com informações sobre saúde sexual e métodos de contracepção |
| Assegurar o sigilo das discussões sobre sua sexualidade |
| Apresentar os contraceptivos reforçando a eficácia, tolerância, efeitos colaterais, vantagens na contracepção e benefícios clínicos dos métodos. |
| Manter seguimento após a prescrição para identificar efeitos colaterais, adesão e satisfação |
| Regulamentar os anticoncepcionais de longa duração (LARCS) e os contraceptivos hormonais na prática pediátrica |
Diretrizes atuais e melhores práticas para o fornecimento de contracepção incluem os Critérios de Elegibilidade Médica (MEC) 132 e as Recomendações de Práticas Selecionadas disponíveis na OMS e no Centro de Controle das Doenças dos Estados Unidos. 129 A Federação Brasileira de Ginecologia e Obstetrícia reforça o documento MEC-OMS em sua última versão, que aponta que somente a idade não é razão para atrasar o uso de qualquer método reversível e que questões sociais e comportamentais devem ser consideradas de modo individualizado. 131
Os contraceptivos podem ser divididos em hormonais e não hormonais (métodos comportamentais, mecânicos e de barreira) e apresentam falha variável, podendo sua eficácia ser calculada pelo índice de Pearl, que considera o número de gestações/100mulheres/ano ( Figura 4.13 ). 128 , 132
Figura 4.13. Métodos de contracepção e índice de Pearl (gestações/100 mulheres/ano).
Fonte: Adaptado de U.S. Medical Eligibility Criteria for Contraceptive Use, 2016. 132
Os Quadros 4.6 , 4.7 e 4.8 demonstram as recomendações para o manejo de cardiotoxicidade, AVC, DAP, demência e outras doenças e situações específicas nas mulheres.
Quadro 4.6. Recomendações para o manejo de cardiotoxicidade nas mulheres.
| Recomendações para o manejo da cardiotoxicidade nas mulheres | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Referências |
| Identificação e controle de fatores de risco para doenças cardiovasculares, como hipertensão, diabetes, obesidade, tabagismo e dislipidemia |

|
B | 85,86 |
| Uso de drogas cardioprotetoras: drogas anti-remodelamento podem ser consideradas para pacientes com sinais de cardiotoxicidade subclínica ou pacientes de alto risco cardiovascular |
 a
a |
B | 85,86 |
| Pacientes do FE entre 40-50% devem iniciar tratamento com IECA/AT1 e betabloqueador antes do tratamento |

|
A | 85,86 |
| Considerar o uso do dexrazoxano em pacientes com câncer de mama metastático com dose cumulativa elevada de antraciclina (doxorrubicina acima de 250 mg/m 2 ) |

|
A | 85,86 |
| Estratégias de vigilância com biomarcadores e imagens |

|
C | 85 |
| O exercício aeróbico é considerado como estratégia não farmacológica promissora para prevenir cardiotoxicidade induzida por quimioterapia |

|
B | 85,86 |
CR: classe de recomendação; NE: nível de evidência; AT1: receptor de angiotensina tipo 1; IECA: inibidor da enzima de conversão da angiotensina; FE: fração de ejeção.
Quadro 4.7. Recomendações para o manejo de AVC, DAP e demência nas mulheres.
| Recomendações para o manejo de AVC, DAP e demência nas mulheres | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Referências |
| Reforçar a conscientização das mulheres sobre a progressiva incidência de AVC e sua associação com complicações obstétricas (HG, partos prematuros, DG) e com contracepção hormonal |

|
A | 87 |
| Alertar as mulheres sobre o risco progressivamente maior de AVC na presença de fatores de risco clássicos, como obesidade, dislipidemias, HAS e DM |

|
B | 87 |
| O tratamento dos fatores de risco tradicionais confere proteção para ambos os sexos em relação à DAP |

|
B | 100 |
| Na DAP, o reconhecimento de fatores de risco específicos do sexo, como complicações da gravidez, ou fatores predominantemente femininos, como depressão, permite adequada estratificação de risco e adoção de medidas de prevenção precoces |

|
B | 101,102 |
| Sugere-se que o estrogênio possa ter importante papel na prevenção do depósito de amiloide na doença de Alzheimer, além de atuar na função cognitiva |

|
A | 107 |
CR: classe de recomendação; NE: nível de evidência; AVC: acidente vascular cerebral; HG: hipertensão gestacional; DG: diabetes gestacional; HAS: hipertensão arterial sistêmica; DM: diabetes mellitus; DAP: doença arterial periférica.
Quadro 4.8. Recomendações para o manejo de situações específicas da gravidez.
| Recomendações para o manejo de situações específicas da gravidez | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Referências |
| Na prevenção de endocardite infecciosa na ocasião do parto, a associação ampicilina 2,0g e gentamicina 1,5mg/kg deve ser feita uma hora antes do parto em pacientes de alto risco para endocardite infecciosa |

|
C | 11 |
| Mudanças de estilo de vida, destacando-se controle do peso e dieta adequada, antes e durante a gravidez são importantes na prevenção de diabetes gestacional |

|
B | 117 |
| Exercício físico regular durante a gravidez para mulheres sem contraindicação obstétrica: reduz risco de depressão, previne ganho de peso excessivo, auxilia no controle dos distúrbios metabólicos e cardiovasculares, destacando-se PE e outras formas de HAS e DM |

|
A | 118 |
| Intervenções nutricionais, como vitaminas C e E, óleo de peixe, vitamina D, ácido fólico, restrição de sódio são medidas de prevenção para PE |

|
C | 119 |
| O uso do AAS antes da 16ª semana de gravidez reduz o risco de PE precoce (antes da 34ª semana) em pacientes de alto risco |

|
A | 122 |
| A reposição de cálcio pode ter benefício na prevenção de PE em pacientes consideradas de alto risco que consomem quantidade diária insuficiente de cálcio (< 600 mg/dia) |

|
B | 121 |
| A abstinência sexual como medida preventiva da gravidez na adolescência não contribui para retardar o início da vida sexual e nem tampouco reduzir a ocorrência de gravidez |

|
B | 126 |
| A prevenção de gravidez na adolescência requer o esclarecimento sobre a eficácia, segurança e tolerância dos contraceptivos disponíveis e demanda supervisão até a idade adulta |

|
B | 129 |
| A prescrição de contraceptivo deve ser apoiada nos critérios de elegibilidade da OMS |

|
B | 132 |
CR: classe de recomendação; NE: nível de evidência; PE: pré-eclâmpsia; HAS: hipertensão arterial; DM: diabetes mellitus; AAS: ácido acetilsalicílico; OMS: Organização Mundial da Saúde.
5. Peculiaridades dos Métodos Propedêuticos nas Mulheres
Na prática clínica, utilizamos escores de risco e características dos sintomas para estimar a probabilidade de RCV e identificar quem se beneficiaria de exames. A maioria dos modelos de predição superestima o risco, sendo os exames de imagem geralmente utilizados quando a probabilidade pré-teste é intermediária. Baseado no teorema de Bayes, a proporção de testes falso-positivos diminui quanto mais prevalente é a doença na população estudada, enquanto a de falso-negativos se reduz quanto menos prevalente é a doença na população. Nas mulheres, as lesões obstrutivas são menos comuns e a fisiopatologia da DIC tem suas peculiaridades, como acometimento de microcirculação, vasos menos calibrosos e maior reatividade vascular com consequente vasoespasmo. Assim, a sensibilidade e a especificidade dos testes nas mulheres podem ser diferentes daquelas nos homens. Este capítulo tem por objetivo apontar diferenças de interpretação, acurácia e indicação, quando houver, dos métodos de auxílio diagnóstico da DIC na mulher.
5.1. Eletrocardiograma
O ECG apresenta influências do sexo, relacionadas principalmente à magnitude dos sinais elétricos. A amplitude do QRS é menor nas mulheres, sobretudo nas derivações precordiais, como a onda S de V2 e R de V5, interferindo na acurácia do diagnóstico de HVE. As justificativas seriam: menor massa do ventrículo esquerdo e presença de mamas volumosas. O critério de Cornell para avaliação de HVE (soma da amplitude da onda R em aVL com onda S de V3) melhora a precisão ao considerar o sexo, sendo anormal > 28 mm em homens e > 20 mm em mulheres.
A amplitude do ponto J e da onda T é menor em mulheres. Em contrapartida, o intervalo QT corrigido é maior nelas, sendo anormal quando > 470 ms em mulheres e > 450 ms em homens. 133
5.2. Teste Ergométrico
O TE é seguro e fisiológico, indicado na investigação de isquemia miocárdica, de arritmias induzidas por esforço e dos preditores de prognóstico da DIC. Nas mulheres, os níveis menores de hemoglobina, o tamanho menor das coronárias, o aumento inapropriado de catecolaminas ao esforço e o estrogênio, por similaridades com a molécula do digital, podem provocar depressão do segmento ST falso-positiva.
Devido à alta prevalência de DAC não obstrutiva, lesões uniarteriais e doença microvascular, a acurácia varia com a probabilidade pré-teste da DIC. Segundo as diretrizes de ACC/AHA, o TE deve ser escolhido para avaliação de DIC em mulheres com probabilidade pré-teste intermediária, ECG normal e naquelas capazes de atingir o exercício máximo. O TE tem valor preditivo negativo similar em mulheres e homens (78% e 81%, respectivamente), sendo seu valor preditivo positivo em torno de 47%. A baixa amplitude eletrocardiográfica e o menor desempenho ao exercício prejudicam a avaliação da DIC em mulheres. 25 , 134
5.3. Ultrassonografia de Carótidas
A medida da EMI e a detecção de placa aterosclerótica são ferramentas auxiliares na avaliação do RCV. A EMI parece refletir a presença de FRCV e é diferente em homens e mulheres. A placa ateromatosa carotídea reflete a carga aterosclerótica, parece ser um preditor de RCV mais forte do que a EMI e não tem diferença entre os sexos. A medida da EMI para reclassificação de risco pode ser utilizada em alguns grupos específicos, nos quais a classificação por critérios habituais é difícil ou incompleta (hipercolesterolemia familiar, portadoras de doenças autoimunes, uso de medicações que induzem a elevação do colesterol) ou em mulheres com pelo menos dois FRCV. Essa medida foi estudada e publicada pelo projeto ELSA (Estudo Longitudinal da Saúde do Adulto), demonstrando não só diferença entre os sexos, mas entre etnias e, como sabido, entre faixas etárias de uma população genuinamente brasileira. Assim, podemos estratificar o risco em situações específicas com dados de nossa população. 135
A presença de placa ateromatosa é recomendada pelas diretrizes brasileiras e internacionais como fator agravante em pacientes de risco intermediário, situação em que muitas mulheres se enquadram. 136
5.4. Ecocardiografia
A ecocardiografia é a ferramenta mais utilizada na investigação diagnóstica e prognóstica CV em homens e mulheres, sem diferenças específicas do método entre os sexos. Além de diagnosticar alterações da contratilidade regional, identifica outras causas de dor torácica, como valvopatias, miocardiopatias, aortopatias e pericardiopatias. 137
A ecocardiografia de estresse é uma técnica atrativa, principalmente para mulheres jovens ou com risco de câncer de mama, pela ausência de exposição à radiação. Não existem muitos estudos avaliando diferenças no desempenho da ecocardiografia de estresse entre os sexos. Entretanto, fornece especificidade e precisão significativamente maiores do que o TE isolado, sem diferenças significativas entre homens e mulheres. A ecocardiografia de estresse com dobutamina versus TE para a detecção de DIC foi mais acurada em estenose de coronária >50% em mulheres com dor torácica, com sensibilidade de 70,4% vs 53,7% e especificidade de 94,6% vs 73,6%. A maior acurácia foi mantida após a exclusão de pacientes que não conseguiram atingir mais de 85% da frequência cardíaca prevista para a idade antes da indução de isquemia. A AHA recomenda a adição de imagens ao exercício na avaliação de mulheres de risco intermediário que têm um ECG basal anormal. 25 , 138
5.5. Cintilografia Miocárdica
A acurácia da cintilografia miocárdica de estresse na mulher é semelhante à da ecocardiografia de estresse, porém é menor se comparada à dos homens, possivelmente pelo menor diâmetro das câmaras cardíacas, levando a baixa resolução de imagens em gama-câmaras convencionais. Outro desafio é a atenuação causada pela mama, podendo levar a resultados falso-positivos. 25 Em meta-análise realizada comparando TE, cintilografia miocárdica de estresse e ecocardiografia de estresse, a sensibilidade e a especificidade de cada método foram 61% e 70%, 78% e 64%, e 86% e 79%, respectivamente, e foram similares às dos homens, exceto para o TE, que foi inferior nas mulheres. 139
O estudo WOMEN comparou a eficácia do TE com ou sem cintilografia miocárdica em mulheres sintomáticas com risco baixo/intermediário para DAC e capacidade para o exercício. Os autores mostraram que, apenas naquelas com risco pré-teste intermediário/alto, houve uma melhora na acurácia diagnóstica quando se combinou o TE com cintilografia miocárdica, sendo a acurácia maior para DAC obstrutiva: a cintilografia miocárdica de estresse apresentou sensibilidade de 78% (95% IC, 72%-83%) e o TE mostrou sensibilidade de 61% (95% IC, 54%-68%). A cintilografia miocárdica de estresse negativa mostrou excelente valor prognóstico em mulheres, com 99% de sobrevida sem eventos, incluindo idosas e diferentes etnias, sendo similar à dos homens. Portanto, a avaliação de probabilidade pré-teste para DAC é importante na decisão de qual método utilizar. 140 , 141
A exposição à radiação pela cintilografia em mulheres parece ser pouco nociva e, apesar do tema ser controverso, deve-se evitá-la nas jovens, sendo preferível a ecocardiografia de estresse.
5.6. Escore de Cálcio e Angiotomografia de Coronárias
Os escores populacionais preditores de RCV apresentam menor acurácia nas mulheres, em especial nas mais jovens. Atualmente, o CAC apresenta dose de radiação semelhante à mamografia (< 1 mSv) e tem igual acurácia em homens e mulheres para estratificação de risco e predição de eventos. Mulheres com CAC maior que zero apresentam risco de eventos maior do que homens. De forma semelhante, a calcificação arterial mamária, visualizada através da mamografia, guarda correlação com a presença de aterosclerose coronária. Se presente, deve indicar avaliação cardiológica.
O CAC tem valor prognóstico em mulheres assintomáticas com risco intermediário. É relatado que um CAC positivo em mulheres assintomáticas de risco intermediário está associado a uma taxa de eventos significativamente maior, incluindo morte, infarto agudo do miocárdio, cirurgia de RVM e intervenção coronária percutânea (3,3% naquelas com qualquer CAC versus 1,0% naquelas com CAC=0, após 37 meses de acompanhamento). 27
A Angio-TC é um teste anatômico não invasivo de DIC que fornece informações quanto à gravidade das obstruções, carga de placa e risco dessas placas se instabilizarem. Considerando as características da DIC em mulheres, a Angio-TC se torna um método capaz de evidenciar o padrão não obstrutivo mais prevalente, informação não avaliada pelos métodos funcionais. De fato, quando comparada a esses últimos, a Angio-TC gerou maior probabilidade de cateterismo com DAC obstrutiva, além de melhor correlação com eventos futuros. No contexto de dor torácica aguda, pelas características atípicas dessa queixa em mulheres no pronto-atendimento, a Angio-TC gerou maior impacto na redução do tempo de permanência hospitalar nas mulheres em relação aos homens. 142 , 143
5.7. Ressonância Magnética Cardíaca
A RMC é um método de alta acurácia na propedêutica de doenças cardiovasculares, sem necessidade de radiação. Isso a torna uma excelente opção em mulheres, especialmente naquelas em idade fértil, grávidas e em tratamento de câncer de mama. Em relação ao rastreamento de cardiotoxicidade, é sabido que cerca de 25% das pacientes com fração de ejeção ventricular < 50% na RNM não apresenta alterações ao ecocardiograma quando em propedêutica para cardiotoxicidade. 144
Na avaliação funcional da DIC, é conhecido o impacto das mamas e da menor massa miocárdica em estudos de imagem em mulheres. Tal limitação não se aplica à RMC, que demonstrou semelhante grau de acurácia em homens e mulheres. Considerando as características do padrão de DIC na população feminina, ou seja, a disparidade entre sintomas e achados anatômicos, a RMC tornou-se excelente opção para avaliação de alterações da perfusão miocárdica pela sua alta resolução espacial e pela sua igual performance, independentemente do sexo. Além disso, a RMC é capaz de evidenciar alterações perfusionais e/ou miocárdicas capazes de estender de forma mais abrangente o diagnóstico diferencial da dor torácica (ex: infartos por tromboembolismo ou dissecção coronariana) e ser particularmente útil na abordagem desse sintoma em mulheres. 142 , 144
5.8. Coronariografia
Há evidências de que o número de coronariografias realizadas em mulheres é menor do que em homens. Porém, quando se faz estratificação de risco para as mulheres, a indicação de coronariografia é semelhante à dos homens. 144 O estudo CURE mostra que a indicação de coronariografia, angioplastia e RVM foi inferior para mulheres (48% x 61%). 145 O status socioeconômico coloca a mulher de baixa renda em maior vulnerabilidade para acesso, o que poderia acarretar maior mortalidade a curto prazo após quadro de SCA. 146
Estudo transversal com dados do Registro VICTIM avaliou pacientes com diagnóstico de IMCSST oriundos de quatro hospitais (um público e três privados) com disponibilidade para realizar angioplastia primária. Foram incluídos 878 pacientes com IMCSST, 33,4% de mulheres. As mulheres apresentaram menores taxas de fibrinólise (2,3% no total, 1,7% nas mulheres e 2,6% nos homens) e de angioplastia primária (44% nas mulheres e 54,5% nos homens), resultando em maior mortalidade hospitalar (16,1% versus 6,7%). 146
Coronárias normais na coronariografia são mais comuns entre mulheres, inclusive na SCA, podendo representar doença microvascular, vasoespasmo ou trombólise espontânea. 28
O risco de complicações vasculares do procedimento pode ser maior entre as mulheres com artérias femorais mais finas, mesmo com compressão manual ou uso de plug com colágeno. As mulheres apresentam ainda maior tendência para desenvolver lesão renal aguda pós-contraste, por terem menor número de glomérulos, além de maior tendência a anemia. 28
As diferenças na abordagem diagnóstica dos métodos complementares usados para DIC entre os sexos, além de suas acurácias, vantagens e desvantagens nas mulheres são descritas no Quadro 5.1 .
Quadro 5.1. Métodos complementares diagnósticos: diferenças entre os sexos na interpretação, acurácia, vantagens e desvantagens quando empregados nas mulheres.
| EXAME COMPLEMENTAR | Diferenças entre sexos na interpretação | Acurácia em mulheres | VANTAGENS | DESVANTAGENS |
|---|---|---|---|---|
| ELETROCARDIOGRAMA |
|
Sem diferenças entre os sexos | Utilizar critério de Cornell para diagnóstico de HVE em mulheres (VR > 20mm) | Interfere na acurácia do diagnóstico de HVE pelo critério de Sokolow |
| TESTE ERGOMÉTRICO | Depressão do ST como falso-positivo |
|
|
Baixa acurácia |
| US CARÓTIDAS | EMI em mulheres é menor | Semelhante |
|
Menos acurado que o CAC |
| ECOCARDIOGRAFIA | Sem diferenças entre os sexos |
|
|
Eco é examinador-dependente |
| CINTILOGRAFIA |
|
Sensibilidade 78% Especificidade 64% |
|
Alguma radiação nas mamas |
| ESCORE DE CÁLCIO CORONARIANO | CAC maior do que zero em mulheres aponta para maior risco do que em homens | Acurácia semelhante para estratificação de risco e predição de eventos | Radiação semelhante à da mamografia (<1mSv) | Acessibilidade ao método |
| ANGIOTOMOGRAFIA | Sem diferença entre os sexos | Acurácia semelhante |
|
Acessibilidade ao método Radiação |
| RESSONÂNCIA CARDÍACA | Sem diferença entre os sexos | Acurácia semelhante |
|
Acessibilidade |
| CORONARIOGRAFIA |
|
Sem diferenças entre os sexos | Pode diagnosticar angina vasoespástica, quando realizado para esse fim |
|
CAC: escore de cálcio coronariano; DAC: doença arterial coronariana; Eco: ecocardiografia; EMI: espessura médio-intimal; HVE: hipertrofia ventricular esquerda; PPT: probabilidade pré-teste; TE: teste ergométrico; US: ultrassom; QT: quimioterápico; ECG: eletrocardiograma ; VR: valor de referência.
O Quadro 5.2 apresenta as recomendações e níveis de evidência dos métodos diagnósticos de DIC nas mulheres.
Quadro 5.2. Recomendações dos métodos diagnósticos de doença isquêmica do coração nas mulheres.
| Recomendações dos métodos diagnósticos de doença isquêmica do coração nas mulheres | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Ref. |
| O ECG na dor torácica mantém os graus de recomendação usuais, especialmente em mulheres de risco baixo e intermediário, atentando para as alterações relacionadas ao sexo |  |
A | 25,133 |
| O teste de esforço está recomendado nas mulheres sintomáticas de risco intermediário para DIC, com ECG basal normal e capazes de atingir o exercício máximo |  |
B | 25 |
| O teste de esforço com imagem está recomendado nas mulheres com alteração do segmento ST-T em repouso e incapazes de se exercitarem adequadamente |  |
B | 25,140 |
| CAC: mulheres de risco baixo/intermediário ou risco inconsistente; incrementa a avaliação de risco. Alto valor preditivo negativo. Exame "ponte" para Angio-TC quando CAC positivo em pacientes de baixo risco |
 a
a |
A | 143 |
| Angio-TC: estratificador de risco em mulheres; tão efetiva quanto teste de esforço |
 a
a |
A | 143 |
| Angio-TC: alta acurácia preditiva para identificação de DAC obstrutiva e quando presente em mulheres de baixo risco |
 a
a |
A | 143 |
| RNM indicada em mulheres na suspeita de DIC não obstrutiva (doença microvascular); vantagem por não ter radiação ionizante |
 b
b |
B | 144 |
| RNM em mulheres com probabilidade pré-teste intermediária e ECG com alteração do segmento ST-T em repouso e incapazes de se exercitarem adequadamente |
 a
a |
B | 144 |
Angio-TC: angiotomografia computadorizada de coronárias; CAC: escore de cálcio coronariano; CR: classe de recomendação; DIC: doença isquêmica do coração; ECG: eletrocardiograma; NE: nível de evidência; RNM: ressonância nuclear magnética; DAC: Doença Arterial Coronariana.
6. Representação de Mulheres nos Estudos Clínicos sobre Fatores de Risco e Doença Cardiovascular
Sexo e gênero associam-se a riscos ambientais e ocupacionais, a comportamentos de risco, a cuidados em saúde e à percepção desses cuidados pelos seres humanos, influenciando a prevalência das doenças e o resultado do seu tratamento de forma diferente em homens e mulheres. 147 , 148 Como a farmacocinética e a farmacodinâmica dos medicamentos diferem entre os sexos, ocorrem diferenças no perfil de eventos adversos, bem como no resultado dos tratamentos entre homens e mulheres. 148 Esse conhecimento determina a necessidade de que os estudos clínicos sobre diagnóstico e tratamento mantenham em suas amostras a representatividade de homens e mulheres observada na população humana e proporcional à prevalência da doença objeto do estudo.
Entretanto, a análise de estudos clínicos realizados nas últimas décadas no campo da DCV e dos seus fatores de risco demonstra que, apesar de alguns avanços, mulheres ainda são sub-representadas nesses estudos. 34 , 67 , 149
Em 121 estudos clínicos financiados pelo National Heart, Lung and Blood Institute (NHLBI) entre 1965 e 1998, excluídos os estudos realizados com apenas um dos sexos, mulheres representaram em média 38% da amostra, não havendo mudanças significativas nesse perfil ao longo do tempo. 67 A análise demonstrou que a representação das mulheres nos estudos de DAC e de HAS foi proporcional à prevalência dessas doenças no sexo feminino; entretanto, nos estudos de IC e de arritmias, a representação das mulheres foi abaixo da prevalência dessas doenças no sexo feminino. 87
A revisão sistemática de 135 estudos clínicos utilizados para apoiar as recomendações da atualização da diretriz de prevenção cardiovascular em mulheres da American Heart Association de 2007 (Evidence-based guidelines for cardiovascular disease prevention in women: 2007 update) demonstrou que a representação de mulheres nos estudos publicados entre 1970 e 2006 aumentou ao longo do tempo (18% em 1970 e 34% em 2006), sendo maior na prevenção primária do que na secundária (43% versus 27%) e nos estudos de HAS, DM e AVC, mas menor naqueles de IC, DAC e dislipidemia. 150 Apesar desse aumento, os autores concluíram que ainda havia sub-representação das mulheres nos estudos clínicos de DCV e de seus fatores de risco e chamaram a atenção para o fato de que em apenas 31% dos estudos houve discussão dos resultados à luz das diferenças entre os sexos. 150
A análise da participação das mulheres e da segurança e eficácia relatadas por sexo em estudos clínicos de DCV que apoiou 36 aprovações de medicamentos de 2005 a 2015 pelo Food and Drug Administration dos EUA demonstrou que mulheres representaram em média 46% da amostra desses estudos. 34 Os autores concluíram que houve representação adequada das mulheres nos estudos clínicos sobre HAS, FA e hipertensão pulmonar e sub-representação nos estudos sobre IC, DAC e SCA. Foram registradas diferenças mínimas entre os sexos nos perfis de eficácia e segurança dos medicamentos avaliados e aprovados. 34
A participação das mulheres em 740 estudos clínicos de DCV registrados no ClinicalTrials.gov (https://clinicaltrials.gov) entre 2010 e 2017 foi, em média, 38,2% do total de 862.652 adultos. As mulheres eram mais jovens (≤ 55 anos) e tinham participação em estudos de intervenção no estilo de vida e sobre HAS, FA e hipertensão pulmonar, apesar de esses estudos serem realizados com menor duração. Entretanto, em estudos sobre procedimentos de alta complexidade, DAC, SCA e IC, as mulheres foram menos representadas. 151
A análise desse cenário evidencia a existência de inúmeras barreiras a serem transpostas para que se obtenha equidade no cenário da representação dos sujeitos nos estudos clínicos, de forma a contemplar adequadamente as mulheres em geral, bem como as mulheres de populações minoritárias (étnicas e raciais). 152 , 153 Essas barreiras parecem relacionadas às pacientes, aos médicos assistentes, à equipe de pesquisa, ao desenho do estudo e à sociedade 152 e estão apresentadas na Figura 6.1 .
Figura 6.1. Barreiras que contribuem para a baixa representação de mulheres em estudos clínicos sobre doenças cardiovasculares e seus fatores de risco. 152,153 .
Recomenda-se que: A) os jornais científicos solicitem dos autores de estudos clínicos cardiovasculares análise de diferenças sexo/gênero-específicas; B) ocorra integração da equidade em saúde no desenho dos estudos clínicos, utilizando uma estrutura como PROGRESS Plus ( P lace of residence; R ace; O ccupation; G ender; R eligion; E ducation; S ocioeconomic status; S ocial capital; Plus=others) ; C) mais mulheres passem a constituir os grupos de investigadores dos estudos clínicos; D) seja promovida a educação médica à luz das particularidades de sexo e gênero; E) ocorra facilitação do acesso da população aos centros que realizam pesquisa clínica. 152 , 153
7. Medidas de Prevenção Primária nas Mulheres
O cuidado da mulher na APS se faz através das Redes de Atenção à Saúde, seguindo as diretrizes da Política Nacional de Atenção Integral à Saúde da Mulher do Ministério da Saúde. 154 , 155 Através das Unidades Básicas de Saúde, são implementadas ações de saúde pública para a redução da morbimortalidade da mulher ao longo de seu ciclo de vida, extensivas à família e à comunidade em que está inserida. 154 , 155
O planejamento reprodutivo, conjunto de ações de regulação da fecundidade, e as práticas anticoncepcionais que são predominantemente assumidas pelas mulheres, incluindo lésbicas e bissexuais, cujo desejo ou direito à maternidade precisa ser garantido, devem ser acolhidos pelas equipes de APS, que precisam iniciar as medidas necessárias para sua implementação. 154 , 155
No pré-natal, as Equipes de Saúde da Família devem estratificar o risco materno-fetal, considerando a história reprodutiva anterior, as características individuais e as condições sociodemográficas desfavoráveis. A captação de mulheres em idade fértil (10-49 anos) é essencial para estratificar a gravidez com risco de complicações como: extremos de idade (menor que 15 anos e maior que 35 anos), baixo peso e sobrepeso ou obesidade, situação familiar insegura, não aceitação da gravidez (principalmente em adolescentes), baixa escolaridade, portadoras de cardiopatias, hipertensas crônicas e/ou história prévia de doença hipertensiva da gravidez e diabetes mellitus gestacional. No puerpério, deve-se dar especial atenção às condições psíquicas e sociais da mulher, proteção e apoio ao aleitamento materno, com amamentação exclusiva nos primeiros seis meses de vida da criança. 154 , 155
A transição da menopausa está associada com risco aumentado de DCV, atribuída principalmente a dislipidemia aterogênica, obesidade central e resistência à insulina, além de aumento do risco de hipertensão arterial. 156 A THM deve ser individualizada, considerando os riscos pessoais e familiares para neoplasia ginecológica e a estratificação do risco cardiovascular. A THM deve ser acompanhada sistematicamente na APS. A reposição estrogênica pode reduzir os níveis séricos do colesterol total e LDL-c pelo aumento da síntese de receptores de LDL-c. Benefícios da THM foram observados quando introduzida antes dos 60 anos e em mulheres que cessaram a menstruação há menos de 10 anos (preferencialmente nos primeiros 5 anos), com malefícios fora da janela de oportunidade, aumentando o risco cardiovascular. 49
Em 2019, por meio do Programa Previne Brasil, os indicadores de saúde da mulher pactuados foram: gestantes cadastradas pelas APS, média de atendimentos de pré-natal, pré-natal iniciado no 1º trimestre, gestantes com vacina em dia, visitas domiciliares para gestantes, gravidez na adolescência, proporção de parto normal, óbitos maternos, exames citopatológicos do colo do útero, rastreamento com mamografia em mulheres de 50-69 anos, entre outros. Observa-se que nenhum indicador de saúde cardiovascular foi pactuado naquele programa. 157 Para além disso, a OCDE divulgou recentemente um relatório sobre a APS no Brasil, onde não há menção a DCV em mulheres. Para essas, a OCDE apenas faz sugestões para abordagem das neoplasias de mama e ovário; no entanto, em termos porcentuais, as DCV causam duas vezes mais mortes do que todas as neoplasias no Brasil. 158
Faz-se necessária uma mudança de paradigma nas políticas públicas voltadas para a saúde integral das mulheres, especialmente quando se considera que as DCV são a principal causa de morte das mulheres na maior parte de seu ciclo de vida ( Figura 7.1 ).
Figura 7.1. Ações estratégicas na Atenção Primária para a saúde cardiovascular das mulheres. FRCV: fatores de risco cardiovascular.
Terapias não farmacológicas que incorporam modificação do estilo de vida (exercícios, perda de peso, cessação do tabagismo e dieta saudável) devem ser recomendadas como estratégia de primeira linha na APS. A eficácia dessas medidas está diretamente associada à melhor compreensão, sensibilização e motivação construídas durante o acompanhamento pela Equipe de Saúde da Família. A abordagem sobre o comportamento alimentar saudável, a prática de atividade física regular e a saúde mental deve ser individualizada. 26 Exemplos de ferramentas validadas para avaliação das pacientes, adicionadas à sua história clínica e ao exame físico, são o Guia Alimentar para a População Brasileira, as Diretrizes da Organização Mundial da Saúde para Atividade Física e Comportamento Sedentário, as Escalas de Estresse e Depressão e os Questionários de Espiritualidade. 26
De todas as intervenções possíveis na APS, a mais custo-efetiva é a cessação do tabagismo. Os efeitos nocivos do cigarro, comum e eletrônico, são maiores nas mulheres, especificamente pela perda do efeito protetor do estrogênio no endotélio dos vasos. 159
No Brasil e no mundo, a violência contra as mulheres constitui um sério problema de saúde pública, por ser uma das principais causas de morbidade e mortalidade femininas. Na APS, devem ser desenvolvidas ações que possam garantir os direitos sexuais na perspectiva da autonomia das mulheres sobre seu corpo. 160
Diante dos desafios para o controle das DCV no país e reconhecendo a APS como importante estratégia para as ações de promoção da saúde, de prevenção dos fatores de risco, de diagnóstico precoce e de cuidado às pessoas com DCV, sugere-se uma revisão crítica para aprimoramento das ações de saúde voltadas para as mulheres nas Equipes de Saúde da Família e na APS ( Figura 7.1 ). 160
8. Burnout, Qualidade de Vida e Espiritualidade nas Mulheres
8.1. Burnout
Burnout é uma síndrome psicológica resultante do estresse crônico no trabalho, caracterizada por exaustão emocional, sentimentos de cinismo/despersonalização e falta de eficácia profissional. 161 As dimensões de burnout foram significativamente associadas a um risco aumentado para doenças, independentemente de fatores sociodemográficos e sintomas depressivos. Em um estudo com 5.671 participantes [predominantemente médicos, idade média de 44,1 anos (variação, 18 anos a 70 anos), 62,4% mulheres], um aplicativo digital de saúde móvel foi usado para uma pesquisa online de burnout profissional medido com o Maslach Burnout Inventory General Survey . Por meio de análise de rede e regressão logística, o estudo mostrou a associação de alta exaustão emocional com hipertensão arterial e outras doenças crônicas após ajuste para idade, sexo, escolaridade e sintomas depressivos. 162
As condições de trabalho têm impacto conhecido na saúde dos trabalhadores e as mulheres, por estarem mais inseridas no mercado de trabalho e sobrecarregadas com a atividade laboral dupla, apresentam altas taxas de burnout . Trabalho realizado com médicas brasileiras, durante a pandemia pela COVID-19, demonstrou que 61,6% apresentaram sinais de burnout , com exaustão emocional, sentimentos negativos frequentes e insatisfação com a sua capacidade para o trabalho ( Figura 8.1 ). 162
Figura 8.1. Estudo realizado com médicas brasileiras durante a pandemia pela COVID-19. Achados ressaltaram a maior susceptibilidade das mulheres aos fatores psicossociais, com significativo impacto na qualidade de vida, que pode gerar burnout, minimizado pela espiritualidade, especialmente em tempos de pandemia de COVID-19. 162 .
Importante mencionar que as mulheres são mais expostas ao estresse e adversidades psicossociais do que os homens, além de serem mais vulneráveis aos efeitos dessas exposições. Depressão, fatores socioeconômicos desfavoráveis e transtorno de estresse pós-traumático são mais prevalentes em mulheres do que em homens e tendem a mostrar associações mais robustas com risco cardiometabólico nas mulheres. 67
8.2. Qualidade de Vida
Segundo a Organização Mundial da Saúde, a QV é a “percepção de um indivíduo de sua posição na vida no contexto da cultura e dos sistemas de valores em que vive e em relação aos seus objetivos, expectativas, padrões e preocupações”. A QV está diretamente relacionada com a maior incidência de doenças crônicas, em particular as DCV. Os indicadores-padrão da QV incluem emprego, riqueza, meio ambiente, saúde física e mental, educação, recreação e lazer, socialização, crenças religiosas, segurança, proteção e liberdade. 163
Estudo que avaliou a QV em médicas brasileiras reportou que elas consideraram ter boa QV (71,7%) e estar satisfeitas com sua saúde (55%), porém 64,8% não aproveitaram verdadeiramente a vida. Consideraram ainda satisfatórios os seguintes aspectos de suas vidas: sono, 62,9%; capacidade de realizar tarefas diárias, 54,7%; capacidade para o trabalho, 64,4%; relações pessoais, 57,7%; apoio de amigos, 61%; condições do lar, 84%; e acesso à saúde, 81,4%. Apenas 36,6% consideraram a sua vida sexual satisfatória e cerca de 94% tiveram, pelo menos ocasionalmente, sentimentos negativos ( Figura 8.1 ). 162
Estudo realizado com 1.387 mulheres de Uberaba, MG, avaliou a QV por meio do WHOQOL-Brief, segundo os quatro domínios. O estudo identificou que as mulheres com DCV tinham idade maior que 50 anos, baixa escolaridade e apresentavam valores mais baixos, estatisticamente significativos, para todos os quatro domínios, quando comparadas com mulheres sem doença ou com doença respiratória crônica. O domínio que obteve menor pontuação para todos os grupos foi o meio ambiente, que se relaciona com a condição socioeconômica por conter questões ligadas aos recursos financeiros, oportunidades de lazer, segurança, entre outros. Esses achados ressaltam a maior susceptibilidade das mulheres com DCV aos fatores psicossociais, com significativo impacto na QV. 164
8.3 Espiritualidade
“Espiritualidade é um conjunto de valores morais, mentais e emocionais que norteiam pensamentos, comportamentos e atitudes nas circunstâncias da vida de relacionamento intra- e interpessoal, com aspecto de ser motivado pela vontade, passível de observação e de mensuração”. Há de se diferenciar de religiosidade, já que “religião é um sistema organizado de crenças, práticas e símbolos destinados a facilitar a proximidade com o transcendente ou o Divino e a fomentar a compreensão do relacionamento e das responsabilidades de uma pessoa com os outros que vivem em comunidade”. 26
Além dos aspectos comportamentais, está demonstrada a relação benéfica entre espiritualidade, religiosidade, variáveis fisiológicas e fisiopatológicas de muitas entidades clínicas, incluindo-se as mulheres com DCV. 165 Anamnese espiritual vem sendo introduzida cada vez mais nos consultórios e hospitais, fazendo parte da história clínica, especialmente nas doenças graves, crônicas, progressivas, debilitantes e terminais. Existem ferramentas validadas para avaliação, baseadas em escalas de saúde (FICA, FAITH, SPIRIT e HOPE). 26 , 163 - 173
Estudo com médicas brasileiras, utilizando um formulário com questões baseadas no instrumento de teste de campo de Qualidade de Vida da Organização Mundial da Saúde – módulo Espiritualidade, Religiosidade e Crenças Pessoais, relatou que as respondentes acreditavam que a espiritualidade lhes trazia conforto e segurança (73,2%) e força espiritual em tempos difíceis (70,6%), com boa conexão de corpo, mente e espírito (67,8%), embora apenas 53,4% relatassem paz interior e 50,7% relatassem serem otimistas. O estudo reportou ainda que 72,7% das participantes encontravam força na fé e 44,3% encontravam apoio em comunidades religiosas ou espirituais ( Figura 8.1 ). 162
Em conclusão, a saúde necessita ser entendida no contexto físico, social, psicoemocional e espiritual, respeitando-se a individualidade e a singularidade do sexo feminino. 44
O Quadro 8.1 demonstra as recomendações para o manejo da espiritualidade e da saúde das mulheres.
Quadro 8.1. Recomendações para o manejo da espiritualidade e saúde das mulheres.
| Recomendações para práticas em espiritualidade e saúde da mulher | |||
|---|---|---|---|
|
| |||
| Recomendação | CR | NE | Ref |
| Rastreamento breve de espiritualidade e religiosidade |  |
B | 26,163-173 |
| Anamnese espiritual de pacientes com doenças crônicas ou de prognóstico reservado |  |
B | 26,163-173 |
| Respeitar e apoiar religiões, crenças e rituais pessoais do paciente que não sejam prejudiciais ao tratamento |  |
C | 26,163-173 |
| Suporte por profissional capacitado aos pacientes em sofrimento ou com demandas espirituais |  |
C | 26,163-173 |
| Religiosidade organizacional associa-se a redução de mortalidade |  |
B | 26,163-173 |
| Anamnese espiritual de pacientes estáveis ou ambulatoriais |
 Ia
Ia |
B | 26,163-173 |
| Questionários DUREL, FICA, HOPE ou FAITH para avaliar espiritualidade |
 a
a |
B | 26,163-173 |
| Meditação, técnicas de relaxamento e combate ao estresse |
 a
a |
B | 26,163-173 |
| Técnicas de fortalecimento espiritual como perdão, gratidão e resiliência |
 b
b |
C | 26,163-173 |
CR: classe de recomendação; NE: nível de evidência.
9. Implicações Cardiovasculares da COVID-19 na Gestação
As principais complicações descritas nas pacientes com COVID-19 são: injúria miocárdica, insuficiência cardíaca, tromboembolismo arterial e venoso, síndrome coronariana aguda, miocardite, síndrome de Takotsubo e arritmias cardíacas. 191 Essas complicações são mais frequentes nas idosas, com fatores de risco para doenças cardiovasculares e com comorbidades. 191 Grande preocupação ocorre com as grávidas ou puérperas, que também são mais susceptíveis às formas graves da COVID-19, com parto prematuro ou cesariano de emergência, elevando o risco de morte neonatal e materna ( Figura 9.1 ). 192
Figura 9.1. Medidas de prevenção para a gestante com COVID-19. NT-proBNP: Fragmento N-terminal do peptídeo natriurético tipo B.
Durante a gravidez, a resposta imune predomina através das células T-helper 2 (Th2), que protegem o feto, mas tornam a mãe mais vulnerável a infecções virais, que são mais eficazmente combatidas pelas células Th1. 193 A transmissão vertical do SARS-CoV-2 pode ocorrer por via transplacentária e durante o parto e a amamentação. A capacidade de transmissão do SARS-CoV-2 pelo sangue ainda é incerta. 162 As alterações fisiológicas da gravidez cursam com aumento do volume plasmático, do volume sistólico e do débito cardíaco na primeira metade da gravidez e um aumento gradual da frequência cardíaca, além de diminuição das resistências vasculares sistêmica e pulmonar. Além disso, a gravidez é um estado de hipercoagulabilidade associado com risco aumentado de tromboembolismo venoso e pulmonar. 194
O quadro clínico da COVID-19 apresenta algumas particularidades nas grávidas, como persistência de sintomas por tempo prolongado e menor frequência de febre e mialgia, em comparação às não grávidas. Os principais fatores de risco para infecção grave são: aumento da idade materna, índice de massa corporal elevado e comorbidades preexistentes, como hipertensão, pré-eclâmpsia e diabetes. 194 A gravidez foi associada a infecção grave em 10%, admissão em unidade de terapia intensiva em 4%, ventilação mecânica em 3% e utilização de membrana extracorpórea em 0,2%. 194 , 195
As complicações perinatais também foram mais prevalentes. Quando comparadas a grávidas sem infecção, as com COVID-19 tiveram maior risco de parto prematuro e natimorto. No geral, 33% dos recém-nascidos de mulheres com COVID-19 foram admitidos em unidade de terapia intensiva neonatal. 192 , 194 Mesmo após ajuste para raça, comorbidades e idade, as gestantes foram mais propensas a evoluírem para óbito em comparação às mulheres não grávidas. 196
As complicações cardiovasculares graves na COVID-19 são a lesão miocárdica aguda, miocardite, arritmia, insuficiência cardíaca fulminante com choque cardiogênico e dissecções espontâneas das artérias coronárias e vertebrais, que apresentam mortalidade aumentada. 192
Os potenciais contribuintes para lesão cardíaca aguda no cenário de COVID-19 incluem: 191 alterações agudas na demanda e oferta do miocárdio devido a taquicardia, hipotensão e hipoxemia, resultando em infarto do miocárdio tipo 2; 192 síndrome coronariana aguda por aterotrombose aguda em meio trombótico e inflamatório induzido por vírus; 193 disfunção microvascular devido a microtrombos difusos ou lesão vascular; 194 cardiomiopatia relacionada ao estresse (síndrome de Takotsubo); 195 lesão miocárdica não isquêmica devido a tempestade de citocinas hiperinflamatória; 196 ou toxicidade viral direta de cardiomiócitos e miocardite. O tratamento medicamentoso da insuficiência cardíaca na gravidez tem particularidades que devem ser seguidas para evitar teratogenicidade. 193
Nos casos de síndrome coronariana aguda com supra de ST, a coronariografia deve ser preferencialmente realizada, seguida de tratamento percutâneo. Em 15 pacientes grávidas com COVID-19 e injúria miocárdica, 13,3% apresentaram fibrilação atrial, 2 apresentaram taquicardia supraventricular e 2 evoluíram para torsades de pointes. 197 Recomenda-se cautela com o uso de medicações que possam prolongar o intervalo QT.
A COVID-19 pode tanto predispor à ocorrência de pré-eclâmpsia quanto agravar sua evolução. O vírus gera no organismo um estado fisiopatológico semelhante ao da pré-eclâmpsia, caracterizado por hiperinflamação sistêmica, lesão endotelial direta, trombogênese e desregulação imunológica, e afeta o sistema renina-angiotensina-aldosterona, que eleva a incidência de pré-eclâmpsia nas pacientes infectadas. 198
A decisão sobre interrupção da gravidez deve basear-se nas diretrizes habituais, que levam em consideração a idade gestacional, as condições hemodinâmicas, o sofrimento fetal e o risco materno. A COVID-19 não complicada não deve ser indicação de interrupção de gravidez. O tipo de parto também deve seguir as recomendações obstétricas. 199
10. Perspectivas Futuras para a Melhoria do Cuidado Cardiovascular das Mulheres
Atendimento por uma equipe multidisciplinar é sempre desejável para ações preventivas e de tratamento no acompanhamento da mulher com DCV. Aumentar a conscientização passa pela criação de programas integrativos, envolvendo líderes e agentes comunitários, com novos centros especializados na saúde cardiovascular das mulheres. Importante informar especificamente sobre o autocuidado para a prevenção das DCV, o uso apropriado de contraceptivos orais, a realização do pré-natal, o acompanhamento a longo prazo dos FRCV e os aspectos psicossociais e socioeconômicos que envolvem as DCV no sexo feminino. 200
A prevenção primária na mulher deve se concentrar no tratamento eficaz dos fatores de risco tradicionais, como HAS, riscos dietéticos, dislipidemia, diabetes, obesidade e inatividade física. A ausência de escores de risco específicos para as mulheres sinaliza para a estratificação de risco de longo prazo, considerando o curso de vida e os fatores específicos para o sexo feminino, como a presença de depressão, e os fatores psicossociais. 200 Devemos ressaltar que a frequência de ICFEp nas mulheres é maior do que nos homens; além disso, as mulheres apresentam mais ICFEp do que ICFEr, devendo o tratamento ser instituído com o diagnóstico clínico de IC, independentemente da fração de ejeção, devido à maior relevância do déficit cognitivo associado a IC no sexo feminino. 201
A HAS é o maior fator de risco atribuível para o desenvolvimento de desfechos cardiovasculares em ambos os sexos. O controle da PA é fundamental para a redução da incidência de ICFEp e de ICFEr. 202 , 203 Entretanto, as mulheres apresentam menores taxas de controle que os homens, principalmente em faixas etárias mais avançadas. 204 Estratégias que contemplem a medida da PA fora do consultório, tais como a auto-aferição da PA, a monitorização residencial e ambulatorial da
PA com o uso de equipamentos semiautomáticos, são desejáveis. Além disso, o monitoramento à distância por meio de plataformas digitais e aplicativos, com a monitorização contínua da PA sem cuffs e em sincronia com smartphones, representa o emprego da tecnologia e wearables de fácil acesso em favor dos resultados clínicos e provavelmente auxiliarão no melhor controle da PA. 205 , 206
Devido às evoluções médica, cirúrgica e tecnológica nas últimas décadas, mais de 90% dos indivíduos com CC que nascem atualmente sobrevivem até a idade adulta. A atenção especial às mulheres com CC requer estratégias de planejamento para atender às necessidades dessa população. 11 Recomenda-se, portanto, a criação de centros especializados em CC com equipes multidisciplinares que incluam médicos, enfermeiros, psicólogos e assistentes sociais para o aconselhamento à contracepção ou para o planejamento de uma gravidez. Os riscos para a paciente adulta com CC, tratada ou não na infância, especialmente no que diz respeito à anticoncepção e gravidez, devem sempre ser considerados na medida em que 3% a 10% dos filhos desse grupo de mães podem apresentar lesões cardíacas congênitas. 207 Nas mulheres cardiopatas em idade fértil, a abordagem tem que ser realizada por uma equipe multidisciplinar, um “time de cardio-obstetrícia”, para aconselhamento pré-concepcional, definir planejamento da gravidez, parto e puerpério, incluindo atendimento especializado cardiológico, e planejamento familiar após o parto. 208
A prevenção e o tratamento de DCV em mulheres necessitam de sistemas de saúde robustos apoiados por profissionais com conhecimento das especificidades das DCV em mulheres, além de esforços coordenados com parcerias produtivas entre a sociedade política, médicos, pesquisadores e a comunidade. 70
A Carta das Mulheres, publicada em 2019, sugere a criação de grupo permanente para a promoção e implementação de políticas voltadas para a saúde cardiovascular das mulheres. Esse grupo deverá exercer um papel de liderança nas políticas brasileiras para a saúde, fornecendo aos gestores uma visão geral da relevância das DCV no sexo feminino, para que se possam traçar ações estratégicas para reduzir a prevalência de fatores de risco, melhorar o diagnóstico e a abordagem terapêutica, diminuindo assim a mortalidade e a morbidade das DCV ( Figura 10.1 ). 4
Figura 10.1. Perspectivas futuras para a abordagem das doenças cardiovasculares nas mulheres de acordo com a Carta das Mulheres. 4 CV: cardiovascular; DCNT: doenças crônicas não transmissíveis; DCV: doença cardiovascular.
Nota: Estes posicionamentos se prestam a informar e não a substituir o julgamento clínico do médico que, em última análise, deve determinar o tratamento apropriado para seus pacientes.
Errata: Edição de Novembro de 2022, vol. 119(5), págs. 815-882
No “Posicionamento sobre a Saúde Cardiovascular nas Mulheres – 2022”, com número de DOI: https://doi.org/10.36660/abc.20220734, publicado no periódico Arquivos Brasileiros de Cardiologia, Arq Bras Cardiol. 2022; 119(5):815-882, na página 818, realizar a seguinte correção:
Corrigir a declaração de conflito de interesse da autora Maria Cristina de Oliveira Izar:
“Declaração financeira
A - Pagamento de qualquer espécie e desde que economicamente apreciáveis, feitos a (i) você, (ii) ao seu cônjuge/ companheiro ou a qualquer outro membro que resida com você, (iii) a qualquer pessoa jurídica em que qualquer destes seja controlador, sócio, acionista ou participante, de forma direta ou indireta, recebimento por palestras, aulas, atuação como proctor de treinamentos, remunerações, honorários pagos por participações em conselhos consultivos, de investigadores, ou outros comitês, etc. Provenientes da indústria farmacêutica, de órteses, próteses, equipamentos e implantes, brasileiras ou estrangeiras:
- Bayer/Xarelto; Daiichi Sankyo/Lixiana; Libbs/Propafenona e Amiodarona; Pfizer/Eliquis.”
Para:
“Declaração financeira
A - Pagamento de qualquer espécie e desde que economicamente apreciáveis, feitos a (i) você, (ii) ao seu cônjuge/ companheiro ou a qualquer outro membro que resida com você, (iii) a qualquer pessoa jurídica em que qualquer destes seja controlador, sócio, acionista ou participante, de forma direta ou indireta, recebimento por palestras, aulas, atuação como proctor de treinamentos, remunerações, honorários pagos por participações em conselhos consultivos, de investigadores, ou outros comitês, etc. Provenientes da indústria farmacêutica, de órteses, próteses, equipamentos e implantes, brasileiras ou estrangeiras:
- Amgen: Repatha; Amryt Pharma: Lojuxta; AstraZeneca: Dapagliflozina; Aché: Trezor, Trezete; Biolab: Livalo; Abbott: Lipidil; EMS: Rosuvastatina; Eurofarma: Rosuvastatina; Sanofi: Praluent, Zympass, Zympass Eze, Efluelda; Libbs: Plenance, Plenance Eze; Novo Nordisk: Ozempic, Victoza; Servier: Acertamlo, Alertalix; PTCBio: Waylivra.
B - Financiamento de pesquisas sob sua responsabilidade direta/pessoal (direcionado ao departamento ou instituição) provenientes da indústria farmacêutica, de órteses, próteses, equipamentos e implantes, brasileiras ou estrangeiras.
- PTCBio: Waylivra; Amgen: Repatha; Novartis: Inclisiran, Pelacarsen; NovoNordisk: Ziltivekimab.
Outros relacionamentos
Financiamento de atividades de educação médica continuada, incluindo viagens, hospedagens e inscrições para congressos e cursos, provenientes da indústria farmacêutica, de órteses, próteses, equipamentos e implantes, brasileiras ou estrangeiras:
- Novo Nordisk: Diabetes.”
Referências
- 1.Global Burden of Disease Study 2019 (GBD 2019) Results . Global Health Data Exchange website . Seattle, WA: Institute for Health Metrics and Evaluation (IHME); 2019. [cited 2022 Jan 6]. http:// ghdx.hea Internet. [Google Scholar]
- 2.Brant LCC, Nascimento BR, Veloso GA, Gomes CS, Polanczyk C, Oliveira GMM, et al. Burden of Cardiovascular Diseases Attributable to Risk Factors in Brazil: Data from the “Global Burden of Disease 2019” Study. Rev Soc Bras Med Trop . 2022;55(suppl 1):e0263. doi: 10.1590/0037-8682-0263-2021. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 3.Kassebaum N, Kyu HH, Zoeckler L, Olsen HE, Thomas K, Pinho C, et al. Child and Adolescent Health From 1990 to 2015: Findings From the Global Burden of Diseases, Injuries, and Risk Factors 2015 Study. JAMA Pediatr . 2017 Jun 1;171(6):573–592. doi: 10.1001/jamapediatrics.2017.0250. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4.Oliveira GMM, Negri FEFO, Clausell NO, Moreira MDCV, Souza OF, Macedo AVS, et al. Brazilian Society of Cardiology - The Women’s Letter. Arq Bras Cardiol . 2019;112(6):713–714. doi: 10.5935/abc.20190111. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5.Oliveira GMM, Brant LCC, Polanczyk CA, Malta DC, Biolo A, Nascimento BR, et al. Cardiovascular Statistics - Brazil 2021. Arq Bras Cardiol . 2022;118(1):115–373. doi: 10.36660/abc.20211012.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.Salim TR, Andrade TM, Klein CH, Oliveira GMM. Inequalities in Mortality Rates from Malformations of Circulatory System Between Brazilian Macroregions in Individuals Younger Than 20 Years. Arq Bras Cardiol . 2020;115(6):1164–1173. doi: 10.36660/abc.20190351.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 7.Oliveira GMM, Wenger NK. Special Considerations in the Prevention of Cardiovascular Disease in Women. Arq Bras Cardiol . 2022;118(2):374–377. doi: 10.36660/abc.20220028.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 8.Agarwala A, Michos ED, Samad Z, Ballantyne CM, Virani SS. The Use of Sex-Specific Factors in the Assessment of Women’s Cardiovascular Risk. Circulation . 2020;141(7):592–599. doi: 10.1161/CIRCULATIONAHA.119.043429. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 9.Marcondes-Braga FG, Moura LAZ, Issa VS, Vieira JL, Rohde LE, Simões MV, et al. Emerging Topics Update of the Brazilian Heart Failure Guideline - 2021. Arq Bras Cardiol . 2021;116(6):1174–1212. doi: 10.36660/abc.20210367.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 10.Eisenberg E, Di Palo KE, Piña IL. Sex differences in heart failure. Clin Cardiol . 2018;41:211–216. doi: 10.1002/clc.22917. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 11.Avila WS, Alexandre ERG, Castro ML, Lucena AJG, Marques-Santos C, Freire CMV, et al. Brazilian Cardiology Society Statement for Management of Pregnancy and Family Planning in Women with Heart Disease - 2020. Arq Bras Cardiol . 2020;114(5):849–942. doi: 10.36660/abc.20200406.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 12.Davis MB, Arendt K, Bello NA, Brown H, Briller J, Epps K, et al. Team-Based Care of Women With Cardiovascular Disease From Pre-Conception Through Pregnancy and Postpartum: JACC Focus Seminar 1/5. J Am Coll Cardiol . 2021;77(14):1763–1777. doi: 10.1016/j.jacc.2021.02.033. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 13.Russo AM, Daugherty SL, Masoudi FA, Wang Y, Curtis J, Lampert R. Gender and Outcomes After Primary Prevention Implantable Cardioverter-defibrillator Implantation: Findings from the National Cardiovascular Data Registry (NCDR) Am Heart J . 2015;170(2):330–338. doi: 10.1016/j.ahj.2015.02.025. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 14.Piccini JP, Simon DN, Steinberg BA, Thomas L, Allen LA, Fonarow GC, et al. Differences in Clinical and Functional Outcomes of Atrial Fibrillation in Women and Men: Two-Year Results From the ORBIT-AF Registry. JAMA Cardiol . 2016;1(3):282–291. doi: 10.1001/jamacardio.2016.0529. [DOI] [PubMed] [Google Scholar]
- 15.Volgman AS, Benjamin EJ, Curtis AB, Fang MC, Lindley KJ, Naccarelli GV, et al. Women and Atrial Fibrillation. J Cardiovasc Electrophysiol . 2021;32(10):2793–2807. doi: 10.1111/jce.14838. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 16.Greendale GA, Karlamangla AS, Maki PM. The Menopause Transition and Cognition. JAMA . 2020;323(15):1495–1496. doi: 10.1001/jama.2020.1757. [DOI] [PubMed] [Google Scholar]
- 17.Simard L, Côté N, Dagenais F, Mathieu P, Couture C, Trahan S, et al. Sex-Related Discordance Between Aortic Valve Calcification and Hemodynamic Severity of Aortic Stenosis: Is Valvular Fibrosis the Explanation? Circ Res . 2017;120(4):681–691. doi: 10.1161/CIRCRESAHA.116.309306. [DOI] [PubMed] [Google Scholar]
- 18.Onorati F, D’Errigo P, Barbanti M, Rosato S, Covello RD, Maraschini A, et al. Different Impact of Sex on Baseline Characteristics and Major Periprocedural Outcomes of Transcatheter and Surgical Aortic Valve Interventions: Results of the Multicenter Italian OBSERVANT Registry. J Thorac Cardiovasc Surg . 2014;147(5):1529–1539. doi: 10.1016/j.jtcvs.2013.05.039. [DOI] [PubMed] [Google Scholar]
- 19.Brasil. Ministério da Saúde . Cuidados Obstétricos em Diabetes Mellitus Gestacional no Brasil . Brasília: Ministério da Saúde; 2021. [Google Scholar]
- 20.Lo CCW, Lo ACQ, Leow SH, Fisher G, Corker B, Batho O, et al. Future Cardiovascular Disease Risk for Women With Gestational Hypertension: A Systematic Review and Meta-Analysis. J Am Heart Assoc . 2020;9(13):e013991. doi: 10.1161/JAHA.119.013991. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 21.Castro DMF, Katz R. Espaço Livre de Orientação em Saúde e Sexualidade, ELOSS e programa de orientação em sexualidade e prevenção de DST/ AIDS. Adolesc. Saúde . 2015;12(supl 1):23–31. [Google Scholar]
- 22.Vale FBC, Mendes GDV. Ginecologia e Obstetrícia na Infância e Adolescência . Rio de Janeiro: Medbook; 2018. Peculiaridades da Gravidez e Pré Natal na Adolescência. [Google Scholar]
- 23.Malhotra A, Dhutia H, Gati S, Yeo TJ, Dores H, Bastiaenen R, et al. Anterior T-Wave Inversion in Young White Athletes and Nonathletes: Prevalence and Significance. J Am Coll Cardiol . 2017;69(1):1–9. doi: 10.1016/j.jacc.2016.10.044. [DOI] [PubMed] [Google Scholar]
- 24.Bun SS, Taghji P, Errahmouni A, Laţcu DG, Al Amoura A, Enache B, et al. Electrocardiographic Modifications Induced by Breast Implants. Clin Cardiol . 2019;42(5):542–545. doi: 10.1002/clc.23174. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 25.Mieres JH, Gulati M, Merz NB, Berman DS, Gerber TC, Hayes SN, et al. Role of Noninvasive Testing in the Clinical Evaluation of Women with Suspected Ischemic Heart Disease: a Consensus Statement from the American Heart Association. Circulation . 2014;130(4):350–379. doi: 10.1161/CIR.0000000000000061. [DOI] [PubMed] [Google Scholar]
- 26.Précoma DB, Oliveira GMM, Simão AF, Dutra OP, Coelho OR, Izar MCO, et al. Updated Cardiovascular Prevention Guideline of the Brazilian Society of Cardiology - 2019. Arq Bras Cardiol . 2019;113(4):787–891. doi: 10.5935/abc.20190204. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 27.Kondos GT, Hoff JA, Sevrukov A, Daviglus ML, Garside DB, Devries SS, et al. Electron-beam Tomography Coronary Artery Calcium and Cardiac Events: A 37-month Follow-up of 5635 Initially Asymptomatic Low- to Intermediate-risk Adults. Circulation . 2003;107(20):2571–2576. doi: 10.1161/01.CIR.0000068341.61180.55. [DOI] [PubMed] [Google Scholar]
- 28.Anand SS, Xie CC, Mehta S, Franzosi MG, Joyner C, Chrolavicius S, et al. Differences in the Management and Prognosis of Women and Men who Suffer from Acute Coronary Syndromes. J Am Coll Cardiol . 2005 Nov 15;46(10):1845–1851. doi: 10.1016/j.jacc.2005.05.091. [DOI] [PubMed] [Google Scholar]
- 29.Salvagioni DAJ, Melanda FN, Mesas AE, González AD, Gabani FL, Andrade SM. Physical, Psychological and Occupational Consequences of Job burnout: A Systematic Review of Prospective Studies. PLoS One . 2017;12(10):e0185781. doi: 10.1371/journal.pone.0185781. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 30.Hudak ML. Consequences of the SARS-CoV-2 Pandemic in the Perinatal Period. Curr Opin Pediatr . 2021 Apr 1;33(2):181–187. doi: 10.1097/MOP.0000000000001004. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 31.Di Mascio D, Khalil A, Saccone G, Rizzo G, Buca D, Liberati M, et al. Outcome of Coronavirus Spectrum Infections (SARS, MERS, COVID-19) During Pregnancy: A Systematic Review and Meta-analysis. Am J Obstet Gynecol MFM . 2020;2(2):100107. doi: 10.1016/j.ajogmf.2020.100107. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 32.D’Souza R, Malhamé I, Teshler L, Acharya G, Hunt BJ, McLintock C. A Critical Review of the Pathophysiology of Thrombotic Complications and Clinical Practice Recommendations for Thromboprophylaxis in Pregnant Patients with COVID-19. Acta Obstet Gynecol Scand . 2020;99(9):1110–1120. doi: 10.1111/aogs.13962. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 33.Arora S, Stouffer GA, Kucharska-Newton AM, Qamar A, Vaduganathan M, Pandey A, et al. Twenty Year Trends and Sex Differences in Young Adults Hospitalized With Acute Myocardial Infarction. Circulation . 2019;139(8):1047–1056. doi: 10.1161/CIRCULATIONAHA.118.037137. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 34.Jin X, Chandramouli C, Allocco B, Gong E, Lam CSP, Yan LL. Women’s Participation in Cardiovascular Clinical Trials From 2010 to 2017. Circulation . 2020;141(7):540–548. doi: 10.1161/CIRCULATIONAHA.119.043594. [DOI] [PubMed] [Google Scholar]
- 35.Santos SC, Villela PB, Oliveira GMM. Mortality Due to Heart Failure and Socioeconomic Development in Brazil between 1980 and 2018. Arq Bras Cardiol . 2021;117(5):944–951. doi: 10.36660/abc.20200902.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 36.Brasil. Ministério da Saúde Datasus: Informações de Saúde, Morbidade e Informações Epidemiológicas . c2022. [cited 2022 Apr]. www.datasus.gov.br
- 37.Brasil. Ministério da Saúde . Pesquisa Nacional de Saúde: 2019: Informações Sobre Domicílios, Acesso e Utilização dos Serviços de Saúde – Brasil, Grandes Regiões e Unidades da Federação . Brasília: IBGE; 2020. [Google Scholar]
- 38.Carpena MX, Costa FDS, Martins-Silva T, Xavier MO, Mola CL. Why Brazilian Women Suffer More from Depression and Suicidal Ideation: A Mediation Analysis of the Role of Violence. Braz J Psychiatry . 2020;42(5):469–474. doi: 10.1590/1516-4446-2019-0572. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 39.Cecatti JG, Costa ML, Haddad SM, Parpinelli MA, Souza JP, Sousa MH, et al. Network for Surveillance of Severe Maternal Morbidity: A Powerful National Collaboration Generating Data on Maternal Health Outcomes and Care. BJOG . 2016;123(6):946–953. doi: 10.1111/1471-0528.13614. [DOI] [PubMed] [Google Scholar]
- 40.Salim TR, Soares GP, Klein CH, Oliveira GM. Mortality from Circulatory System Diseases and Malformations in Children in the State of Rio de Janeiro. Arq Bras Cardiol . 2016;106(6):464–473. doi: 10.5935/abc.20160069. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 41.Salim TR, Andrade TM, Klein CH, Oliveira GMM. HDI, Technological and Human Resources in the Diagnosis and Treatment of Malformations of the Circulatory System in Brazil. Arq Bras Cardiol . 2021;117(1):63–71. doi: 10.36660/abc.20200179. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 42.Henriksson H, Henriksson P, Tynelius P, Ekstedt M, Berglind D, Labayen I, et al. Cardiorespiratory Fitness, Muscular Strength, and Obesity in Adolescence and Later Chronic Disability Due to Cardiovascular Disease: A Cohort Study of 1 Million Men. Eur Heart J . 2020;41(15):1503–1510. doi: 10.1093/eurheartj/ehz774. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 43.Garcia M, Mulvagh SL, Merz CN, Buring JE, Manson JE. Cardiovascular Disease in Women: Clinical Perspectives. Circ Res . 2016;118(8):1273–1293. doi: 10.1161/CIRCRESAHA.116.307547. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 44.Marques-Santos C, Oliveira GMM. Are Women the Fragile Sex? Or are They the Singular Sex? Int. J. Cardiovasc.Sci . 2021;34(4):344–346. doi: 10.36660/ijcs.20210171. [DOI] [Google Scholar]
- 45.Aggarwal NR, Patel HN, Mehta LS, Sanghani RM, Lundberg GP, Lewis SJ, et al. Sex Differences in Ischemic Heart Disease: Advances, Obstacles, and Next Steps. Circ Cardiovasc Qual Outcomes . 2018;11(2):e004437. doi: 10.1161/CIRCOUTCOMES.117.004437. [DOI] [PubMed] [Google Scholar]
- 46.Søndergaard MM, Hlatky MA, Stefanick ML, Vittinghoff E, Nah G, Allison M, et al. Association of Adverse Pregnancy Outcomes With Risk of Atherosclerotic Cardiovascular Disease in Postmenopausal Women. JAMA Cardiol . 2020;5(12):1390–1398. doi: 10.1001/jamacardio.2020.4097. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 47.Parikh NI, Gonzalez JM, Anderson CAM, Judd SE, Rexrode KM, Hlatky MA, et al. Adverse Pregnancy Outcomes and Cardiovascular Disease Risk: Unique Opportunities for Cardiovascular Disease Prevention in Women: A Scientific Statement From the American Heart Association. Circulation . 2021;143(18):902–916. doi: 10.1161/CIR.0000000000000961. [DOI] [PubMed] [Google Scholar]
- 48.O’Kelly AC, Michos ED, Shufelt CL, Vermunt JV, Minissian MB, Quesada O, et al. Pregnancy and Reproductive Risk Factors for Cardiovascular Disease in Women. Circ Res . 2022;130(4):652–672. doi: 10.1161/CIRCRESAHA.121.319895. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 49.El Khoudary SR, Aggarwal B, Beckie TM, Hodis HN, Johnson AE, Langer RD, et al. Menopause Transition and Cardiovascular Disease Risk: Implications for Timing of Early Prevention: A Scientific Statement From the American Heart Association. Circulation . 2020;142(25):506–532. doi: 10.1161/CIR.0000000000000912. [DOI] [PubMed] [Google Scholar]
- 50.Bertoluci MC, Moreira RO, Faludi A, Izar MC, Schaan BD, Valerio CM, et al. Brazilian Guidelines on Prevention of Cardiovascular Disease in Patients with Diabetes: A Position Statement from the Brazilian Diabetes Society (SBD), the Brazilian Cardiology Society (SBC) and the Brazilian Endocrinology and Metabolism Society (SBEM) 53 Diabetol Metab Syndr . 2017;9 doi: 10.1186/s13098-017-0251-z. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 51.Arnett DK, Blumenthal RS, Albert MA, Buroker AB, Goldberger ZD, Hahn EJ, et al. 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation . 2019;140(11):596–646. doi: 10.1161/CIR.0000000000000678. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 52.Grundy SM, Stone NJ, Bailey AL, Beam C, Birtcher KK, Blumenthal RS, et al. 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Blood Cholesterol: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. J Am Coll Cardiol . 2019;73(24):3168–3209. doi: 10.1016/j.jacc.2018.11.002. [DOI] [PubMed] [Google Scholar]
- 53.Faludi AA, Izar MCO, Saraiva JFK, Chacra APM, Bianco HT, Afiune A, Neto, et al. Atualização da Diretriz Brasileira de Dislipidemias e Prevenção da Aterosclerose – 2017. Arq Bras Cardiol . 2017;109(1) 2 Supl:1–76. doi: 10.5935/abc.20170121. [DOI] [PubMed] [Google Scholar]
- 54.D’Agostino RB, Sr, Vasan RS, Pencina MJ, Wolf PA, Cobain M, Massaro JM, et al. General Cardiovascular Risk Profile for Use in Primary Care: The Framingham Heart Study. Circulation . 2008;117(6):743–753. doi: 10.1161/CIRCULATIONAHA.107.699579. [DOI] [PubMed] [Google Scholar]
- 55.Bucciarelli V, Caterino AL, Bianco F, Caputi CG, Salerni S, Sciomer S, Maffei S, Gallina S. Depression and cardiovascular disease: The deep blue sea of women’s heart. Trends Cardiovasc Med . 2020 Apr;30(3):170–176. doi: 10.1016/j.tcm.2019.05.001. [DOI] [PubMed] [Google Scholar]
- 56.Vaccarino V, Badimon L, Bremner JD, Cenko E, Cubedo J, Dorobantu M, et al. Depression and Coronary Heart Disease: 2018 position Paper of the ESC Working Group on Coronary Pathophysiology and Microcirculation. Eur Heart J . 2020;41(17):1687–1696. doi: 10.1093/eurheartj/ehy913. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 57.Levine GN, Cohen BE, Commodore-Mensah Y, Fleury J, Huffman JC, Khalid U, et al. Psychological Health, Well-Being, and the Mind-Heart-Body Connection: A Scientific Statement From the American Heart Association. Circulation . 2021;143(10):763–783. doi: 10.1161/CIR.0000000000000947. [DOI] [PubMed] [Google Scholar]
- 58.van der Meer RE, Maas AH. The Role of Mental Stress in Ischaemia with No Obstructive Coronary Artery Disease and Coronary Vasomotor Disorders. Eur Cardiol. . 2021;16:e37. doi: 10.15420/ecr.2021.20. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 59.Lindley KJ, Aggarwal NR, Briller JE, Davis MB, Douglass P, Epps KC, et al. Socioeconomic Determinants of Health and Cardiovascular Outcomes in Women: JACC Review Topic of the Week. J Am Coll Cardiol . 2021;78(19):1919–1929. doi: 10.1016/j.jacc.2021.09.011. [DOI] [PubMed] [Google Scholar]
- 60.Izar MCO, Fonseca FAH, Faludi AA, et al. Manejo do Risco Cardiovascular: Dislipidemia . São Paulo: Diretriz SBD; 2022. [Google Scholar]
- 61.Li H, Sun R, Chen Q, Guo Q, Wang J, Lu L, et al. Association between HDL-C Levels and Menopause: A Meta-analysis. Hormones (Athens) . 2021;20(1):49–59. doi: 10.1007/s42000-020-00216-8. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 62.Manrique-Acevedo C, Chinnakotla B, Padilla J, Martinez-Lemus LA, Gozal D. Obesity and Cardiovascular Disease in Women. Int J Obes (Lond) . 2020;44(6):1210–1226. doi: 10.1038/s41366-020-0548-0. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 63.Nascimento BR, Brant LCC, Naback ADN, Veloso GA, Polanczyk CA, Ribeiro ALP, et al. Carga de Doenças Cardiovasculares Atribuível aos Fatores de Risco nos Países de Língua Portuguesa: Dados do Estudo “Global Burden of Disease 2019”. Arq. Bras. Cardiol . 2022;118(6):1028–1048. doi: 10.36660/abc.20210680. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 64.Malta DC, Pinheiro PC, Teixeira RA, Machado IE, Santos FMD, Ribeiro ALP. Cardiovascular Risk Estimates in Ten Years in the Brazilian Population, a Population-Based Study. Arq Bras Cardiol . 2021;116(3):423–431. doi: 10.36660/abc.20190861. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 65.Janssen I, Powell LH, Crawford S, Lasley B, Sutton-Tyrrell K. Menopause and the Metabolic Syndrome: The Study of Women’s Health Across the Nation. Arch Intern Med . 2008;168(14):1568–1575. doi: 10.1001/archinte.168.14.1568. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 66.Smith DD, Costantine MM. The Role of Statins in the Prevention of Preeclampsia. Am J Obstet Gynecol . 2022;226(2S):1171–1181. doi: 10.1016/j.ajog.2020.08.040. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 67.Cho L, Davis M, Elgendy I, Epps K, Lindley KJ, Mehta PK, et al. Summary of Updated Recommendations for Primary Prevention of Cardiovascular Disease in Women: JACC State-of-the-Art Review. J Am Coll Cardiol . 2020;75(20):2602–2618. doi: 10.1016/j.jacc.2020.03.060. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 68.Bushnell C, McCullough LD, Awad IA, Chireau MV, Fedder WN, Furie KL, et al. Guidelines for the Prevention of Stroke in Women: A Statement for Healthcare Professionals from the American Heart Association/American Stroke Association. Stroke . 2014;45(5):1545–1588. doi: 10.1161/01.str.0000442009.06663.48. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 69.Kunadian V, Chieffo A, Camici PG, Berry C, Escaned J, Maas AHEM, et al. An EAPCI Expert Consensus Document on Ischaemia with Non-Obstructive Coronary Arteries in Collaboration with European Society of Cardiology Working Group on Coronary Pathophysiology & Microcirculation Endorsed by Coronary Vasomotor Disorders International Study Group. Eur Heart J . 2020;41(37):3504–3520. doi: 10.1093/eurheartj/ehaa503.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 70.Vogel B, Acevedo M, Appelman Y, Merz CNB, Chieffo A, Figtree GA, Guerrero M, Kunadian V, et al. The Lancet Women and Cardiovascular Disease Commission: Reducing the Global Burden by 2030. Lancet . 2021;397(10292):2385–2438. doi: 10.1016/S0140-6736(21)00684-X. [DOI] [PubMed] [Google Scholar]
- 71.Tamis-Holland JE, Jneid H, Reynolds HR, Agewall S, Brilakis ES, Brown TM, et al. Contemporary Diagnosis and Management of Patients With Myocardial Infarction in the Absence of Obstructive Coronary Artery Disease: A Scientific Statement From the American Heart Association. Circulation . 2019;139(18):891–908. doi: 10.1161/CIR.0000000000000670. [DOI] [PubMed] [Google Scholar]
- 72.Matta A, Bouisset F, Lhermusier T, Campelo-Parada F, Elbaz M, Carrié D, et al. Coronary Artery Spasm: New Insights. 5894586 J Interv Cardiol . 2020;2020 doi: 10.1155/2020/5894586. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 73.Bastante T, Rivero F, Cuesta J, Benedicto A, Restrepo J, Alfonso F. Nonatherosclerotic Causes of Acute Coronary Syndrome: Recognition and Management. 543 Curr Cardiol Rep . 2014;16(11) doi: 10.1007/s11886-014-0543-y. [DOI] [PubMed] [Google Scholar]
- 74.Tibrewala A, Yancy CW. Heart Failure with Preserved Ejection Fraction in Women. Heart Fail Clin . 2019;15(1):9–18. doi: 10.1016/j.hfc.2018.08.002. [DOI] [PubMed] [Google Scholar]
- 75.Dewan P, Rørth R, Raparelli V, Campbell RT, Shen L, Jhund PS, et al. Sex-Related Differences in Heart Failure With Preserved Ejection Fraction. Circ Heart Fail . 2019;12(12):e006539. doi: 10.1161/CIRCHEARTFAILURE.119.006539. [DOI] [PubMed] [Google Scholar]
- 76.Rohde LEP, Montera MW, Bocchi EA, Clausell NO, Albuquerque DC, Rassi S, et al. Diretriz Brasileira de Insuficiência Cardíaca Crônica e Aguda. Arq Bras Cardiol . 2018;111(3):436–539. doi: 10.5935/abc.20180190. [DOI] [PubMed] [Google Scholar]
- 77.Habal MV, Axsom K, Farr M. Advanced Therapies for Advanced Heart Failure in Women. Heart Fail Clin . 2019;15(1):97–107. doi: 10.1016/j.hfc.2018.08.010. [DOI] [PubMed] [Google Scholar]
- 78.Curtis LH, Al-Khatib SM, Shea AM, Hammill BG, Hernandez AF, Schulman KA. Sex Differences in the Use of Implantable Cardioverter-defibrillators for Primary and Secondary Prevention of Sudden Cardiac Death. JAMA . 2007;298(13):1517–1524. doi: 10.1001/jama.298.13.1517. [DOI] [PubMed] [Google Scholar]
- 79.Braganca EO, Luna BL, Filho, Maria VH, Levy D, Paola AA. Validating a New Quality of Life Questionnaire for Atrial Fibrillation Patients. Int J Cardiol . 2010;143(3):391–398. doi: 10.1016/j.ijcard.2009.03.087. [DOI] [PubMed] [Google Scholar]
- 80.Women’s Healthy Study . Brigham and Women’s Hospital and Harvard Medical School . Boston: Harvard Medical School; c2022. [cited 2022 Jul 08]. https://whs.bwh.harvard.edu/ [Google Scholar]
- 81.Kirchhof P, Camm AJ, Goette A, Brandes A, Eckardt L, Elvan A, et al. Early Rhythm-Control Therapy in Patients with Atrial Fibrillation. N Engl J Med . 2020;383(14):1305–1316. doi: 10.1056/NEJMoa2019422. [DOI] [PubMed] [Google Scholar]
- 82.Siegel RL, Miller KD, Fuchs HE, Jemal A. Cancer Statistics, 2021. CA Cancer J Clin . 2021;71(1):7–33. doi: 10.3322/caac.21654. [DOI] [PubMed] [Google Scholar]
- 83.Serrano C, Cortés J, Mattos-Arruda L, Bellet M, Gómez P, Saura C, et al. Trastuzumab-related Cardiotoxicity in the Elderly: A Role for Cardiovascular Risk Factors. Ann Oncol . 2019;30(7):1178. doi: 10.1093/annonc/mdy534. [DOI] [PubMed] [Google Scholar]
- 84.Greenlee H, Iribarren C, Rana JS, Cheng R, Nguyen-Huynh M, Rillamas-Sun E, et al. Risk of Cardiovascular Disease in Women With and Without Breast Cancer: The Pathways Heart Study. J Clin Oncol . 2022;40(15):1647–1658. doi: 10.1200/JCO.21.01736. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 85.Hajjar LA, Costa IBSDSD, Lopes MACQ, Hoff PMG, Diz MDPE, Fonseca SMR, et al. Brazilian Cardio-oncology Guideline - 2020. Arq Bras Cardiol . 2020;115(5):1006–1043. doi: 10.36660/abc.20201006.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 86.Omland T, Heck SL, Gulati G. The Role of Cardioprotection in Cancer Therapy Cardiotoxicity: JACC: CardioOncology State-of-the-Art Review. JACC CardioOncol . 2022;4(1):19–37. doi: 10.1016/j.jaccao.2022.01.101. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 87.Rexrode KM, Madsen TE, Yu AYX, Carcel C, Lichtman JH, Miller EC. The Impact of Sex and Gender on Stroke. Circ Res . 2022;130(4):512–528. doi: 10.1161/CIRCRESAHA.121.319915. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 88.Petrea RE, Beiser AS, Seshadri S, Kelly-Hayes M, Kase CS, Wolf PA. Gender Differences in Stroke Incidence and Poststroke Disability in theFramingham Heart Study. Stroke . 2009;40:1032–1037. doi: 10.1161/strokeaha.108.542894. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 89.Strong B, Pudar J, Thrift AG, Howard VJ, Hussain M, Carcel C, et al. Sex Disparities in Enrollment in Recent Randomized Clinical Trials of Acute Stroke: A Meta-analysis. JAMA Neurol . 2021;78(6):666–677. doi: 10.1001/jamaneurol.2021.0873. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 90.Carcel C, Reeves M. Under-Enrollment of Women in Stroke Clinical Trials: What Are the Causes and What Should Be Done About It? Stroke . 2021;52(2):452–457. doi: 10.1161/STROKEAHA.120.033227. [DOI] [PubMed] [Google Scholar]
- 91.Pabon M, Cheng S, Altin SE, Sethi SS, Nelson MD, Moreau KL, et al. Sex Differences in Peripheral Artery Disease. Circ Res . 2022;130(4):496–511. doi: 10.1161/CIRCRESAHA.121.320702. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 92.Pouncey AL, Woodward M. Sex-Specific Differences in Cardiovascular Risk, Risk Factors and Risk Management in the Peripheral Arterial Disease Population. Diagnostics (Basel) . 2022;12(4):808. doi: 10.3390/diagnostics12040808. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 93.Hirsch AT, Allison MA, Gomes AS, Corriere MA, Duval S, Ershow AG, et al. A Call to Action: Women and Peripheral Artery Disease: A Scientific Statement from the American Heart Association. Circulation . 2012;125(11):1449–1472. doi: 10.1161/CIR.0b013e31824c39ba. [DOI] [PubMed] [Google Scholar]
- 94.Cherr GS, Zimmerman PM, Wang J, Dosluoglu HH. Patients with Depression are at Increased Risk for Secondary Cardiovascular Events After Lower Extremity Revascularization. J Gen Intern Med . 2008;23(5):629–634. doi: 10.1007/s11606-008-0560-x. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 95.McDermott MM, Greenland P, Liu K, Criqui MH, Guralnik JM, Celic L, et al. Sex Differences in Peripheral Arterial Disease: Leg Symptoms and Physical Functioning. J Am Geriatr Soc . 2003;51(2):222–228. doi: 10.1046/j.1532-5415.2003.51061.x. [DOI] [PubMed] [Google Scholar]
- 96.Collins TC, Suarez-Almazor M, Bush RL, Petersen NJ. Gender and Peripheral Arterial Disease. J Am Board Fam Med . 2006;19(2):132–140. doi: 10.3122/jabfm.19.2.132. [DOI] [PubMed] [Google Scholar]
- 97.Higgins JP, Higgins JA. Epidemiology of Peripheral Arterial Disease in Women. J Epidemiol . 2003;13(1):1–14. doi: 10.2188/jea.13.1. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 98.de Jong M, Vos RC, de Ritter R, van der Kallen CJ, Sep SJ, Woodward M, et al. Sex Differences in Cardiovascular Risk Management for People with Diabetes in Primary Care: A Cross-sectional Study. bjgpopen19X101645 BJGP Open . 2019;3(2) doi: 10.3399/bjgpopen19X101645. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 99.O’Hare AM, Glidden DV, Fox CS, Hsu CY. High Prevalence of Peripheral Arterial Disease in Persons with Renal Insufficiency: Results from the National Health and Nutrition Examination Survey 1999-2000. Circulation . 2004;109(3):320–323. doi: 10.1161/01.CIR.0000114519.75433.DD. [DOI] [PubMed] [Google Scholar]
- 100.Paine NJ, Bacon SL, Pelletier R, Arsenault A, Diodati JG, Lavoie KL. Do Women With Anxiety or Depression Have Higher Rates of Myocardial Ischemia During Exercise Testing Than Men? Circ Cardiovasc Qual Outcomes . 2016;9(1) 2 Suppl:S53–S61. doi: 10.1161/CIRCOUTCOMES.115.002491. [DOI] [PubMed] [Google Scholar]
- 101.Huxley RR, Woodward M. Cigarette Smoking as a Risk Factor for coronary Heart Disease in Women Compared with Men: A Systematic Review and Meta-analysis of Prospective Cohort Studies. Lancet . 2011;378(9799):1297–1305. doi: 10.1016/S0140-6736(11)60781-2. [DOI] [PubMed] [Google Scholar]
- 102.Kramer CK, Campbell S, Retnakaran R. Gestational Diabetes and the Risk of Cardiovascular Disease in Women: A Systematic Review and Meta-analysis. Diabetologia . 2019;62(6):905–914. doi: 10.1007/s00125-019-4840-2. [DOI] [PubMed] [Google Scholar]
- 103.Rentz DM, Weiss BK, Jacobs EG, Cherkerzian S, Klibanski A, Remington A, et al. Sex Differences in Episodic Memory in Early Midlife: Impact of Reproductive Aging. Menopause . 2017;24(4):400–408. doi: 10.1097/GME.0000000000000771. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 104.Jaffe AB, Toran-Allerand CD, Greengard P, Gandy SE. Estrogen Regulates Metabolism of Alzheimer Amyloid Beta Precursor Protein. J Biol Chem . 1994;269(18):13065–13068. [PubMed] [Google Scholar]
- 105.Li R, Singh M. Sex Differences in Cognitive Impairment and Alzheimer’s Disease. Front Neuroendocrinol . 2014;35(3):385–403. doi: 10.1016/j.yfrne.2014.01.002. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 106.Lethaby A, Hogervorst E, Richards M, Yesufu A, Yaffe K. Hormone Replacement Therapy for Cognitive Function in Postmenopausal Women. CD003122 Cochrane Database Syst Rev . 2008;2008(1) doi: 10.1002/14651858.CD003122.pub2. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 107.Rapp SR, Espeland MA, Shumaker SA, Henderson VW, Brunner RL, Manson JE, et al. Effect of Estrogen Plus Progestin on Global Cognitive Function in Postmenopausal Women: The Women’s Health Initiative Memory Study: A Randomized Controlled Trial. JAMA . 2003;289(20):2663–2672. doi: 10.1001/jama.289.20.2663. [DOI] [PubMed] [Google Scholar]
- 108.Harvey RJ, Skelton-Robinson M, Rossor MN. The Prevalence and Causes of Dementia in People Under the Age of 65 Years. J Neurol Neurosurg Psychiatry . 2003;74(9):1206–1209. doi: 10.1136/jnnp.74.9.1206. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 109.Cations M, Withall A, Low LF, Draper B. What is the Role of Modifiable Environmental and Lifestyle Risk Factors in Young Onset Dementia? Eur J Epidemiol . 2016;31(2):107–124. doi: 10.1007/s10654-015-0103-9. [DOI] [PubMed] [Google Scholar]
- 110.Bartko PE, Clavel MA, Annabi MS, Dahou A, Ristl R, Goliasch G, et al. Sex-Related Differences in Low-Gradient, Low-Ejection Fraction Aortic Stenosis: Results From the Multicenter TOPAS Study. JACC Cardiovasc Imaging . 2019;12(1):203–205. doi: 10.1016/j.jcmg.2018.11.003. [DOI] [PubMed] [Google Scholar]
- 111.Palta S, Pai AM, Gill KS, Pai RG. New Insights into the Progression of Aortic Stenosis: Implications for Secondary Prevention. Circulation . 2000;101(21):2497–2502. doi: 10.1161/01.cir.101.21.2497. [DOI] [PubMed] [Google Scholar]
- 112.Avierinos JF, Inamo J, Grigioni F, Gersh B, Shub C, Enriquez-Sarano M. Sex Differences in Morphology and Outcomes of Mitral Valve Prolapse. Ann Intern Med . 2008;149(11):787–795. doi: 10.7326/0003-4819-149-11-200812020-00003. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 113.Seeburger J, Eifert S, Pfannmüller B, Garbade J, Vollroth M, Misfeld M, et al. Gender Differences in Mitral Valve Surgery. Thorac Cardiovasc Surg . 2013;61(1):42–46. doi: 10.1055/s-0032-1331583. [DOI] [PubMed] [Google Scholar]
- 114.Zühlke L, Engel ME, Karthikeyan G, Rangarajan S, Mackie P, Cupido B, et al. Characteristics, Complications, and Gaps in Evidence-based Interventions in Rheumatic Heart Disease: The Global Rheumatic Heart Disease Registry (the REMEDY study) Eur Heart J . 2015;36(18):1115–1122. doi: 10.1093/eurheartj/ehu449. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 115.Tarasoutchi F, Montera MW, Ramos AIO, Sampaio RO, Rosa VEE, Accorsi TAD, et al. Update of the Brazilian Guidelines for Valvular Heart Disease - 2020. Arq Bras Cardiol . 2020;115(4):720–775. doi: 10.36660/abc.20201047.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 116.Carapetis JR, Beaton A, Cunningham MW, Guilherme L, Karthikeyan G, Mayosi BM, et al. Acute Rheumatic Fever and Rheumatic Heart Disease. 15084 Nat Rev Dis Primers . 2016;2 doi: 10.1038/nrdp.2015.84. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 117.Thangaratinam S, Rogozinska E, Jolly K, Glinkowski S, Roseboom T, Tomlinson JW, et al. Effects of Interventions in Pregnancy on Maternal Weight and Obstetric Outcomes: Meta-analysis of Randomised Evidence. BMJ . 2012;344:e2088. doi: 10.1136/bmj.e2088. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 118.Campos MDSB, Buglia S, Colombo CSSS, Buchler RDD, Brito ASX, Mizzaci CC, et al. Position Statement on Exercise During Pregnancy and the Post-Partum Period - 2021. Arq Bras Cardiol . 2021;117(1):160–180. doi: 10.36660/abc.20210408. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 119.Garovic VD, Dechend R, Easterling T, Karumanchi SA, Baird SM, Magee LA, et al. Hypertension in Pregnancy: Diagnosis, Blood Pressure Goals, and Pharmacotherapy: A Scientific Statement From the American Heart Association. Hypertension . 2022;79(2):21–41. doi: 10.1161/HYP.0000000000000208. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 120.ACOG Practice Bulletin No. 202 Gestational Hypertension and Preeclampsia. 1 Obstet Gynecol . 2019;133(1) doi: 10.1097/AOG.0000000000003018. [DOI] [PubMed] [Google Scholar]
- 121.Hofmeyr GJ, Lawrie TA, Atallah ÁN, Torloni MR. Calcium Supplementation During Pregnancy for Preventing Hypertensive Disorders and Related Problems. CD001059 Cochrane Database Syst Rev . 2018;10(10) doi: 10.1002/14651858.CD001059.pub5. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 122.Rolnik DL, Wright D, Poon LCY, Syngelaki A, O’Gorman N, Matallana CP, et al. ASPRE Trial: Performance of Screening for Preterm Pre-eclampsia. Ultrasound Obstet Gynecol . 2017;50(4):492–495. doi: 10.1002/uog.18816. [DOI] [PubMed] [Google Scholar]
- 123.Duley L, Meher S, Hunter KE, Seidler AL, Askie LM. Antiplatelet Agents for Preventing Pre-eclampsia and its Complications. CD004659 Cochrane Database Syst Rev . 2019;2019(10) doi: 10.1002/14651858.CD004659.pub3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 124.Brasil. Ministério da Saúde . Gravidez na Adolescência tem Queda de 17% no Brasil, 2017 . Brasília: Ministério da Saúde; c2022. [cited 2018 Dec 05]. http://portalms.saude.gov.br/noticias/agencia-saude/28317-gravidezna-adolescencia-tem-queda-de-17-no-brasil [Google Scholar]
- 125.Azevedo AEBI, Eisenstein E, Bermudez BEBV, Oliveira HF, Goldberg TBL, Fernandes EC, et al. Prevenção da Gravidez na Adolescência Guia Prático de Atualização do Departamento Científico da Adolescência da Sociedade Brasileira de Pediatria no 11: janeiro 2019 . São Paulo: Sociedade Brasileira de Pediatria; 2019. [Google Scholar]
- 126.Kohler PK, Manhart LE, Lafferty WE. Abstinence-only and Comprehensive Sex Education and the Initiation of Sexual Activity and Teen Pregnancy. J Adolesc Health . 2008;42(4):344–351. doi: 10.1016/j.jadohealth.2007.08.026. [DOI] [PubMed] [Google Scholar]
- 127.Borges AL, Fujimori E, Kuschnir MC, Chofakian CB, Moraes AJ, Azevedo GD, et al. ERICA: Sexual Initiation and Contraception in Brazilian Adolescents. 15s Rev Saude Publica . 2016;50(Suppl 1) doi: 10.1590/S01518-8787.2016050006686. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 128.Azevedo AEBI, Eisenstein E, Bermudez BEBV, Oliveira HF, Goldberg TBL, Fernandes EC, et al. Guia Prático de Atualização: Anticoncepção na Adolescência . Rio de Janeiro: Sociedade Brasileira de Pediatria; 2018. [Google Scholar]
- 129.Curtis KM, Jatlaoui TC, Tepper NK, Zapata LB, Horton LG, Jamieson DJ, et al. US Selected Practice Recommendations for Contraceptive Use, 2016, CDC Recommendations and Reports . 2016;65(4):1–66. doi: 10.15585/mmwr.rr6504a1. [DOI] [PubMed] [Google Scholar]
- 130.Federação Brasileira das Associações de Ginecologia e Obstetrícia . Manual de Ginecologia Infanto Juvenil . São Paulo: FEBRASGO; 2015. [Google Scholar]
- 131.Szymusiak J, Polak C, Dewar S, Urbach A, Fox M, Gonzaga AM, et al. An Innovative Patient Safety Curriculum for Pediatric Residents. 93 Pediatrics . 2018;141(1) doi: 10.1542/peds.141.1MA1.93. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 132.Curtis KM, Tepper NK, Jatlaoui TC, Berry-Bibee E, Horton LG, Zapata LB, et al. U.S. Medical Eligibility Criteria for Contraceptive Use, 2016. MMWR Recomm Rep . 2016;65(3):1–103. doi: 10.15585/mmwr.rr6503a1. [DOI] [PubMed] [Google Scholar]
- 133.Macfarlane PW. The Influence of Age and Sex on the Electrocardiogram. Adv Exp Med Biol . 2018;1065:93–106. doi: 10.1007/978-3-319-77932-4_6. [DOI] [PubMed] [Google Scholar]
- 134.Campos MSB, Buglia S, Miola APB, Colombo CSSS. As particularidades da investigação da doença arterial coronariana pelo teste exercício na mulher. Revista DERC . 2019;25(2):50–53. [Google Scholar]
- 135.Santos IS, Bittencourt MS, Oliveira IR, Souza AG, Meireles DP, Rundek T, et al. Carotid Intima-media Thickness Value Distributions in the Brazilian Longitudinal Study of Adult Health (ELSA-Brasil) Atherosclerosis . 2014;237(1):227–235. doi: 10.1016/j.atherosclerosis.2014.09.004. [DOI] [PubMed] [Google Scholar]
- 136.Freire CMV, Alcântara ML, Santos SN, Amaral SI, Veloso O, Porto CLL, et al. Recomendação para a Quantificação pelo Ultrassom da Doença Aterosclerótica das Artérias Carótidas e Vertebrais: Grupo de Trabalho do Departamento de Imagem Cardiovascular da Sociedade Brasileira de Cardiologia – DIC - SBC. Arq Bras Cardiol . 2015;28(esp):1–64. doi: 10.5935/2318-8219.20150018. [DOI] [Google Scholar]
- 137.Edvardsen T, Asch FM, Davidson B, Delgado V, DeMaria A, Dilsizian V, et al. Non-Invasive Imaging in Coronary Syndromes: Recommendations of The European Association of Cardiovascular Imaging and the American Society of Echocardiography, in Collaboration with The American Society of Nuclear Cardiology, Society of Cardiovascular Computed Tomography, and Society for Cardiovascular Magnetic Resonance. J Cardiovasc Comput Tomogr . 2022;16(4):362–383. doi: 10.1016/j.jcct.2022.05.006. [DOI] [PubMed] [Google Scholar]
- 138.Kim MN, Kim SA, Kim YH, Hong SJ, Park SM, Shin MS, Kim MA, Hong KS, Shin GJ, Shim WJ. Head to Head Comparison of Stress Echocardiography with Exercise Electrocardiography for the Detection of Coronary Artery Stenosis in Women. J Cardiovasc Ultrasound . 2016 Jun;24(2):135–143. doi: 10.4250/jcu.2016.24.2.135. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 139.Kwok Y, Kim C, Grady D, Segal M, Redberg R. Meta-analysis of Exercise Testing to Detect Coronary Artery Disease in Women. Am J Cardiol . 1999;83(5):660–666. doi: 10.1016/s0002-9149(98)00963-1. [DOI] [PubMed] [Google Scholar]
- 140.Shaw LJ, Mieres JH, Hendel RH, Boden WE, Gulati M, Veledar E, et al. Comparative Effectiveness of Exercise Electrocardiography with or without Myocardial Perfusion Single Photon Emission Computed Tomography in Women with Suspected Coronary Artery Disease: Results from the What Is the Optimal Method for Ischemia Evaluation in Women (WOMEN) Trial. Circulation . 2011;124(11):1239–1249. doi: 10.1161/CIRCULATIONAHA.111.029660. [DOI] [PubMed] [Google Scholar]
- 141.Metz LD, Beattie M, Hom R, Redberg RF, Grady D, Fleischmann KE. The Prognostic Value of Normal Exercise Myocardial Perfusion Imaging and Exercise Echocardiography: A Meta-analysis. J Am Coll Cardiol . 2007;49(2):227–237. doi: 10.1016/j.jacc.2006.08.048. [DOI] [PubMed] [Google Scholar]
- 142.Nussbaum SS, Henry S, Yong CM, Daugherty SL, Mehran R, Poppas A. Sex-Specific Considerations in the Presentation, Diagnosis, and Management of Ischemic Heart Disease: JACC Focus Seminar 2/7. J Am Coll Cardiol . 2022;79(14):1398–1406. doi: 10.1016/j.jacc.2021.11.065. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 143.Truong QA, Rinehart S, Abbara S, Achenbach S, Berman DS, Bullock-Palmer R, et al. Coronary Computed Tomographic Imaging in Women: An Expert Consensus Statement from the Society of Cardiovascular Computed Tomography. J Cardiovasc Comput Tomogr . 2018;12(6):451–466. doi: 10.1016/j.jcct.2018.10.019. [DOI] [PubMed] [Google Scholar]
- 144.Ordovas KG, Baldassarre LA, Bucciarelli-Ducci C, Carr J, Fernandes JL, Ferreira VM, et al. Cardiovascular Magnetic Resonance in Women with Cardiovascular Disease: Position Statement from the Society for Cardiovascular Magnetic Resonance (SCMR) 52 J Cardiovasc Magn Reson . 2021;23(1) doi: 10.1186/s12968-021-00746-z. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 145.Schecter AD, Goldschmidt-Clermont PJ, McKee G, Hoffeld D, Myers M, Velez R, et al. Influence of Gender, Race, and Education on Patient Preferences and Receipt of Cardiac Catheterizations Among Coronary Care Unit Patients. Am J Cardiol . 1996;78(9):996–1001. doi: 10.1016/s0002-9149(96)00523-1. [DOI] [PubMed] [Google Scholar]
- 146.Oliveira JC, Barros MPS, Barreto IDC, Silva RC, Filho, Andrade VA, Oliveira AM, et al. Access to Reperfusion Therapy and Mortality in Women with ST-Segment-Elevation Myocardial Infarction: VICTIM Register. Arq Bras Cardiol . 2021;116(4):695–703. doi: 10.36660/abc.20190468. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 147.Heidari S, Babor TF, De Castro P, Tort S, Curno M. Sex and Gender Equity in Research: Rationale for the SAGER Guidelines and Recommended Use. 2 Res Integr Peer Rev . 2016;1 doi: 10.1186/s41073-016-0007-6. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 148.Harris DJ, Douglas PS. Enrollment of Women in Cardiovascular Clinical Trials Funded by the National Heart, Lung, and Blood Institute. N Engl J Med . 2000;343(7):475–480. doi: 10.1056/NEJM200008173430706. [DOI] [PubMed] [Google Scholar]
- 149.Melloni C, Berger JS, Wang TY, Gunes F, Stebbins A, Pieper KS, et al. Representation of women in randomized clinical trials of cardiovascular disease prevention. Circ Cardiovasc Qual Outcomes . 2010;3:135–142. doi: 10.1161/CIRCOUTCOMES.110.868307. [DOI] [PubMed] [Google Scholar]
- 150.Scott PE, Unger EF, Jenkins MR, Southworth MR, McDowell TY, Geller RJ, et al. Participation of women in clinical trials supporting FDA approval of cardiovascular drugs. J Am Coll Cardiol . 2018;71(18):1960–1969. doi: 10.1016/j.jacc.2018.02.070. [DOI] [PubMed] [Google Scholar]
- 151.Cho L, Vest AR, O’Donoghue ML, Ogunniyi MO, Sarma AA, Denby KJ, et al. Increasing participation of women in cardiovascular trials: JACC Council perspectives. J Am Coll Cardiol . 2021;78(7):737–751. doi: 10.1016/j.jacc.2021.06.022. [DOI] [PubMed] [Google Scholar]
- 152.van Diemen J, Verdonk P, Chieffo A, Regar E, Mauri F, Kunadian V, et al. The importance of achieving sex- and gender-based equity in clinical trials: a call to action. Eur Heart J . 2021;42(31):2990–2994. doi: 10.1093/eurheartj/ehab457. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 153.Walsh MN. Gender Diversity in Cardiovascular Clinical Trial Research Begins at the Top. J Am Coll Cardiol . 2022;79(9):929–932. doi: 10.1016/j.jacc.2022.01.001. [DOI] [PubMed] [Google Scholar]
- 154.Brasil. Ministério da Saúde . Protocolos da Atenção Básica: Saúde das Mulheres / Ministério da Saúde, Instituto Sírio-Libanês de Ensino e Pesquisa . Brasília: Ministério da Saúde; 2016. [Google Scholar]
- 155.Brasil. Secretaria de Políticas para as Mulheres . Monitoramento e Acompanhamento da Política Nacional de Atenção Integral à Saúde da Mulher (PNAISM) e do Plano Nacional de Políticas para as Mulheres 2013-2015 . Brasília: Secretaria de Políticas para as Mulheres; 2016. [Google Scholar]
- 156.Anagnostis P, Theocharis P, Lallas K, Konstantis G, Mastrogiannis K, Bosdou JK, et al. Early Menopause is Associated with Increased Risk of Arterial Hypertension: A Systematic Review and Meta-analysis. Maturitas . 2020;135:74–79. doi: 10.1016/j.maturitas.2020.03.006. [DOI] [PubMed] [Google Scholar]
- 157.Villela EFM. Indicadores de saúde como ferramenta estratégica na APS. Saúde & Gestão . São Paul: Universidade de São Paulo; 2020. [Google Scholar]
- 158.Organização para a Cooperação e Desenvolvimento Econômico . Estudo da OCDE da Atenção Primária à Saúde no Brasil . Paris: OECD; 2021. [Google Scholar]
- 159.Colditz GA, Bonita R, Stampfer MJ, Willett WC, Rosner B, Speizer FE, et al. Cigarette Smoking and Risk of Stroke in Middle-aged Women. N Engl J Med . 1988;318(15):937–941. doi: 10.1056/NEJM198804143181501. [DOI] [PubMed] [Google Scholar]
- 160.Brasil. Ministério da Saúde . Estratégia de Saúde Cardiovascular na Atenção Primária à Saúde: Instrutivo para Profissionais e Gestores . Brasília: Secretaria de Atenção Primária à Saúde; 2022. [Google Scholar]
- 161.von Känel R, Princip M, Holzgang SA, Fuchs WJ, van Nuffel M, Pazhenkottil AP, et al. Relationship between Job Burnout and Somatic Diseases: A Network Analysis. 18438 Sci Rep . 2020;10(1) doi: 10.1038/s41598-020-75611-7. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 162.Oliveira GMM, Lemke VG, Paiva MSMO, Mariano GZ, Silva ERGA, Silva SCTFD, et al. Women Physicians: Burnout during the COVID-19 Pandemic in Brazil. S0066-782X2022005010204 Arq Bras Cardiol . 2022 Jul 11; doi: 10.36660/abc.20210938.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 163.Kluthcovsky ACG, Kluthcovsky FA. O WHOQOL-bref, um Instrumento para Avaliar Qualidade de vida: Uma Revisão Sistemática. Rev. psiquiatr. Rio Gd. Sul . 2009;31(3):1–12. doi: 10.1590/S0101-81082009000400007. [DOI] [Google Scholar]
- 164.Frade MCM, Leite CF, Walsh IAP, Araújo GP, Castro SS. Perfil Sociodemográfico e Qualidade de Vida de Mulheres com Doenças Cardiovasculares e Respiratórias: Estudo de Base Populacional. Fisioter. Pesqui . 2021;28(2):2018–2013. doi: 10.1590/1809-2950/200255. [DOI] [Google Scholar]
- 165.Riklikiene O, Poskaite G, Vainoras A. Spiritual Needs, Prayer and Cardiac Function Changes in Healthy Young Women – The Interconnection of Spirituality with Human Physiology. J Complex . 2019;2(2):77–86. doi: 10.21595/chs.2019.21235. [DOI] [Google Scholar]
- 166.Fitchett G, Risk JL. Screening for Spiritual Struggle. J Pastoral Care Counsel . 2009 Spring-Summer;63(1-2):4–1-12. [PubMed] [Google Scholar]
- 167.Steinhauser KE, Voils CI, Clipp EC, Bosworth HB, Christakis NA, Tulsky JA. “Are you at Peace?”: One item to Probe Spiritual Concerns at the end of Life. Arch Intern Med . 2006;166(1):101–105. doi: 10.1001/archinte.166.1.101. [DOI] [PubMed] [Google Scholar]
- 168.Mako C, Galek K, Poppito SR. Spiritual Pain Among Patients with Advanced Cancer in Palliative Care. J Palliat Med . 2006;9(5):1106–1113. doi: 10.1089/jpm.2006.9.1106. [DOI] [PubMed] [Google Scholar]
- 169.Berg G. The Relationship between Spiritual Distress, PTSD and Depression in Vietnam Combat Veterans. J Pastoral Care Counsel . 2011;65(1-2):1–11. doi: 10.1177/154230501106500106. 6. [DOI] [PubMed] [Google Scholar]
- 170.Wachholtz AB, Pargament KI. Is spirituality a critical ingredient of meditation? Comparing the effects of spiritual meditation, secular meditation, and relaxation on spiritual, psychological, cardiac, and pain outcomes. J Behav Med . 2005;28(4):369–384. doi: 10.1007/s10865-005-9008-5. [DOI] [PubMed] [Google Scholar]
- 171.Lucchetti G, Lucchetti AL, Vallada H. Measuring Spirituality and Religiosity in Clinical Research: A Systematic Review of Instruments Available in the Portuguese Language. Sao Paulo Med J . 2013;131(2):112–122. doi: 10.1590/s1516-31802013000100022. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 172.Balboni TA, Fitchett G, Handzo GF, Johnson KS, Koenig HG, Pargament KI, et al. State of the Science of Spirituality and Palliative Care Research Part II: Screening, Assessment, and Interventions. J Pain Symptom Manage . 2017;54(3):441–453. doi: 10.1016/j.jpainsymman.2017.07.029. [DOI] [PubMed] [Google Scholar]
- 173.Puchalski C, Romer AL. Taking a Spiritual History Allows Clinicians to Understand Patients More Fully. J Palliat Med . 2000;3(1):129–137. doi: 10.1089/jpm.2000.3.129. [DOI] [PubMed] [Google Scholar]
- 174.Peterson JC, Charlson ME, Hoffman Z, Wells MT, Wong SC, Hollenberg JP, et al. A randomized controlled trial of positive-affect induction to promote physical activity after percutaneous coronary intervention. Arch Intern Med . 2012;172(4):329–336. doi: 10.1001/archinternmed.2011.1311. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 175.Steinhauser KE, Fitchett G, Handzo GF, Johnson KS, Koenig HG, Pargament KI, et al. State of the Science of Spirituality and Palliative Care Research Part I: Definitions, Measurement, and Outcomes. J Pain Symptom Manage . 2017;54(3):428–440. doi: 10.1016/j.jpainsymman.2017.07.028. [DOI] [PubMed] [Google Scholar]
- 176.Lucchese FA, Koenig HG. Religion, Spirituality and Cardiovascular Disease: Research, Clinical Implications, and Opportunities in Brazil. Rev Bras Cir Cardiovasc . 2013;28(1):103–128. doi: 10.5935/1678-9741.20130015. [DOI] [PubMed] [Google Scholar]
- 177.Puchalski CM, Vitillo R, Hull SK, Reller N. Improving the Spiritual Dimension of Whole Person Care: Reaching National and International Consensus. J Palliat Med . 2014;17(6):642–656. doi: 10.1089/jpm.2014.9427. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 178.Koenig HG, STUDENTJAMA Taking a Spiritual History. JAMA . 2004;291(23):2881. doi: 10.1001/jama.291.23.2881. [DOI] [PubMed] [Google Scholar]
- 179.Goldbourt U, Yaari S, Medalie JH. Factors Predictive of Long-Term Coronary Heart Disease Mortality Among 10,059 Male Israeli Civil Servants and Municipal Employees. A 23-year Mortality Follow-Up in the Israeli Ischemic Heart Disease Study. Cardiology . 1993;82(2-3):100–121. doi: 10.1159/000175862. [DOI] [PubMed] [Google Scholar]
- 180.Anandarajah G, Hight E. Spirituality and Medical Practice: Using the HOPE Questions as a Practical Tool for Spiritual Assessment. Am Fam Physician . 2001;63(1):81–89. [PubMed] [Google Scholar]
- 181.Levine GN, Lange RA, Bairey-Merz CN, Davidson RJ, Jamerson K, Mehta PK, et al. Meditation and Cardiovascular Risk Reduction: A Scientific Statement From the American Heart Association. J Am Heart Assoc . 2017;6(10):e002218. doi: 10.1161/JAHA.117.002218. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 182.Rogers JG, Patel CB, Mentz RJ, Granger BB, Steinhauser KE, Fiuzat M, et al. Palliative Care in Heart Failure: The PAL-HF Randomized, Controlled Clinical Trial. J Am Coll Cardiol . 2017;70(3):331–341. doi: 10.1016/j.jacc.2017.05.030. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 183.Chang BH, Casey A, Dusek JA, Benson H. Relaxation Response and Spirituality: Pathways to Improve Psychological Outcomes in Cardiac Rehabilitation. J Psychosom Res . 2010;69(2):93–100. doi: 10.1016/j.jpsychores.2010.01.007. [DOI] [PubMed] [Google Scholar]
- 184.Schneider RH, Grim CE, Rainforth MV, Kotchen T, Nidich SI, Gaylord-King C, et al. Stress Reduction in the Secondary Prevention of Cardiovascular Disease: Randomized, Controlled Trial of Transcendental Meditation and health Education in Blacks. Circ Cardiovasc Qual Outcomes . 2012;5(6):750–758. doi: 10.1161/CIRCOUTCOMES.112.967406. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 185.Rasmussen KR, Stackhouse M, Boon SD, Comstock K, Ross R. Meta-Analytic Connections between Forgiveness and Health: the Moderating Effects of Forgiveness-Related Distinctions. Psychol Health . 2019;34(5):515–534. doi: 10.1080/08870446.2018.1545906. [DOI] [PubMed] [Google Scholar]
- 186.Lee YR, Enright RD. A Meta-Analysis of the Association between Forgiveness of Others and Physical Health. Psychol Health . 2019;34(5):626–643. doi: 10.1080/08870446.2018.1554185. [DOI] [PubMed] [Google Scholar]
- 187.Redwine LS, Henry BL, Pung MA, Wilson K, Chinh K, Knight B, et al. Pilot Randomized Study of a Gratitude Journaling Intervention on Heart Rate Variability and Inflammatory Biomarkers in Patients With Stage B Heart Failure. Psychosom Med . 2016;78(6):667–676. doi: 10.1097/PSY.0000000000000316. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 188.Ghanei Gheshlagh R, Sayehmiri K, Ebadi A, Dalvandi A, Dalvand S, et al. Resilience of Patients With Chronic Physical Diseases: A Systematic Review and Meta-Analysis. Iran Red Crescent Med J . 2016;18(7):e38562. doi: 10.5812/ircmj.38562. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 189.Lemos CM, Moraes DW, Pellanda LC. Resilience in Patients with Ischemic Heart Disease. Arq Bras Cardiol . 2016;106(2):130–135. doi: 10.5935/abc.20160012. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 190.Toukhsati SR, Jovanovic A, Dehghani S, Tran T, Tran A, Hare DL. Low Psychological Resilience Is Associated with Depression in Patients with Cardiovascular Disease. Eur J Cardiovasc Nurs . 2017;16(1):64–69. doi: 10.1177/1474515116640412. [DOI] [PubMed] [Google Scholar]
- 191.Costa IBSDS, Bittar CS, Rizk SI, Araújo AE, Filho, Santos KAQ, Machado TIV, et al. The Heart and COVID-19: What Cardiologists Need to Know. Arq Bras Cardiol . 2020;114(5):805–816. doi: 10.36660/abc.20200279.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 192.Petrakis D, Margină D, Tsarouhas K, Tekos F, Stan M, Nikitovic D, et al. Obesity - A Risk Factor for Increased COVID-19 Prevalence, Severity and Lethality (Review) Mol Med Rep . 2020;22(1):9–19. doi: 10.3892/mmr.2020.11127. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 193.Kwon JY, Romero R, Mor G. New Insights into the Relationship Between Viral Infection and Pregnancy Complications. Am J Reprod Immunol . 2014;71(5):387–390. doi: 10.1111/aji.12243. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 194.Allotey J, Stallings E, Bonet M, Yap M, Chatterjee S, Kew T, et al. Clinical Manifestations, Risk Factors, and Maternal and Perinatal Outcomes of Coronavirus Disease 2019 in Pregnancy: Living Systematic Review and Meta-analysis. 3320 BMJ . 2020;370 doi: 10.1136/bmj.m3320. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 195.DeBolt CA, Bianco A, Limaye MA, Silverstein J, Penfield CA, Roman AS, et al. Pregnant Women with Severe or Critical Coronavirus Disease 2019 have Increased Composite Morbidity Compared with Nonpregnant Matched Controls. 510 Am J Obstet Gynecol . 2021;224(5) doi: 10.1016/j.ajog.2020.11.022. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 196.Zambrano LD, Ellington S, Strid P, Galang RR, Oduyebo T, Tong VT, et al. Update: Characteristics of Symptomatic Women of Reproductive Age with Laboratory-Confirmed SARS-CoV-2 Infection by Pregnancy Status - United States, January 22-October 3, 2020. MMWR Morb Mortal Wkly Rep . 2020;69(44):1641–1647. doi: 10.15585/mmwr.mm6944e3. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 197.Mercedes BR, Serwat A, Naffaa L, Ramirez N, Khalid F, Steward SB, et al. New-Onset Myocardial Injury in Pregnant Patients with Coronavirus Disease 2019: A Case Series of 15 Patients. 387 Am J Obstet Gynecol . 2021;224(4) doi: 10.1016/j.ajog.2020.10.031. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 198.Gupta A, Madhavan MV, Sehgal K, Nair N, Mahajan S, Sehrawat TS, et al. Extrapulmonary Manifestations of COVID-19. Nat Med . 2020;26(7):1017–1032. doi: 10.1038/s41591-020-0968-3. [DOI] [PubMed] [Google Scholar]
- 199.Avila WS, Carvalho RC. COVID-19: A New Challenge in Pregnancy and Heart Disease. Arq Bras Cardiol . 2020;115(1):1–4. doi: 10.36660/abc.20200511.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 200.Lucà F, Abrignani MG, Parrini I, Di Fusco SA, Giubilato S, Rao CM, et al. Update on Management of Cardiovascular Diseases in Women. J Clin Med . 2022;11(5):1176. doi: 10.3390/jcm11051176. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 201.Chandra A, Skali H, Claggett B, Solomon SD, Rossi JS, Russell SD, et al. Race- and Gender-Based Differences in Cardiac Structure and Function and Risk of Heart Failure. J Am Coll Cardiol . 2022;79(4):355–368. doi: 10.1016/j.jacc.2021.11.024. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 202.Muiesan ML, Paini A, Aggiusti C, Bertacchini F, Rosei CA, Salvetti M. Hypertension and Organ Damage in Women. High Blood Press Cardiovasc Prev . 2018;25(3):245–252. doi: 10.1007/s40292-018-0265-0. [DOI] [PubMed] [Google Scholar]
- 203.Daubert MA, Douglas PS. Primary Prevention of Heart Failure in Women. JACC Heart Fail . 2019;7(3):181–191. doi: 10.1016/j.jchf.2019.01.011. [DOI] [PubMed] [Google Scholar]
- 204.Di Giosia P, Giorgini P, Stamerra CA, Petrarca M, Ferri C, Sahebkar A. Gender Differences in Epidemiology, Pathophysiology, and Treatment of Hypertension. 13 Curr Atheroscler Rep . 2018;20(3) doi: 10.1007/s11883-018-0716-z. [DOI] [PubMed] [Google Scholar]
- 205.Barroso WKS, Rodrigues CIS, Bortolotto LA, Mota-Gomes MA, Brandão AA, Feitosa ADM, et al. Brazilian Guidelines of Hypertension - 2020. Arq Bras Cardiol . 2021;116(3):516–658. doi: 10.36660/abc.20201238.. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 206.McManus RJ, Mant J, Haque MS, Bray EP, Bryan S, Greenfield SM, et al. Effect of Self-monitoring and Medication Self-titration on Systolic Blood Pressure in Hypertensive Patients at High Risk of Cardiovascular Disease: The TASMIN-SR Randomized Clinical Trial. JAMA . 2014;312(8):799–808. doi: 10.1001/jama.2014.10057. [DOI] [PubMed] [Google Scholar]
- 207.van Hagen IM, Roos-Hesselink JW. Pregnancy in Congenital Heart Disease: Risk Prediction and Counselling. Heart . 2020;106(23):1853–1861. doi: 10.1136/heartjnl-2019-314702. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 208.Sharma G, Lindley K, Grodzinsky A. Cardio-Obstetrics: Developing a Niche in Maternal Cardiovascular Health. J Am Coll Cardiol . 2020;75(11):1355–1359. doi: 10.1016/j.jacc.2020.02.019. [DOI] [PubMed] [Google Scholar]