Abstract
目的
探讨精准椎间孔成形减压术治疗同时伴有盘黄间隙狭窄和骨性侧隐窝狭窄的腰椎侧隐窝狭窄症患者的有效性及安全性,并分析其近期临床疗效。
方法
回顾分析 2013 年 1 月—2016 年 1 月收治并采用精准椎间孔成形减压术治疗的 45 例伴有盘黄间隙狭窄和骨性侧隐窝狭窄的腰椎侧隐窝狭窄患者临床资料。其中男 29 例,女 16 例;年龄 42~82 岁,中位年龄 58 岁。病程 3~96 个月,平均 24.4 个月。病变节段:L4、5 36 例,L5、S1 9 例。记录术前及末次随访时患者腰痛与腿痛疼痛视觉模拟评分(VAS),末次随访时采用改良 Macnab 标准评估手术疗效。术后复查 CT 及 MRI,评价术后腰椎稳定性及减压情况。
结果
所有手术均顺利完成。45 例均获随访,随访时间 3~18 个月,中位时间 11 个月。2 例术中出现硬膜囊撕裂,1 例切除骨块移至椎管内,5 例出现术后腰背痛,无神经根损伤、血肿形成等并发症发生。末次随访时患者腿痛 VAS 评分为(0.6±1.2)分,较术前的(5.7±1.4)分显著改善(t=8.981,P=0.001);腰痛 VAS 评分为(1.7±1.4)分,与术前的(1.5±1.3)分比较差异无统计学意义(t=0.535,P=0.585)。末次随访时根据改良 Macnab 标准评价疗效,优 20 例,良 22 例,可 2 例,差 1 例,优良率 93.3%。
结论
精准椎间孔成形减压术是一种治疗同时伴有盘黄间隙及骨性侧隐窝狭窄的侧隐窝型腰椎管狭窄症患者的微创、有效、安全的手术方式。
Keywords: 腰椎, 椎管狭窄症, 椎间孔成形, 精准
Abstract
Objective
To discuss the effectiveness and the safety of accurate decompression via foraminoplasty in treating lumbar lateral recess stenosis patients who accompanied by disk-flavum ligamentum space and bony lateral recess stenosis, and to analysis the short-term effectiveness of the surgical procedures.
Methods
Forty-five lumbar lateral recess stenosis patients accompanied by disk-flavum ligamentum space and bony lateral recess stenosis were treated by accurate decompression via foraminoplasty between January 2013 and January 2016. There were 29 males and 16 females with a median age of 58 years (range, 42-82 years). The disease duration was 3-96 months (mean, 24.4 months). The lesion segment included L4, 5 in 36 cases and L5, S1 in 9 cases. The visual analogue scale (VAS) score of low back pain and leg pain at preoperation and last follow-up were recorded, and the modified Macnab criteria was used to evaluate the effectiveness at last follow-up. Postoperative CT and MRI were reviewed to evaluate the stability and decompression of the lumbar spine.
Results
All operations were successfully completed. All the 45 patients were followed up 3-18 months (median, 11 months). Dural tear occurred in 2 cases during operation, bone graft removed into the spinal canal in 1 case, postoperative low back pain occurred in 5 cases, and there was no nerve root injury, hematoma formation, or other complications. The leg pain VAS score at last follow-up (0.6±1.2) was significantly improved when compared with preoperative score (5.7±1.4) (t=8.981, P=0.001); and the low back pain VAS scores showed no significant difference between preoperation and last follow-up (1.5±1.3vs. 1.7±1.4;t=0.535, P=0.585). According to the modified Macnab criteria, the results were excellent in 20 cases, good in 22 cases, fair in 2 cases, and poor in 1 case at last follow-up, and the excellent and good rate was 93.3%.
Conclusion
Accurate decompression via foraminoplasty is an effective, safe, and less invasive way for treating lumbar recess stenosis patients accompanied by disk-flavum ligamentum space and bony lateral recess stenosis.
Keywords: Lumbar vertebra, spinal stenosis, foraminoplasty, accurate
随着社会老龄化加重,退行性腰椎管狭窄症的发病率逐年增高,已成为老年患者行腰椎手术的主要病因之一[1-3]。腰椎管狭窄症按照解剖部位不同,可分为中央管狭窄、侧隐窝狭窄和椎间孔狭窄[3-4]。随着脊柱经皮内镜技术的不断发展和操作工具的不断创新,腰椎管狭窄症也逐渐成为其手术适应证[5-6]。本研究在深刻研究分析腰椎侧隐窝的解剖结构基础上,设计了精准椎间孔成形减压术,治疗同时伴有盘黄间隙狭窄和骨性侧隐窝狭窄的多区域侧隐窝型腰椎管狭窄患者,实现致压神经根的彻底减压,同时兼顾腰椎小关节突关节的完整性和稳定性。现回顾分析 2013 年 1 月—2016 年 1 月采用精准椎间孔成形减压术治疗的多区域侧隐窝型腰椎管狭窄患者临床资料,探讨其临床应用价值及安全性、有效性、合理性。报告如下。
1. 临床资料
1.1. 患者选择标准
纳入标准:① 单根神经根症状:疼痛、麻木或运动功能障碍,伴或不伴腰痛。② 完整获取影像学资料,并证实单节段侧隐窝狭窄,影像学特点与症状体征相吻合;且同时存在盘黄间隙狭窄和骨性侧隐窝狭窄。狭窄诊断依据:盘黄间隙狭窄通过椎管旁中央区域的 MRI T2 加权像矢状位(椎管前后径<1 mm)判断;骨性侧隐窝狭窄通过 CT 骨窗(侧隐窝区前后径<3 mm)判断;如果出现影像学不典型或责任节段不易判定,则通过硬膜外封闭来进一步明确责任节段。③ 症状明显(中度以上疼痛),保守治疗 3 个月疗效不满意。④ 自愿接受手术并随访 3 个月以上。⑤ 患者手术方式为经椎间孔入路经皮内窥镜椎间盘切除术(percutaneous endoscopic transforaminal discectomy,PETD)结合精准椎间孔成形术。
排除标准:① 术前动力位腰椎 X 线片示腰椎节段性不稳定;② 术前影像学检查 MRI、CT 示腰椎管狭窄类型为中央型椎管狭窄;③ 单纯的腰椎间盘突出症,无发育性和/或退变性椎管狭窄因素;④ 重度腰椎滑脱,多节段椎管狭窄症;⑤ 高髂嵴(标准正侧位 X 线片示髂嵴最高点位于 L4 椎体的下 1/4 水平以上)影响 L5、S1 椎间孔穿刺者;⑥ 有手术禁忌证,无法行手术治疗者。
2013 年 1 月—2016 年 1 月共 45 例患者符合选择标准纳入研究。
1.2. 一般资料
本组男 29 例,女 16 例;年龄 42~82 岁,中位年龄 58 岁。病程 3~96 个月,平均 24.4 个月。病变节段:L4、5 36 例,L5、S1 9 例。其中 31 例患者(68.9%)存在不同程度腰痛,13 例患者(28.9%)出现受压神经根支配肌肉肌力改变,37 例患者(82.2%)伴下肢神经性间歇性跛行。所有患者无同部位手术史。
1.3. 手术方法
所有患者均行症状侧椎间孔入路,手术均于局麻+基础麻醉下进行。患者取俯卧位,腹部悬空,透视辅助下定位正确的手术节段,常规标准方法标记穿刺点,确定穿刺路径。选用 18 G 穿刺针穿刺,C 臂 X 线机透视确定穿刺针到达靶向区域后,根据患者体型和手术节段选择水平旁开(12±2)cm、目标间隙水平线头侧 2~5 cm 位置处作为定位点,并行约 0.7 cm 长皮肤切口,依次置入工作导管、环锯,通过两次椎间孔扩大成形分别对盘黄间隙及骨性侧隐窝区域成形。
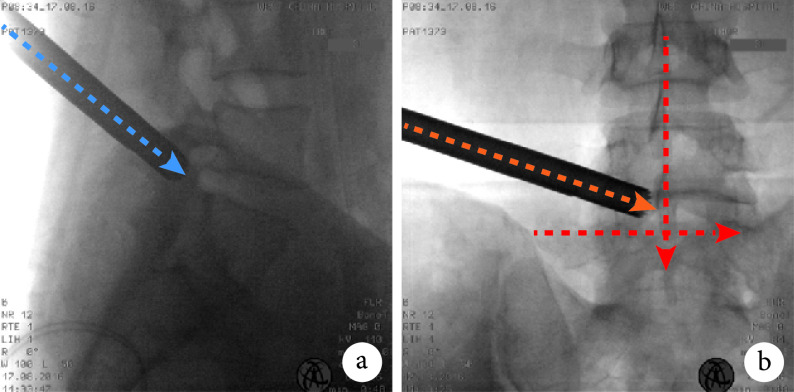
盘黄间隙成形要求:主要针对盘黄间隙背侧进行减压,切除关节突关节内侧部,包括下关节突及椎板腹侧部分以及部分上关节突上部。根据不同病理类型对成形范围进行调整,如盘黄间隙压迫较重,成形范围可更偏中央,对下关节突成形多一些,而减少上关节突成形部分。在成形过程中成形角度与区域要求如下:术中摄片侧位时通过上关节突尖部与下位椎体后上缘顶点连线;正位时通过上关节突尖部与下位椎体上缘中点连线。见图 1。环钻口径可根据不同病理类型选择 6.5、7.5 或 10 mm。
图 1.
Schematic diagram of foraminoplasty angle of disk-flavum ligamentum space
盘黄间隙成形角度示意图
a. 侧位,蓝色虚线示成形角度;b. 正位,橙色虚线示成形角度,为经上关节突尖部与下位椎体上缘中点(红色虚线交叉点)的连线
a. Lateral view, the blue dashed line indicated the angle of foraminoplasty; b. Anteroposterior view, the orange dashed line indicated the angle of foraminoplasty from the peak of superior articular process to midpoint of upper edge of the vertebral body (the crossing point of red dashed lines)
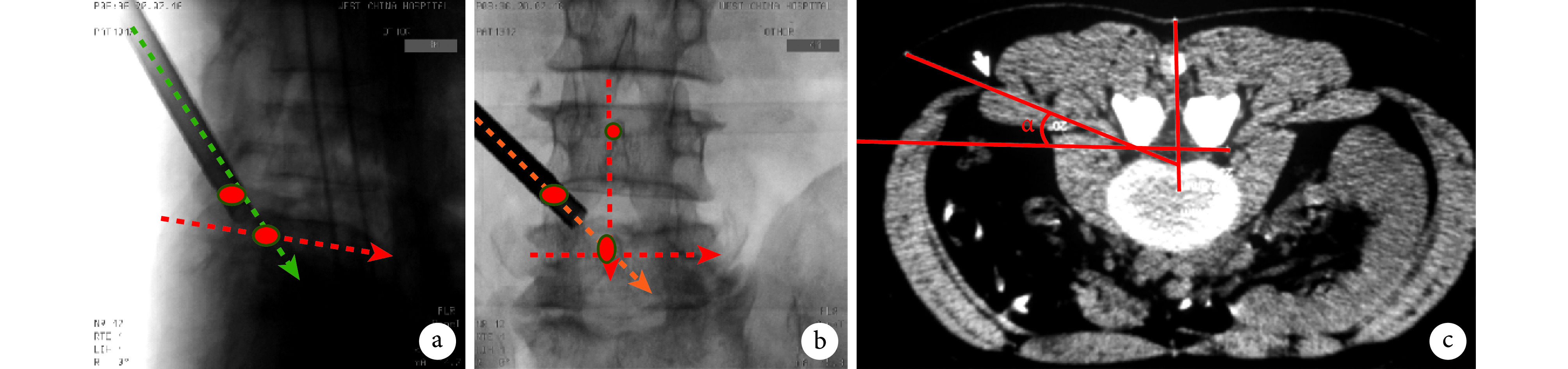
骨性侧隐窝成形要求:主要针对骨性侧隐窝进行减压,切除关节突关节基底部腹侧,即上关节突基底部内腹侧部分。成形角度要求:术中摄片侧位时通过上关节突尖部与椎体后缘与椎弓根中点水平线交点的连线,正位时通过上关节突尖部和椎体上缘中点垂线与椎弓根中线水平线交点的连线。腹侧成角(α 角)的角度可更加水平,沿上关节突基底部与椎弓根连线中部角度成形。见图 2。环钻口径根据不同病理类型选择 6.5 或 7.5 mm。
图 2.
Schematic diagram of foraminoplasty angle of bony lateral recess region
骨性侧隐窝区域成形角度示意图
a. 侧位,绿色虚线示成形角度,为由上关节突尖部(上方红点)至椎体后缘与椎弓根中点水平线(红色虚线)交点(下方红点)的连线;b. 正位,橙色虚线示成形角度,为经上关节突尖部(左侧红点)至椎体上缘中点垂线(垂直红色虚线)与椎弓根中点水平线(水平红色虚线)交点(下方红点)的连线;c. 腹侧成角 α
a. Lateral view, the green dashed line indicated the angle of foraminoplasty from the peak of superior articular process (the top red dot) to the crossing point (the below red dot) of posterior margin of vertebral body and midpoint horizontal line of pedicle (the red dashed line); b. Anteroposterior view, the orange dashed line indicated the angle of foraminoplasty from the peak of superior articular process (the left red dot) to the crossing point (the below red dot) of perpendicular bisector of upper edge of the vertebral body (vertical red dashed line) and midpoint horizontal line of pedicle (the horizontal red dashed line); c. Ventral angulation α
1.4. 术后处理及疗效评价
患者术后佩戴腰围 2~4 周,术后 2 周后开始腰背肌功能锻炼。记录本组每个狭窄侧隐窝手术时间、术中 C 臂 X 线机透视次数及并发症发生情况,术后卧床时间、住院时间。记录术前及末次随访时患者腰痛与腿痛疼痛视觉模拟评分(VAS),末次随访时采用改良 Macnab 标准[7]评估手术疗效。术后 2 d 行 CT 三维重建,术后 3~6 个月行腰椎腰椎 MRI 检查,评价患者术后腰椎稳定性及压迫是否彻底解除。
1.5. 统计学方法
采用 SPSS19.0 统计软件进行分析。数据以均数±标准差表示,手术前后比较采用配对 t 检验;检验水准取双侧 α=0.05。
2. 结果
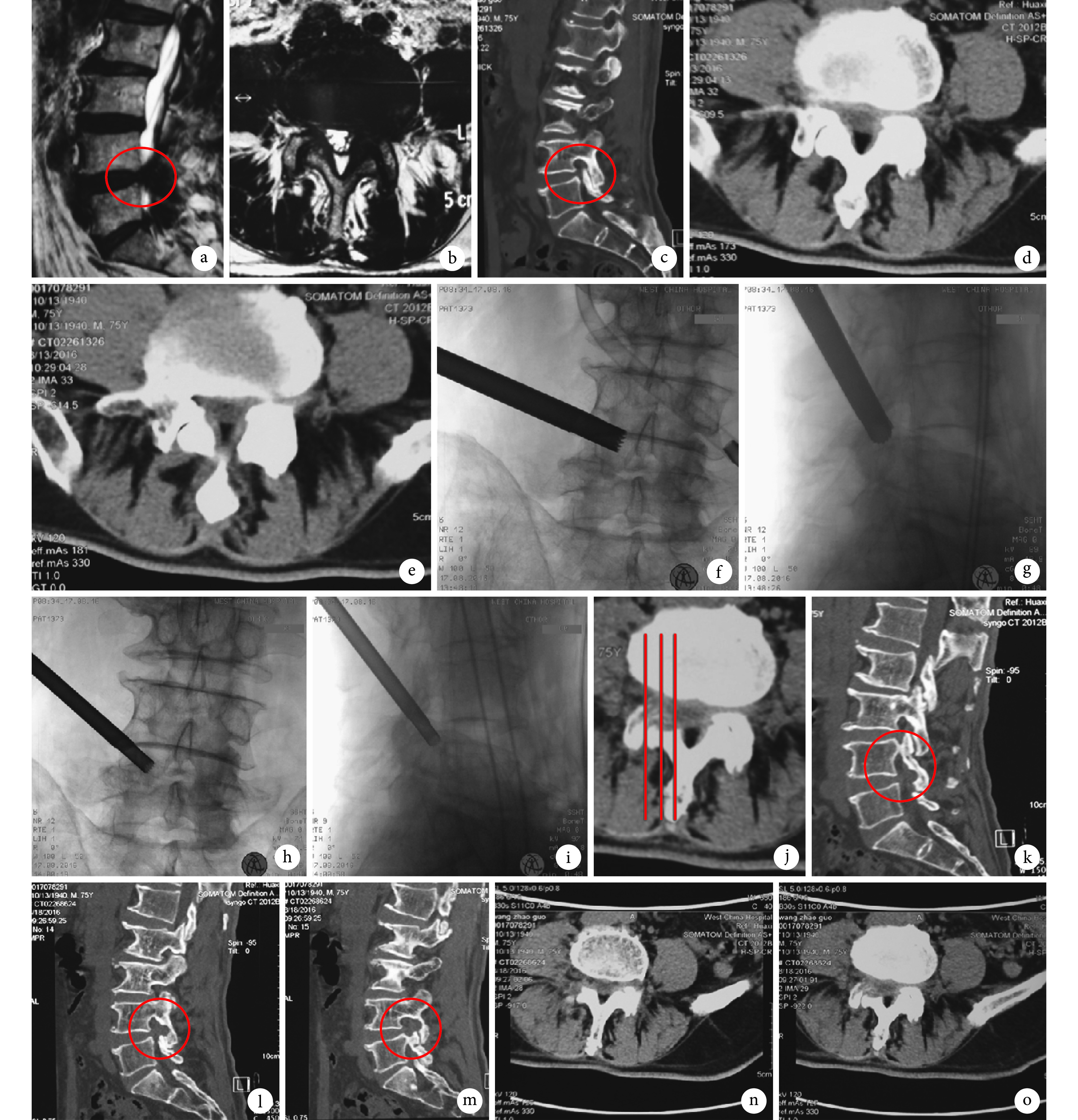
所有手术均顺利完成。每个狭窄侧隐窝手术时间 30~105 min,平均 65 min;术中均未更换手术方式,术中 C 臂 X 线机透视次数为 5~41 次,平均 14 次;术中出血量 4~15 mL,平均 9.6 mL。术中出现 2 例硬脊膜破裂,但无 1 例医源性神经根或马尾神经损伤,经术后卧床、补液等保守治疗后硬膜愈合良好,无遗留症状。45 例均获随访,随访时间 3~18 个月,中位时间 11 个月。5 例术后 3 个月内出现了中度腰背痛和/或腰椎无力感,经保守治疗后缓解。术后 3~6 个月复查腰椎 MRI 示所有患者减压目标区域均可实现彻底的骨性和软组织减压,无腰椎不稳、神经损伤、复发等相关并发症发生。末次随访时患者腿痛 VAS 评分为(0.6±1.2)分,较术前的(5.7±1.4)分显著改善(t=8.981,P=0.001);腰痛 VAS 评分为(1.7±1.4)分,与术前的(1.5±1.3)分比较差异无统计学意义(t=0.535,P=0.585)。末次随访时根据改良 Macnab 标准评价疗效,优 20 例,良 22 例,可 2 例,差 1 例,优良率 93.3%。1 例疗效评价为差者,术中应用椎间孔扩大成形,成形切除骨块取出量较小,术后患者根性症状未缓解,术后复查 CT 证实术中成形游离骨块未完整取出,部分移至椎管内,后拟保守治疗,疗效差,术前根性症状及跛行症状较术前逐渐加重,2 个月后再次开放手术取出骨块后预后良好,无残留症状。见图 3。
图 3.
A 75-year-old male patient both disk-flavum ligamentum space and right bony lateral recess of L4, 5 were involved associated with hypertrophy of ligamentum flavum
患者,男,75 岁,L4、5 黄韧带增生肥厚盘黄间隙狭窄及右侧骨性侧隐窝狭窄
a、b. 术前 MRI(红圈示黄韧带增生肥厚);c~e. 术前 CT(红圈示右侧上关节突增生肥厚致侧隐窝狭窄);f、g. 术中盘黄间隙区域成形,应用 10 mm 环锯及 11 mm 工作套管;h、i. 术中骨性侧隐窝区域成形,应用 6.5 mm 环锯及 7.5 mm 工作套管;j. 术后 6 个月 CT 轴位定位像(3 条红线表示 3 个矢状面定位);k、l. 对应图 j 的右侧和中间矢状面(红圈示 L4 下关节突部分切除);m. 对应图 j 的左侧矢状面(红圈示 L5 上关节突、L4 下关节突部分成形,关节面保留);n、o. L4、5 骨性侧隐窝二次成形后轴位 CT,示 L5 上关节突及 L4 下关节突部分成形,关节间隙保留
a, b. Preoperative MRI (Red circle indicated hypertrophy of flavum ligamentum); c-e. Preoperative CT (Red circle indicated hypertrophy of right superior articular process); f, g. Intervertebral disk-flavum ligamentum space was decompressed in the process of primary foraminoplasty performing by trephine (10 mm) and working column (11 mm); h, i. The bony recess stenosis was decompressed during accurate secondary foraminoplasty using trephine (6.5 mm) and working column (7.5 mm); j. CT axial position image at 6 months after operation (Three red lines indicated 3 sagittal scout scans); k, l. Corresponding to the right and middle sagittal plane of figure j (The red circle indicated partly removal of inferior articular process of L4 vertebral); m. Corresponding to the left sagittal plane of figure j (The red circle indicated superior articular process of L5 vertebral and inferior articular process of L4 vertebral were partly removed, and the articular surface was preserved); n, o. Axial CT after accurate decompression via foraminoplasty at L4, 5, showing partial process of superior articular process of L5 vertebral and inferior articular process of L4 vertebral and the articular surface was preserved
3. 讨论
3.1. 经皮脊柱内镜治疗侧隐窝型腰椎狭窄症的研究背景
Kambin 等[8-9]首次提出“经皮后外侧椎间盘切除术”的概念。在随后的微创脊柱内镜发展过程中,经皮椎间孔镜技术发生了革命性的进步,从后外侧经皮腰椎间盘盲切到内镜直视下切吸;从 Kambin 安全三角进入的盘内减压 YESS 技术,到经椎间孔进入椎管直接行神经根松解减压的 TESSYS 技术;从只能治疗单纯包容性椎间盘突出,到能完成各种类型的椎间盘突出、脱出游离髓核的摘除以及腰椎管狭窄的治疗[10]。尤其是椎间孔成形术的应用极大扩展了脊柱经皮内镜的减压范围和适应证。侧隐窝型腰椎管狭窄起初作为脊柱经皮内镜的禁忌证,近年随着人们对脊柱内镜领域关注度不断提高和技术、设备的不断创新,越来越多学者推崇应用经椎间孔入路经皮内镜治疗该类疾病[11-13]。
3.2. 采用精准椎间孔成形减压技术的理论基础
目前,腰椎管狭窄症已成为内镜技术的手术适应证之一,但经椎间孔入路治疗侧隐窝型腰椎管狭窄时,通常需要减压神经根及硬膜囊的背侧,即切除部分下关节突和/或部分上关节突。1996 年 Kambin 等[12]使用关节镜由后外侧入路,探索腰椎侧隐窝狭窄的内镜治疗,共纳入 40 例患者,手术满意率 82%。虽然研究出现术后感染及术后下肢疼痛等并发症,且病例数有限,但却为腰椎侧隐窝狭窄的内镜治疗引领了新方向。Lewandrowski[5]对 220 例伴有单根神经根症状的腰椎侧隐窝狭窄或椎间孔狭窄患者行椎间孔扩大成形术,优良率达 85%。Ahn[14]综述了内镜治疗腰椎管狭窄症的技术特点和手术策略,认为经椎间孔入路和椎板间入路的经皮脊柱内镜技术,均可实现侧隐窝区受压神经根的彻底减压。但文献报道椎间孔入路治疗侧隐窝型腰椎管狭窄症的术后效果满意率不及腰椎间盘突出症[12, 15-16]。说明文献报道应用脊柱内镜处理腰椎侧隐窝狭窄疗效并不十分满意,进一步分析其原因,可能与人们对腰椎侧隐窝型椎管狭窄症的解剖特点和病理机制认识不足有关。神经根包括硬膜囊内段和囊外段,神经根在椎管内行走的整个过程中,任何区域的压迫均可引起神经根症状,因此术前明确神经根致压部位和致压因素相当重要,这将成为影响侧隐窝狭窄患者手术方案决策和术后疗效的关键因素。
Lee 等[4]将腰椎神经根管分为入口区、中间区和出口区。Vital 等[17]将神经根管分为三个部分,即椎间盘后间隙、侧隐窝和椎间孔。Lassale 等[18]认为神经根管只限于椎体后上缘至椎弓根下缘的范围内。国内外学者[19]对腰椎侧隐窝和神经根管的定义和分区理解多种多样,目前比较混乱,意见尚不统一,但对盘黄间隙和骨性侧隐窝概念的理解是比较一致的。
腰椎侧隐窝分为盘黄间隙和骨性侧隐窝区域,这两个区域的侧隐窝狭窄可以合并存在,也可以单独存在。骨性侧隐窝狭窄通常发生在椎弓根中部以上的区域即骨性侧隐窝上部。对于经皮脊柱内镜技术来讲,这两个区域是不同的成形靶点。通过单独一次 TESSYS 技术是无法实现这两个区域全程彻底减压的,需要多次的椎间孔成形或应用镜下磨钻才能实现。但上述方式容易导致术中切除过多关节突骨性结构,易诱发术后腰椎节段不稳。本研究在详细研究椎间孔相关解剖结构及分析侧隐窝病理机制和生物力学特点的基础上,设计了精准的椎间孔成形减压术,两次成形分别靶向盘黄间隙和骨性侧隐窝上部,实现了这两个部位的全程彻底减压,同时又尽量减少了对关节突的破坏。针对盘黄间隙狭窄的椎间孔成形部位为关节突关节的内侧,即切除部分下关节突腹侧和上关节突上部的一部分内侧骨性结构。针对骨性侧隐窝狭窄的椎间孔成形部位为上关节突基底部的腹侧骨性结构。Kambin等[12]的研究手术满意率仅 82%,Lewand- rowski[5]的研究优良率仅 85%,Yeung 等[15]的研究有效率为 89.2%,均低于本研究手术优良率 93.3%,究其根本,推测可能与一些患者的神经根减压范围不足有关。虽然文献报道某些患者并未实现全程减压,也获得了良好的短期临床疗效,但长期临床疗效满意率并不高。因此我们强调,针对侧隐窝型腰椎管狭窄患者,务必术前明确致压因素,并实现术中手术位置的神经根全程彻底减压,保证临床疗效。
3.3. 精准椎间孔成形减压术治疗侧隐窝型腰椎管狭窄症的有效性和安全性
3.3.1. 有效性
传统开放手术治疗侧隐窝型腰椎管狭窄症,常采用椎板开窗及内侧增生小关节切除,同时可对前方骨赘、后纵韧带及突出椎间盘切除获得神经根减压。传统开放手术在直视下操作,视野清晰,因此术后症状缓解有效率较高。但经皮内镜下手术时,操作及可视范围局限,为了达到与传统开放手术相同的临床疗效,我们必须做到术前明确定位诊断和术中全程彻底减压。
本研究 45 例同时伴盘黄间隙及骨性侧隐窝狭窄的侧隐窝型腰椎管狭窄,术后末次随访时改良 Macnab 评价优良率达 93.3%,与传统手术文献报道侧隐窝型腰椎管狭窄的治疗有效率相近。本研究术前腿痛 VAS 评分为(5.7±1.4)分,术后为(0.6±1.2)分,差异显著(P<0.05)。研究报道传统开放减压下肢症状缓解率为 91%,本研究患者术后下肢症状缓解率近 94%,高于文献报道的传统手术及内镜手术处理腰椎管狭窄结果[5, 20-22]。本研究结果表明,本组患者术后腰背痛 VAS 评分与术前相比并无增加(P>0.05),因此,此种术式并不会增加术后腰背痛发生率,这是相对于对腰部结构破坏较大的传统开放手术的一大优势。上述结果说明了精准椎间孔成形减压术的有效性和合理性。尽管有 5 例患者在术后 3 个月内出现中度腰背痛和/或腰椎无力感,但经保守治疗后均得到彻底缓解。所有患者术后行 CT 三维重建及 MRI 检查随访,均未发现减压不彻底或其他不良并发症发生,临床疗效好。
为了保证精准椎间孔成形治疗侧隐窝型腰椎管狭窄患者的有效性,我们应充分理解和体会侧隐窝狭窄不同发生部位的解剖特点。盘黄间隙狭窄的致压因素常为神经根背侧增生肥厚卷曲的黄韧带及关节囊内侧,骨性侧隐窝狭窄的致压因素为上关节突基底部腹侧。此外,我们应注意,盘黄间隙的空间大小受体位变化影响极大,某些间接减压方式,如斜外侧椎间融合,虽可暂时缓解症状,但未确切解除神经根压迫,长期临床疗效不好;骨性侧隐窝区域三面环骨,屈伸位空间变化很小,因此必须得到充分减压,才可从根本上缓解症状。因此实现神经根的全程减压才是保证手术有效性的根本。
3.3.2. 安全性
本研究提示我们应用精准椎间孔成形减压是安全的。本研究 45 例患者术后疗效好,无术后神经根支配区感觉减退,无 1 例医源性神经根或马尾神经损伤患者。仅 1 例发生严重术后并发症,为术中成形骨块脱落移至椎管内导致术后症状不缓解甚至加重,该患者术后 2 个月经开放手术去除骨块,预后良好。本组并发症发生率为 2.2%,低于文献报道的并发症发生率 3.5%~13.2%[6, 12, 15]。此外,本组出现 2 例术中硬脊膜破裂,考虑是因狭窄时间长,硬膜与周围骨质粘连严重所致,经过术后卧床、补液等保守治疗,硬膜愈合良好。5 例患者出现中度腰背痛,后经保守治疗皆得到缓解。
Osman 等[23]认为经椎间孔入路减压未破坏脊柱的稳定结构,因为仅切除上关节突前内侧 1/3 和部分下关节突前方骨质。而开放手术(包括 MED 等微创手术)治疗侧隐窝狭窄时切除关节突关节内侧 3/4,累及关节面并破坏关节突关节,术后依然可维持良好稳定性。精准的椎间孔成形减压技术旨在尽可能多地保留关节突关节,并且分别对不同致压区域精准成形,与 Osman 等研究中破坏的骨质范围相似,术后可保留 2/3 的关节突关节,因此更不会破坏腰椎稳定性。本组患者术后 3~18 个月随访及影像学检查皆未发现腰椎不稳出现,更加表明了精准二次成形技术的安全性。
综上述,采用精准椎间孔成形减压技术治疗同时伴有盘黄间隙狭窄和骨性侧隐窝狭窄的腰椎管狭窄症患者短期临床疗效好,腰椎结构破坏少,术后并发症发生率低,是一种微创、有效、安全的手术方式。但也存在以下局限性:① 学习曲线较陡,适应证较局限。由于解剖和病理特征的限制,仅有部分侧隐窝狭窄符合椎间孔入路的适应证[24],而同时伴有盘黄间隙狭窄和骨性侧隐窝狭窄的患者数量也有限,这类患者在所有侧隐窝狭窄患者中所占比例还需后续流行病学调查证实。② 本研究为回顾性研究,缺乏对照组,病例数量有限。需要进一步行临床随机对照研究及长期随访来证实该手术的长期疗效及安全性。
Funding Statement
四川省科技支撑计划资助项目(2016FZ0097);克拉玛依市科技计划项目(JK2016-2)
Sichuan Science and Technology Support Plan Project (2016FZ0097); Science and Technology Plan Project of Karamay City (JK2016-2)
References
- 1.Lurie J, Tomkins-Lane C Management of lumbar spinal stenosis. BMJ. 2016;352:h6234. doi: 10.1136/bmj.h6234. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 2.Inoue G, Miyagi M, Takaso M Surgical and nonsurgical treatments for lumbar spinal stenosis. Eur J Orthop Surg Traumatol. 2016;26(7):695–704. doi: 10.1007/s00590-016-1818-3. [DOI] [PubMed] [Google Scholar]
- 3.Issack PS, Cunningham ME, Pumberger M, et al Degenerative Lumbar Spinal Stenosis: Evaluation and Management. J Am Acad Orthop Surg. 2012;20(8):527–535. doi: 10.5435/JAAOS-20-08-527. [DOI] [PubMed] [Google Scholar]
- 4.Lee CK, Rauschning W, Glenn W Lateral lumbar spinal canal stenosis: classification, pathologic anatomy and surgical decompression. Spine (Phila Pa 1976) 1988;13(3):313–320. doi: 10.1097/00007632-198803000-00015. [DOI] [PubMed] [Google Scholar]
- 5.Lewandrowski KU “Outside-in” technique, clinical results, and indications with transforaminal lumbar endoscopic surgery: a retrospective study on 220 patients on applied radiographic classification of foraminal spinal stenosis. Int J Spine Surg. 2014;8:26. doi: 10.14444/1026. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 6.李振宙, 侯树勋, 商卫林, 等 经皮内镜下经椎间孔入路腰椎侧隐窝减压术: 技术要点及 2 年随访结果. 中国骨与关节杂志. 2016;5(5):333–338. [Google Scholar]
- 7.Macnab I Negative disc exploration. An analysis of the causes of nerve-root involvement in sixty-eight patients. J Bone Joint Surg (Am) 1971;53(5):891–903. [PubMed] [Google Scholar]
- 8.Kambin P, Gellman H Percutaneous lateral discectomy of the lumbar spine:a preliminary report. Clin Orthop Relat Res. 1983;174:127–132. [Google Scholar]
- 9.Kambin P Arthroscopic microdiscectomy. Arthroscopy. 1992;8(3):287–295. doi: 10.1016/0749-8063(92)90058-j. [DOI] [PubMed] [Google Scholar]
- 10.周跃, 李长青, 王建, 等 椎间孔镜 YESS 与 TESSYS 技术治疗腰椎间盘突出症. 中华骨科杂志. 2010;30(3):225–231. [Google Scholar]
- 11.Kitahama Y, Sairyo K, Dezawa A Percutaneous endoscopic transforaminal approach to decompress the lateral recess in an elderly patient with spinal canal stenosis, herniated nucleus pulposus and pulmonary comorbidities. Asian J Endosc Surg. 2013;6(2):130–133. doi: 10.1111/ases.12004. [DOI] [PubMed] [Google Scholar]
- 12.Kambin P, Casey K, O’Brien E, et al Transforaminal arthroscopic decompression of lateral recess stenosis. J Neurosurg. 1996;84(3):462–467. doi: 10.3171/jns.1996.84.3.0462. [DOI] [PubMed] [Google Scholar]
- 13.Li ZZ, Hou SX, Shang WL, et al Percutaneous lumbar foraminoplasty and percutaneous endoscopic lumbar decompression for lateral recess stenosis through transforaminal approach: Technique notes and 2 years follow-up. Clin Neurol Neurosurg. 2016;143:90–94. doi: 10.1016/j.clineuro.2016.02.008. [DOI] [PubMed] [Google Scholar]
- 14.Ahn Y Percutaneous endoscopic decompression for lumbar spinal stenosis. Expert Rev Med Devices. 2014;11(6):605–616. doi: 10.1586/17434440.2014.940314. [DOI] [PubMed] [Google Scholar]
- 15.Yeung AT, Tsou PM Posterolateral endoscopic excision for lumbar disc herniation: Surgical technique, outcome, and complications in 307 consecutive cases. Spine (Phila Pa 1976) 2002;27(7):722–731. doi: 10.1097/00007632-200204010-00009. [DOI] [PubMed] [Google Scholar]
- 16.Hermantin FU, Peters T, Quartararo L, et al A prospective, randomized study comparing the results of open discectomy with those of video-assisted arthroscopic microdiscectomy. J Bone Joint Surg (Am) 1999;81(7):958–965. doi: 10.2106/00004623-199907000-00008. [DOI] [PubMed] [Google Scholar]
- 17.Vital JM, Lavignolle B, Grenier N, et al Anatomy of the lumbar radicular canal. Anat Clin. 1983;5(3):141–151. doi: 10.1007/BF01798999. [DOI] [PubMed] [Google Scholar]
- 18.Lassale B, Morvan G, Gottin M Anatomy and radiological anatomy of the lumbar radicular canals. Anat Clin. 1984;6(3):195–201. doi: 10.1007/BF01784313. [DOI] [PubMed] [Google Scholar]
- 19.王沛, 郭世绂 腰骶神经通道和腰骶神经根病的发病学. 中华骨科杂志. 1996;16(12):796–798. [Google Scholar]
- 20.Tender GC, Baratta RV, Voorhies RM Unilateral removal of pars interarticularis. J Neurosurg Spine. 2005;2(3):279–288. doi: 10.3171/spi.2005.2.3.0279. [DOI] [PubMed] [Google Scholar]
- 21.Ruetten S, Komp M, Merk H, et al Full-endoscopic interlaminar and transforaminal lumbar discectomy versus conventional microsurgical technique: a prospective, randomized, controlled study. Spine (Phila Pa 1976) 2008;33(9):931–939. doi: 10.1097/BRS.0b013e31816c8af7. [DOI] [PubMed] [Google Scholar]
- 22.Ruetten S, Komp M, Hahn P, et al Decompression of lumbar lateral spinal stenosis: full-endoscopic, interlaminar technique. Oper Orthop Traumatol. 2013;25(1):31–46. doi: 10.1007/s00064-012-0195-2. [DOI] [PubMed] [Google Scholar]
- 23.Osman SG, Nibu K, Panjabi MM, et al Transforaminal and posterior decompressions of the lumbar spine. A comparative study of stability and intervertebral foramen area. Spine (Phila Pa 1976) 1997;22(15):1690–1695. doi: 10.1097/00007632-199708010-00002. [DOI] [PubMed] [Google Scholar]
- 24.Ruetten S, Komp M, Merk H, et al Surgical treatment for lumbar lateral recess stenosis with the full-endoscopic interlaminar approach versus conventional microsurgical technique: a prospective, randomized, controlled study. J Neurosurg Spine. 2009;10(5):476–485. doi: 10.3171/2008.7.17634. [DOI] [PubMed] [Google Scholar]